- от автора Jose
Что такое отек костного мозга позвоночника и как его вылечить
Причины и последствия отека костного мозга позвоночника
В связи с доступностью современных методов исследования (магнитно-резонансная и компьютерная томография) люди стали чаще проводить их в профилактических целях. Заключение после прохождения диагностики может удивить простого обывателя – туда включается подробное описание изменений. Так как самая распространённая проблема в последнее время – это остеохондроз позвоночника, то люди часто сами себе назначают рентгенологическое обследование позвоночного столба.

После завершения процедуры человеку выдаётся сертификат или заключение, в котором врач-диагност подробно описывает увиденные изменения. В профессию рентгенолога не входят обязанности профилактики и лечения болезней, поэтому «новоиспечённый больной» оказывается в замешательстве. Слова, написанные в описании снимка, действуют угнетающе – вдруг это предвещает страшный диагноз?
Такое утверждение относится к признаку «отёк костного мозга», который врачи часто указывают у пациентов с остеохондрозом позвоночника. Он является лишь характеристикой процесса, происходящего в это время в ткани позвонка. Его развитие может провоцировать множество патологий, которые вызывают различные последствия при отсутствии лечения. У здорового человека его не встретить, поэтому после обнаружения отёка костного мозга в описании снимка следует обратиться к врачу.
Что такое отёк костного мозга?

Это понятие целиком взято из рентгенологии – оно описывает изменения, происходящие в теле позвонка. Внешне признаки этого состояния выявить невозможно, потому что оно маскируется симптомами основного заболевания. Отёк костного мозга лишь является исходом патологических реакций, которые переместились из другой части позвоночника. При этом поражается рыхлая губчатая ткань, которая составляет «сердцевину» позвонка. Она богата кровеносными сосудами, поэтому её повреждение вызывает выраженную воспалительную реакцию.
Сам по себе такой механизм возникнуть не может, поэтому в его основе всегда лежит другое заболевание. Но патологические процессы в костной ткани проходят по одному сценарию, так как являются защитной реакцией организма:
- Позвонок состоит из губчатой костной ткани в центре, и окружающей её компактной и плотной оболочки. Вместе они придают позвоночнику необходимую прочность и жёсткость, сочетающуюся с гибкостью. Губчатое вещество играет роль амортизатора, не позволяя позвонку разрушаться при прыжках и падениях.
- Различные патологические процессы, возникающие в этом отделе, приводят к ослаблению этой функции кости. Костные балки начинают разрушаться, что приводит к повреждению мелких сосудов, проходящих в промежутках между ними.
- Из их просвета начинает выходить кровь, которая вне сосудистого русла сразу вызывает местный воспалительный процесс. Он может проходить без участия микробов, так как травма стенки сосуда запускает реакции воспаления.
- В тело позвонка начинает поступать тканевая жидкость, содержащая лейкоциты и защитные белки. Они начинают постепенно уничтожать повреждённую кость, чтобы заменить её рубцом.
- Процессы роста соединительной ткани и провоцируют отёк костного мозга, который наблюдается весь период болезни и восстановления.
Губчатая костная ткань тела позвонка является органом кроветворения, содержащим красный костный мозг, поэтому важно своевременно выяснить причину болезни.
Причины отёка костного мозга

Так как процесс является типичным для поражения позвоночника, то в его основе могут лежать несколько заболеваний. Все они в итоге приводят к повреждению сосудов, что провоцирует отёк губчатой сердцевины позвонка. Исход и последствия состояния также зависят от причины, вызвавшей этот симптом.
Например, травма вызывает внезапное повреждение, которое человек может перенести без неприятных симптомов. Произойдёт лишь небольшое сотрясение ткани – контузия, признаки которой исчезнут уже через несколько недель. А воспаление или остеохондроз имеет неуклонно прогрессирующий характер. Изменения при них с течением времени будут лишь прогрессировать, вызывая появление новых рентгенологических изменений.
Воспаление

Любой воспалительный процесс в организме способен распространяться по кровеносному руслу. Это необязательно сопровождается заражением крови – микробы в небольшом количестве оседают в различных тканях. Иммунная система отвлечена на подавление основного очага, и не замечает небольшие скопления микроорганизмов. Когда они всё же обнаруживаются, то клетки иммунитета пытаются уничтожить их, вызывая воспаление. Губчатая костная ткань является одним из таких «убежищ» для инфекции, что приводит к поражению позвоночника:
- При попадании бактерий в кровеносное русло они заносятся с мелкие сосуды тела позвонка. Там они «прячутся» в течение некоторого времени, после чего начинают интенсивно размножаться.
- Лейкоциты обнаруживают этот очаг, и начинают убивать микробов, пожирая и разрушая их оболочки. При этом в кровь попадает множество чужеродных веществ, которые повреждают стенку капилляров.
- В окружающую костную ткань начинает попадать жидкая часть крови, содержащая много белков.
- Эти элементы крови начинают увлекать за собой много жидкости, которая и является причиной отёка костного мозга.
После прекращения воспалительного процесса жидкость начинает интенсивно рассасываться, что приводит к исчезновению признаков на рентгеновских снимках.
Остеохондроз

Это заболевание имеет возрастной характер – с течением лет позвоночный столб человека постепенно изнашивается. Первоначально повреждаются лишь мягкие ткани – хрящевые межпозвоночные диски и связки. Сначала дефекты замещаются соединительной тканью – рубцом, но она оказывается не подходящей для позвоночника. Разрушительный процесс постепенно приводит к её замещению плотной костной мозолью.
Изменение подвижных качеств позвоночника приводит к развитию вялого воспаления в поверхностных слоях кости. Это происходит в результате последовательных механизмов, происходящих в позвонке:
- Постепенное разрушение межпозвоночного диска приводит к резкому повышению нагрузки на костную ткань.
- В норме мягкий хрящ принимает на себя все удары, происходящие во время движений человека.
- На поздних стадиях он замещается плотной рубцовой и костной тканью, что приводит к уменьшению его толщины.
- После этого всю нагрузку берёт на себя губчатая кость позвонка, которая длительно не выдерживает эту функцию.
- Её поверхностные слои начинают разрушаться, что приводит к развитию воспаления. Оно вызвано самим организмом, чтобы быстрее восстановить повреждённую ткань.
- Так как человек постоянно двигается, то процессы восстановления не успевают закончиться. Это приводит к формированию отёка, который в этом случае является признаком хронического воспаления.
В отличие от микробного отёка костного мозга, поражающего центр позвонка, в этом случае изменения располагаются в поверхностных слоях кости.
Травма

Любое повреждение позвоночника вызывает ответное действие со стороны организма. Чаще всего на практике встречаются межпозвоночные грыжи, вывихи и компрессионные переломы позвонков. Из перечисленных повреждений только последнее поражает именно губчатую костную ткань. При этой травме происходит сильное давление на тело позвонка, что приводит к его раздавливанию.
В отличие от других причин, при травме сразу появляются острые симптомы, заставляющие человека обратиться к врачу. Быстрое развитие признаков не позволяет развиться стойким изменениям в кости:
- Резкое сжимание позвонка, возникающее в результате травмы, в первую очередь повреждает его внутреннюю часть. Губчатое вещество кости менее прочное, поэтому удар приводит к разрушению его перегородок.
- Кровеносные сосуды проходят через эти перегородки, поэтому их повреждение вызывает развитие кровоизлияния.
- Излившаяся кровь начинает сворачиваться, что приводит к развитию воспалительной реакции. Организм пытается уничтожить тромб, заменив его соединительной тканью – рубцом.
- Одновременно начинается восстановление травмированной кости – тоже с образованием мягкого рубца.
- Сочетание этих процессов приводит к распространению воспаления на окружающие ткани, что способствует появлению симптомов. Возникает боль, отёк и повышение температуры в области перелома.
Отёк костного мозга в этом случае является важным диагностическим признаком при отсутствии видимого перелома, так как указывает на повреждение кости.
Диагностика и лечение

Чтобы заподозрить наличие отёка костного мозга позвонка, врачу необходимо найти связь хотя бы с одной из перечисленных причин. Для этого доктор использует методики осмотра, которые включают функциональные пробы с нагрузкой. Когда повреждение позвоночника подтверждается, то используются лучевые методы диагностики. Они позволяют оценить характер заболевания, а также выбрать правильную тактику лечения:
- Обзорная рентгенография даёт представление о соотношении костей в позвоночнике, но выявить она может лишь грубые повреждения. На обычном рентгеновском снимке порой сложно увидеть даже трещину в кости. Для повышения эффективности метода используют разные положения больного – проекции.
- Компьютерная томография (КТ) идеально подходит для выявления повреждений костного аппарата позвоночника. Серия спиральных снимков создаёт трёхмерную модель позвоночного столба, что позволяет увидеть даже минимальные переломы. Но отёк тканей на КТ увидеть очень сложно, так как она почти не отражает состояние мягких тканей.
- Магнитно-резонансная томография является самым информативным методом исследования, так как позволяет описать свойства мягких тканей. Так как отёк вызван воспалительной реакцией, то он будет отлично виден в различных режимах этого исследования. МРТ позволяет описать его размеры и расположение, чтобы назначить адекватное лечение в будущем.
После подтверждения диагноза (вне зависимости от причины) осуществляется разгрузка позвоночника. Это позволяет уменьшить давление на повреждённую кость, чтобы создать оптимальные условия для её восстановления. Для этого используются различные лечебные корсеты – они поддерживают определённый участок позвоночника, уменьшая нагрузку на него. Их жёсткость выбирается в зависимости от объёма травмы, а также от активности пациента.
Завершают лечение методами физиотерапии, которые позволяют улучшить кровообращение. Электрофорез и лазер на область позвоночника ускоряют рассасывание отёка в костной ткани.
Что такое отек костного мозга позвоночника

- Характеристика заболевания
- Разновидности
- Причины появления отека
- Симптомы
- Диагностические исследования
- Как устранить отек?
- Возможные осложнения
- Профилактические мероприятия
- Видео по теме
Костный мозг представляет собой важный орган, ответственный за многие физиологические процессы и функции в организме. Исходя из названия, можно догадаться, что расположен он внутри костной ткани. Отек костного мозга позвоночника является распространенной патологией, которая регистрируется как у женщин, так и у мужчин, после перенесенной инфекции или травмы спины. Заболевание протекает с ярко выраженной симптоматикой, поэтому не остается незамеченным даже на раннем этапе.
Характеристика заболевания
Отек спинного мозга образуется из-за избыточного скопления жидкости в полости позвоночника. Происходит это из-за повреждения хребта, сосудов или сбоя в естественном процессе выведения ликвора. Обычно это реакция организма на негативные воздействия извне, но может начаться процесс из-за попадания в кровеносную систему опасных бактерий и патогенных микроорганизмов. В этом случае именно они увеличивают объем тканей за счет начала развития местного воспаления.
Разновидности
Отечность спинного мозга имеет свою классификацию, что упрощает процесс выбора тактики лечения, при определении типа на стадии диагностики. Каждый вид имеет свою характеристику и особенности.
- Трабекулярный. Возникает в том случае, если позвоночник подвергся травмированию и разрушению позвонков. На фоне деформированного хряща появляется скопление жидкости, что доставляет человеку сильную боль, наблюдается тошнота, головокружение и другая характерная симптоматика.
- Субхондральный. Появляется процесс в результате разрушения хрящей в позвонках. Зависит степень опасности от размеров отека.
- Асептический. Отечность затрагивает шейку и головку кости бедра. На фоне отчётности появляется высокая температура тела, припухлость в месте локализации, острая боль при нажатии. Постепенно развивается воспаление, происходит функциональное поражение области.
- Реактивный. Обычно происходит после оперативного вмешательства, так как характеризуется попаданием внутрь патогенной микрофлоры. Сопровождается отек острой болью.
- Перифокальный. Образуется при попадании в белки плазмы белого вещества мозга. Отечность может быть небольшой или обширной, обычно не требует оперативного вмешательства.
- Инфекционный. Причина поражения – попадание внутрь тела опасных болезнетворных микроорганизмов. В редких случаях отечность провоцируют гельминты или инвазии.
Лечение в домашних условиях после подтверждения диагноза недопустимо, так как высок риск осложнений. Поэтому пациента с любой формой заболевания обязательно госпитализируют в стационарное отделение больницы.
Причины появления отека
Начинает скапливаться в костном мозге жидкость по самым разным причинам. Но определение этиологии крайне важно для выбора максимально эффективной тактики лечения, ведь отличаться будет и скорость прогрессирования, и характер повреждения тканей. Самыми распространёнными предпосылками появления патологии выделяют:
- Воспалительный процесс. Инфекция в организме, независимо от локализации может легко через кровь попадать в любые места. Продукты жизнедеятельности патогенной микрофлоры провоцирует увеличение капилляров в размерах. Иммунная система реагирует должным образом и атакует инфекцию. Стенка сосудов повреждается и происходит развитие отечности в спинном мозге.
- Травма. Одна из самых распространенных причин появления заболевания. В результате повреждения, перелома или сильного ушиба накопление жидкости происходит очень стремительно. Если вовремя не оказывается помощь, это может привести к летальному исходу.
- Остеохондроз. Дегенеративные процессы в организме постепенно разрушает хрящевую и костную ткань, нарушают подвижность позвонков, провоцируют появление грыж. Это, в свою очередь, приводит к попытке тела восстановить поврежденный участок, что и усиливает отечность. Это одно из самых вероятных осложнений заболевания.
- Злокачественные образования. Иногда появление патологического процесса объясняется опухолью. Выявить такое состояние позволяет компьютерная или магнитно-резонансная томография.
Клинически выявить легко только отечность костного мозга, которая образовалась в результате травмы. Человеку требуется незамедлительная помощь, так как состояние прогрессирует стремительно и в большинстве случаев, у медицинских работников нет времени на проведение исследований, уточняющих диагноз.
Симптомы
Боль в позвонках можно списать практически на любой недуг опорно-двигательного аппарата, что в свою очередь затрудняет постановку диагноза. Но без своевременного обращения к врачу, есть риск летального исхода, особенно если наблюдается отек шейного отдела, он наиболее опасный.
Патологический процесс сопровождается следующей симптоматикой:
- Нарушение работы органов дыхания.
- Снижение зрения.
- Неврологические нарушения.
- Сбои в сердечном ритме.
- Паралич верхних или нижних конечностей.
- Острая боль в спине, в области поражения.
- Нарушение работы органов чувств.
- Дисфункция органов малого таза (проблемы с мочеиспусканием или опорожнением, запоры, боль в мочевом пузыре).
- Потеря чувствительности кожного покрова.
- Судороги и спазмы в ногах или руках.
Болевой синдром может наблюдаться не в месте локализации патологии, а на несколько сантиметров выше, это объясняется скоплением большого количества жидкости, и сдавливания нервных окончаний. При поражении шейного отдела, происходит увеличение давления внутри черепа, появление гидроцефалии, защемление нервов.
У пациентов с отеком костного мозга часто появляется аллергия, обострение радикулита или кишечных инфекций. Это происходит из-за резкого снижения иммунитета организма в связи с появлением патологии.
Диагностические исследования
При травме, важной задачей перед врачом стоит снять отек, в остальных случаях пациентов при подозрении на такую патологию отправляют на сдачу анализов и прохождение аппаратных методик. Целесообразным считается назначение следующих исследований:
- КТ или МРТ. с их помощью изучается состояние тел позвонков, рядом расположенных систем и внутренних органов, мягких тканей. Если есть отечность, они покажут лучше всего.
- Рентген. На снимке видны любые травмы и другие процессы, повлекшие за собой появление восходящего отека.
- Анализ крови на онкомаркеры и ревматоидные факторы. Такое исследование необходимо при определении причины развития заболевания.
- Исследование ликворопроводящих путей. Назначается при подозрении на появление осложнений в работе спинного мозга, расположенного в центральном позвоночном канале.
Дополнительно задействуется биопсия, с целью исключения злокачественного процесса. Но методика эта достаточно болезненный, поэтому назначается в самом крайнем случае, когда необходимо определить природу образования, повлекшего отек.
Как устранить отек?
Универсального средства, снимающего отек, не существует, поэтому терапия для каждого пациента подбирается индивидуально. При подозрении развития патологии, доктор рекомендует больному соблюдать следующие правила:
- Строгое соблюдение постельного режима, полное исключение нагрузки или физической активности.
- Установка нижних конечностей на подставку для подъема их выше уровня сердца и тем самым снижения отечности.
- Прикладывания холодной грелки несколько раз в день в место воспаления.
- Прием препаратов по выбранной схеме для купирования болевого синдрома.
- Ношение корсета или бандажа, для исключения подвижности позвонков в поврежденном участке.
Чтобы не допустить неприятные последствия, необходимо полностью исключить давление в пораженной области, и не спровоцировать ухудшение общего состояния. И также важно правильно питаться, обогатить свой рацион белком, витаминами группы В и D, отказаться от вредных привычек.
Медикаментозное лечение
Основой лечения отека спинного мозга является прием лекарственных препаратов. Они подбираются индивидуально, в зависимости от причины, степени поражения и симптоматики у пациента. Обычно комплекс состоит из следующих медикаментов:
- Анальгетики («Метамизол натрия») Обезболивающие необходимы для купирования острого приступа и облегчения общего состояния пациента. В случае их неэффективности, назначается «Трамадол».
- Нестероидные противовоспалительные средства («Диклофенак», «Кеторол», «Нимесулид»). Кроме подавления воспалительного процесса, они дополнительно способствуют снятию болевого синдрома.
- Глюкокортикоиды («Димексид», «Гидрокортизон»). Они снижают воспалительный процесс и экссудацию.
- Для стимулирования движения крови («Актовегин», «Трентал»). Действующее вещество улучшает циркуляцию биологической жидкости и тем самым отечность снижается.
- Витамины группы В («Комбилипен»). Они способствуют питанию тканей, повышают иммунитет.
Если причиной развития болезни стала инфекция, назначаются антибиотики широкого профиля, чаще всего это «Кларитромицин» или «Амоксициллин», когда туберкулез, то требуется специфическая терапия. При выраженном воспалительном процессе применяется также йодистый калий.
Хирургическая коррекция
С учетом этиологических факторов, порой единственным способом лечения выступает оперативное вмешательство. Обычно без него не обойтись при травмах, остеомиелите, патологиях позвоночника, межпозвоночной грыже и других заболеваниях. Только устранив причину таким образом, можно остановить стремительное скопление жидкости в костных структурах позвонков.
Возможные осложнения
Отек спинного мозга при своевременном обращении к специалистам вполне благоприятный. При комплексном лечении у пациента полностью восстанавливаются все нарушенные функции, подвижность позвоночника, допускается любая физическая активность после прохождения реабилитации. Если лечение было начато поздно, есть риск паралича, частичного или полного, или летальный исход.
Самым распространенным последствием патологии считается потеря подвижности конечностей и дисфункция органов малого таза. Прогноз во многом зависит от локализации поражения, степени прогрессирования болезни до обращения за медицинской помощью и возраста пациента. Чем выше расположен отек, тем выше вероятность полного паралича.
Профилактические мероприятия
Избежать такого серьезного заболевания можно, только если исключить травмирование спины, отказаться от экстремальных видов спорта или сменив профессию на более безопасную. И также важно своевременно обращаться к врачу, при случайных падениях на скользкой поверхности, инфицировании или после аварийных ситуаций на дороге, даже если кажется, что в целом состояние не нарушилось.
Специфической профилактикой патологии следует считать следующие рекомендации:
- Обогатить рацион продуктами, улучшающими функцию кроветворения (телятина, говяжья печень, гранаты, яблоки).
- Ограничить потребление соли до 1 чайной ложки в сутки.
- Поддержка оптимального баланса нутриентов и минералов для профилактики отеков.
- Регулярно посещать массажиста для поддержки нормального состояния спины.
Заботится о своем здоровье и позвоночнике крайне важно не только для исключения серьезных патологий, но и для поддержания функциональности всех систем, нормальной жизнедеятельности. Отек костного мозга гораздо проще предотвратить, чем потом лечить его и бороться с последствиями.
Отек костного мозга может стать причиной самых разных неприятных последствий, если вовремя его не лечить, не получить компетентную медицинскую помощь. Поэтому при появлении даже незначительной на первый взгляд симптоматики, необходимо обращаться к врачу, соблюдать выданные рекомендации и не нарушать постельный режим.
Чем опасен отек костного мозга: признаки и последствия
Симптоматика и методы диагностики
Компьютерная томография при трабекулярном отеке наиболее информативна, но не всегда доступна. Поэтому для постановки диагноза применяется рентгенографическое обследование в сочетании с миелографией. Контрастное вещество покажет локализацию и размер причины, сдавливающей спинной мозг. В качестве дополнительного исследования проводится МРТ. Этот метод поможет выявить патологии структуры мягких тканей. Неврологический осмотр проводят для оценки рефлексов больного и координации его движений. Биопсию пораженных участков ткани берут при обследовании на наличие раковых клеток.
Для постановки максимально точного диагноза могут быть назначены дополнительные исследования. Клиника отека проявляется зоной поражения позвоночника. Симптомы между собой достаточно схожи, не зависимо от этиологических факторов. Больной ощущает, что отнимаются руки или ноги, сильную боль ниже поврежденного места. Может отсутствовать какая-либо чувствительность. Болезнь проявляется двумя типами симптомов: очаговыми и стволовыми.
Стволовая симптоматика — это проявление патологий на уровне всего организма. Главным и наиболее важным симптомом является внутричерепная гипертензия. Она развивается за счет быстрого скопления воды в желудочках головного мозга. Так как наш мозг ограничен черепом и неспособен к расширению и накоплению в нем жидкости, происходит его сдавливание. Жидкость создает давление на все центры головного мозга, нарушая их работу. Появляются сильные головные боли, чувство распирания изнутри. Боль в пик своей интенсивности сопровождается сильной тошнотой и рвотой. Появляется ряд других синдромов:
- нарушение работы витальных органов (кровообращение, дыхание);
- снижение чувствительности нервов;
- угасание рефлексов, в том числе врожденных;
- потеря чувствительности (тактильные, температурные и болевые ощущения);
- гипотермия;
- парезы или параличи конечностей;
- судороги.
Чем выше поврежден позвоночник, тем тяжелее проявляются симптомы у человека. При повреждении шейного отдела процесс охватывает верхние и нижние конечности. Если грудной — поражаются туловище и ноги, а если поясничный — страдают только ноги. Работа органов, находящихся в малом тазу, нарушена. Больной теряет способность контроля мочеиспускания и опорожнения прямой кишки. Наблюдается острая задержка мочи и кала. Очаговые симптомы проявляются в месте локализации отека.
Основные диагностические мероприятия
В целом, основными признаками отека костного мозга шейного отдела позвоночника являются следующие симптомы:
- ноющая боль, главным образом выше пораженного позвонка (болезненность может усиливаться в состоянии покоя, а также при разных видах физической нагрузки);
- нарушения в работе органов таза (затрудненное мочеиспускания, запор с болезненными тенезмами, болевой синдром во время акта дефекации или опорожнения мочевого пузыря);
- неврологические нарушения (утрата чувствительности конечностей).
Постоянная ноющая боль выше пораженного позвонка – главный симптом отека костного мозга. При поражении шейной зоны возможно возникновение гидроцефалии (чрезмерное скопление цереброспинальной жидкости в полости желудочков головного мозга), увеличение внутричерепного давления, поражение нервных окончаний, которые отвечают за иннервацию мышц глаз.
Если происходит отек костного мозга поясничного отдела позвоночника, симптомами являются боль в тазу, крестце, нарушение походки.
Поскольку костный мозг участвует в формировании иммунной системы, патологии этого органа проявляются понижением резистентности организма к влиянию аллергенов и патогенных агентов. У пациента могут появляться аллергические реакции, кишечные и простудные инфекции.
Геморрагический синдром при поражении костного мозга выражен ярко, его локализация не всегда отмечается в месте патологического процесса. У пациента возникает кровоточивость десен, частые носовые кровотечения, образуются синяки на теле.
Важнейшим симптомом отека костного мозга считается анемия, которая характеризуется понижением уровня гемоглобина.
Прежде чем переходить к диагностике отека, врач должен тщательно исследовать позвоночник. Только при выявлении этиологического фактора, доктор может заподозрить накопление жидкости в костном мозге. Для подтверждения диагноза используются лучевые способы исследования позвоночника.
- Рентгенография. Проводится в нескольких проекциях, однако рассчитана на выявление запущенных повреждений.
- Компьютерная томография. Показывает точное трехмерное изображение позвоночника, позволяя выявить даже мельчайшие изменения. Однако никак не отображает жидкость, которая накапливается в костном мозге.
- Магнитно-резонансная томография. Наиболее информативный метод, при котором можно выявить локализацию отека, его обширность и тяжесть.
Так как последствиями отекания спинного мозга и его костной защиты становятся грубые нарушения в двигательной активности и чувствительности, то лечение должно проводиться в максимально короткие сроки. Иногда окончательный диагноз ставится уже в ходе терапии, что позволяет спасти жизнь пациенту и добиться восстановления утраченных функций, если таковые наблюдались.
Суть проблемы
При некоторых заболеваниях в клетках и межклеточном пространстве спинномозгового канала появляется избыток жидкости — это и есть отек спинного мозга.
Явление сопровождается сдавливанием нервных волокон, что приводит к таким симптомам:
- Боли ниже отечного участка позвоночника;
- Тугоподвижность мышц или паралич (зрачок может не реагировать на свет);
- Отказ кроветворной и иммуногенерирующей функций;
- Дисфункция органов большого и малого таза;
- Непроизвольные дефекация и мочеиспускание либо, наоборот, их задержка;
- Нарушение дыхания и кровообращения;
- Повышение внутричерепного давления (сопровождается головной болью и тошнотой).
Осложнения
Последствия отека спинного мозга могут сильно варьироваться начиная от полного восстановления всех функций, и заканчивая параличом, а в некоторых случаях и летальным исходом.
Наиболее часто встречаемым осложнением этого заболевания является потеря подвижности в конечностях, а также нарушение функционирования тазовых органов. Поражение тех или иных конечностей или органов зависит во многом от уровня поражения позвоночного столба. Чем выше расположен затронутый заболеванием сегмент позвоночника, тем выше вероятность полной парализации.
Трабекулярный отек позвонков
Трабекулы — это костный каркас, имеющийся в различных тканях организма. Присутствует данный элемент и в губчатой костной ткани внутри позвонков. Эта ткань необходима для смягчения ударных нагрузок на позвоночник при падениях и прыжках.
Трабекулярный отек развивается так:
- Губчатая костная ткань по той или иной причине повреждается;
- Повреждения в губчатой ткани приводят к повреждению пронизывающих ее кровеносных сосудов. Травма стенки капилляра сопровождается асептическим (безмикробным) воспалением и истечением крови в губчатую костную ткань;
- На происходящее организм отвечает выделением в позвонок тканевой жидкости с защитными белками и лейкоцитами. Они ликвидируют поврежденную губчатую ткань и вместо нее формируют рубец из ткани соединительной;
- Формирование рубца приводит к отеку спинного мозга.
Вызывается трабекулярный отек следующими причинами:
- Остеохондроз: возрастные изменения приводят к преобладанию процессов разрушения в хрящевой ткани над процессами регенерации. Межпозвоночный диск истончается, рубцуется и затем рубец превращается в костную мозоль. В результате хрящ частично утрачивает способность выполнять амортизирующую функцию, что приводит к возрастанию нагрузки на губчатую костную ткань позвонка. Та местами разрушается и далее имеет место уже описанный выше механизм, завершающийся отеком костного мозга. Характерная особенность отека при остеохондрозе состоит в его поверхностном расположении;
- Травма: повреждение губчатой ткани происходит и при компрессионном переломе позвоночника. Он состоит в раздавливании позвонка с последующим разрушением губчатой ткани и кровоизлиянием в нее. Травматический отек отличается от других выраженными симптомами: боль, сильное воспаление в месте ушиба и прилегающих тканях (организм замещает свернувшуюся кровь и поврежденные участки кости рубцовой тканью), повышение температуры. Перелом может быть невидимым и тогда его выявляют именно по отеку костного мозга.
При легких травмах (контузиях) имеет место контузионный отек.
Механизм возникновения
Развитие отека – это всегда реакция на какие-либо патологические процессы, происходящие в организме человека. Отек развивается чаще всего в том случае, если под воздействием каких-либо негативных причин разрушаются костные балки позвонков и повреждаются кровеносные сосуды. Чаще всего это своеобразная защитная реакция организма на какое-либо воздействие извне.
Травматизация тканей и сосудов приводит к тому, что развивается активное местное воспаление. Оно обычно протекает без присоединения инфекции, но в его результате образуется экссудат, который и провоцирует увеличение объема тканей. Экссудат призван помочь тканям адаптироваться к неблагоприятному воздействию, но иногда его бывает так много, что это сказывается на состоянии человека негативно.
Вазогенный отек
Эта разновидность отека обусловлена просачиванием крови сквозь стенки сосудов, когда проницаемость последних нарушается.
Частой причиной вазогенного отека костного мозга позвоночника является инфекционный воспалительный процесс в организме. Происходит следующее:
- Отдельные микробы в мизерном количестве разносятся кровью по различным тканям, в том числе и в губчатую ткань позвонков;
- Занятая основным очагом иммунная система поначалу оставляет их без внимания, что дает возможность микробам начать размножение;
- На это иммунитет уже реагирует: начинается воспаление, в ходе которого лейкоциты разрушают враждебные клетки;
- Образующиеся при этом чужеродные вещества создают прорехи в стенках сосудов и жидкая составляющая крови с большим количеством белков поступает в губчатую ткань. Вслед за ней сюда в большом объеме просачивается жидкость — происходит отек костного мозга.
После преодоления инфекции воспаление сходит на нет и жидкость рассасывается.
Профилактика
Профилактика отеков костного мозга заключается в своевременном лечении заболеваний позвоночника, инфекционных патологий, соблюдении достаточного двигательного режима и предупреждении травм (осторожно передвигаться по скользким поверхностям, пристегиваться ремнями безопасности в автомобиле и т.д.).
Специфическая профилактика патологий костного мозга заключается в соблюдении рекомендаций по поддержанию нормальной функции кроветворения.
- В ежедневном рационе должно присутствовать достаточное количество продуктов, положительно влияющих на функцию кроветворения (телятина, печень трески, говяжья печень, яйца, гранаты, яблоки).
- Большое значение для профилактики любых отеков имеет поддержание оптимального баланса минералов и нутриентов. Питание должно быть разнообразным и сбалансированным по содержанию питательных и полезных веществ.
- Для профилактики задержки натрия в организме следует ограничивать потребление соли до 1 чайной ложки в день.
- Массаж спины позволяет улучшить кровообращение и нормализовать отток лимфы. Делать его с целью профилактики рекомендуется 2-3 раза в год по 5-10 сеансов (вне обострений любых патологий позвоночника).
Отек костного мозга – серьезное заболевание, которое может стать причиной серьезных неврологических расстройств и даже инвалидности. При появлении первых симптомов патологии следует сразу обратиться за медицинской помощью. Благоприятный прогноз у пациентов с данным диагнозом возможен только при раннем начале терапии, поэтому затягивать с посещением медицинского учреждения при наличии хотя бы одного из возможных признаков не стоит.
Перифокальный отек
Данное явление состоит в раздвигании клеток накапливающейся жидкостью. Ее источниками становятся поврежденные глиальные клетки. Но жидкость – не единая причина возникновения отека: в белое вещество мозга может поступать и большое количество белков плазмы, которые способны образовывать связи с глиальными элементами мозга. Это явление приводит к дальнейшему росту объема жидкости.
Опухоли развиваются в зоне очагов поражения размерами до 10 мм.
Реактивный отек
Появляется как следствие хирургического или любого другого вмешательства. После исправления деформации опорно-двигательного аппарата (редрессации) к отеку присоединяется болевой синдром. В таких случаях пациенту назначаются физпроцедуры в течение 3-10 дней.
Если пациента мучают сильные боли, ему назначают анальгетики.
При отсутствии болевых ощущений ему рекомендуют выполнять ряд специальных упражнений, связанных с чередованием положений. Положительный результат дает контролируемая нагрузка.
Порядок выполнения процедуры
Порядок выполнения процедуры заключается в выполнении следующих шагов:
- Пациент одевает специально предназначенную для процедуры одежду.
- Выполняет все подготовительные меры, снимая металлические предметы.
- Затем ему необходимо лечь на специальную кушетку. Фиксируют специальными ремнями, чтобы обеспечить полную неподвижность тела.
- Кушетка передвигается в томограф, который имеет форму цилиндра.
- Во время процедуры, когда пациент находится внутри томографа, он выдает различные шумы. С помощью электромагнитного излучения он фиксирует изменения организма.
Если человек имеет острый страх перед замкнутым пространством, врач может дать принять успокоительное лекарство, для того чтобы пациент не испытывал волнения.
Такое исследование может длиться 40–90 минут.
Асептический отек
Этот тип отека костного мозга поначалу развивается в шейке или голове бедренной кости. Его наличие определяется визуально:
- Больное место краснеет;
- В нем повышается температура;
- Явно видна припухлость;
- Имеют место болевые ощущения.
Мелкие кровеносные сосуды в пораженной зоне выделяют в ткань экссудат серозного или фибринозного типа, либо их комбинации.
Также отек может иметь различную локализацию. Наряду с обычным выделяют субхондральный отек, затрагивающий субхондральную (подхрящевую) пластину. Выявляется такой отек при помощи анализа мочи на С-терминальные перекрестно-связанные телопептиды коллагена II типа.
Что это такое?
Кроветворный (костный) мозг содержится в губчатом веществе, которое также называют трабекулярной тканью, так как она состоит из трабекул (рыхлыми костными пластинками и перегородками). ибольшая масса костного мозга человека находится в костях большого и малого таза, черепной коробке, грудине. В телах позвонков, из которых состоит позвоночник человека, объем красного мозгового вещества значительно меньше по сравнению с трубчатыми костями, но, несмотря на это, трабекулярный отек позвоночника способен вызвать серьезные осложнения, главным из которых является угнетение иммунной функции и стремительное прогрессирование аутоиммунных заболеваний (например, ревматоидного артрита).
Строение костного мозга определяется его функциями, среди которых не только участие в процессе образования красных кровяных телец, но и формирование иммунных цепочек при взаимодействии с лимфоидными органами периферической системы. Основную массу составляет фиброзная строма (остов). Кроветворная ткань представлена пятью зрелыми ростками, производящими форменные компоненты крови: эритроциты, гранулоциты (зернистые лейкоциты), лимфоциты, моноциты и мегакариоциты (гигантские клетки красного мозга).
Отек кроветворного мозга происходит в результате избыточного скопления жидкости или воспалительного экссудата в губчатом веществе позвонков и эпифизов костей таза и грудины, поэтому патология нередко обозначается как трабекулярный отек. Проявляется он следующими изменениями в костно-хрящевой структуре позвонка:
- Увеличение объема жидкости в трабекулярных пластинах. Нормальное содержание воды в костях позвоночника составляет около 10% (остальные 90% составляет внеклеточный матрикс и неорганические вещества). При отеке уровень жидкости может достигать 20% (и более).
- Набухание тела позвонка (вызывается увеличением объема губчатого вещества).
- Распространение отека на соседние ткани (включая субарахноидальное пространство и нервную ткань).
Обратите внимание! Некоторые травматологи называют отек костного мозга костной гематомой, но это не совсем верный термин. Гематома представляет собой скопление крови в результате повреждения мелких кровеносных сосудов и капилляров, осуществляющих кровоснабжение позвонков, а отек – избыточное накопление жидкости (преимущественно – воспалительного экссудата). Несмотря на то, что гематома сама по себе почти всегда вызывает отечность трабекулярного вещества и костного мозга, патогенетически это разные патологии.
Диагностика
Отек спинного мозга выявляют такими методами:
- Обзорная рентгенография: демонстрирует значительные повреждения в костях. Информативность зависит от правильности выбора проекции, то есть положения пациента относительно излучателя. Но в любом случае мелкие трещины не выявляются. Также нельзя увидеть сам отек, поскольку состояние мягких тканей рентгенография визуализирует плохо;
- Компьютерная томография: данный метод также основан на применении рентгеновского излучения, но он более эффективен: обнаруживаются все повреждения вплоть до самых мелких. Врач получает не снимок, а 3D-изображение позвоночника, полученное в результате послойного сканирования. Но мягкие ткани все равно почти не просматриваются;
- Магнитно-резонансная томография (МРТ): принципиально иной метод диагностики, состоящий в следующем: исследуемый участок тела подвергается воздействию мощного магнитного поля, приводящего атомы водорода в возбужденное состояние, и затем анализируется излучение, генерируемое атомами при возвращении в состояние нормальное. Из-за высокого разрешения (выявляются дефекты размером до 0,5 мм) и способности визуализировать мягкие ткани МРТ превосходит все остальные методы по информативности. Врач четко видит локализацию отека и его размеры.
Используется ли при МРТ контраст
Использовать ли при МРТ контраст – решает врач, который проводит диагностику. Не исключено, что может потребоваться ввод этого вещества в организм. Используется оно для того, чтобы изображения мягких тканей были более четкими. Оно подсвечивает и визуализирует тканевые структуры тела больного.
Существуют различные виды контрастных веществ, которые используют при МРТ. Но наиболее часто используют тот, который вводится внутривенно. Его основу составляет оксид железа, он делает кровеносную систему четче на снимках.
Контраст выходит из организма в течение суток естественным путем.
Лечение
Лечение отека костного мозга позвоночника состоит консервативным методом или хирургическим путем.
Разгрузка позвоночника и физиотерапия
На больного надевают корсет, поддерживающий расположенные выше отека отделы позвоночника и таким образом снимающий нагрузку с поврежденного позвонка. Это дает тому возможность восстановиться. Лечебные корсеты отличаются жесткостью: ее подбирают в зависимости от тяжести повреждения и активности пациента.
Физиотерапевтические методы призваны устранить застойные явления и обеспечить хорошую микроциркуляцию крови и лимфы. Чаще всего применяются электрофорез и лазерная терапия.
Медикаментозное лечение
Применяют следующие медикаменты:
- Анестетики, например, кетанов. При сильных болях — наркотические (трамадол и др.);
- Хондропротекторы. Эти препараты, например, Мукосат, Алфлутоп, содержат элементы хрящевой ткани, так что организм не теряет время и энергию на их синтез. В результате разрушение хрящей приостанавливается либо сменяется восстановлением;
- Ангиопротекторы. Препараты для восстановления циркуляции крови. В данную группу входят Солкосерил, Трентал, Актовегин и др.;
- Противовоспалительные препараты. К этой группе относится йодид калия;
- Гормоны глюкокортикоиды. Нормализуют функцию мембран клеток, чем предотвращают накопление в зоне повреждения адреналина, норадреналина и других катехоламинов;
- Ноотропы. Второе название этой группы препаратов — мембранные протекторы;
- Осмодиуретики. Так называют Маннитол и другие препараты, повышающие осмолярность крови и способствующие тем самым нормализации объема жидкости в клетках. Назначаются при цитотоксическом отеке спинного мозга.
При вазогенном отеке применение Маннитола, наоборот, приводит к его увеличению (так называемый эффект «отдачи»). В данном случае подходящим видом лечения является барбитуровый наркоз.
Также применяют нестероидные противовоспалительные препараты (НПВП), например, кеторолак. Попутно они снимают и болевой синдром.
Такие медикаменты поставляются в двух формах:
- Таблетки или капсулы для приема внутрь;
- Кремы и мази для наружного применения.
Второй вариант предпочтителен и может применяться неограниченно долго. При внутреннем применении НПВП оказывают негативное воздействие на желудок и кишечник. Если в этих органах имеются нарушения, рекомендуется применять селективные НПВП, например, нимесулид.
Применяются и препараты форсированного диуреза (салуретики). Это Фурасемид и другие препараты, регулирующие электролитный обмен и способствующие нормализации объема костного мозга позвоночника.
Просто принять препарат недостаточно. Форсированный диурез осуществляется в таком порядке:
- Больному внутривенно вводят 1,5 – 2 л жидкости с глюкозой и солью;
- Ставится мочевой катетер;
- Вводится внутривенно фурасемид;
- Вводятся электролиты со скоростью, равной скорости диуреза (с постоянным контролем водно-электролитного баланса).
Хирургические методы
Операцию выполняют с целью ослабить насколько возможно сдавливание костного мозга. Такая операция называется хирургической декомпрессией. Заключается она в сверлении отверстия в позвонке. В результате данного действия в зоне отека усиливается приток крови за счет формирования новых кровеносных сосудов.
Они способствуют нормализации кровообращения в пораженной болезнью зоне и удалению лишней жидкости.
Прибегают к такой операции в случае, если терапевтическое лечение не принесло положительных результатов. Без хирурга не обойтись и при возникновении новообразований или наличии костных отломков, образовавшихся вследствие травм.
Терапевтические методики
В зависимости от состояния больного и стадии развития патологии применяется консервативное либо оперативное лечение отека костного мозга. На раннем этапе заболевания предпочтение отдается консервативным методам.
Медикаменты
Таблетку глотают целиком, не разжевывая, запивая необходимым количеством воды (обычно назначают по 2-4 таблетки 2-3 раза в сутки)
В состав медикаментозной терапии при отеке костного мозга входят следующие препараты:
- Анальгетики ненаркотического типа – Анальгин, Аспирин, Парацетамол.
- В случае их недостаточной эффективности для снятия острого болевого синдрома врач может выписать рецепт на синтетический опиат Трамадол (Трамал). Прием лекарства должен проходить под контролем врача в течение строго ограниченного периода времени.
- Нестероидные противовоспалительные средства (НПВС) – Нимесулид, Диклофенак, Кеторол.
- Глюкокортикоиды для уменьшения экссудации.
- Витамины группы В, а также комбинированные препараты, в состав которых, помимо витаминов, входят анестетики – Комбилипен.
- Средства, улучшающие циркуляцию крови – Трентал, Актовегин.
При бактериальной этиологии отека костного мозга назначается курс антибиотиков. Если причиной патологии стала туберкулезная инфекция, необходимо использовать в лечении специфические противотуберкулезные средства.
Физиотерапия
После снятия острого воспаления для закрепления результата больной посещает сеансы физиотерапии. Наиболее эффективными в этом случае становятся:
- Магнитотерапия.
- Лечение лазером
- Иглоукалывание.
Эти процедуры способствуют рассасыванию экссудативной жидкости.
Понятие и причины возникновения
Костный мозг — важнейшая структурная единица системы кроветворения. Локализация органа охватывает внутреннюю область костей. Зона распространения — губчатые костные полости. Занимает орган отделы точечно. Непосредственного соприкосновения с костными твердыми тканями не возникает. Субстанция человеческого организма бывает желтой и красной. Образуя кровяные тельца, костный мозг также влияет на иммунную систему.
Отеки костного мозга возникают вследствие нарушения кровообращения, инфекции, травматического процесса. Виды припухлостей данного органа разнообразны.
Одним из наиболее распространенных типов становится трабекулярный отек. Это патология, связанная со структурными изменениями костной ткани. Возникает осложнение в виде накопившейся излишней жидкости. Отеком чаще страдают лица пенсионного возраста и люди, ведущие активный образ жизни, например, спортсмены.
Основные причины появления трабекулярного отека:
- коленный артрит;
- позвоночный остеохондроз;
- сопутствующие опухоли;
- возникновение при переломах, ушибах;
- хронические заболевания позвоночника (спондилез).
Припухлость костного органа — явление, характеризующееся, прежде всего, защитным механизмом организма на прямую угрозу спинного мозга.
Какие последствия могут быть после МРТ
Возможными последствиями МРТ для организма могут стать следующие патологии:
- неврогенный системный нефроз;
- уплотнения кожного покрова;
- нарушение гибких движений рук и ног.
Зачастую негативные последствия после такой процедуры возникают при игнорировании противопоказаний. Например, если не сняты какие-то металлические предметы, во время процедуры могут появиться повреждения на теле пациента. О наличии металлических имплантатов необходимо сообщать врачу заранее.
В видео подробно рассказывается о МРТ костного мозга:
Симптомы
Трабекулярный отек костной ткани нарушает кроветворную систему. Процесс затрудняется вследствие излишков накопленной жидкости. Если припухлость появилась из-за травматического действия, будет ярко выраженная боль ниже места механического воздействия. Гораздо реже чувствительность поврежденного участка притупляется.
Важно! Согласно общим симптомам опухолей костного мозга, наблюдается сбой системы дыхания, торможение реакции зрачков, нарушение оттока крови.
Локализация повреждения затрагивает:
- позвоночник;
- коленный сустав.
Дополнительные симптомы зависят от зоны поражения. Пациент может испытывать нарушение зрения, усиление болевых ощущений. Отек костного мозга позвоночника проявляет признаки патологии в зависимости от места расположение припухлости.
Скопление жидкости в костной ткани вызывает онемение конечностей, затрудняет движение. Некоторые случаи вызывают паралич.
Какие изменения видны при МРТ
МРТ костного мозга показывает:
- форму отечности тканей;
- соотношение костных соединений в позвонках;
- соотношения скопления жира, а также костной соединительной ткани;
- увеличение количества воды, которая вызывает воспаления;
- наличие инфекций;
- свойства мягких тканевых соединений;
- точное расположение воспаления.
По результатам МРТ можно выявить присутствие инфекций в тканях костного мозга
Благодаря такому методу исследования можно оценить состояние самого позвоночника, кроветворных тканей, размеры имеющегося повреждения, а также других патологий. Все эти показатели помогают поставить точный диагноз, назначить наиболее эффективное лечение или способы профилактики заболеваний.
Виды трабекулярного отека
Трабекулярное поражение имеет разделение, зависящее от течения патологического состояния. Отеки классифицируются по следующим видам:
- реактивный — развивается после операционного вмешательства. Излечивается быстро, характеризуясь усиленным болевым синдромом;
- вазогенный отек — появляется вследствие травм, воспалительных процессов. Зону поражения ткани припухлость выбирает в районе тазобедренного, коленного сустава;
- цитотоксический отек — усложненная форма поражения костного мозга. Излишне накопившаяся жидкость собирается в поврежденном органе. Опухоль затрагивает клетки, находящиеся ближе всего к кровеносным сосудам. Нарушается метаболизм, возможна гипоксия;
- интерстициальный — излишки жидкости собираются в межклеточном пространстве. Вызывает отек гидроцефалия.
Помимо механизма протекания и формирования, трабекулярный отек подразделяется по зонам поражения. Каждый вид характеризуется собственными симптомами.
Отек коленного сустава
Данная припухлость часто поражает коленный сустав. Это такой вид трабекулярного отека, который возникает вследствие механических внешних поражений, так и внутренних костных разрушений (артрит).
Симптомы припухлости колена характеризуются ноющими болями, обостряющимися при касании воспаленного участка. Коленный отек проявляется внутренним костным зудом, видимыми воспалениями зоны травмы.
Запущение патологии грозит следующими осложнениями:
- ослабление иммунной системы;
- нарушение движения (хромота, шаткая ходьба);
- сокращение костной длины берцовой, бедренной частей организма;
- ограниченность двигательной функции поврежденного сустава;
- угнетение кровеносной системы.
Отек спинного мозга
Функции позвоночника сложно переоценить. Помимо поддержки скелета, орган выполняет защитную функцию. Припухлость спинной зоны возникает вследствие травматического действия, болезней органа, нарушения кровообращения.
Трабекулярный отек позвонков делится согласно локализации на общий и местный. Первая разновидность образуется вследствие тяжелых патологических процессов организма, затрагивающих спину, и тяжких травм (падение, ДТП). Локальный тип затрагивает отдельные части, возникающие из-за точечного поражения органа, ушиба позвоночника. Отек затрагивает только травмированный участок.
Внимание! Позвоночная отечность проявляет симптомы в зависимости от пораженного района. Дефект верхнего шейного отделения приводит к нарушению деятельности конечностей. Деформация грудной зоны затрудняет функционирование туловища, ног.
Общая симптоматика трабекулярного отека отделов позвоночника характеризуется следующими признаками:
- упадок сил, тошнота, головокружение;
- яркий болевой синдром при движении;
- ангиоспазм;
- проблемы высвобождения стула, мочеиспускания;
- ослабление восприимчивости конечностей.
Бедренной кости
Отек бедренной кости возникает вследствие инфекционных процессов. Основной сопроводитель припухлости — осиомиелит. Прогрессирование заболевания вызывает гнойные процессы.
Симптомы проявляются повышенной температурой, выворачиванием конечностей внутрь, скованностью движений, болями. Травма поражает внутреннюю и поверхностную часть кости с мозговым участком.
Отек большеберцовой кости
Данный отек затрагивает области бедренной и большеберцовой кости. Симптомы могут выражаться отсутствием болевых ощущений. Затруднительным становится стоять на поврежденной ноге.
Травмированное место вызывает усиление внутреннего костного давления. Наблюдается припухлость мягких тканей, отечность образуется в ходе неосторожных движений, старых травм органа.
Диагностика
Самостоятельно определить наличие трабекулярного отека невозможно. Самым действенным способом диагностики служит компьютерная томография. Методика демонстрирует трехмерное изображение травмированного района, позволяет лицезреть окружающие припухлость зоны. Наличие видимых признаков протекания патологии позволяет получить направление на дополнительные анализы.
Методы диагностики трабекулярного отека, помимо основного, бывают:
- рентгенологический осмотр — выявляет наличие излишней жидкости, травм позвоночника;
- проведение МРТ — позволяет увидеть патологические процессы, поражающие мягкие ткани организма;
- анализ крови на ревматоидный фактор — назначают при параллельных заболеваниях.
Пренебрежение скорым посещением врача после появления болевых симптомов опасно для будущей жизнедеятельности. Последствия запоздалого визита чреваты необратимыми последствиями.
Классификация патологии с характерной симптоматикой
Разнообразие заболеваний подразумевает медицинскую классификацию отеков по определенным признакам патологии:
- Трабекулярный отек крестца, вызванный отеканием перегородок между губчатым веществом мозга. Обычно свидетельствует о сильных ушибах, переломах либо остеопорозных изменениях костной структуры. Характеризуется сильной болью и нарушением рефлексов ниже очага травматизма.
- Субхондральный (подхрящевой) отек чреват необратимыми последствиями, вплоть до разрушений хрящевидной ткани. Ему сопутствует боль, уплотнение и ограничение мобильности соседних суставов.
- Реактивный отек часто требует оперативного вмешательства.
- Асептический отек с характерными поражениями в области сочленения бедренной кости с тазовым кольцом – явной гиперемией (покраснением в виде гематомы) в зоне повреждения, некоторым температурным скачком с выраженным припуханием. Сопровождается обильными серозно-фибринозными выделениями из пораженной капиллярной системы.
Лечение отека
Трабекулярный отек костного мозга требует тщательного, длительного лечения. Начальным этапом успеха медицинских процедур становится точная диагностика заболевания. Лечебные меры включают целый комплекс оздоровительных курсов, направленных на устранение основного источника патологии.
Медицинская терапия разделяется на консервативный подход и операционный. Первый тип методики призван устранить начальную или среднюю степень отечности. Курс лечения направлен:
- убрать болевой синдром;
- улучшить обмен веществ;
- восстановить систему кровоснабжения;
- на реконструкцию костных тканей.
Когда отек костного мозга не поддается медикаментозному действию, полученные травмы чреваты возможными осложнениями, имеющими жизненно угрожающее действие, назначают хирургию. Основные операции ограничиваются двумя группами:
- артроскопия — малоинвазивная методика, сопровождающаяся минимальными воздействиями. Операция производится современным прибором, проникающим в труднодоступные участки. После хирургического вмешательства следов практически не остается, кровопотери минимальны;
- хондропластика — выполняется специализированным эндоскопическим аппаратом. Распространяется при поражениях опорно-двигательного аппарата. Суть операции — заменить поврежденные хрящи, реконструировать пострадавшие участки ткани.
Восстановительный период занимает от пяти-шести месяцев до нескольких лет. Срок реабилитации зависит от вида костного отека спинного мозга. Лечение коленного сустава чаще предполагает хирургическое вмешательство, а реактивный тип излечивается физиотерапией и медикаментами.
Что такое отек костного мозга позвоночника: как распознать и устранить проблему?
Отек костного мозга позвоночника – патологический процесс, при котором тело позвоночника наполняется излишней жидкостью. Недуг сопровождается увеличением объема окружающих структур, в результате чего позвонки вытесняются со своего нормального анатомического положения без травматизации.
Классификация
Медики классифицируют отеки костного мозга, основываясь на механизмах появления и прогрессирования заболевания, а также причинах возникновения:
- Асептический отек возникает при длительном вялотекущем либо остром выраженном дегенеративном и дистрофическом процессе в позвонке и/или межпозвоночном диске. Если патология поразила только хрящи (диски), можно говорить об отдельной разновидности заболевания, а именно – о субарахноидальном отеке костного мозга.
- Травматический включает отек, сформированный в результате травмы, негативного влияния факторов химической природы либо механического воздействия.
- Перифокальный – патологический процесс начинается обычно с разрушения костных структур, после чего возникает отек. Причина данной патологии – доброкачественные и злокачественные образования (опухолевый процесс).
- Реактивный. Основу для его развития составляют различные хирургические вмешательства либо скрытые вялотекущие воспалительные процессы. Типичный пример последнего – аллергический отек.
- Инфекционный. Бактериальные, грибковые или вирусные агенты внедряются в костную ткань и дают начало воспалительной реакции с накоплением жидкости в позвонках. Реже отек костного мозга позвоночника развивается на фоне хронического гельминтоза, инвазий простейших микроорганизмов.
Микобактерия туберкулеза, вызывающая тяжелое вялотекущее заболевание, может также поражать различные отделы позвоночника в любом возрасте у пациентов с иммунодефицитными состояниями.
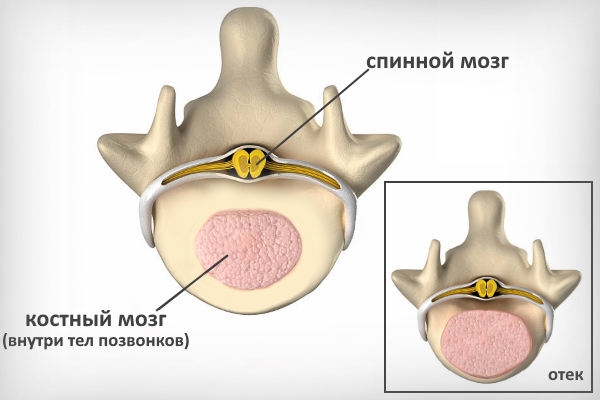
Отеки костного мозга по патогенезу также делят на:
- Вазогенные появляются по причине повышения проницаемости сосудистой стенки капилляров, из-за чего через нее просачиваются белки и вода в межклеточное пространство.
- Интерстициальные развиваются в результате гидроцефалии.
- Цитотоксические, когда сам отек костного мозга представляет собой набухшие клетки, в которых скопилось большое количество внутриклеточной жидкости. Причинами данного состояния могут стать снижение метаболизма, нарушение строения и функционирования клеточной мембраны, повышенная проницаемость для ионов Na, тянущих в клетку воду.
Причины
Среди причин возникновения отека костного мозга выделяют:
- Заболевания инфекционной природы, которые имеют опосредованное либо непосредственное воздействие на костные и хрящевые структуры позвоночного столба. При первом механизме инфекционные агенты попадают в кровеносные сосуды, обеспечивающие приток крови и микроэлементов к позвонкам и межпозвоночным дискам, и повреждают их стенки, провоцируя типичную воспалительную реакцию. Непосредственное попадание вирусов, бактерий и грибов в позвоночник разрушает тела позвонков, другие их части, хрящевую ткань, к примеру, остеомиелит, дисцит, послеоперационные инфекции.
- Травмы. Различные повреждения позвоночного столба могут спровоцировать появление отека. Отдельно выделяют травмы трабекулярного типа, при которых сосуды повреждаются, лопаются, и кровь из них истекает внутрь организма. Кровоизлияние – отличная основа для развития воспаления.
- Опухолевый процесс, развивающийся в костном или спинном мозге может спровоцировать отек путем активации местных воспалительных реакций.
- Остеохондроз. При данном заболевании происходит перераспределение нагрузки в позвоночном столбе, что провоцирует формирование грыж, истончение тел позвонков, межпозвоночных дисков. В результате всех этих процессов нарушается нормальное анатомическое положение позвонков, что активирует медиаторы воспаления и дает старт одноименному процессу в пораженной области.
При остеохондрозе патологический процесс развивается в поверхностных слоях кости, в то время как микробные отеки поражают в основном тело позвонка.
Больные люди нередко приходят в больницу с длительным патологическим процессом, который развился задолго до того, как это начало серьезно беспокоить человека, из-за чего появляются значительные проблемы с диагностикой и лечением отека.
Симптомы
Степень выраженности клинической картины и сами проявления зависят от того, какой патологический фактор дал начало развитию отека, а также на каком уровне локализуется очаг.
Наиболее выраженная симптоматика наблюдается при поражении шейного отдела хребта. Чем выше локализуется патологический процесс, тем большую угрозу он представляет здоровью человека.
Наиболее распространенный симптом, встречающийся у каждого пациента с отеком костного мозга позвоночника, – боль. Выраженность и характер болевого синдрома различны у пациентов, однако область, в которой человек ощущает дискомфорт, всегда локализуется выше места патологического очага. Это связывают со сдавливанием выше расположенных нервных окончаний спинномозговых нервов, мышц и связок набухшими телами позвонков.
Длительный патологический процесс нередко приводит к сдавливанию спинного мозга, из-за чего клиническая картина дополняется неврологическими симптомами.
Элементами типичной клинической картины могут быть:
- Боль в области позвоночного столба.
- Нарушение сердечной деятельности.
- Ухудшение зрения.
- Нарушение дыхания.
- Нарушение работы конечностей.
- Затруднение мочеиспускания, запоры с постоянными тянущими, режущими или жгущими болями в перианальной области и местах проекции на тело конечного отдела толстой кишки, неприятные ощущения, сопровождающие опорожнение кишечника либо мочевого пузыря (могут наблюдаться и другие нарушения функционирования органов малого и большого таза).
- Нарушение чувствительности или внезапное появление «покалывания» в конечностях, их онемение, судороги.

Какой врач занимается лечением?
С отеком костного мозга человек может попасть к различным узконаправленным специалистам, среди которых:
- Травматолог. Занимается пациентами, поступившими с травмами.
- Инфекционист. К нему поступают люди с вирусной, бактериальной или грибковой этиологией отеков костного мозга позвоночника.
- Онколог. Занимается лечением больных с опухолевыми процессами позвоночного столба.
- Врачи-реаниматологи. Вовлекаются в работу при возникновении угрозы жизни пациента.
- Хирург. Если избыточно накопленную жидкость невозможно удалить естественными путями, необходимо провести оперативное вмешательство.
Ко всем этим врачам в помощь может прийти вертебролог, который определяет степень развития патологии, ее влияние на состояние спинного мозга, его отделов, локализованных рядом. Невролог же оказывает неоценимую помощь при выявлении у больных неврологической симптоматики.
Диагностика
Вначале врачу необходимо подтвердить свои догадки о том, что у пострадавшего может быть отек костного мозга позвоночника. В этом никто не может помочь больше самого больного, так как рассказав полную картину специалисту (как, когда и при каких условиях появились первые боли, другие симптомы), Вы поможете выяснить этиологию и определить предположительный план обследования и эффективной терапии.
Функциональные пробы с нагрузкой используются специалистами на начальных этапах обследования для подтверждения наличия травмы позвоночного столба. При положительном результате в ход идут лучевые методы диагностики:
- Обзорная рентгенография. Информативность данного метода при отеках костного мозга позвоночника невелика, так как поражение мягких тканей можно будет только заподозрить, а сама рентгенография сможет показать лишь грубые повреждения позвонков (при их наличии). Чтобы повысить эффективность метода, используются различные положения пациента – проекции. Обзорный метод лучевой диагностики позволяет быстро находить патологии у больных с травмами позвоночника.
- Компьютерная томография. С помощью трехмерной модели, которую мы получаем благодаря серии спиральных снимков аппарата-томографа, можно выявить малейшие трещины и переломы позвонков. Метод наиболее эффективен для подтверждения наличия повреждений костного аппарата позвоночника, однако увидеть отек на нем может быть проблематично, так как компьютерный томограф не дает полной картины о состоянии мягких тканей.
- Магнитно-резонансная томография. Данный метод позволяет полностью описать состояние мягких тканей, определив расположение и размеры патологического участка. МРТ признана наиболее информативной при диагностике отека костного мозга из-за отображения именно мягких тканей. Она выделяет все очаги поражения по признакам воспаления.
Если возникло подозрение на вирусный или опухолевый процесс, делают забор крови с последующим исследованием на ревматоидный фактор и онкомаркеры. Выраженная неврологическая симптоматика заставляет проводить обследование ликворопроводящих путей, чтобы подтвердить или опровергнуть вовлечение спинного мозга в патологический процесс.
При спорных данных, полученных в ходе исследования с подозрением на опухоль, делается биопсия, позволяющая подтвердить или опровергнуть наличие добро- или злокачественного образования.
Лечение
Лечение патологии включает:
- Медикаментозную терапию.
- Физиотерапию.
- Хирургическое вмешательство (при успешном консервативном лечении может не использоваться).

Прием медикаментов
При лечении отека костного мозга не обойтись без:
- Ненаркотических анальгетиков (Анальгин).
- Опиоидных анальгетиков при неэффективности вышеуказанной группы лекарств (Трамадол).
- Нестероидных противовоспалительных препаратов с анальгезирующим эффектом (Нимелган, Кеторол, Вольтарен).
- Кортикостероидов (Гидрокортизон) совместно с Диметилсульфоксидом и аналогичными ему средствами для снижения экссудации, устранения воспаления и болевого синдрома.
- Витаминов группы B для нормализации трофики тканей и терапии моно- и полинейропатий (Комбилипен).
- Периферических вазодилататоров, а также средств, улучшающих метаболические процессы (Трентал, Солкосерил). Препараты стимулируют кровообращение и трофику в пораженных участках.
- Если причиной отека костного мозга позвоночника стало инфекционное поражение, используются препараты, к которым чувствительны выделенные штаммы бактерий, вирусов или грибов (Кларитромицин, Амоксициллин).
При выявлении у больного туберкулеза позвоночника проводится специфическое лечение противотуберкулезными препаратами различных групп, такими как Изониазид, Рифампицин, Стрептомицин, Левофлоксацин и другие.
Физиотерапия
Среди физиотерапевтических методов чаще применяются:
- Магнитотерапия. Безболезненная процедура, которая эффективно борется с отеками костного мозга, причиной которых стал остеохондроз. Принцип действия заключается в положительном влиянии магнитного поля на биологически активные молекулы нервных, стволовых и мышечных клеток волокон. В результате формируются магнитогидродинамические силы, которые активизируют работу молекулярных структур, биохимических процессов, а также улучшают функциональные свойства сосудов.
- Иглорефлексотерапия. Иглоукалывание или акупунктура – отличный метод борьбы с недугом, который используется после полного излечения последствий травм, а также при остеохондрозе. Опухолевые и инфекционные процессы, которые вызвали отек, – строгие противопоказания к проведению иглорефлексотерапии. Метод позволяет снизить интенсивность болевого синдрома, активизировать восстановительные процессы в хрящевой ткани, уменьшить отек окружающих тканей.
- Лазеротерапия. Эффективная физиотерапевтическая процедура при поражении межпозвоночных дисков и окружающих мягких тканей. Отличается безболезненностью, быстрым обезболиванием пораженных участков, короткими сеансами.
- Электрофорез. В патологический очаг вводятся лекарственные вещества с помощью постоянного электрического тока. При электрофорезе лекарство более концентрированное, суммарная доза гораздо меньше, и доставляется оно прямо в нужные ткани, не проходя через печень, что не дает ему оказывать токсическое действие на орган. Совместное использование электрофореза и лазеротерапии позволяет в кратчайшие сроки избавиться от отечности костного мозга.
Больным также назначают разгрузку позвоночника, представленную в виде различных лечебных корсетов, поддерживающих нужный участок хребта, снижая тем самым на него нагрузку.
Хирургия
Хирургическое вмешательство требуется при:
- различных травмах;
- остеомиелите;
- межпозвоночных грыжах;
- других патологиях, на фоне которых возникает чрезмерное накопление жидкости в костном мозге.
Хирургический дренаж используют в случаях, когда медикаментозная терапия не была достаточно эффективной для снятия отека.
Оперативные вмешательства достаточно опасны, так как ошибки при их проведении могут привести к инвалидизации пациента или даже его смерти.
Можно ли применять гирудотерапию?
Гирудотерапия подразумевает использование медицинских пиявок с целью дозированного кровопускания. Данный метод противопоказан к использованию при:
- малокровии (анемии);
- ослаблении или истощении организма;
- непереносимости организмом ферментов пиявок, которые содержаться у них в слюне;
- туберкулезе различной локализации;
- онкологических заболеваниях.

Суть дозированного кровопускания состоит в уменьшении свертываемости крови, устранении общей интоксикации организма и снижении артериального давления, что не имеет практического значения при отеке костного мозга. Если внимательно изучить противопоказания, можно заметить, что практически все этиологические причины возникновения патологии совпадают с пунктами данного списка либо приводят к ним (тяжелые травмы и нередко стрессовые ситуации, которые их сопровождают, вызывают истощение организма).
Возможные последствия и осложнения
Вовлечение в патологический процесс спинного мозга нередко приводит к параличу, летальному исходу (смерть наступает при поражении шейных отделов позвоночника и нарушении работы сердца, легких) и является одним из наиболее тяжелых последствий заболевания.
Самое частое осложнение отека – нарушение иннервации и функций органов малого таза, паралич конечностей. Чем выше расположен пораженный заболеванием сегмент спинного мозга, тем выше вероятность полной парализации.
Если пострадавшие своевременно обращаются за медицинской помощью, патологический процесс у них только начал развиваться, а травмы не столь серьезные, их может ждать полное выздоровление.
Как избежать отека костного мозга позвоночника?
Чтобы предотвратить отечность костного мозга, необходимо своевременно лечить заболевания позвоночного столба, инфекционные поражения, поддерживать активный образ жизни, быть осторожным, предупреждая травмы.
Следующие рекомендации помогут поддерживать функцию кровообращения, что обеспечит нормальную трофику тканей:
- Рацион следует наполнить продуктами, благоприятно влияющими на кроветворную функцию, среди которых телятина, говяжья печень, гранат, яйца.
- Постарайтесь разнообразить питание, однако обращайте внимание на сбалансированное содержание витаминов и микроэлементов.
- Следует отказаться от значительного потребления соли, ограничиваясь 1 чайной ложкой и менее в сутки.
- Сеансы массажа спины помогут держать кровообращение на высоком уровне, а также усилить лимфоотток. Вполне достаточно посещать массажиста пару раз за год на 5-10 сеансов.
Заболевания спины могут принести множество проблем, а в некоторых случаях являются непосредственной угрозой для жизни пациента, ввиду чего при любых длительных неприятных ощущениях в области позвоночника рекомендуется посетить специалиста и не отлаживать проблему до появления тяжелых осложнений.
В статье «Что такое отек костного мозга позвоночника и как его вылечить» использованы материалы:
http://spina.guru/bolezni/chto-takoe-otek-kostnogo-mozga-pozvonochnika
http://medspina.ru/sustavy/otek-kostnogo-mozga-pozvonochnika.html
http://telemedicina.one/sustavy-kosti-myshtsy/otek-kostnogo-mozga-pozvonochnika.html