
- от автора Jose

Боль в животе всегда вызывает беспокойство. Это может свидетельствовать о наличии всевозможных заболеваний внутренних органов, особенно органов пищеварительной системы. Однако это не всегда так, и многое зависит от места локализации боли, ее характера и тех причин, которые могли обусловить ее появление вообще. Иногда любой болевой синдром может являться всего лишь ответом нашего организма на некоторые раздражающие его факторы, и это не самый худший вариант, так как в подобном случае решить проблему гораздо легче. Попробуем разобраться в том, почему болит пупок у женщин, ведь это достаточно нестандартный болевой синдром.
Одна из причин того, почему болит пупок у женщины – это ежемесячный овуляторный цикл, который во многом сосредоточен на органах репродуктивной системе, располагающихся в полости большого таза, то есть находятся близко к области живота. Ежемесячный цикл состоит из нескольких этапов, и самый болезненный – это период менструации. Прежде всего, это гормональная перестройка. Если на момент овуляции в крови женщины преобладают гормоны пролактина и эстрогена, которые улучшают ее самочувствие и влияют на активную работу репродуктивной системы, то в период менструации все совершенно иначе. Гормон прогестерон, который замещает собой «женские» гормоны, наоборот угнетает работу яичников, стимулирует изгнание из матки эпителия вместе со сгустками крови и, самое главное, значительно снижает болевую терпимость организма. Иными словами, на период «месячных» женщина становится еще более чувствительной к неприятным ощущениям.
Главная причина боли – это сокращения матки, необходимые для того чтобы отделить из полости ненужные участки эпителия и непригодную более яйцеклетку. Они могут вызывать неприятные ощущения в области живота, нередко доходящие до уровня острых болей. Состояние может усугубиться в том случае, если матка у женщины занимает не совсем стандартное расположение.
Сейчас специалисты не рассматривают отклонения матки в определенную сторону как патологию, однако это может иметь свои неприятные последствия в дальнейшем. К примеру, при отклонении матки кзади, она располагается достаточно близко к толстому кишечнику, поэтому во время месячных, когда осуществляется небольшое увеличение тела матки и ее сокращения, она может «тереться» о кишечник, вызывая неприятную боль в области живота.
Есть ряд заболеваний, при которых болит пупок у женщин, хотя они не являются специфическими исключительно для этого пола. Чаще всего такой симптом позволяет заподозрить следующие патологии:
- Воспаление слизистой кишечника или же энтерит. Такое состояние, как правило, имеет инфекционную природу, поэтому может сопровождаться не только локализованной болью, но и симптомами общей интоксикации, то есть тошнотой, рвотой, высокой температурой, расстройствами пищеварения. Все это является следствием борьбы нашего организма со зловредными токсинами. Чтобы избежать подобных неприятностей стоит соблюдать гигиену питания.
- Гастроэнтерит – более глобальное воспалительное заболевание, возникающее вследствие принятия в пищу зараженных продуктов и может охватывать не только слизистую двенадцатиперстной кишки, но и желудка.
- Воспаление придатка кишечника, известное всем как аппендицит. Широко распространено мнение, что в таком случае боль в боку, тем не менее, как показывает медицинская практика, это далеко не так. Каждый организм обладает некоторыми отличительными чертами анатомической структуры, и аппендикс может располагаться в несколько другом сегменте кишечника. Таким образом боль ощущается в области пупка или отдает в него.
- Пупочная грыжа также нередко проявляется болевыми ощущениями. Это состояние вызвано растяжением пупочного кольца в результате чрезмерной физической нагрузки и выпадением части содержимого брюшной полости в сформировавшийся «мешочек» из брюшины и кожи. Выглядит это как заметное выпячивание, и требует хирургического вмешательства, так как всегда есть риск защемления содержимого грыжевого мешка и последующей его некротизации.
- Заворот кишок. Еще одно грозное осложнение, требующее срочного вмешательства специалистов.
- Наличие разнообразных новообразований в брюшной полости.
перейти наверх
Если вы не знаетечто делать, если болит пупок у женщины, то лучше всего сразу же проконсультироваться с гастроэнтерологом, который поможет установить верный диагноз и подобрать адекватное лечение. Особенно вас должно насторожить наличие симптомов, например, продолжительные запоры, повышение температуры, частая рвота и тошнота.
Боли в животе возле пупка, боль в животе около пупка, причины
Болезненные симптомы в любом уголке организма – это признак того или иного отклонения в его работе, от разовых сбоев до серьезных патологий. Болевые симптомы, боли в животе около пупка – довольно распространенный признак, который может указывать на многие заболевания, в том числе и на смертельно опасные для человека. Учитывая разнообразие вариантов отклонений, о которых свидетельствует такое недомогание, когда появляется сильная боль в животе слева, справа от пупка, внизу или в вверху пупа, то установить точные причины появления боли в животе, поставить точный диагноз без помощи квалифицированного специалиста невозможно. Даже одного осмотра пациента врачом часто бывает недостаточно, и для получения точного результата требуются дополнительные диагностические процедуры. При этом, знание о различных патологических симптомах помогает сформировать предварительное представление о степени тяжести болезни.
Ноющая, тянущая боль около пупка, острая, колющая боль возле пупка, причины
Вокруг пупка расположено несколько органов, принадлежащих разным системам, отклонение в функционировании которых вызывает болезненные ощущения. Боли в животе бывают истинными и иррадиирущими, то есть, перемещенными от источника заболевания, находящегося в другой части живота.
Для любого заболевания характерны свои определенные боли в животе. Ниже будут рассмотрены их разновидности.
1 Ноющая боль в животе в области пупка. Возникает при кишечной непроходимости, усиленном газообразовании, хроническом энтерите, образовании узлов и опухолей. Также встречается при заболеваниях мочеполовой системы и у беременных женщин в результате растяжения мышц и связок живота.
2 Острая боль в животе возле пупка. Сигнализирует о язвенных процессах в кишечнике или отклонении в работе желчного пузыря, при пупочной грыже. Если боль, появившаяся здесь, иррадиирует по направлению к пояснице при позывах к мочеиспусканию, она означает движение камней в почках.
3 Тянущая боль в животе около пупка. Часто наблюдается во время вынашивания плода, кишечной непроходимости и мочеполовых недомоганиях.
4 Колющие или режущие боли в животе около пупка. Указывает на острый аппендицит, холецистит, панкреатит. У женщин сигнализирует о нарушениях работы репродуктивной системы. Колика такого характера появляется и в случае заболеваний органов пищеварительного тракта.
При пупочной грыже зарождается в случае нажатия на место образования защемления, сопровождается сильной тошнотой, метеоризмом и диареей. Предварительный наружный осмотр показывает выпячивание пупка, при пальпации ощущается уплотнение, надавливание усиливает боль. Режущие колики с тошнотой также указывают на приступ острого аппендицита. Они становятся более ощутимыми при нажатии на нижнюю часть живота справа.
5 Сильная боль в животе около пупка. Может сигнализировать о завороте кишечника, остром аппендиците, пупочной грыже или онкологическом новообразовании.
Реже такая сильная боль в животе появляется у детей при обострении наследственной абдоминальной мигрени. При таком диагнозе боль сопровождает пациента постоянно и повторяется приступами, дополняясь подташниванием, вздутием и запором. Со временем она усиливается и перемещается выше, ближе к желудку. Сильные болевые ощущения с ухудшением аппетита, тяжестью и отрыжкой возникают у человека, страдающего от гастрита. С похожей симптоматикой протекают острые инфекционные заражения, синдром раздраженного кишечника и нарушение кровотока в брыжеечных сосудах. При пупочной грыже такая боль дает о себе знать после поднятия тяжелых предметов, а у женщин, недавно перенесших роды – в случае растяжения брюшной стенки.
Какие еще могут быть причины боли в животе около пупка
— острой непроходимости тонкого отдела кишечника, завороте, спайках, продвижении желчных камней и опухолей;
— острых и хронических дисфункций кровообращения в брыжеечных сосудах, вызванных давлением опухолей или тромбозной закупорки;
— продолжительного воспалительного процесса в тонкой кишке (хронического эюнита) вследствие сбоя метаболизма, иммунодефицита, несбалансированного питания, хронического гепатита;
— ферментной недостаточности и следующим за ней недостаточном пристеночном пищеварении;
— синдроме раздраженного кишечника.
Какие заболевания могут быть, если сильно болит возле пупка, как определить причину боли в животе?
1 Если вокруг пупка сильно болит – при остром аппендиците или пупочной грыже.
2 Если сильно болит ниже пупа – Болезнь Крона, энтерит, мезаденит, эндометриоз, болезни органов мочеполовой системы или толстого кишечника.
3 Боли выше пупка у взрослых и детей – гастропатия, язва желудка или двенадцатиперстной кишки;
4 Справа живота болит в области пупка – аппендицит, заворот тонкого кишечника;
5 Слева живота возле пупка появились боли– накопление газов в толстой кишке, патологии поджелудочной железы и селезенки.
Околопупочная боль бывает висцеральной, то есть спровоцированной спазмами и растяжениями, либо соматической – вызванной раздражением спинномозговых нервов, пролегающих через брюшную полость.
Отличительные черты боли возле пупка представителей разных возрастов и полов
Боли, локализирующиеся рядом с пупком, наиболее распространены среди женщин. Это объясняется тем, что представительницы слабого пола чаще страдают от нарушений работы мочевыводящей и половой систем. Неприятные ощущения в большинстве случаев возникают под воздействием цистита, эндометриоза и воспалительных процессов в органах малого таза, фибромы и онкологических заболеваний матки. Боль рядом с пупком у детей – результат быстрого развития органов и других элементов пищеварительной системы или неправильного питания. У малышей, в отличие от взрослых, в подобных случаях бледнеют и становятся более холодными, чем все тело, конечности. Эти симптомы присутствуют при завороте кишки, которая при замедлении с обращением к медикам может иметь наиболее тяжелые последствия, включая летальный исход.
Колики вблизи пупка у младенцев встречаются в результате неправильного пищеварения и, как правило, проходят сами собой к полутора годам. Подобные боли у представителей сильного пола возникают при болезни мегаколон и дополняются запором и интоксикацией вследствие застоя каловых масс. Указанные нарушения нередко приводя к ухудшению дыхательной функции и работы сердца. Боль возле пупка также сопровождает дивертикулез, хроническую форму простатита и дисфункцию мочеиспускания. Беременные женщины ощущают болензненный дискомфрт в непосредственной близоси от пупка в связи с ослаблением брюшных мышц и смещением внутренних органов или замедленной моторикой кишечника.
Диагностика, что делать, если сильно болит возле пупка?
К любой боли, свидетельствующей о патологических процессах в организме, присоединяются дополнительные симптомы, на основании которых до получения результатов анализов врач ставит предварительный диагноз. Поэтому важно запоминать и потом как можно подробнее описать медикам все детали, связанные с ухудшением самочувствия. Основные вопросы, на которые нужно иметь ответ это длительность боли возле пупка, ее наличие только в одном месте или перемещение/отдача (иррадиация), характер возникновения, смена локализации дискомфортных симптомов от начала недомогания до осмотра. Первое, что делает врач – это осмотр пациента и сбор анамнеза, основанный на опросе больного касательно характеристики болевых ощущений. После этого врач принимает решение о необходимости и видах прочих диагностических мероприятий: анализов крови и кала, ультразвукового исследования, колоно- или ирригоскопии.
К какому врачу обращаться, если появились сильные боли в области пупка?
При появлении боли рядом с пупком не нужно спешить принимать обезболивающие препараты, поскольку они могут смазать симптоматическую картину, необходимую для постановки диагноза и корректного определения метода лечения. В случае «острого живота» следует без промедления вызывать скорую помощь. В прочих ситуациях нужно безотлагательно обращаться к терапевту, либо узкому специалисту: хирургу или гастроэнтерологу.
Таблетки и препараты от боли в животе, какие выбрать?
Чтобы избавить пациента от болезненных симптомов, назначаются такие препараты:
1 Но-шпа при боли в животе. Используется для профилактики и устранения спазмов гладких мышц внутренних органов, тенезм, спастических запоров, острой формы язвенных образований. Противопоказания: гиперчувствительность, гипертония, кардиогенный шок, печеночная или почечная недостаточность.
2 Спазмалгон, если появились боли в животе. Назначается для подавления слабого и среднего болевого синдрома во время желудочных или кишечных колик, прочих недомоганиях, сопровождающихся спастическими сокращениями гладкой мускулатуры.
Препарат нельзя принимать при непроходимости кишечника, гиперчувствительности, патологиях сердца и кровеносных сосудов и пр.
3 Папаверин для лечения сильной боли в животе. Спазмолитик, необходим для ослабления тонуса гладких мышц любого органа пищеварительной системы. Используется при почечных коликах, холецистите, желчнокаменной болезни, тонусе матки во время беременности.
Не рекомендуется к приему детям до 6 месяцев, пожилым людям, пациентам с гиперчувствительностью, почечной недостаточностью.
4 Фосфалюгель и лечение боли в животе. Имеет кслотнонейтрализуюющее действие, обволакивает слизистые оболочки, выступает сильным сорбентом. Необходим для терапии гастрита и язвенных процессов в желудке и двенадцатиперстной кишке, эрозивных процессов в пищеварительном тракте, дуодените, панкреатите, энтероколите, изжоге, отравлениях и пр.
Кроме гиперчувствительности, противопоказаниям к его применению служат хроническая почечная недостаточность, гипофосфатемия и болезнь Альцгеймера.
5 Смекта, когда применяется для лечения болей в области около пупка. Сильный адсорбирующий препарат, используемый при различных расстройствах ЖКТ. Устраняет болевые синдромы в ЖКТ при отравлениях, изжоге, вздутии, острой и хронической диарее, инфекционных заражениях.
Противопоказания: непроходимость кишечника, дефицит изомальтазы-сахаразы, индивидуальная непереносимость.
6 Эспумизан при лечение болей в животе. Предназначен для ослабления метеоризма, диспепсии, синдрома Ремхельда. Широко используется в диагностических процедурах при обследовании брюшной полости. Настоятельно не рекомендуется употреблять при высокой чувствительности к действующему веществу препарата.
Народные методы лечение пупочной боли в животе в домашних условиях
Рецепты нетрадиционной медицины по эффективности не уступают некоторым аптечным препаратам. Их применение в борьбе с болевыми симптомами около пупка должно быть осторожным, чтобы организм получил от лечения пользу, а не вред. Перед использованием народных рецептов следует проконсультироваться с врачом. Среди наиболее распространенных средств: отвар из плодов рябины; настой из травяного сбора: полевого хвоща, ромашки, розовых лепестков, полыни, укропа, шиповника, сушеницы и календулы; настой из свежих или сушеных ягод крыжовника или черники; настой ромашки, тысячелетника и льняного семени. Появление болезненности рядом с пупком требует обязательного изменения рациона и режима питания больного. Из употребления следует исключить консервированные продукты, копчености и маринады. Если после этого спазмы не прекращаются, нужно обращаться за помощью к квалифицированному специалисту.
Профилактика болей около пупка, что делать, чтобы боли в животе не появились снова?
Профилактические мероприятия по предотвращению болей возле пупка включают в себя:
— плановые обследования органов системы пищеварения не реже одного раза в год;
— своевременное обнаружение и терапия органов ЖКТ;
— рациональный состав питания;
— избавление от вредных привычек;
— минимизация стресса и нервных перегрузок;
— активный образ жизни.
Дискомфортные изменения вблизи пупка появляются в результате многих патологических процессов, в том числе – несущих угрозу для жизни. Размытая симптоматика, приводящая к тому, что даже пациент не в состоянии четко описать характер и интенсивность боли, становится для медиков препятствующим фактором при определении диагноза. Возникновение любых болезненных ощущений около пупка должно служить безоговорочной причиной для обращения в медицинское учреждение. Своевременное реагирование и внимание к сигналам своего организма – единственно правильные действия со стороны пациента, которые помогают врачу обозначить направление диагностических мер, назначения обследования и лечения.

Боль области пупка – это признак многочисленных, но достаточно серьезных заболеваний чаще всего желудочно-кишечного тракта.
Боль в районе пупка может возникать и у мужчины, и у женщины в любом возрасте. Острый, резкий характер боли и ее нарастающая интенсивность наблюдаются при различных вариантах так называемого «острого живота», хроническая – при расстройствах всасывания и переваривания в тонкой и толстой кишке. Среди наиболее типичных причин боли в околопупочной зоне выделяют:
- гельминтозы и протозойные инвазии;
- сальмонеллезы;
- пищевые токсикоинфекции;
- синдром мальсорбции;
- грыжа пупочного кольца или белой линии живота, в том числе и ущемленная;
- дивертикулит;
- инвагинация кишечника;
- тромбоз мезентериальных сосудов.
Для установления причины таких болей требуется выявление дополнительных симптомов болезни и последующая консультация врача (терапевта или чаще хирурга).
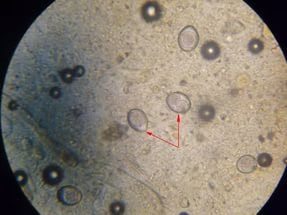
На сегодняшний день на земном шаре насчитывается порядка трех сотен паразитов, которые могут вызывать клинические симптомы заболевания у человека. Для каждого региона характерны определенные виды глистной инвазии, например, только в тропической зоне регистрируется обширная группа шистосомозов. В то же время существуют повсеместно распространенные глистные инвазии: аскаридоз, энтеробиоз. Для стран с низким уровнем санитарной культуры характерно наличие полиинвазии, то есть один человек может быть одновременно заражен несколькими видами гельминтов.
Клиническая картина каждого конкретного гельминтоза имеет свои отличительные особенности, которые связаны с жизненным циклом развития глиста. Однако, для большинства гельминтозов характерны две продолжительные фазы клинического течения: острая и хроническая. Определенные закономерности их течения позволяют заподозрить наличие гельминтоза и обратиться к врачу. Для острой фазы гельминтоза характерно:
- лихорадка субфебрильная или высокая;
- боли в суставах и мышцах различной интенсивности и меняющейся локализации;
- эритематозные, папулезно-макулезные или пустулезные кожные высыпания с геморрагическим компонентом при очень тяжелом течении; в основном сыпь рецидивирующая, в сочетании с зудом, но не оставляющая рубцовых изменений;
- отечный синдром: отеки кожи и подкожной клетчатки;
- синдром поражения легочной ткани в виде надсадного сухого кашля в ночное время, астматических приступов, пневмонии с мигрирующим инфильтративными изменениями;
- абдоминальный синдром: умеренной интенсивности боли в животе в околопупочной области и склонность с жидкому стулу;
- поражение сердечной ткани: миокардиодистрофия, аллергический миокардит;
- поражение ЦНС: аллергический менингоэнфцефалит, энцефаломиелит;
- лимфоаденопатия: единичная или системная;
- в общем анализе крови: лейкоцитоз; выраженная эозинофилия (более 30%).
Признаки острой фазы гельминтозов могут длиться не более 2-3 месяцев, затем самопроизвольно стихают, изменения в общем анализе крови сохраняются дольше.
В острой фазе гельминтозов преобладают иммунологические и аллергические изменения организма человека в ответ на попадание глиста. В хронической стадии доминируют признаки дистрофии и метаболических нарушений. Для хронической фазы большинства гельминтозов типично:
- уменьшение собственно аллергических реакций;
- эозинофилия крови не превышает 10%;
- травмирующее воздействие и последующее повреждение стенок кишечника, кровеносных сосудов и присоединение вторичной инфекции;
- механическое повреждение тканей в зоне расположения глиста (воспаление, нарушение функций органов, атрофия тканей);
- поглощение питательных веществ глистом и нарастающее нарушение обменных процессов в организме человека, развитие анемии, кахексии (дифиллоботриоз);
- нарушение нейрогуморальной регуляции стероидными, пептидными гормонами в результате длительного стресса.
Длительность паразитирования гельминтозов различна – от нескольких недель (энтеробиоз) до многих лет (тениоз, тениаринхоз). Диагностика большинства гельминтозов основывается на результатах овоскопии (обнаружение яиц гельминтов в испражнениях) и иммуноферментного анализа (выявление острофазных иммуноглобулинов).
 Термин «сальмонеллёз» объединяет большую группу заболеваний с полиморфными клиническими проявлениями, вызываемых многочисленными серотипами бактерий.
Термин «сальмонеллёз» объединяет большую группу заболеваний с полиморфными клиническими проявлениями, вызываемых многочисленными серотипами бактерий.
Источник инфекции при сальмонеллезе является чаще больной человек или носитель, иногда больные животные (утки, куры, ящерицы, черепахи).
Путь передачи при сальмонеллезе фекально-оральный. Самыми распространенными факторами передачи этой инфекции являются различные варианты продуктов (салаты, яйца, крем, молочные блюда, студень), загрязнённые выделениями. Болезнь может встречаться в виде спорадических отдельных случаев, однако чаще регистрируется в виде случаев группового заболевания (после посещения предприятий общепита)
Восприимчивость человека зависит от преморбидного состояния макроорганизма, так и от количества и разновидности (серотипа) сальмонелл, которые попали в пищеварительный тракт.
Инкубационный период при сальмонеллёзе колеблется от нескольких дней до нескольких часов. Начало болезни обычно острое, продромальный период нехарактерен или очень короткий. Он характеризуется слабостью, снижением работоспособности, лёгким ознобом. Затем повышается температура, при лёгких формах до субфебрильных цифр, при среднетяжёлых и тяжёлых до 38-40 0 .
После попадания заражённой пищи или воды, заболевание начинается у многих больных с тошноты и повторной рвоты, эти симптомы обычно сохраняются в течение нескольких часов. Часто бывает миалгия и головная боль. Основным клиническим признаком является диарея, которая может варьировать от нескольких раз до бессчётного количества. Как правило, потери со стулом умеренного объема, без крови. Спазмы кишечника встречаются у двух третей больных и часто локализуются в области пупка. Перистальтика уменьшается, отмечается болезненность живота. Длительность всех симптомов не превышает одной недели.
Длительная лихорадка и диарея свидетельствуют об осложнении или другом заболевании. Клиника сальмонеллёза характеризуется наличием признаков поражения сердечно-сосудистой системы. Основой этих нарушений являются водно-элекролитные потери и изменения реологических свойств крови.
Основное значение для установления окончательного диагноза имеют лабораторные методы диагностики (посев испражнений на питательные среды и выделение конкретной сальмонеллы).
Лечение больных сальмонеллёзом зависит от тяжести течения болезни и клинической формы. Основные направления включают восполнение водно-электролитного баланса, уменьшение общей интоксикации, восстановление пищеварительной функции. Антибактериальные препараты показаны только в тяжелых случаях сальмонеллеза.
Диагноз «пищевая токсикоинфекция» (ПТИ) свидетельствует о том, что болезнь вызвана не столько микроорганизмом, сколько его токсинами. Это могут быть патогенные штаммы кишечной палочки, сальмонеллы, иерсинии, протей, стафило- и стрептококки.
Источником инфекции могут быть больные животные или люди, реже – окружающая среда. Наиболее частым источником болезни являются бактерионосители, работающие на пищевых предприятиях.
Путь передачи пищевой. Факторами передачи являются пищевые продукты, в которых в результате размножения микроорганизмов, произошло накопление, как возбудителя, так и его токсических субстанций. Это осуществляется чаще всего в мясных, рыбных, молочных продуктах и различного рода желе и кремах.
Объединяют ПТИ присущие им общие черты:
- болезнь нередко носит групповой характер;
- первыми проявлениями являются симптомы токсикоза и гастроинтестинальные проявления; наиболее характерными являются боль в животе в околопупочной зоне и обильный характер испражнений без слизи и крови;
- течение болезни острое и непродолжительное.
Диагностика ПТИ основывается на клинических признаках болезни. В редких случаях проводится бактериологическое исследование биологических жидкостей человека и подозрительных пищевых продуктов с целью выделения микробного агента и его токсина.
Это хроническое заболевание пищеварительного тракта, обусловленное нарушениями переваривания пищевых масс. Это может быть связано с дефектами ферментативного расщепления питательных субстанций на менее сложные соединения; отсутствием полноценного всасывания и последующего транспорта веществ.
Человек жалуется на различный дискомфорт в области живота. Болезненные ощущения достаточно разнообразны, но неспецифичны, при этом они сохраняются (без лечения) в течение продолжительного времени. Наиболее часто отмечаются такие симптомы как:
- тошнота, нередко связанная с приемом определенного вида пищи (наприме, молочных продуктов);
- снижение аппетита вплоть до полного отвращения к пище;
- мучительное вздутие живота, ощущение переливания жидкости и урчание;
- боли в околопупочной области различной интенсивности;
- обильный жидкий стул без патологических примесей или, наоборот, запоры.
Причины развития синдрома мальабсорбции могут быть как врожденными, так и приобретенными. Врожденные дефекты ферментативных систем (например, отсутствие липазы – фермента, расщепляющего жиры) обусловлены генетически детерминированными нарушениями и не подлежат кардинальному лечению. Обычно такая патология выявляется уже в первые месяцы жизни, так как ребенок плохо набирает вес и постоянно беспокоен. В некоторых случаях возможна заместительная терапия с введением извне нужных ферментов или с помощью исключения определенных пищевых продуктов.
Приобретенные варианты синдрома мальабсорбции могут наблюдаться при хронических воспалительных процессах слизистой толстой или тонкой кишки (энтерит), хирургической резекции части кишечника, недостаточности функции поджелудочной железы. В таком случае направление лечения зависит от причины, но в большинстве случаев также будет включать применение ферментных препаратов.
Обычно возникает у тучных людей или у беременных женщин, когда имеет место дополнительная нагрузка на мышечную и соединительную ткань передней брюшной стенки. Анатомо-физиологические особенности передней брюшной стенки таковы, что непосредственно на ее середине соединяются мышцы и фасций правой и левой половины человеческого тела. Это соединение происходит с помощью относительно плотной и короткой соединительнотканной связки, так называемой белой линии живота. Эта линия обладает значительно меньшим запасом прочности, чем мышцы, поэтому именно она быстрее теряет свою целостность. В щели между волокнами белой линии или непосредственно в пупочное кольцо проникают петли кишечника, сальник или другие внутренние органы. Это и называется грыжей.
Сама по себе грыжа, особенно если ее размеры невелики, не причиняет своему хозяину особого беспокойства, кроме косметического. Однако, любая грыжа в любой момент может ущемиться, то есть дефект соединительной ткани уменьшится и внутренние органы, вышедшие через этот дефект уже не смогут вернуться в исходное положение.
В этот момент человек ощущает сильную боль в околопупочной области, отмечает уплотнение и потемнение самой грыжи. Следует как можно быстрее обратиться к хирургу. В некоторых случаях возможно консервативное лечение и вправление грыжи.
В большинстве случаев содержимое грыжевого мешка подвергается некротическим изменениям. Требуется оперативное вмешательство для иссечения отмерших тканей и ушивание грыжевого дефекта. Чем в более ранние сроки была произведена операция, тем меньше риск послеоперационных осложнений.
Под этим широким термином подразумевают совокупность остро развивающихся воспалительно-некротических процессов внутри брюшной полости. Болью в околопупочной области может сопровождаться дивертикулит, инвагинация кишечника и тромбоз мезентериальных сосудов.
Другие симптомы острого живота достаточно неспецифичны (повышение температуры, рвота, жидкий стул или диарея), поэтому только врач по отдельным строго специфичным симптомам может правильно установить диагноз.
Дивертикулит – это воспалительный процесс аномальных образований кишечника, так называемых слепых карманов (дивертикулов). Причины начала воспалительного процесса до конца не известны. Лечение только хирургическое, направленное на иссечение некротически измененного дивертикула.
Инвагинация кишечника более часто встречается у детей дошкольного возраста. При этом происходит вхождение части кишки в соседний с нею отдел. Требуется восстановление нормальной анатомической структуры, чаще всего хирургическим путем.
Тромбоз мезентериальных сосудов – это закупорка просвета мезентериальной артерии (реже вены) тромбом или эмболом, в результате чего прекращается кровоснабжение значительной части кишечника.
Тромб образуется непосредственно на стенке этой артерии при нарушениях свертываемости крови, атеросклерозе брюшных сосудов. Эмбол – этот тромб, который образуется в других участках человеческого тела (например, в варикозно расширенных венах конечностей), но с током крови занесенный в систему мезентериальных сосудов.
Если нарушение кровоснабжения происходит постепенно, возможна самостоятельная компенсация за счет коллатеральных сосудов. При острой закупорке необходима срочная операция для восстановления проходимости сосуда и \ или иссечение некротически измененного участка кишечника.