- от автора Jose
Что такое варусная деформация коленных суставов и как с этим бороться
Варусная деформация коленных суставов

- Причины
- Симптоматика
- Диагностика
- Лечение
- Последствия
- Самое важное
- Видео по теме
Варусная деформация нижних конечностей – это распространенное заболевание, которое начинает проявляться еще в детском возрасте. Патология характеризуется тем, что у человека формируются О-образные ноги. Данное состояние может вызывать не только выраженный косметический дефект, но и развитие тяжелых заболеваний опорно-двигательного аппарата.
Причины
В качестве причин, вызывающих варусную деформацию, выделяют две основные группы: врожденные и приобретённые. К врожденным причинам относят влияние на беременную женщину вредных факторов. Наиболее опасным является их воздействие на этапы закладки костной ткани. К наиболее распространённым причинам данной группы относят:
- Инфекционные заболевания. Среди них могут быть вирусные и бактериальные поражения, существовавшие до беременности или возникшие на любом из сроков.
- Приём антибактериальных средств, которые оказывают тератогенный эффект. Наиболее опасными в первом триместре являются цефалоспориновые средства или пенициллины.
- Ионизирующее излучение. Подвергаться подобному воздействию женщина может при проведении рентгенологического исследования или в условиях работы на вредных условиях.
- Контакт с токсическими веществами. К ним относят регулярное вдыхание бензина, употребление наркотических средств или алкоголя, поступающего к ребенку. Подобное состояние может вызывать и снижение иммунных сил.
- Травматическое воздействие на область матки и ножки плода.
- Заболевания эндокринной системы.
К приобретённым причинам, которые действуют на человека после рождения ребёнка, относят заболевания костной ткани. Наиболее распространённой патологией является рахит, вызванный недостатком витамина Д, неполноценным питанием и отсутствием поступления солнечного света. В более редких случаях костная система поражается при эндокринных патологиях, а также при воспалении.
Нельзя исключить и ранние подъёмы ребёнка, и длительное нахождение в вертикальном положении в раннем детском возрасте. В настоящее время проблема, вызванная неполноценным питанием, встречается реже.
Во время кормления ребёнка первого года жизни важно употреблять не только достаточное количество веществ, содержащих витамин Д, но и кальций. В данном случае может возникнуть и вальгусная деформация коленных суставов.
Люди старшего возраста, которые сталкиваются с деформацией ног, имеют в анамнезе заболевания суставов или позвоночника. Среди них наиболее часто отмечаются артриты, деформирующие оститы и артрозы.
Реже вызвать варусное изменение конечностей может и травматическое повреждение нижних конечностей в виде переломов, сопровождающихся смещением костных отломков, некротизацией поврежденных тканей при разрыве связочного аппарата, а также вывихов или подвывихов.
Особенности проявления варусной деформации коленных суставов
Варусная деформация коленных суставов характеризуется тем, что голени приобретают О-образную форму. Исправить данную патологию тяжело, поскольку она развивается длительно во время роста человека. И чем раньше начать лечение, тем больше шансов исправить деформацию.

Причины заболевания
Варусное искривление коленных суставов у детей может быть врожденным и приобретенным. Первые признаки патологии проявляются в возрасте около 1 года, когда ребенок начинает становиться на ножки и учится ходить. Однако в некоторых случаях возможно развитие заболевания и у взрослых.
Главные причины возникновения варусной деформации коленей включают:
- Наследственность.
- Заболевания костей в детском возрасте. К ним относятся рахит, патологии эндокринной системы и другие недуги.
- Искривление коленей может развиваться при раннем стоянии ребенка, особенно если он длительное время находится в вертикальном положении. Подобный эффект возникает и тогда, когда малыш начал очень рано ходить.
- Недостаток кальция и витамина Д. Наблюдается не только в детском, но и в подростковом возрасте, в частности, когда больной мало времени проводит на свежем воздухе.
- Воспалительные процессы в коленных суставах. Провоцируют изменения размеров суставной щели и ее деформацию.
- Болезнь Блаунта. Бывает инфантильной и подростковой. Первые признаки регистрируются в возрасте 2-3 лет.
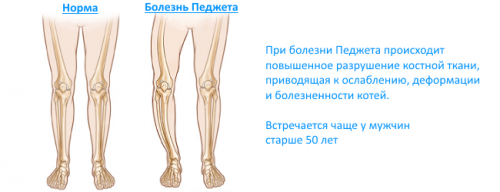
- Болезнь Педжета. Является основной причиной варусного искривления коленных суставов у взрослых. При этом поражаются бедренные и берцовые кости, в результате чего происходят изменения и суставов.
Признаки недуга
Основной симптом варусной деформации коленей заключается в искривлении формы голеней, в результате чего ноги приобретают О–образную форму. Поставить диагноз легко, особенно на поздней стадии заболевания, когда достаточно визуального осмотра больного. На начальных этапах развития патологии сделать это намного тяжелее, ведь основные симптомы выражены слабо. В этом случае понадобится проведение рентгенологического обследования костей нижних конечностей с целью уточнения диагноза.
К признакам варусного искривления коленей относится косолапость, которая является следствием заболевания. Постепенно развивается нарушение походки, в результате чего больной быстро устает при ходьбе. Если это ребенок, то он очень часто падает в связи с нарушением координации, особенно когда только учится ходить. При отсутствии своевременного лечения прогрессирование патологии способно привести к сколиозу, поскольку на позвоночник осуществляется очень большая нагрузка.

При постановке диагноза врач обязательно должен направить пациента на рентгенографию голеней. Это позволит установить степень деформации коленных суставов, выявить патологические изменения других костей. При необходимости специалист направит на расширенную рентгенографию, которая включает обследование стоп, бедренной кости и тазобедренного сустава, а также МРТ или КТ.
Если причиной возникновения заболевания послужила патология внутренних органов, целесообразной является консультация других узкопрофильных специалистов, к примеру, нефролога и гастроэнтеролога.

Консервативное лечение заболевания
Терапевтическая схема с целью коррекции деформации коленных суставов назначается только после полного обследования пациента. Это необходимо для того, чтобы установить причину развития патологии, на основании которой и разрабатывается индивидуальный лечебный комплекс.
Важную роль играет и возраст больного, а также стадия недуга. Детям целесообразным является применение консервативной терапии, поскольку в этом возрасте происходит активный рост костей и хрящей. При условии правильно подобранного лечения и устранения причины возникновения заболевания можно справиться с проблемой легко.
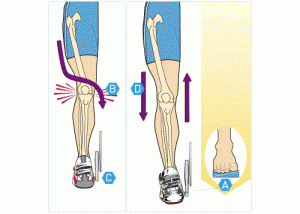 На начальных стадиях варусной деформации коленных суставов целесообразно использовать специальную ортопедическую обувь. В ней присутствует высокий и жесткий задник, основное предназначение которого — фиксация голеностопного сустава. Обувь следует делать на заказ, чтобы учесть индивидуальные особенности стопы человека. Во время сна необходимо использовать корригирующие укладки.
На начальных стадиях варусной деформации коленных суставов целесообразно использовать специальную ортопедическую обувь. В ней присутствует высокий и жесткий задник, основное предназначение которого — фиксация голеностопного сустава. Обувь следует делать на заказ, чтобы учесть индивидуальные особенности стопы человека. Во время сна необходимо использовать корригирующие укладки.
Важной частью комплексного лечения являются ЛФК и массаж. Специалист поможет разработать специальные упражнения, направленные на укрепление мышц и суставов. Когда пациент освоит все движения, их можно выполнять самостоятельно дома. Нужно обязательно пройти курс массажа продолжительностью от 10 до 20 сеансов. Делать их надо ежедневно или через день, в зависимости от назначения врача.
 Если причиной возникновения заболевания стали дефицит витамина Д и кальция, в схему лечения включают препараты, способные обеспечить организм человека данными веществами. При наличии других патологий, способствующих развитию недуга, следует пролечиться, чтобы минимизировать риск дальнейшего прогрессирования искривления.
Если причиной возникновения заболевания стали дефицит витамина Д и кальция, в схему лечения включают препараты, способные обеспечить организм человека данными веществами. При наличии других патологий, способствующих развитию недуга, следует пролечиться, чтобы минимизировать риск дальнейшего прогрессирования искривления.

Хирургическое лечение варусной деформации коленей проводится по методу Илизарова. Это сложная операция, характеризующаяся длительным восстановительным периодом. Она рекомендована к применению только в том случае, когда отсутствует положительный результат от проводимой консервативной терапии.
Чаще всего хирургическое лечение показано взрослым, поскольку использование специальной обуви и других методов очень редко дает положительные результаты.
При появлении симптомов варусной деформации коленей необходимо немедленно обратиться к врачу. Своевременное установление причины развития патологии и ее устранение позволят не допустить дальнейшего прогрессирования болезни.
Лечение и профилактика варусной деформации коленных суставов
Вальгусная деформация коленных суставов – заболевание, которому подвержены как дети, так и лица пожилого возраста. Своевременное вмешательство на раннем этапе дает возможность избежать искривления ног и последующей инвалидности. Врач-ортопед, своевременно продиагностировавший появление вальгуса, назначает комплекс мер для исправления ситуации.
Деформация коленного сустава у детей и взрослых

Процесс возникновения вальгуса протекает в два этапа:
- Суставная щель расширяется в связи с лучшим развитием мыщелков бедренных костей внутри, чем снаружи.
- Связки с внутренней части бедра растягиваются и не удерживают коленный сустав на месте.
Вальгусная деформация коленных суставов у детей бывает как врожденной, так и приобретенной в раннем возрасте. У малышей присутствие небольшого отклонения от нормы допустимо и устраняется само по себе в процессе развития костной ткани.
Врач регулярно проверяет, чтобы угол отклонения ноги от нормы не превысил 7º. В ином случае он назначает лечебные мероприятия.
Если же малыш начал ходить, и зрительно понятно, что ноги приобретают форму буквы «Х», то необходимо немедленное обращение к ортопеду.
Часто заболеванию подвержены пожилые, у которых вальгусная деформация коленей связана с возрастными изменениями в костной ткани.
Вальгусная деформация направлена внутрь и бывает двух типов:
- Односторонняя.
- Двусторонняя.
Варусная деформация коленных суставов представляет собой искривление в наружную сторону по типу буквы «О». Оно требует принципиально другого лечения.
Причины возникновения
У детей
Если ребенок появился на свет с деформацией, то есть вероятность наличия плоскостопия, вальгуса голеней и искривленной шейки бедра.
Чаще вальгус коленных суставов у детей является не отдельным заболеванием, а следствием патологии костей.
Выделяют несколько основных причин возникновения искривления коленных суставов у детей:
- Кости и мышцы не успевали укрепиться из-за быстрого роста массы. Ходьба дала им дополнительную нагрузку, что привело к усугублению болезни. До семилетнего возраста некоторое искривление не критично, но также требует лечения.
- Дефицит витамина D приводит к нехватке кальция в организме, так как этот микроэлемент не усваивается самостоятельно. У малыша развивается рахит и видоизменяются суставы. Чаще это касается детей, родившихся в осенне-зимний период, когда световой день укорачивается.
- Лишний вес. Любая нагрузка на неразвитые мышцы приводит к дополнительному ухудшению состояния суставов
- Неправильно подобранная обувь. Мягкая подошва и нефиксированный задник позволяют стопе «гулять». Надежная фиксация в сочетании с комфортной колодкой выравнивают походку, помогают избежать травм и не деформируют стопы.
Врачи не рекомендуют покупать дешевую китайскую продукцию из искусственных материалов. В специализированных магазинах представлен широкий ассортимент обуви для мальчиков и для девочек на любой вкус. Она предназначена для постоянного ношения и служит как для профилактики, так и для исправления уже имеющихся дефектов.
- Хронические заболевания суставов, травмы, воспаления.
У пожилых

Вальгусная деформация коленных суставов у взрослых чаще возникает у лиц старшего поколения. Из-за гормональной перестройки независимо от других причин появляется дефицит кальция, из-за чего страдает костная ткань. Результатом становится появление остеопороза.
Болезнь также возникает:
- у женщин, регулярно носящих туфли на каблуке или с узким носом. Неанатомическая колодка сдавливает стопы, а неравномерно распределенное давление усиливает нагрузку на суставы.
- У людей с лишним весом.
- У больных, перенесших такие неврологические заболевания, как инсульт.
- У страдающих подагрой, гонартрозом, артритом и прочими болезнями, связанными с негативными изменениями в соединительной ткани.
Стадии вальгусного искривления
Ортопед ставит диагноз и определяет степень искривления с помощью:
- вида суставов на рентгенологическом снимке;
- замера искривления голени в градусах.
Существуют следующие виды искривления:
- Легкое. Механическая ось ноги лежит на точке латерального мыщелка бедра. Расхождение с нормой составляет не более 15º.
- Среднее. Ось касается края наружного мыщелка большеберцовой кости.
- Тяжелое. Механическая ось не соприкасается с линией коленного сустава. Отклонение наружу составляет свыше 20º.
От правильного анализа стадии развития вальгуса зависит дальнейшее лечение.
Симптомы и диагностика деформаций

Признаками вальгуса являются:
- вывернутые наружу стопы и колени;
- плоскостопие;
- утомляемость даже при недлительной ходьбе;
- боль в ногах;
- сколиоз;
- шаркающая походка.
Для диагностирования вальгусных коленей как у детей, так и у старшего поколения врач просит свести ноги вместе и делает замер расстояния между ними. В норме — не более 5 см. Экспертное мнение подтверждают с помощью рентгена.
Лечение патологии
Своевременное обращение к специалистам поможет избежать усугубления состояния нижних конечностей. На ранних стадиях признаки вальгуса легко устранимы. Особенно это касается маленьких детей. Но только комплексный подход дает ощутимые результаты. Лечить ортопедию следует в соответствующих заведениях.
Ортопедические приспособления
В особых случаях для коррекции врач назначает специальные выпрямители. Вальгусные колени исправляют:
- корригирующие укладки;
- фиксирующие шины.
Они показаны для длительного использования и только во время сна.
- нарушения кровообращения;
- варикозное расширение вен.
Физиотерапия

Чаще всего в лечении деформации применяется мышечная электростимуляция. Происходит следующее:
- сокращение плантарной мускулатуры;
- улучшение кровообращения;
- увеличение мышечной массы.
Сильным мышцам проще удерживать кости и суставы в правильном положении.
В процессе электростимуляции воздействие тока чередуется с периодами отдыха, чтобы не повреждать кожные покровы.
- тромбофлебит;
- воспаления;
- склонность к кровотечениям;
- злокачественные образования;
- повышенная температура.
Массаж
Врачи рекомендуют массаж как наиболее действенную процедуру в борьбе с вальгусной деформацией ног, особенно у маленьких детей на ранних стадиях заболевания.
Один курс массажа составляет от двух до трех недель, перерыв между которыми – 1-2 месяца.
Процедуру должен выполнять только профессиональный массажист.
В процессе лечения обязательны следующие действия:
- поглаживание, прорабатывание с усилием поясницы, области крестца, голеней и бедер;
- аккуратное сгибание-разгибание суставов.
Иногда родителям приходится брать роль массажиста на себя. Это может быть связано с неготовностью малыша довериться чужому человеку или же высокой стоимостью данной процедуры. При небольшой подготовке мать или отец могут делать массаж самостоятельно.

Ребенка кладут на животик, голеностопный сустав находится на возвышении. Допустимо использование специального валика или подушечки.
Основными массажными движениями являются:
- Массаж поясничной зоны. Идет от позвоночника вниз и уходит в сторону. Первоначальное поглаживание сменяется интенсивным растиранием.
- Проработка ягодиц и крестца. Руками рисуется буква «Х», затем круг. После активного растирания тыльной стороной рук применяются ударные техники. Завершается все поглаживанием. Здесь родителям стоит быть особенно осторожными, чтобы не повредить и не напугать малыша.
- Работа с задней частью бедер. Ямка под коленом проглаживается наружу и вверх. Далее идут несильные ударные движения. В финале поглаживание.
- При проработке голени аналогичные действия с подколенной ямкой. После -мягкое разминание наружной стороны икры и голени. Их интенсивно разрабатывают с внешней части. Далее внутри проводят легкие удары, а извне растягивают и создают вибрацию. Заканчивают всегда поглаживанием.
- Коленный сустав осторожно гладят со всех сторон, надавливая изнутри. Здесь идет непосредственная работа с мыщелком бедра. Голень выводят на середину.
- Стопы. Движение от пальчиков к голеностопному суставу. Массаж лодыжек. Прорабатывание внутренней поверхности стоп. В конце бережное поглаживание.
- Работа с коленом. Все внимание уделяется внутренней стороне.
- Повтор действий с голенью. Гладят по направлению от стопы к колену.
- Бедро поглаживают и аккуратно растирают от колена наружу и вверх.
Лечебная физкультура

Так же, как и в массаже, в ЛФК важна регулярность. Специалист в данной области назначает комплекс упражнений для домашнего повторения. В него обычно входят:
- гимнастика на развитие двигательной активности суставов;
- приседание или плие с вывернутыми наружу коленями у опоры или без;
- присед со скрещенными ногами;
- ходьба на носочках, внешней стороне стоп;
- приседание на носках. Носочки и колени следует разводить в стороны;
- сидение «по-турецки». Менять положение, опираясь на руки. Ноги должны чередоваться: сверху то правая, то левая.
Ни в ходе занятий гимнастикой, ни в обычной жизни нельзя делать следующее:
- долго ходить;
- стоять продолжительное время на одном месте, особенно широко расставив ноги;
- сидя, сводить колени;
- тренироваться на сопротивление.
Каждое упражнение исправляет положение осей конечностей в сторону нормального. При правильном подходе происходит не только укрепление ног, но и развитие мышечной памяти.
Человек учится ходить и сидеть по-другому. Образное представление работы суставов дает лучший результат.
Оперативное лечение

Хирургические вмешательства обычно назначают людям пожилого возраста, так как для них процесс деформации коленного сустава проходит тяжелее. Прочие методы для них малоэффективны или не дают быстрого результата.
Перед операцией обязательны следующие процедуры:
- осмотр врача-ортопеда;
- рентген суставов нижних конечностей;
- стандартные анализы.
Для выравнивания оси ног искусственно совершают перелом. Кости устанавливают в правильное положение и фиксируют аппаратом Илизарова. На десятые сутки начинают делать «прокрутки» — подкручивание гаек. Временную схему процедур выверяют с помощью особой программы.
Допустима местная анестезия. Пациент проводит в больнице до 5 дней.
Для самостоятельного перемещения используются ходунки и костыли. Осложнения после хирургического вмешательства наблюдаются крайне редко.
Операция – результативный метод, особенно в эстетическом плане. Но при отсутствии дополнительных мер человека ожидает повторное развитие вальгусной деформации.
Противопоказанием является период активного роста.
Профилактика деформации

Профилактические меры необходимы в любом возрасте. Они не служат стопроцентной защитой от развития вальгуса коленей, но способствуют не только уменьшению риска его появления, но и снижают темпы прогрессирования деформации.
- корректирование питания в сторону увеличения суточной дозы кальция. На него богаты сыр, творог, кунжут.
- Употребление витамина Д, особенно в детском возрасте от 1 до 3.
- Умеренная физическая активность, регулярная ходьба.
- Контроль за массой тела.
- Правильно подобранная, желательно ортопедическая, обувь.
- Регулярное наблюдение у врача-ортопеда.
Вальгусное искривление коленных суставов – распространенное и довольно серьезное заболевание. Внимательное отношение к здоровью ног благотворно скажется не только на состоянии нижних конечностей, но и на здоровье тазобедренных суставов и позвоночника. Профилактика и своевременно оказанная помощь эффективны в борьбе с вальгусом на любой стадии заболевания.
Что такое варусная деформация коленных суставов и как с этим бороться
Заболевание широко распространено. Им страдает примерно 20% взрослых людей. Первые симптомы обычно начинают проявляться в возрасте от 40 до 60 лет. Женщины болеют в два раза чаще мужчин.
При деформирующем артрозе поражаются суставные хрящи и костные поверхности
В основе развития деформирующего артроза лежит естественный процесс старения суставного хряща. При рентгенологическом исследовании признаки поражения суставного аппарата выявляют у каждого второго человека старше 55 лет.
Наиболее часто патологический процесс поражает коленные суставы (75%) и мелкие суставы кисти (60%). Другие суставы поражаются реже: поясничный и шейный отдел позвоночника (30%), тазобедренные (25%), голеностопный сустав (20%), плечевой сустав (15%). Деформирующий артроз тазобедренного сустава называется коксартрозом, а коленного – гонартрозом.
Причины и факторы риска
Для возможности движения и уменьшения трения внутренние структуры сустава покрыты гиалиновым хрящом. При нарушении регенеративных процессов суставной хрящ начинает изнашиваться и истончаться. Его поверхность становиться шероховатой, на ней появляются трещины, потертости. Со временем на некоторых участках происходит практически полная потеря хряща. С целью компенсации трения обнаженные участки поверхности костей, принимающих участие в образовании сустава, начинают уплотняться. В них происходят характерные остеосклеротические изменения, приводящие к разрастанию костной ткани (остеофиты) и образованию костных псевдокист. В свою очередь, костные наросты создают еще больше препятствий при трении суставных поверхностей, усиливая дегенеративные процессы.
Факторами, повышающими риск развития деформирующего артроза, являются:
- пожилой возраст;
- женский пол;
- врожденная патология суставов (нарушение взаиморасположения и формы суставных поверхностей, гипермобильность);
- структурные дефекты, связанные с заболеваниями опорно-двигательного аппарата, начинающимися в детском возрасте (дисплазия тазобедренного сустава, болезнь Пертеса);
- травмы и механические повреждения суставов (рецидивирующие вывихи, менискэктомия, внутрисуставные переломы);
- ожирение;
- профессиональные вредности (например, деформирующий артроз суставов пальцев кисти у машинисток);
- микрокристаллические артропатии (подагра, пирофосфатная артропатия);
- метаболические (алкаптонурия) и эндокринные (акромегалия) заболевания;
- аваскулярный некроз;
- заболевания, сопровождающиеся разрушением суставного хряща (гемартроз, септический артрит).
Деформирующий артроз кисти – довольно распространенное заболевание у машинисток
Формы заболевания
Деформирующий артроз бывает первичным и вторичным. Первичная форма заболевания развивается в первоначально здоровом суставе и обычно обусловлена естественными процессами старения. Вторичный деформирующий артроз поражает суставы, уже имеющие какие-либо дефекты гиалинового хряща, вызванные обменными и гормональными нарушениями, асептическим некрозом кости, воспалением костно-суставных тканей или травмой.
Деформирующий артроз тазобедренного сустава (коксартроз) нередко приводит к значительному снижению трудоспособности.
Что такое дефигурация сустава? Причины ее появления
Дефигурация сустава – это медицинский термин, обозначающий изменение формы сустава, которое произошло в результате его равномерного опухания и последующего прогрессирования экссудативного процесса. Если опухание происходит неравномерно, что приводит к существенным изменениям привычного положения конечности, происходит дефигурация сустава из-за выпота в заворотах суставной сумки.
Все из вышеупомянутых дегенеративных изменений являются стойкой деформацией произошедшей по факту:
- Поражения костной ткани.
- Образования фиброзных отложений.
- Подвывихов.
- Патологических изменений – анкилоз.
Стадии
В развитии деформирующего артроза в соответствии с особенностями клинико-рентгенологической картины выделяют несколько стадий:
- Характерно незначительное ограничение подвижности в пораженном суставе. На рентгенограмме определяют наличие начальных остеофитов, расположенных по краю суставных поверхностей и нечеткое сужение суставной щели.
- Подвижность пораженного сустава уменьшена. При движении нередко слышен характерный хруст. Мышцы умеренно атрофированы. На рентгенограмме хорошо заметен субхондральный остеосклероз, сужение суставной щели и наличие множества остеофитов.
- Видимая деформация сустава. Объем движений резко ограничен. На рентгенограмме выявляют наличие «суставных мышей» (осколок костной ткани, свободно расположенный в полости сустава), субхондральных кист, обширных остеофитов, практически полное отсутствие суставной щели.
Стадии деформирующего артроза
Некоторые авторы выделяют дополнительно еще и 0 стадию заболевания, при которой дегенеративные изменения в суставе уже начались на клеточном уровне, но рентгенологические и клинические симптомы пока еще отсутствуют.
Причины развития деформации
Основной причиной раннего развития патологии, которая может деформировать ноги, является дефицит витамина Д и кальция в организме ребенка. Это часто провоцирует рахит, который может развиваться даже внутриутробно. Также у малышей рахит способен появиться позже, во время первых шагов. У подростков рахит стартует из-за недостаточного нахождения на солнце, неправильного питания, ряда сопутствующих заболеваний.
Прочие факторы риска, которые могут вызвать варусную деформацию колен у детей, таковы:
- слишком раннее начало ходьбы;
- травмы;
- сахарный диабет;
- перенесенные болезни костей, суставов;
- тяжелые виды спорта с раннего возраста;
- гипоксия плода во время родов;
- перенесенные матерью заболевания (при беременности);
- нехватка витаминов А, В12;
- патологии обмена веществ;
- болезнь Педжета;
- ювенильный артрит;
- болезнь Блаунта.
У взрослых причинами искривления могут стать ушибы, растяжения, переломы конечностей, при которых нет резкой боли, и человек не обращается к врачу. Оставшаяся трещина провоцирует неправильное срастание и развитие деформации суставов. Также при разрыве связок может возникнуть отмирание части волокон, что тоже вызывает деформацию колена. Усиливают опасность варуса у взрослых болезни иммунной, эндокринной системы, артрозы и артриты, ревматизм.
Симптомы
Основными симптомами деформирующего артроза являются:
- боль (усиливается во время физических нагрузок и стихает в состоянии покоя);
- утренняя скованность (затрудненная подвижность в суставе после ночного сна длящаяся 25-30 минут);
- феномен геля (отечность суставной области после длительной иммобилизации конечности);
- крепитация (выслушивается при выполнении пассивных движений в суставе в полном объеме и обусловлена неконгруэнтностью суставных поверхностей);
- ограничение подвижности в суставе (обусловлено болевым синдромом и/или блокадой «суставной мышью»);
- подвывих сустава, вальгусная или варусная деформация (возникают на поздних стадиях заболевания);
- отек и выпот в суставную полость (чаще всего наблюдаются при деформирующем артрозе коленного сустава);
- зоны миофиброза (появление в регионарных мышцах мелких болезненных узелков).
При деформирующем артрозе наблюдается боль и отечность суставной области
Очень тяжело протекает деформирующий артроз тазобедренных суставов. Пациенты жалуются на боли в паховой области, которые могут отдавать в колено. Нередко возникает «заклинивание» пораженного сустава. Со временем постепенно развивается гипотрофия мышц ягодицы и бедра, которая приводит к формированию сгибательно-приводящей контрактуры, укорачиванию конечности и хромоте. В тяжелых случаях развивается полная неподвижность конечности со стороны поражения.
Деформирующий артроз коленных суставов проявляется возникновением боли при выполнении сгибательно-разгибательных движений, подъеме по лестнице, длительной ходьбе. Симптомом деформирующего артроза мелких суставов кистей рук является появление плотных мелких узелков по краям дистальных и проксимальных межфаланговых суставов (узелки Бушара, узелки Гебердена), а также скованность и болезненность пораженных суставов.
Генерализованная форма деформирующего артроза (полиартроз, болезнь Келлгрена) проявляется множественными поражениями межпозвонковых и периферических суставов. Данная форма заболевания нередко сочетается с другой патологией суставного аппарата (тендовагинит, периартрит, спондилез поясничного и шейного отдела позвоночника, остеохондроз).
Профилактические мероприятия при варусной деформации нижних конечностей
Чтобы вальгусная деформация коленных суставов не развилась, стоит соблюдать профилактические меры. К ним относятся:
- Употребление продуктов питания и витаминных комплексов, богатых кальцием.
- Введение профилактической дозы витамина Д с 1 месяца до 3 лет.
- Ежедневные прогулки с ребенком.
- Рациональные физические нагрузки.
Взрослым рекомендуется контролировать массу тела, при появлении болей в суставах обратиться к врачу.
При варусной деформации коленного сустава и дефектах шейной бедренной кости особую роль в профилактических мероприятиях играет общеукрепляющее лечение, массаж и лечебная гимнастика.
Для детей созданы специализированные реабилитационные центры, где малышам без оперативного вмешательства пытаются исправить искривленные локтевые и коленные суставы, помогают восстановиться после переломов бедренной кости или шейки бедра.
Лечебная гимнастика сразу положительного результата не принесёт, но если такую процедуру настойчиво выполнять ежедневно, то положительная динамика наступит, и все функции нижних конечностей восстановятся.
Самостоятельно выбирать гимнастические упражнения не нужно, лучше довериться лечащему ортопеду, который разработает специальные упражнения и составит полный комплекс лечения, которые помогут восстановиться после варусной деформации нижних конечностей.
Если варусная форма коленей, локтевого сустава, дефекты бедренной кости была обнаружена сразу, то ребёнку налаживают гипс. Гипсование налаживают в несколько этапов, пока не достигнут нужного результата.
В старшем возрасте такое варусное заболевание конечностей лечат в основном оперативным методом, а лечебную гимнастику назначают в реабилитационный период.
Диагностика
Основным методом диагностики деформирующего артроза является рентгенография. Выявление на рентгенограммах сужения суставной щели, остеосклероза, краевых остеофитов, субартикулярных кист, пятнистой кальцификации хрящей подтверждает диагноз деформирующего артроза.
В качестве дополнительных методов инструментальной диагностики применяют магниторезонансную и компьютерную томографию, ультразвуковое сканирование суставов.
При наличии показаний выполняют пункцию пораженного сустава с последующим лабораторным исследованием полученной синовиальной жидкости (обнаруживается повышенная вязкость, лейкоцитов менее 2 000 в 1 мкл, нейтрофилов менее 25%).
Главным методом диагностики деформирующего артроза является рентгенография
В диагностически сложных случаях возникают показания к выполнению артроскопии – инвазивного исследования, позволяющего при помощи эндоскопического аппарата, снабженного микрокамерой, осмотреть сустав изнутри. В ходе этой процедуры врач производит прицельный забор небольшого участка синовиальной оболочки, хрящевой ткани, синовиальной жидкости с последующим морфологическим изучением полученных биоптатов.
Дифференциальная диагностика деформирующего артроза проводится с моно- и полартритами, ревматическими заболеваниями.
Наиболее часто патологический процесс поражает коленные суставы (75%) и мелкие суставы кисти (60%). Другие суставы поражаются реже: поясничный и шейный отдел позвоночника (30%), тазобедренные (25%), голеностопный сустав (20%), плечевой сустав (15%).
Ортопедические устройства и физиотерапия
При вальгусной деформации применяются корригирующие укладки и шины, фиксирующие коленный сустав. Такие изделия назначает врач-ортопед, который в ходе лечебного процесса регулирует необходимый уровень фиксации. Следует иметь в виду, что носить такие приспособления нельзя при нарушении кровообращения нижних конечностей.
Для укрепления и улучшения сократительной способности мышц нижней части ног назначают такую физиотерапевтическую процедуру, как электростимуляция.
Похожая статья: Лечение вальгусного плоскостопия у детей
Посредством воздействия на организм импульсами электрического тока достигаются такие результаты:
- увеличивается объем и сила мышц при сохранении длины мышечных волокон;
- повышаются адаптационные возможности и предел утомляемости мышечной ткани;
- снижается болевой синдром;
- обеспечивается хороший лимфодренаж и ускоренное выведение метаболитов,
- восстанавливается нервная регуляция сокращения мышц;
- благодаря чередованию сокращения и расслабления предупреждается атрофия мышц.
После проведения курса из нескольких процедур электростимуляции мышцы становятся крепче и им легче поддерживать правильное положение ног при ходьбе или стоянии. Перед тем как назначать электрическую стимуляцию, врач учитывает следующие противопоказания:
- склонность к кровотечениям;
- тромбофлебит;
- острые воспалительные и инфекционные процессы в организме.
Массаж
Стабильность сустава обеспечивает мышечный корсет, поэтому массируются несколько групп мышц – спины, ягодиц, бедер и голеней. Лечебный курс состоит из 10-20 сеансов, между курсами делаются двухнедельные либо месячные перерывы. Интенсивность воздействия увеличивают после нескольких процедур, резкие и грубые движения недопустимы.
Цель массажа – укрепить и привести в тонус ослабленные мышцы, и расслабить излишне напряженные
Массаж проводится так:
- Пациент ложится на живот, под голени подкладывается валик.
- Поглаживающими движениями массируют область поясницы, в направлении вниз и в стороны от позвоночника. Затем следует растирание, разминание и надавливание.
- Ягодично-крестцовый отдел массируется поглаживающими движениями по кругу или в Х-образном направлении, затем интенсивно растирается внешней поверхностью согнутых пальцев. Далее одной или двумя руками производят разминание. Завершающий этап – ударные приемы: рубящие и пилящие движения, а также поколачивание и похлопывание.
- Массаж задней поверхности бедра начинается с поглаживания в направлении от колена вверх и кнаружи, затем растирание, разминание и поколачивание рубящими движениями пальцев.
- Голень массируется поглаживанием в направлении от пятки вверх до коленного сустава. Особое внимание уделяется внешней и внутренней сторонам голени: внешнюю часть массируют мягко, с минимальным нажимом, с помощью вибрационных и растягивающих техник. В конце сеанса — поглаживание. Массаж внутренней поверхности делается интенсивный, с применением легких ударных приемов.
- Коленный сустав корректируется посредством поглаживания и растирания боковых поверхностей, надавливания на внутреннюю сторону сустава в области бедренного мыщелка. В момент надавливания свободной рукой удерживают голень в нижней части, стараясь привести ее как можно ближе к средней линии.
- Ахиллово сухожилие поглаживают и массируют щипковыми движениями.
- Пациент переворачивается на спину, валик подкладывается под колени.
- Массаж передней части ноги начинают со стоп: поглаживающими движениями в направлении от пальцев к голеностопу массируют тыльную поверхность. Затем следует интенсивное растирание и разминание внутренней части лодыжки и стопы. В завершении – поглаживание.
- Круговыми движениями поглаживают колено и растирают его боковые поверхности. Затем производят надавливание на внутреннюю часть сустава с одновременным приведением голени к средней линии.
- Переднюю поверхность голеней массируют легкими растирающими и поглаживающими движениями в направлении снизу вверх.
- Переходя к бедрам, делают поглаживание и средней интенсивности растирание и разминание. В конце – поглаживание ноги от колена вверх и по направлению к внешней стороне ног.
Чтобы исправить деформацию, необходима долгая и упорная работа. Выполнять физические упражнения нужно регулярно, как минимум 2 раза в день, один подход должен быть после сеанса массажа.
Упражнение 1. Сгибание и разгибание голеностопных суставов.
Упражнение 2. Вращение ступней поочередно в одну и другую сторону. Выполнять движения нужно мягко и следить, чтобы не было болезненных ощущений.
Упражнение 3. Захват и удержание предметов стопами.
Упражнение 4. Исходное положение – поза по-турецки. Из этого положения нужно встать, опираясь только на внешние части стоп. Если не получается, можно попросить кого-нибудь и выполнять упражнение с поддержкой. Затем сесть в позу по-турецки и поменять ноги так, чтобы сверху была другая нога. Повторить упражнение.
Упражнение 5. Приседать на корточки, широко разводя колени в стороны. Важным условием является правильное положение стоп: они должны полностью стоять на полу и быть параллельными друг другу.
Упражнение 6. Подниматься на носки и тянуться всем телом вверх. Затем опуститься полностью на стопы.
Упражнение 7. Ходьба на внешней части стоп.
Упражнение 8. Ходьба по узкой доске шириной 10-15 см. Вместо доски можно ориентироваться по нарисованной полоске или цветной дорожке на ковре. Стопы нужно ставить как можно ближе друг к другу.
Ходьба по узкой дорожке или доске очень полезна при вальгусе
В запущенных стадиях или при имеющихся осложнениях вальгусную деформацию исправляют оперативным путем. Как правило, операция назначается пожилым пациентам, поскольку у них заболевание нередко протекает в тяжелой форме. Показанием к хирургическому вмешательству служит также сопутствующая деформация мениска коленного сустава, вылечить которую консервативными методами невозможно.
Вальгусное искривление ног у взрослых людей способствует возникновению воспалительных и инфекционных процессов в коленных суставах
Перед операцией проводится ряд диагностических мероприятий с применением магнитно-резонансной и компьютерной томографии.
В реабилитационный период прооперированная конечность обезболивается, а для ходьбы используются специальные приспособления. В дальнейшем пациенты передвигаются при помощи костылей. Аппарат Илизарова позволяет выполнять коррекцию конечностей и после хирургического вмешательства – на 8-е или 9-е сутки.
Оперативное лечение применяется также в случае неэффективности консервативных методов. Тогда клиновидный участок берцовой кости удаляют хирургически, а затем кость сращивается. У детей до 16 лет деформированные конечности сразу приводят в анатомически правильное положение.
Чтобы восстановить функцию ног, назначают комплексы лечебной гимнастики. Выполнение упражнений необходимо для создания крепких мышц, способных удерживать колени в физиологичном положении.
После хирургического вмешательства пациент проходит курс реабилитации, который, помимо лечебной гимнастики, включает физиотерапевтические процедуры и массаж.
Стоит отметить, что вовремя начатое лечение дает возможность сделать оптимистичный прогноз даже при запущенных формах вальгуса и независимо от возраста ребенка. Выполняя врачебные рекомендации, можно избежать таких осложнений, как гонартроз, повреждение мениска и передней крестообразной связки. В дальнейшем также исключаются повышенная утомляемость и травмирование нижних конечностей, боль в ногах, а также проблемы с позвоночником. Закрепить успешный результат лечения поможет ношение ортопедической обуви, фиксирующей голеностопный сустав.
Лечение деформирующего артроза
Комплексная терапия деформирующего артроза проводится с учетом стадии заболевания, причины, его вызвавшей, общего состояния пациента. Прежде всего, рекомендуется уменьшить нагрузку на пораженный сустав (использование трости при ходьбе, избегание длительных вынужденных поз, отказ от поднятия тяжестей).
Для купирования болевого синдрома и снижения активности воспалительного процесса пациентам назначают нестероидные противовоспалительные средства. Если их прием не приводит к устранению болевых ощущений, выполняют внутрисуставное введение кортикостероидных препаратов. Местно применяются гели и мази с обезболивающим и противовоспалительным действием.
С целью предотвращения дальнейшего разрушения сустава при деформирующем артрозе могут назначаться хондропротекторы
На начальных стадиях деформирующего артроза с целью приостановления дальнейшего разрушения суставного хряща некоторые специалисты рекомендуют хондроитинсульфат и гидрохлорид глюкозамина, обладающие хондропротекторным действием. Следует отметить, что эффективность данной группы препаратов в ходе клинических испытаний не была подтверждена.
В лечении деформирующего артроза широко применяются физиотерапевтические методики: лазеротерапия, магнитотерапия, электрофорез с новокаином или анальгином, высокочастотная электротерапия, озокеритолечение, аппликации парафина.
Для улучшения функции пораженных суставов и укрепления мышечно-связочного аппарата пациентам рекомендуют регулярные занятия лечебной физкультурой, кинезиотерапию. Немаловажное значение в реабилитационном лечении деформирующем артрозе отводится бальнеотерапии.
При полном разрушении тазобедренного или коленного сустава трудоспособность утрачивается, наступает инвалидизация. Консервативное лечение на этой стадии заболевания неэффективно. С целью восстановления подвижности и улучшения качества жизни пациентов им показано эндопротезирование, то есть замена пораженного сустава искусственным.
На терминальной стадии деформирующего артроза с целью устранения болевого синдрома показано выполнении артродеза, операции, в ходе которой производят полное обездвиживание сустава.
В настоящее время разрабатывается новый метод лечения деформирующего артроза, заключающийся в использовании стволовых клеток, обладающих способностью замещать клетки суставного хряща, активировать протекание регенеративных процессов.
Вальгусная деформация коленного сустава: лечение патологии
Ими могут стать:
При постановке ребенку диагноза вальгусная деформация лечение лучше начинать до того, как он начнет ходить, так как нагрузка на нижние конечности при ходьбе может спровоцировать прогрессирование патологии.
При этом терапия представляет собой комплекс мероприятий:
- Физиотерапию.
- Массаж ног.
- Использование ортопедических накладок на суставы, стелек и обуви.
- Хирургическое вмешательство.
- Физические упражнения и йога.
Лечение такого заболевания, как вальгусная деформация коленных суставов у детей, подразумевает использование всех перечисленных методов. При этом важно начать его как можно раньше, чтобы мышцы и костные структуры начали изменяться до того, как они утратят свою пластичность.
Предлагаем ознакомиться: Реактивный артрит у детей: симптомы и лечение коленного сустава у ребенка
Физиотерапия
Наиболее эффективным физиотерапевтическим воздействием при вальгусной деформации считается электростимуляция с использованием токов силы до 50 мА при продолжительности воздействия от 0,5 до 300 мс. При этом импульсы проходят через волокна мышц, возбуждая в них двигательную активность. В промежутках между прохождением через мышцы тока возникают паузы, позволяющие им полностью расслабиться.
Данная процедура в целом абсолютно безболезненна и не приносит какого-либо дискомфорта. В ходе такой терапии происходит укрепление мышц и наращивание их общей массы, а также улучшается кровообращение в них.
Массаж
Процедура массажирования при вальгусной деформации колен также может привести к положительной динамике. Стабильность суставов при этом достигается проработкой мышц, окружающих коленный сустав. Чрезмерно напряженные мышцы при этом расслабляются и растягиваются, а излишне расслабленные приводятся в состояние тонуса.
Для достижения результата важно массировать не только внутреннюю поверхность бедер и голеностопа, но и мышцы спины, ягодиц и поясницы. Курсы массажа при этом должны длиться не менее 15-20 процедур. Между курсами перерывы не должны превышать 4 недель.
При постановке диагноза вальгусная деформация, тутора – одно из первых ортопедических средств, назначаемых детям. Тутора представляет собой накладку на ноги, охватывающую стопу, голень и бедро, и фиксирующая ее в нормальном анатомическом положении.
ортопедическое приспособление при деформации
Изготавливается эта ортопедическая накладка по индивидуальным размерам, а надевать ее рекомендуется на ночь. В целом эффективность туторы достаточно высока при лечении патологии сустава колена у детей.
Еще одно достаточно эффективное приспособление – ортез на коленный сустав, при вальгусной деформации он также способствует выпрямлению нижних конечностей. Эта конструкция показана для ношения в дневной период.
Она снижает нагрузку на ноги при вальгусном искривлении. По мере изменения суставов врач-ортопед регулирует степень поддержки, что позволяет быстрее добиваться положительного прогресса.
Не менее важным элементом ортопедии при вальгусной деформации – ношение ортопедической обуви. Ортопедическая обувь предназначается для снижения нагрузки на стопы, а также компенсирует излишнюю нагрузку на них. При ее изготовлении учитывается степень искривления колен, размер стопы и многое другое. Обязательное условие – жесткая фиксация голеностопного сустава.
Физические упражнения рекомендуется выполнять ежедневно. Только при этом условии можно достичь положительного прогресса.
Комплекс упражнений должен включать в себя приседания, вскарабкивания на возвышенности и сведение и разведение ног. Обязательное условие – многократность выполнения физических упражнений. Первый подход выполняется в момент расслабления мышц (после сеанса массажа, например), второй – в течение дня, третий – перед ночным отдыхом. Систематичность занятий – главное условие формирования крепких мышц, способных удерживать колени в нормальном состоянии.
Рекомендуемые физические снаряды при диагнозе вальгусная деформация коленей – лесенка гимнастическая, большой гимнастический мяч, палки и шведские стенки.
Не менее полезными будут занятия конным спортом, езда на велосипеде, плавание. Не менее важно избегать длительного стояния с широко разведенными стопами, так как это способствует еще большему искривлению колен по вальгусному типу.
Аппарат Илизарова для выпрямления оси ног
Хирургическое вмешательство при вальгусной деформации показано при отсутствии эффекта от консервативного лечения. Направления на хирургическое исправление кривизны получают в основном пожилые пациенты с диагностированным вальгусным искривлением, так как физиотерапия, массажи и упражнения для них изначально не могут привести к полному выздоровлению.
Кроме того, еще одно показание к хирургическому вмешательству – сопутствующая деформация мениска коленного сустава, лечение которой практически невозможно без операции.
Суть операции состоит в создании искусственного перелома с последующим выпрямлением оси ног с помощью аппарата Илизарова.
При диагнозе вальгусная деформация реабилитация после операции состоит в обезболивании прооперированной конечности, а также в выполнении физических упражнений для создания крепкой мышечной массы, способной удерживать колено в нормальном анатомически правильном положении.
Своевременная помощь врача при вальгусной деформации может привести к полному исправлению формы ног и остановить дальнейшее искривление. При выраженном отклонении коленей выполняют хирургическое вмешательство. К консервативным методам лечения относят:
- Массаж и ЛФК.
- Физиотерапевтические процедуры.
- Ношение ортопедической обуви и специальных фиксаторов коленного сустава.
Кроме того, важна этиотропная терапия. Дети до 3 лет должны получать витамин Д и проводить время на солнце. Взрослым, у которых отмечается дефицит кальция, назначают этот минерал в виде таблеток.
Прогноз
Скорость разрушения сустава при деформирующем артрозе определяется возрастом пациента и его исходным состоянием здоровья, локализацией и формой патологического процесса. В большинстве случаев при своевременно начатом и активно проводимом лечении деформирующего артроза удается добиться улучшение подвижности пораженного сустава, купирования болевого синдрома. Однако полное восстановление утраченной хрящевой ткани невозможно.
Деформирующий артроз тазобедренного сустава (коксартроз) нередко приводит к значительному снижению трудоспособности. В терминальной стадии заболевания пациенты практически полностью утрачивают возможность самостоятельно передвигаться, способность самообслуживания и нуждаются в постоянном уходе.
Профилактика
Профилактика развития деформирующего артроза включает следующие мероприятия:
- поддержание нормальной массы тела;
- регулярные занятия гимнастикой (однако чрезмерная физическая активность, в ходе которой суставы постоянно подвергаются повышенным нагрузкам, противопоказана);
- своевременное выявление и лечение заболеваний (сколиоз, плоскостопие, дисплазия) и травм (ушибы, растяжения связок, вывихи) опорно-двигательной системы;
- рациональное питание, сбалансированное по составу макро- и микронутриентов.
Видео с YouTube по теме статьи:
Деформирующий артрит суставов, его виды
- Первичный, возникает на неизмененном ранее суставе, на здоровом ранее хряще.
- Вторичный, происходит разрушение хряща измененного какими-то факторами.
Причины возникновения первичного артрита по сей день остаются неизвестными. Предполагается, что он развивается под совокупным действием внешних и внутренних факторов. Внешние: механическая перегрузка суставов, различные травмы, профессиональные вредности, инфекционные заболевания. Внутренние: заболевания опорно-двигательной системы, нарушение кровоснабжения хряща, ожирение, предшествующие артриты. Островными предпосылками возникновения вторичного артрита считаются травмы, заболевания эндокринной системы (сахарный диабет), другие воспалительные заболевания сустава.
В статье «Что такое варусная деформация коленных суставов и как с этим бороться» использованы материалы:
http://sustavik.com/bolezni/varusnaya-deformaciya-kolennyh-sustavov
http://ortocure.ru/kosti-i-sustavy/deformatsiya/varus-kolen.html