- от автора Jose
Формирование и профилактика деформирующего спондилеза
Деформирующий спондилез: что это такое? Причины, симптомы и лечение
- Что такое деформирующий спондилез?
- Почему возникает?
- Симптоматика
- Диагностика
- Лечение
- Физиотерапия и ЛФК
- Как профилактировать?
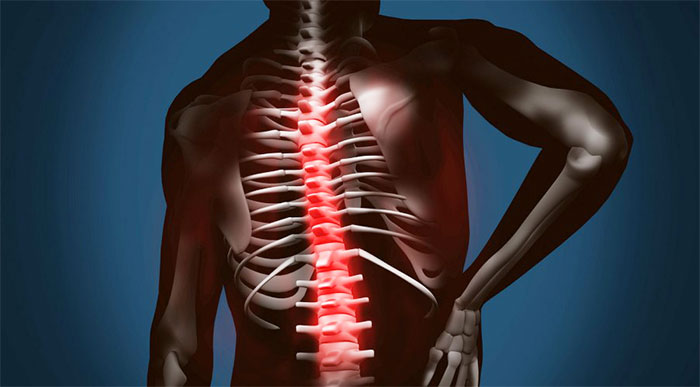
Развивается деформирующий спондилез из-за возрастных перестроек, а также травм, инфекций, искривлений осанки и стоп. Симптоматика патологии скудная: обычно появляется тупая боль в пораженном отделе, напряжение мышц спины и скованность движений. «Золотым стандартом» исследования является рентгенография (иногда КТ или МРТ). Лечение заключается в применении противовоспалительных средств, миорелаксантов, а также хондро и нейропротекторов. Особое значение имеет лечебная физкультура и массаж. При неэффективности консервативных методов проводят хирургическое вмешательство.
Что такое деформирующий спондилез?
Эволюционно позвоночник человека не приспособлен к прямохождению, поэтому даже небольшие нагрузки или вес собственного тела могут спровоцировать патологию позвоночного столба. Так, 60% подростков страдают из-за неправильной осанки, 85% людей старше 45-ти лет жалуются на остеохондроз, а 100% стариков больны спондилезом!
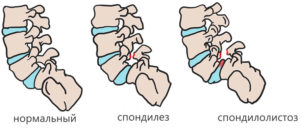
Деформирующий спондилез – это комплексное понятие, к которому относят любой хронический разрушительный процесс в позвоночнике. Обычно данный термин употребляется в качестве диагноза для старческого «изнашивания» позвонков, когда наблюдается изменение формы позвоночного столба – отсюда «деформирующий».
Спондилез – это особая патология, которая связана с нарушением «питания» оболочек межпозвонковых дисков, а также связочного и суставного аппаратов позвоночника. Иначе говоря, структуры позвоночного столба стареют: межпозвоночный диск теряет упругость, связки становятся менее эластичными, а в суставах появляются дефекты – «трещины».
Подобные изменения приводят к нестабильности позвоночника, из-за чего активируются защитные механизмы: по краям тел позвонков образуются костные «наросты» – остеофиты. Подобные образования стабилизируют позвонки, удерживают ядро диска, а также восполняют полости в суставах.
Однако подобная система защиты неполноценна: позвоночный столб утрачивает свою гибкость, а в некоторых случаях наблюдается полное сращение позвонков. Последнее опасно травмами сосудов, нервов и мышц с последующим повреждением органов грудной и брюшной полостей.
Как правило, спондилез возникает во всех отделах позвоночника, но наиболее выражена патология в области шеи и поясницы, куда приходится максимальная нагрузка движения и покоя.
Будьте внимательны! Неосложненный спондилез редко имеет яркую симптоматику. Обычно все клинические проявления недуга связаны с сопутствующим остеохондрозом или спондилоартрозом. Последние зачастую являются причиной обращения пациентов за помощью.
Почему возникает?
Ведущей теорией возникновения деформирующего спондилеза является «изнашивание» позвоночника. Однако многие ортопеды и травматологи считают, что немаловажную роль в формировании недуга играют сопутствующие патологии:
- Однократные повреждения позвоночника (переломы и пр.) или повторяющиеся микротравмы.
- Врожденные аномалии позвоночного столба (сращения позвонков, спинальные грыжи и пр.).
- Метаболические и эндокринные расстройства (подагра, диабет), в ходе которых нарушается местный обмен веществ в позвоночном столбе.
- Инфекционное заражение (чаще специфическая инфекция – туберкулез).
- Искривления осанки (гиперкифоз, сколиз или гиперлордоз), а также плоскостопие и прочие деформации стоп, что способствуют повышенной нагрузке на позвонки.
- Профессиональные занятия спортом или физический труд, связанный с подъемом тяжестей. Так, при удерживании 15-килограммового груза позвоночный столб испытывает нагрузку в 200 кг.
- Ожирение любой степени, что связано с повышенным давлением на позвоночник.
- Возрастные перестройки в организме, сопровождающиеся нарушениями кровообращения, обмена веществ, концентрации микроэлементов, витаминов и пр.
- Малоподвижный образ жизни или долгое пребывание в неправильных и непривычных позах (особо подвержены офисные работники, хирурги, таксисты, монтажники-высотники и другие профессии).
- Холодный климат или частые переохлаждения (у полярников и пр.), что связано с местными реакциями на холодовое воздействие – нарушением иннервации и кровоснабжения структур позвоночника.
Группу риска по возникновению спондилеза составляют:
- пациенты старше 45-ти лет, что связано с началом необратимых изменений в позвоночном столбе;
- женщины в постклимактерическом периоде из-за резких изменений в гормональном балансе;
Помните! Женские половые гормоны – эстрогены – являются «защитниками» организма женщины. Их резкое снижение (климакс) приводит к патологиям опорно-двигательного аппарата, сердечно-сосудистой, нервной и прочих систем.
- бывшие профессиональные спортсмены, резко окончившие тренировки;
- люди с неравномерно или малоразвитой мускулатурой спины.
Продолжительное воздействие двух и более указанных факторов в 100% случаев приводит к формированию спондилеза и в 85% – к присоединению сопутствующей патологии: остеохондроза или спондилоартроза.
Симптоматика
Чаще всего, деформирующий спондилез диагностируется случайно при рентгенографическом исследовании по поводу других болезней. Обычно, основное проявление – это едва заметная скованность в позвоночном столбе или периодические тупые боли, не доставляющие пациенту особого дискомфорта.
Однако, при дополнительном поражении межпозвоночного диска или позвонковых суставов наблюдается четкая симптоматика, сходная со спондилоартрозом. Как правило, это постоянная болезненность в пораженном отделе, усиливающаяся при наклонах и поворотах тела. Боли нередко появляются ночью, что провоцирует у пациентов бессонницу.
Больные нередко беспокойны и суетливы, т.к. постоянно пытаются найти комфортное положение для головы и тела с целью снижения болевого синдрома. Мышцы спины в ответ на боль сокращаются – «спазмируются», из-за чего движения в позвоночнике резко ограничиваются, а его изгибы несколько сглаживаются.
Даже в период ослабления симптомов или исчезновения болезненности пациенты склонны вести себя осторожно: их движения плавные и неохотные, что связано со страхом появления или усиления боли.
Выраженность симптомов при спондилезе не связана со степенью поражения позвоночника. Так, нередки случаи, когда пациентов беспокоит легкий дискомфорт в области спины, а данные рентгенограммы свидетельствуют о запущенном патологическом процессе со значительным разрастанием остеофитов.
Шейный спондилез
Поражение на уровне шеи встречается чаще у людей умственного труда и сидячей работы. Обычно появляется боль в области шеи, переходящая на затылок, руку или лопатку. Повороты и наклоны головой ограничены, однако в горизонтальном положении скованность уменьшается. Нередко возникают «мушки» перед глазами, звон в ушах, также неадекватное повышение или понижение давления.
В запущенных случаях могут появляться неврологические расстройства, характеризующиеся жжением или ощущением «мурашек» на коже шеи и рук. Нередко выпадает болевая и температурная чувствительность, ослабевает мышечный тонус и сила верхних конечностей.
Грудной
Патология в грудном отделе возникает не часто. Как правило, наблюдается боль в центре спины, распространяющаяся на грудную клетку и поясницу. Иногда болевой синдром при грудном спондилезе может имитировать таковой при инфаркте миокарда, туберкулезе или пневмонии, что требует тщательной диагностики состояния пациента.
Мышцы спины обычно напряжены, что ограничивает наклоны и повороты туловища. Вдоль позвоночника при ощупывании определяются характерные точки болезненности.
Поясничный
Спондилез поясницы чаще проявляется в виде болевых «прострелов» в пораженной области. Нередко возникает жжение в области нижних конечностей, ощущение «ватных» или «деревянных» ног, наблюдаемое при длительном стоянии. Больные часто жалуются на слабость мышц нижних конечностей и быструю утомляемость.
Как правило, появляется перемежающаяся хромота. Обычно данный симптом связан с остановками для отдыха при продолжительной ходьбе (на фоне патологии сосудов ног). Однако в случае спондилеза это вынужденный наклон туловища вперед, когда возникает боль из-за длительных прогулок и прочей активности.
В запущенных случаях появляются неврологические расстройства: полное или частичное исчезновение поверхностной чувствительности кожи, а также снижение тонуса и cилы мышц ног. Иногда возникают нарушения функций тазовых органов – дефекации, мочеиспускания и половой силы.
Диагностика
Для диагностики деформирующего спондилеза применяют комплексное ортопедическое и неврологическое обследования, а также рентген, компьютерную или магнитно-резонансную томографии.
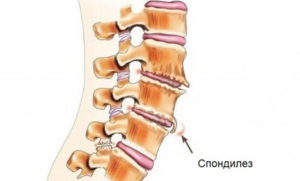
«Золотым стандартом» диагностирования спондилеза является рентгенография. Обычно на рентгенограмме определяются костные новообразования, напоминающие клюв – остеофиты. Располагаются последние на телах позвонков, огибая межпозвоночный диск.
Если два остеофита на соседних позвонках растут навстречу друг другу, возможно появление ложного сустава, образованного верхушками данных костных «наростов». На поздних стадиях недуга формируется так называемая костная скоба, которая скрепляет тела выше- и нижележащего позвонков. Подобный костный блок полностью ограничивает движения в данном сегменте.
К рентгенологическим особенностям спондилеза также относится: неправильная форма остеофитов, их несимметричный и встречный рост (по типу «клюва птицы»).
Лечение
Терапия деформирующего спондилеза направлена на устранение боли, восстановление функций нервных корешков (если наблюдалось их ущемление) и предотвращение прогрессирования недуга.
Медикаменты
В целях купирования болевого синдрома обычно назначаются противовоспалительные препараты врачом (Кеторолак, Анальгин, Индометацин и пр.). При выраженной боли показаны паравертебральные блокады – введение обезболивающих средств в околопозвоночные ткани. Обычно применяют комбинацию анестетика (Новокаин) с кортикостероидом (Гидрокортизон).
Если наблюдается мышечный спазм, назначают миорелаксанты (Баклофен, Сирдалуд). При защемлении нервных корешков показаны нейротропные препараты, обладающие защитным для нервной системы действием (Нейрон, Пирацетам, Синкумар, Циннаризин).
Для восстановления хрящевой ткани позвоночника и нормализации местного обмена веществ применяют хондропротекторы (Хондромикс, Артра, Дона, Гиалурон и Румалон).
Местно используют раздражающие вещества, улучшающие кровоток в зоне поражения: мази на основе экстракта перца – капсаицина (Никофлекс), змеиного или пчелиного ядов (Вирапин и пр.).
Физиотерапия и ЛФК
В неострый период используют физиотерапевтические манипуляции: ультразвуковое и диадинамическое воздействия, а также электрофорез с анестетиками (Лидокаином, Прокаином). Иногда назначается лазерная и магнитная терапия.
К основным методам консервативного лечения спондилеза относят лечебную физкультуру. Последняя состоит в подборе специальной гимнастики с целью предотвращения сдавления нервных корешков, укрепления мышц спины, коррекции осанки и придания позвоночному столбу должной гибкости. Правильная физкультура способна увеличить межпозвонковую щель, сформировать мышечный корсет и снизить давление на позвоночный столб.
С осторожностью назначают массаж, при этом не рекомендуется интенсивное массирование, мануальная терапия, а также вытяжение позвоночного столба.
Хирургические методы
Показанием к операции является стойкий болевой синдром, а также возникновение неврологических расстройств. Обычно хирургическое вмешательство сводится к удалению межпозвонкового диска (с последующим эндопротезированием) или костной структуры, сдавливающей нервный корешок. Однако преимущественным способом лечения является консервативная терапия.
Как профилактировать?
В целях предупреждения деформирующего спондилеза необходимо:
- Предотвращать однократные повреждения позвоночника (переломы и пр.) или повторяющиеся микротравмы.
- Корректировать врожденные аномалии позвоночного столба (сращения позвонков, спинальные грыжи и пр.).
- Лечить метаболические и эндокринные расстройства (подагра, диабет), а также инфекционные заражения (например, туберкулез).
- Исправлять искривления осанки (гиперкифоз, сколиз или гиперлордоз), а также плоскостопие и прочие деформации стоп.
- Избегать профессиональных занятий спортом или физического труда, связанного с подъемом тяжестей.
- Избавляться от ожирения любой степени.
- Усилить рацион питания микроэлементным и витаминным составами.
- Предотвращать малоподвижный образ жизни или долгое пребывание в неправильных и непривычных позах.
- Сменить холодный климат или избегать частых переохлаждений.
Указанные меры особо важны для людей из группы риска:
- Пациенты старше 45-ти лет;
- Женщины в постклимактерическом периоде;
- Бывшие профессиональные спортсмены, резко окончившие тренировки;
- Люди с неравномерно или малоразвитой мускулатурой спины;
- Некоторые профессии – хирурги, офисные работники, грузчики, строители, монтажники-высотники, шахтеры, писатели и пр.
Необходимо понимать, что развитие спондилеза неизбежно в виду анатомических и физиологических особенностей позвоночника человека. По этой причине требуется модификация образа жизни еще в молодом возрасте: правильное питание, достаточная физическая активность, а также отказ от вредных привычек – наркомании, употребления спиртного и табакокурения.
Помните, симптомы редко соответствуют истинной тяжести недуга. Поэтому основой помощи при деформирующем спондилезе является своевременная диагностика. Последняя позволяет в течение долгого времени сохранять должный уровень жизни больных, избежав их инвалидизации.
Деформирующий спондилез
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
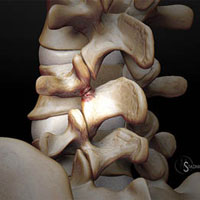
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
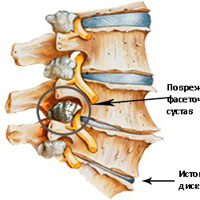
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Деформирующий спондилёз: диагностика и лечение симптомов заболевания

Опасность деформирующего спондилеза позвоночника заключается в его долгом бессимптомном течении. Он часто обнаруживается случайно при проведении рентгенографической диагностики других заболеваний. Поэтому пациенты обычно обращаются к врачам с запущенным спондилезом, когда произошло значительное разрастание костных тканей.
Больным назначается прием препаратов различных групп для снижения мышечного напряжения, устранения болей. Но основные методы лечения — массаж и ЛФК.
Общее описание болезни
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Деформирующий спондилез — хроническая дегенеративно-дистрофическая патология, поражающая шейный, грудной или поясничный отдел позвоночника. Одновременно или последовательно повреждаются передние отделы межпозвонковых дисков и стабилизирующие их передние продольные связки. В отличие от остеохондроза при спондилезе не изменяется расстояние между позвоночными структурами. Поэтому человек даже на конечном этапе развития патологии не испытывает сильных болей в спине или тугоподвижности.
Наиболее часто деформирующий спондилез выявляется у людей среднего возраста (40-50 лет). Он диагностируется и у пожилых пациентов, но обычно в сочетании с остеохондрозом.

Степени заболевания
Интересная особенность течения спондилеза — интенсивность симптомов часто не соответствует произошедшим в дисках и связках изменениям. Некоторые пациенты жалуются на ограничение движений даже на начальном этапе заболевания. А другие не испытывают выраженных болезненных ощущений при сильном разрастании костных тканей. Поэтому спондилезы классифицируются в зависимости от рентгенографических признаков.
| Степень деформирующего спондилеза | Характерные признаки течения заболевания |
| Первая | Передние отделы дисков начинают медленно разрушаться. Из-за любой повышенной нагрузки пульпозное ядро смещается за пределы фиброзного кольца. Продольная связка не выдерживает нагрузки и полностью или частично отрывается от костного основания. На этом участке формируется гематома, а поблизости — костный нарост (остеофит) |
| Вторая | При повторных микротравмах повреждаются другие связки, образуется все больше остеофитов. Они постоянно раздражают волокна передних продольных связок. Возникают первые признаки ограничения подвижности |
| Третья | Остеофиты медленно, но неуклонно увеличиваются в размерах. Они становятся настолько крупными, что соединяются друг с другом |
Причины появления деформирующего спондилеза
Мнения исследователей на причины развития деформирующего спондилеза разделились. Одни считают его первичным дегенеративно-дистрофическим заболеванием. Спровоцировать его возникновение могут такие внешние и внутренние факторы:
- нарушения обмена веществ, эндокринные патологии, в том числе гипотиреоз, сахарный диабет;
- естественное старение организма — замедление восстановительных реакций, снижение выработки коллагена и, как следствие, ослабление связок;
- неправильное распределение нагрузок на отделы позвоночника из-за сколиоза или кифоза;
- повышенные физические нагрузки, приводящие к постоянному микротравмированию тканей;
- системные заболевания инфекционного и неинфекционного происхождения, например, ревматоидный или реактивный артрит.
Другая группа исследователей придерживается мнения, что спондилез развивается в результате однократной травмы или частых повторных микротравм одной из продольных связок. В таком случае он относится к заболеваниям как травматической, так и дегенеративной этиологии.
Признаки и симптомы болезни
Типичный признак деформирующего спондилеза — ощущение тяжести в пораженном отделе позвоночника. Оно сопровождается тупыми ноющими болями, обычно возникающими к вечеру. Их интенсивность повышается после тяжелой физической нагрузки, переохлаждения, при неловком, резком движении, например, при повороте корпуса. Боли появляются и в состоянии покоя, особенно при длительном нахождении в одном положении тела. Характер и интенсивность симптомов несколько отличаются при поражении различных отделов позвоночника:
- шейный спондилез. Боли ощущаются не только в задней поверхности шеи, но и в плечах, предплечьях, затылке, верхней части спины. При повороте или наклоне головы ощущается некоторое ограничение движений. Образование крупных наростов и ущемление ими кровеносных сосудов приводит к скачкам артериального давления, зрительным и слуховым расстройствам;
- грудной спондилез. Чаще всего диагностируется поражение средних и нижних грудных позвонков. Проявляется спондилез давящими, ноющими болями в грудном отделе, усиливающимися при ходьбе, наклонах или поворотах корпуса. Если крупными остеофитами ущемляются нервные окончания, то боль ощущается в области сердца;
- поясничный спондилез. Сформировавшиеся на этом участке костные наросты обычно не давят на нервные окончания, а раздражают их. Появляются постоянные ноющие боли в пояснице, ложная перемежающая хромота, ощущение «ватных ног» при длительной ходьбе. Больной перестает прихрамывать, если наклоняется вперед.
У людей с деформирующим спондилезом часто возникают проблемы с поиском удобного положения тела или головы. Длинные мышцы спины у них всегда напряжены, движения в пораженном отделе ограничены.

Принципы диагностики
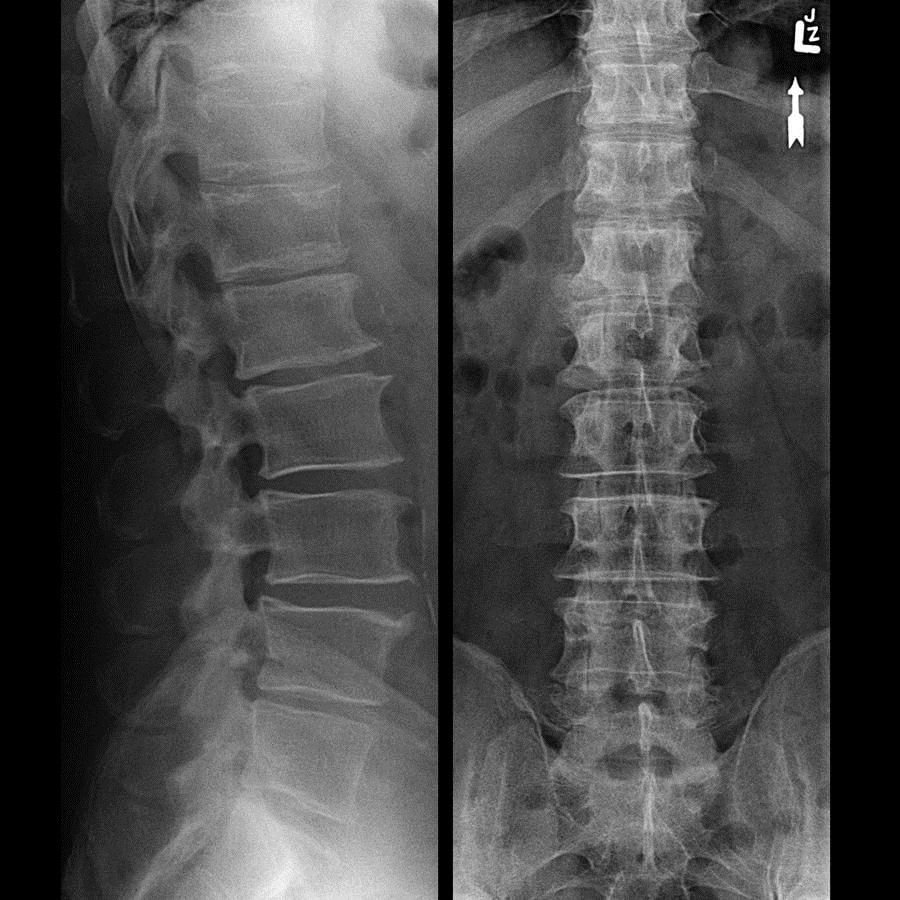
Первичный диагноз выставляется на основании жалоб больного, данных анамнеза. Вертебролог, ортопед или травматолог может заподозрить спондилез при внешнем осмотре — в отличие от остеохондроза при пальпации остистых отростков не возникает болезненных ощущений. Для подтверждения диагноза проводится рентгенографическое исследование. На полученных изображениях хорошо просматриваются типичные признаки выраженного спондилеза:
- клювовидные или заостренные костные наросты;
- формирование костной скобы, объединяющей между собой расположенные рядом позвонки.
При спондилезе 1 и 2 степени на него указывает образование костных наростов без уменьшения промежутков между позвонками. Обязательно проводится дифференциальная диагностика для исключения болезни Форестье, анкилозирующего спондилоартроза, остеохондроза. МРТ или КТ назначается пациентам при неинформативности рентгенографии или для детальной оценки состояния связок, дисков, кровеносных сосудов, спинномозговых корешков.
Как проводится терапия деформирующего спондилеза
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Медикаментозное лечение
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.
С умеренными болями хорошо справляются мази с согревающим, отвлекающим, местнораздражающим действием. Это Финалгон, Капсикам, Наятокс, Апизартрон, Випросал. Нередко в лечебные схемы включаются системные хондропротекторы (Артра, Дона, Структум, Терафлекс), останавливающие разрушение дисков и связок.

Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
Массаж
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Также применяется сегментарный, тайский, соединительнотканный, разогревающий массаж. При спондилезе запрещены любые интенсивные движения — вибрации, удары кулаком или ладонью. Поэтому в лечение этого заболевания не используется мануальная терапия, практикующая глубокую пальпацию, смещение позвоночных структур.
Физиотерапия
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
При сильных болях пациентам показан электрофорез с Новокаином или Гидрокортизоном. На этапе реабилитации процедура проводится с витаминами группы B, хондропротекторами.
Хирургическое вмешательство
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
При выборе способа проведения операции предпочтение отдается малоинвазивным методам. Инструменты вводятся через небольшие разрезы или проколы мягких тканей. Это позволяет значительно сократить сроки реабилитации и нахождения больного в стационаре.
Народная медицина
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.
Осложнения
Соединение между собой остеофитов приводит к сужению межпозвоночных каналов, сращению рядом расположенных позвонков. Это проявляется в тугоподвижности определенного отдела позвоночника, невозможности выполнения человеком ранее привычных движений. А при сдавлении костными наростами спинномозговых корешков наблюдается выпадение рефлексов, снижение чувствительности, появление парестезий.
Прогноз и профилактика
При своевременно выявлении и проведении лечения деформирующего спондилеза прогноз благоприятный. К профилактическим мерам относятся регулярные занятия лечебной физкультурой, плавание, йога. Врачи рекомендуют отказаться от курения, исключить повышенные физические нагрузки, корректировать осанку, не находиться долгое время в одном положении тела.
Что такое деформирующий спондилез и как его лечить

Деформирующий спондилез – это патологическое состояние, при котором развиваются дегенеративные процессы в поясничных позвонках, которые приводят к разрастанию костной ткани (образуются так называемые остеофиты).
Они находятся непосредственно под передней продольной связкой, что приводит к ее раздражению и появлению характерных клинических симптомов.
В тяжелых случаях тела смежных позвонков могут срастаться друг с другом, что может приводить к нарушению подвижности позвоночника.
Если говорить в общем, то образование остеофитов является компенсаторно-приспособительной реакцией организма в ответ на развивающуюся дегенерацию межпозвоночных дисков.
В ответ на это развивается характерный болевой синдром, а при отсутствии лечения может иметь место полная обездвиженность больного человека.
Остеофиты при деформирующем спондилезе
Определение и симптомы
Симптомы деформирующего спондилеза могут отсутствовать в течение некоторого времени. Это бессимптомная стадия, которая со временем переходит в клинически значимую.
Наличие тех или иных признаков зависит от локализации патологического процесса.
Принято выделять три основных вида:
- это шейный;
- грудной;
- поясничный спондилез.
Боли обычно возникают постепенно, переходя из периодических в постоянные. При прогрессировании патологического процесса они беспокоят пациента даже по ночам, усиливаясь при малейшем движении, а затем появляются даже в состоянии покоя.
Помимо болевого синдрома развивается и компрессионный, который характеризуется сдавлением нервных корешков, приводя к выпадению их функции. На этом фоне появляются парезы и параличи.
Причины ↑
Причины данного заболевания разнообразны, но основным механизмом является нарушением кальциевого обмена, которое характеризуется избыточным отложением кальция в структурах соединительной ткани.
Основными предрасполагающими факторами являются:
- возраст (чем старше человека, тем выше вероятность развития данного патологического состояния);
повышенные нагрузки на позвоночник; - нарушения осанки;
- нарушение обмена веществ на фоне общих заболеваний;
- пол (у мужчин заболевание регистрируется чаще, чем у женщин.
Диагностика
Диагностика основана на правильной оценке клинических симптомов, на результатах неврологического и объективного обследования, а также на применении дополнительных методов исследования.
Фото: Осмотр пациента с деформирующим спондилезом
Рисунок: нормальный диск и деформированный
Фото: изменения глотки при шейном спондилезе
Фото: снимок деформирующего спондилеза
Наиболее информативными для диагностики этого патологического процесса оказываются следующие:
- рентгенологическое исследование;
- компьютерная томография;
- электронейромиография позволяет исключить или подтвердить наличие компрессионного синдрома.
Лечение
Лечение деформирующего спондилеза должно совершаться как можно раньше. Если оно начато на ранних стадиях, то прогноз практически всегда благоприятный.
В конечном итоге это приводит только к трате времени и прогрессированию патологического процесса.
Следует избегать самолечения, которое не обладает никакой эффективностью, а только затягивает время начала рациональной терапии.
Основная задача, которая должна быть достигнута в ходе лечения – это борьба с воспалительным процессом и купирование болевого синдрома.
Как лечить традиционными способами
Лечение должно проводиться комплексно, с учетом возможной причины, которая вызвала развитие этого состояния.
В рамках комплексной программы назначаются следующие препараты и процедуры:
- массаж;
- физиотерапевтические процедуры;
- лечебная физкультура (ЛФК);
- физпроцедуры, которые разработаны по индивидуальной программе с учетом особенностей каждого человека;
- назначение нестероидных противовоспалительных средств и применение других обезболивающих препаратов, в том числе и наркотических;
- в случае выраженного спазма мышц и болевого синдрома на этом фоне применяются миорелаксанты;
- рефлексотерапия, которая подразумевает воздействие на те или иные биологически активные точки, что приведет к улучшению состояния позвоночника.
Операция
Операция с целью лечения деформирующего спондилеза применяется в тех случаях, когда консервативное лечение оказывается неэффективным. Суть ее заключается в том, что необходимо удалить патологически разросшуюся костную ткань.
На втором этапе, если имеется такая возможность, то показано проведение остеосинтеза, то есть соединения межпозвоночных дисков между собой.
Оперативное лечение проводится только по строгим показаниям
Хирургическое вмешательство не устраняет причину развития этого патологического состояния. В связи с этим показано детальное обследование, которое позволит уточнить стадию распространения патологического процесса и возможность проведения операции, а также ее объем.
Использование современных технологий позволяет добиться отличных результатов при хирургическом лечении позвоночника. Смотрите видео:
Народные средства
Лечение народными средствами должно быть только в качестве дополнительного метода к медикаментозной терапии, которую назначает врач. В противном случае рассчитывать на положительный результат не стоит.
- Народная медицина рекомендует в составе комплексного лечения использовать гирудотерапию, то есть применение пиявок.
- Настой из лопуха тоже может оказаться эффективным. Для его приготовления понадобятся 3 чайные ложки корня лопуха, который предварительно был измельчен. Их заливают стаканом кипятка. Выдерживают настой в течение получаса. Затем процеживают и применяют по три столовые ложки трижды в день. Длительность лечения должна составлять минимум один месяц.
Лечебная физкультура занимает особое место в терапии деформирующего спондилеза. Она позволяет замедлить прогрессирование патологического процесса. Движения совершаются плавно, без резких рывков.
Упражнения должны выполняться регулярно, но при этом не должно быть неприятных ощущений.
Комплекс физических занятий при спондилезе в шейном отделе выглядит следующим образом:
- голову наклонить вперед, касаясь подбородка, а затем повернуть налево и направо;
- сводить и разводить лопатки, при этом необходимо сидеть на стуле;
- в плечах совершают круговые движения;
- руки, положенные на затылок, должны испытывать с его стороны сопротивление.
Также вы можете посмотреть комплекс лечебных упражнений для шейного отдела:
Частые вопросы:
Можно ли посещать баню?
Баня при данном заболевании противопоказана только при наличии острых воспалительных изменений. В данном случае тепловые процедуры могут усугубить состояния больного.
В остальных случаях баня положительно влияет на характер репаративных процессов, которые протекают в позвоночном столбе. Также очень полезно при посещении бани применять веники, так как это дополнительный стимулирующий фактор для улучшения микроциркуляции.
Как остановить развитие?
Замедлить или остановить прогрессирование патологического процесса помогает своевременно начатое лечение.
В обязательном порядке оно должно учитывать воздействие на причину развития этого патологического процесса. Также очень важно проводить регулярные физические упражнения.
Стоит ли делать операцию?
Операцию необходимо выполнять только в том случае, когда для этого имеются соответствующие показания и условия. Поэтому очень важно динамическое наблюдение за течением данного патологического процесса.
Когда появляются показания для операции, то необходимо ее выполнять, при их отсутствии от оперативного лечения необходимо воздержаться, следует проводить консервативное лечение.
Помогает ли вакуум-терапия?
Вакуум-терапия при деформирующем спондилезе оказывается очень эффективной в начальных стадиях.
За счет улучшения микроциркуляции замедляются дегенеративно-дистрофические процессы в позвоночнике, что положительно сказывается на его состоянии. Поэтому пациенты длительное время остаются работоспособными.
Отзывы о лечении
Геннадий, инженер:Меня долгое время мучили боли в пояснице. После проведения обследования мне сообщили, что нужна операция. Долгое время я пытался вылечить деформирующий спондилез при помощи упражнений и физпроцедур. Периодически наступало улучшение, но на короткий период времени. Все же пришлось согласиться на операцию. Сейчас чувствую себя хорошо.А для себя я сделал вывод — идти к медикам надо вовремя, при первых признаках болезни.
Елена, медсестра: Я работаю в хирургическом отделении, поэтому при появлении первых болей практически сразу обратилась к доктору. Мне назначили нестероидные противовоспалительные препараты и физпроцедуры. Я регулярно занималась ЛФК по составленной персонально для меня программе. Болезнь отступила и я чувствую себя превосходно.
Стоимость лечения
Стоимость лечения спондилеза зависит от выраженности патологического процесса и его распространенности. Это связано с тем, что в одном случае проводится только консервативное лечение, а в другом – оперативное. Массивность проводимой консервативной терапии также зависит от состояния позвоночника, так как одним пациентам может потребоваться назначение только одного препарата, а другим – целой группы лекарственных средств. В таблице указана стоимость основных процедур, используемых при деформирующем спондилезе.
| Мануальная терапия | 1800 р. |
| Индивидуальный комплекс ЛФК | 1800 р. |
| Структурная остеопатия | 3500 р. |
| Глобальная остеопатия | 3900 р. |
| Общий массаж тела | 2350 р. |
| Лазеротерапия | 750 р. |
| Ультразвуковая терапия | 900 р. |
| Магнитотерапия | 1200 р. |
| ДЭНС терапия | 800 р. |
Профилактика
Профилактика заключается в том, чтобы предупредить негативное воздействие факторов риска этого заболевания.
- Во-первых, она подразумевает нормализацию образа жизни (отказ от вредных привычек, оптимизация питания и т.д.).
- Во-вторых, необходимо предупреждать нарушения осанки. Для этого необходимо правильно сидеть за своим рабочим местом, регулярно выполнять небольшие разминки и т.д.
В статье «Формирование и профилактика деформирующего спондилеза» использованы материалы:
http://artosustav.ru/spondilez/deformiruyushchij/
http://www.dikul.net/wiki/deformirujushhij-spondilez/
http://sustavlive.ru/osteohondroz/deformiruyushhij-spondilez.html