- от автора Jose
Описание болезни Осгуда-Шлаттера и варианты лечения
Болезнь Осгуда-Шлаттера коленного сустава: симптомы, лечение, полное описание патологии
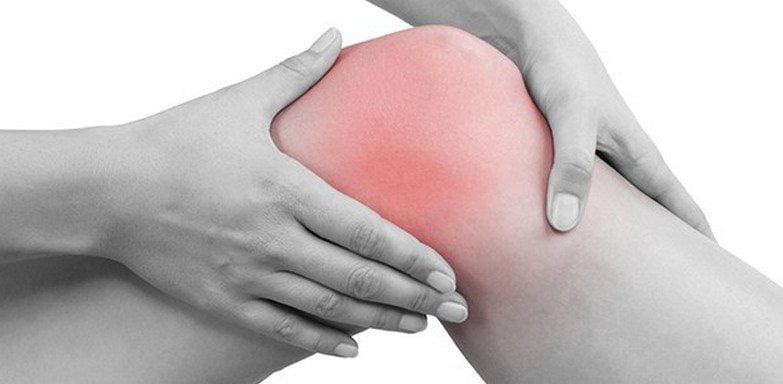
Болезнью Осгуда-Шлаттера, обычно возникающей после ушиба, падения, повышенных физических нагрузок, чаще всего страдают мальчики 10-18 лет. Клинически она проявляется болями в колене, усиливающимися при сгибании и разгибании сустава, ограничением подвижности. Лечение преимущественно консервативное. В терапии болезни Осгуда-Шлаттера применяются медикаменты, физиопроцедуры, различные виды массажа, ЛФК.
В чем суть заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
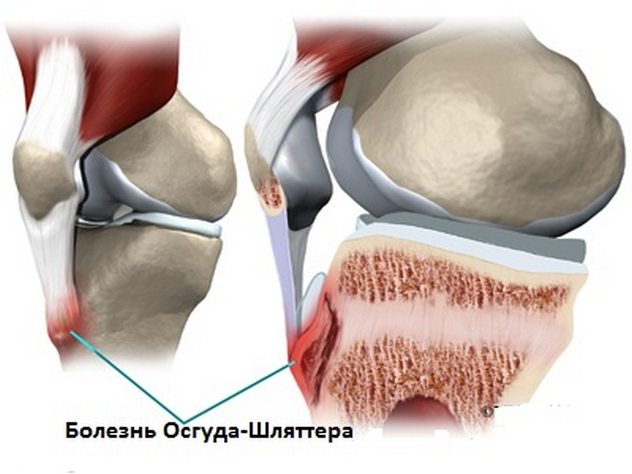
Болезнь Осгуда-Шлаттера — невоспалительная патология, включенная в группу остеохондропатий, течение которой сопровождается некрозом костных тканей. Заболевание поражает большеберцовую кость, провоцируя асептическое разрушение бугристости и ядра. Причинами болезни Осгуда-Шлаттера становится хроническое травмирование на фоне интенсивного роста скелета. В большинстве случаев у детей и подростков диагностируется одностороннее поражение, но нередки и случаи вовлечения в патологический процесс сразу двух коленных суставов.
Причины возникновения проблем со здоровьем
Болезнь Осгуда-Шлаттера развивается в результате травм — повреждений связочно-сухожильного аппарата, переломов голени, надколенника, вывихов. Постоянные повышенные нагрузки, частые микротравмы, чрезмерное натяжение связки наколенника становятся причинами ухудшения кровообращения на участке бугристости большеберцовой кости. Недостаток питательных веществ в тканях приводит к воспалению суставных сумок, некротическим изменениям костных структур колена.

Симптоматика
Для болезни Осгуда-Шлаттера характерно бессимптомное течение на начальном этапе развития. Но вскоре на смену слабым дискомфортным ощущениям в коленном суставе приходят выраженные боли. Их усиление наблюдается при сгибании колена, во время приседаний, подъема, спуска по лестнице. Иногда боли исчезают, появляясь вновь после повышенных физических нагрузок и длительного нахождения ногах. Острые болевые приступы возникают достаточно редко. Они локализованы в передней области коленного сустава, часто сопровождаются незначительной отечностью. При пальпации определяется твердый выступ, надавливание на который вызывает болезненные ощущения.
К какому специалисту обратиться
Консервативной терапией патологии занимаются ортопеды и травматологи, оперативное лечение проводит хирург. При появлении первых признаков болезни Осгуда-Шлаттера можно обратиться к педиатру, терапевту. После внешнего осмотра, изучения анамнеза, выслушивания жалоб пациент будет направлен к врачам узкой специализации.
Диагностические методы
Диагноз выставляется на основании совокупности симптомов, пола, возраста пациента, данных анамнеза. Для его подтверждения проводится рентгенография в прямой и боковой проекциях. Особенно информативно это исследование в динамике. Более детально изучить мягкотканные структуры колена, особенности кровообращения и иннервации позволяют МРТ, КТ, УЗИ коленного сустава. Денситометрия применяется для определения плотности костной ткани, исключения остеопороза. Дифференцировать болезнь Осгуда-Шлаттера от инфекционных поражений сустава, ревматоидного артрита помогают результаты общеклинических, биохимических, серологических исследований.
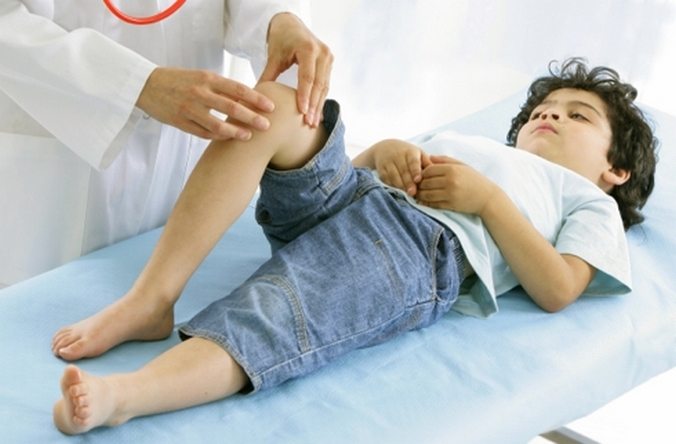
Способы лечения заболевания
Пациентам рекомендован щадящий двигательный режим, максимально возможное снижение нагрузок на коленный сустав. В зависимости от тяжести течения патологии показано ношение полужестких ортезов, эластичных или согревающих наколенников. В некоторых случаях для обеспечения полного покоя сустава используются мягкие бинтовые повязки.
Лечение заболевания — комплексное, с одновременным применением многих консервативных методов. Оно направлено на устранение симптоматики, ускорение восстановления целостности коленных структур.
Препараты
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В терапии болезни Осгуда-Шлаттера используются препараты в различных лекарственных формах. На начальном этапе лечения могут применяться инъекционные растворы для быстрого купирования болевого синдрома или улучшения кровообращения, иннервации. В последующим достигнутый результат закрепляется приемом таблеток. Избавиться от слабых, редко возникающих болей помогает втирание в колено мазей, гелей, кремов.
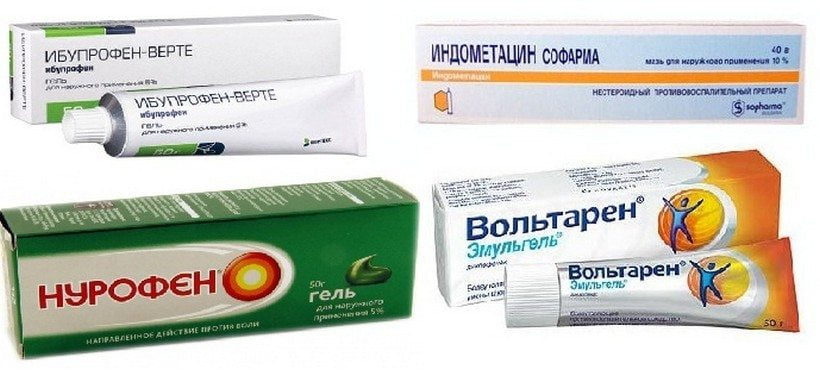
При составлении лечебной схемы для детей при расчете суточных и разовых доз учитывается вес, возраст ребенка, выраженность симптоматики.
| Группа препаратов для лечения болезни Осгуда-Шлаттера | Наименования лекарственных средств | Терапевтическое действие |
| Нестероидные противовоспалительные средства | Нимесулид, Ибупрофен, Кетопрофен, Мелоксикам, Диклофенак, Кеторолак | Снижают выраженность болевого синдрома, устраняют отечность кожи в области колена |
| Ангиопротекторы, венотоники | Трентал (Пентоксифиллин), Эуфиллин, Ксантинола никотинат | Расширяют сосуды, улучшают микроциркуляцию, нормализуют проницаемость сосудов |
| Хондропротекторы | Терафлекс, Структум, Артра, Дона, Хондроксид, Алфлутоп | Ускоряют обмен веществ в костных тканях, восстанавливают хрящевые структуры сустава |
| Препараты с витаминами группы B | Пентовит, Нейромультивит, Мильгамма, Комбилипен | Улучшают процессы метаболизма и работу периферической нервной системы |

Занятия лечебной физкультурой начинаются сразу после устранения сильных болей. В индивидуальный комплекс включаются упражнения, выполнение которых позволяет укрепить и одновременно растянуть подколенные сухожилия и четырехглавую бедренную мышцу. Это неглубокие выпады вперед, назад, в стороны, а также приседания, имитация езды на велосипеде в положении сидя и лежа, «ножницы».
Массаж
Массаж при болезни Осгуда-Шлаттера должен выполняться только специалистом с медицинским образованием, хорошо знакомым с особенностями патологии, предварительно изучившим результаты диагностики. Во время сеанса он выполняет основные движения классического массажа — вибрации, разминания, растирания. Это приводит к укреплению мышц, улучшению кровоснабжения тканей питательными веществами.
В терапии могут использоваться и другие виды массажа — вакуумный, акупунктурный, соединительнотканный.
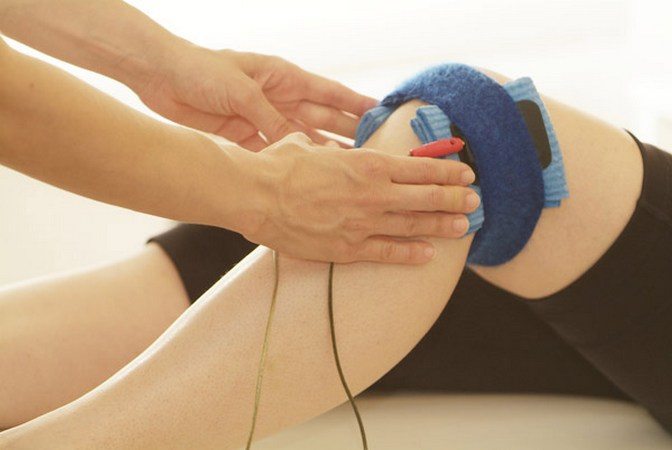
Физиотерапия
Наиболее часто используемые в лечении физиотерапевтические методы — магнитотерапия, УВЧ-терапия, ударно-волновая терапия, аппликации с озокеритом и парафином, грязелечение. При сильных болях назначается электрофорез с анестетиками, анальгетиками. А на этапе ремиссии эта процедура проводится с растворами солей кальция для ускоренного восстановления пораженных болезнью Осгуда-Шлаттера участков большеберцовой кости.
Хирургическое вмешательство
Такой метод лечения патологии используется крайне редко. Показание для хирургического лечения — выраженная деструкция костных тканей в области головки большеберцовой кости. Во время проведения операции хирург-ортопед удаляет некротические очаги, подшивает костный трансплантат, который будет фиксировать бугристость большеберцовой кости.
Лечение народными средствами
Народные средства в лечении любой патологии у детей и подростков использовать запрещено. К тому же мази, компрессы, спиртовые и масляные настойки не содержат ингредиентов, способных оказать влияние на течение болезни Осгуда-Шлаттера.
Прогноз специалистов и возможные осложнения патологии
В подавляющем большинстве случаев после завершения формирования скелета (примерно в 18 лет) пациент выздоравливает. Полностью восстанавливаются функции колена и целостность костных структур. Но при отсутствии своевременного врачебного вмешательства возможна выраженная деформация сустава. Остеохондропатия принимает хроническое течение, проявляясь болями при обострении, иногда провоцируя развитие остеоартроза.
Профилактика болезни
Триггерным фактором может стать и постоянное микротравмирование структур колена, что обычно происходит при активных спортивных тренировках. В группе риска входят дети и подростки, занимающиеся баскетболом, хоккеем, волейболом, футболом, спортивной гимнастикой, фигурным катанием, лыжным спортом. В качестве профилактики развития болезни Осгуда-Шлаттера необходимо 1-2 раза в год проходить полное медицинское обследование, включая УЗИ или рентгенографию.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Болезнь Осгуда-Шлаттера
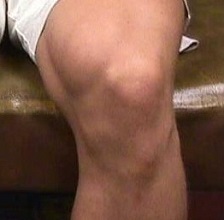 Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания.
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания.
Возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика. И хотя болезнь чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Что это такое?
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит.
Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани. Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков.
Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Причины развития
Остеохондропатия большеберцовой кости развивается в юном возрасте, от 10 до 18 лет, у лиц, которые интенсивно и регулярно занимаются спортом. Поскольку более активными традиционно являются мальчики, заболевание диагностируется у них в несколько раз чаще. У взрослых болезнь Шлаттера не встречается.
Следует отметить, что недуг поражает подростков независимо от их общего состояния здоровья, поэтому заболевают в том числе и абсолютно здоровые люди. Факторами повышенного риска являются спортивные тренировки, связанные с высокой нагрузкой на колени – футбол, волейбол, гандбол, тяжелая и легкая атлетика, боевые искусства и лыжный спорт. Для девушек травмоопасными считаются балет, танцы, гимнастика и теннис.
Существует также взаимосвязь между возрастом подростка и манифестацией болезни – девочки заболевают раньше, чем мальчики. Это связано со сроками полового созревания, провоцирующего интенсивный рост. Для девочек это 11-12 лет, а для мальчиков – 13-14.
Основной причиной заболевания является не разовая травма – ушиб или падение, а хроническая травматизация, связанная с резкими движениями, частыми поворотами коленей и прыжками. Трубчатые кости молодых людей содержат так называемые «зоны роста» – эпифизарные пластинки, состоящие из хрящевой ткани. Их прочность гораздо ниже, чем у костей, что делает зоны роста уязвимыми для различных повреждений.
Под влиянием постоянных перегрузок сухожилия могут перерастягиваться и надрываться, вследствие чего колени начинают болеть и опухать, и в районе бугристости большой берцовой кости нарушается кровообращение. В самом коленном суставе развивается воспаление, которое проявляется периодическими кровоизлияниями.
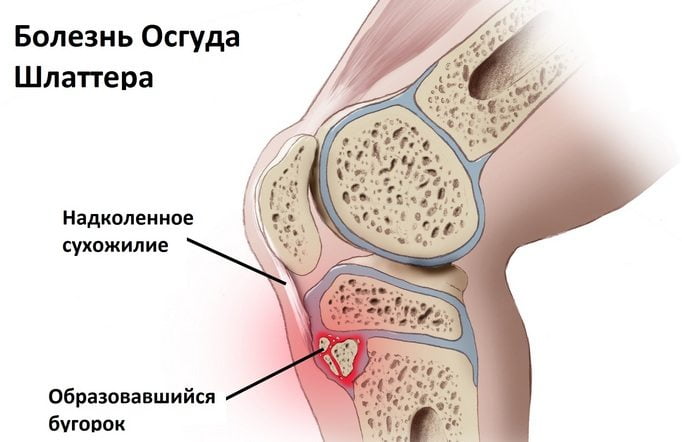
В результате повреждения хряща на бугристости кости постепенно возникают изменения некротического характера, которые растущий организм пытается заполнить костной тканью. Из-за этого появляется шишковидное образование, представляющее собой костный нарост.
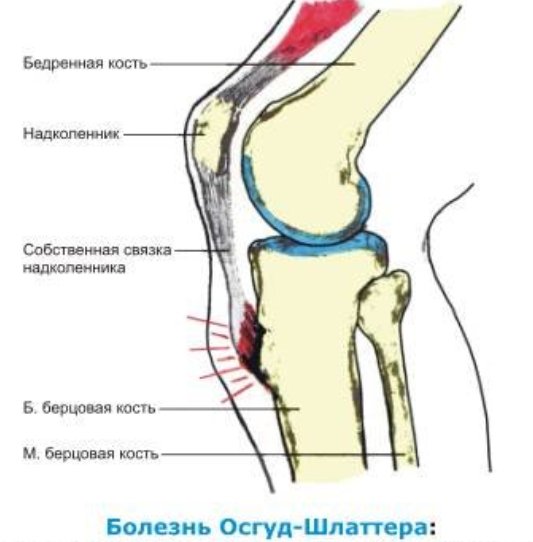
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы
Симптомы болезни Осгуда-Шлаттера чаще возникают у подростков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра.
Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены. Патологический процесс как правило самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавый мышцы бедра, крепящееся в верхнему краю надколенника. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена. Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Осложнения
Болезнь Осгуда-Шлаттера редко приводит к развитию осложнений. В некоторых случаях в области колена может оставаться локальная припухлость или хроническая боль. Как правило, они возникают после физических нагрузок и хорошо поддаются терапии нестероидными противовоспалительными препаратами и физиопроцедурами.
После проведенного лечения в области голени может сохраняться костный нарост. Обычно он никак не влияет на подвижность колена и не причиняет дискомфорта в повседневной жизни или во время спортивных тренировок.
При тяжелом течении болезни Осгуда-Шлаттера костный нарост может спровоцировать смещение и деформацию надколенника. У таких больных после прекращения роста костей развивается остеоартроз и при попытках встать на колено будут ощущаться постоянные боли. У некоторых пациентов на фоне таких изменений боль возникает только при смене погоды.
В самых тяжелых случаях болезнь Осгуда-Шлаттера приводит к выраженному разрушению кости, которое невозможно остановить при помощи консервативных методик. В таких случаях возникает необходимость в проведении хирургического вмешательства, направленного на удаление всего пораженного деструктивным процессом участка сустава. «Мертвые» части суставных структур в таких случаях заменяются трансплантатами.
Лечение
Как правило, патология хорошо поддается лечению, имеет благоприятный прогноз, но основная проблема – это длительность терапии (от 6-ти месяцев до 2-х лет) и необходимость соблюдать рекомендации по режиму физических нагрузок.
Лечение болезни Осгуда Шлаттера у подростков может быть консервативным и хирургическим.
Консервативная терапия
Это основной вид лечения данной проблемы. Основная задача терапии – купировать болевой синдром, снизить интенсивность асептического воспаления и обеспечить нормальный процесс оссификации бугристости большеберцовой кости.
Основной метод консервативной терапии – это щадящий режим физической активности. На время лечения нужно обязательно прекратить все занятия спортом и прочие чрезмерные физические нагрузки. В обязательном порядке нужно применять различные ортопедические изделия для защиты коленного сустава – ортезы, бандажи, эластические повязки, фиксаторы, пателлярные бандажи.
В комплексной терапии назначают и медикаментозную коррекцию. В случае болевого синдрома назначают в соответствующих возрастных дозах анальгетики и нестероидные противовоспалительные препараты. Также всем пациентам показаны препараты кальция, поливитамины. Обязательной составляющей консервативной терапии является физиотерапия.
Пациентам назначают курсы:
- УВЧ,
- магнитной терапии,
- фонофореза,
- электофореза,
- лазерной терапии,
- ударно-волновой терапии.
Также всем пациентам показана лечебная гимнастика и курсы массажа.
Как правило, такое комплексное лечение приносит положительные результаты спустя 3-6 месяцев, но иногда терапия может затянуться. В случае, когда консервативная терапия оказалась неэффективной, а болезнь прогрессирует, развиваются ее осложнения, прибегают к оперативному вмешательству.
Хирургическое лечение
Показаниями к назначению операции у пациентов с болезнью Осгуда-Шлаттера являются:
- длительное течение патологии и неэффективность консервативной терапии (когда курс лечения длится более 2-х лет);
- наличие стойкого болевого синдрома, который не устраняется прочими методиками лечения;
- если с помощью рентгенографии наблюдается фрагментация большеберцовой бугристости и наблюдается отделение отдельных отломков кости;
- если возраст ребенка на момент диагностирования болезни составляет 14 лет и больше.
Сама по себе операция считается технически несложной. Хирург удаляет все отделившееся костные фрагменты и проводит пластику сухожилий и связок.
Реабилитация после хирургического лечения не является длительной. После курса консервативного лечения ребенок снова сможет вести активный образ жизни и полностью избавиться от болезни.
Профилактика
После устранения всех раздражающих факторов, обеспечения покоя поврежденному колену и проведения комплекса умеренной терапии, пациент должен продолжить соблюдать меры осторожности.
Чтобы предотвратить болезнь Осгуда-Шлаттера у подростков в дальнейшем, нужно давать разгрузку суставу, избегать провокаторов заболевания (прыжки, бег, стояние на коленях). Можно заменить привычные виды спорта на более лояльные (плавание, велосипед), хотя, как правило, после пройденного лечения ограничения на занятия спортом снимаются.
Профилактические меры – не всегда гарантия того, что болезнь не проявит себя снова. Любая микротравма может развиться в болезнь Осгуда-Шлаттера, если вовремя не заметить ее и не начать лечение. В группе риска всегда находятся дети и подростки, чья постоянная деятельность (танцы, спорт) несет опасность травмирования нижних конечностей. Для профессиональных спортсменов ежедневный уход за ногами должен стать привычным ритуалом. Только так можно сохранить здоровье ног и избежать остеохондропатии.
Болезнь Осгуда-Шлаттера
Общие сведения
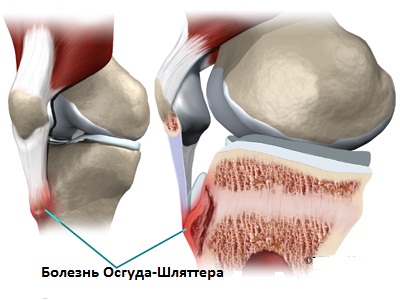
Болезнь Осгуда-Шлаттера – это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
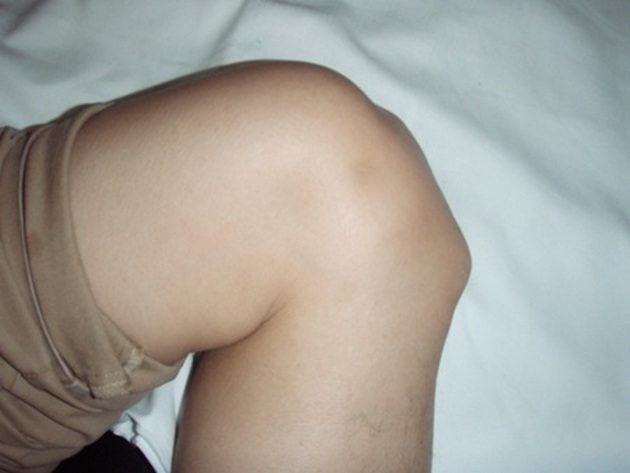
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Впервые данная патология была описана в 1878 году французским хирургом О. М. Ланнелонгом под названием «Апофизит большеберцовой кости», а в 1903 году, благодаря работам американского ортопеда Р. Б. Осгуда и аналогичным трудам швейцарского хирурга К. Шлаттера (Шляттера), появилась ее более подробная нозография. Википедия определят это болезненное состояние термином «Остеохондропатия бугристости большеберцовой кости», а международная классификация присвоила ему код по МКБ-10 – M92.5 «Юношеский остеохондроз большой и малой берцовых костей». Несмотря на это в медицинской практике это заболевание до сих пор чаще всего фигурирует как «Болезнь Осгуда-Шлаттера» или просто «Болезнь Шляттера».
Патогенез
Механизм возникновения и дальнейшего развития синдрома Осгуд-Шляттера напрямую связан с возрастом пациента и его физической активностью. Согласно статистическим данным в подавляющем большинстве случаев врачи диагностируют болезнь Шляттера у детей и подростков в возрастной категории от 10-ти до 18-ти лет, при этом занимающиеся спортом молодые люди страдают от нее в 5 раз чаще, чем их сверстники, ведущие пассивный образ жизни. Той же причиной более интенсивных физических нагрузок объясняется тот факт, что данная остеохондропатия в основном поражает мальчиков.
Как известно в формировании коленного сустава человека участвуют две крупные кости – бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям. Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.
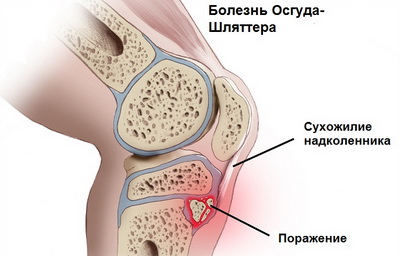
Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуд-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
- начальная – визуальные проявления в форме шишкообразного нароста под коленом отсутствуют или минимальные, болевые ощущения в районе коленного сустава эпизодические, слабовыраженные и возникают в основном в момент физической нагрузки на ногу;
- нарастание симптоматики – появляется отечность мягких тканей вокруг пораженного колена, непосредственно под ним зрительно различимой становится шишка, болевой синдром проявляется в период нагрузок на ногу и в течение некоторого периода времени после них;
- хроническая – под коленом отчетливо видно шишкообразное образование, которое чаще всего окружено отеком, дискомфорт и боль в суставе носит устойчивый характер и отмечается даже в состоянии покоя.
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
- непосредственные травмы тканей коленного сустава (подвывихи и вывихи, растяжения, ушибы, переломы);
- систематические микротравмы (внешние и внутренние) коленного сустава, которые возникают вследствие интенсивных занятий спортом или прочих видов деятельности, сопряженных с чрезмерными физическими нагрузками на нижние конечности.
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
- футбол, баскетбол, гандбол, хоккей, волейбол, большой теннис;
- легкую и тяжелую атлетику, акробатику, гимнастику;
- дзюдо, кикбоксинг, самбо;
- лыжный спорт, спортивный туризм, фигурное катание, велоспорт;
- балет, спортивные и бальные танцы.
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
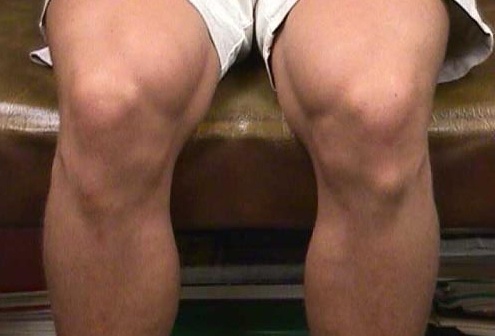
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.
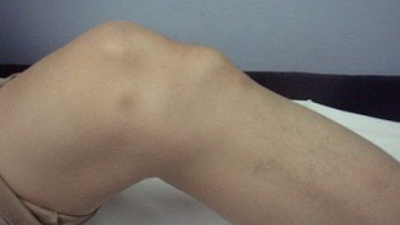
Фото «шишки» при болезни Осгуда-Шлаттера
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
- напряженность ножных мышц (в основном бедренных);
- ограниченность подвижности коленного сустава;
- вспышки резкой «стреляющей» боли в области колена, зарождающиеся при его перенапряжении;
- утренние выраженные отеки в верхней или нижней части колена, образующиеся на следующий после физической активности день.
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.
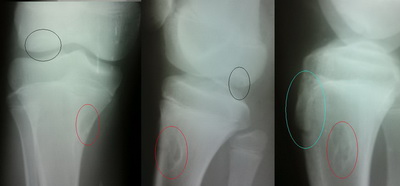
Рентгенография коленного сустава при болезни Осгуда-Шлаттера
При прогрессировании патологии рентгенологическая картина меняется в худшую сторону. На снимках наблюдается сдвиг ядра окостенения на 2-5 мм вверх и вперед по отношению к стандартному расположению бугристости или его фрагментация. В некоторых случаях может отмечаться неровность естественных контуров и нечеткость структуры ядра окостенения, а также признаки постепенного рассасывания его частей, однако чаще всего происходит его срастание с основным телом кости с формированием костного конгломерата в форме шиповидного выступа. Такая характерная для болезни Шлаттера «шишка» на поздних этапах заболевания особенно хорошо видна на боковой рентгенограмме и явно прощупывается при пальпации в районе бугристости.
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
- в полном объеме отказаться от предшествующих возникновению заболевания физических нагрузок на нижние конечности (спорт, танцы и пр.);
- обеспечить поврежденной ноге (или двум) щадящий режим, ограничивающий подвижность пораженного коленного сустава (меньше двигаться без острой на то необходимости);
- соблюдать все прочие предписания лечащего врача (ношение фиксирующего наколенника, применение компрессов, выдерживание диеты и пр.).
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).
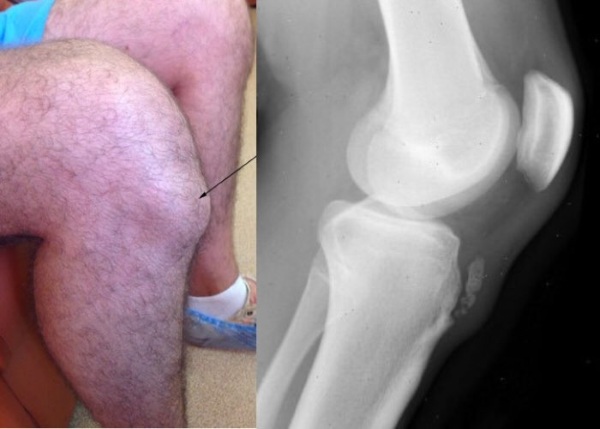
Болезнь Осгуда-Шлаттера. Рентген, стадии, описание, лечение
Такая болезнь, как Осгуда-Шлаттера, представляет собой патологию костно-мышечного аппарата, при которой происходит изменение коленного конца большеберцовой кости. Хотя симптомы данного заболевания довольно специфичны, для подтверждения диагноза необходим рентген. Основу патологического процесса составляет асептический некроз бугристости.
Что собой представляет болезнь Шлаттера?
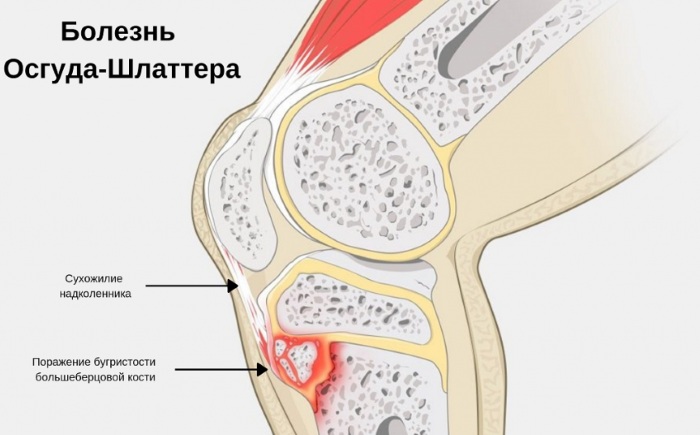
Болезнь Осгуда-Шлаттера (БОШ, или в медицинской терминологии асептический остеонекроз АН, остеохондропатия ОХП) – это структурное поражение бугристости большеберцовой кости в колене. Данное нарушение чаще всего развивается у мальчиков в возрасте 6-17 лет.
В группе повышенного риска находятся подростки, которые занимаются видами спорта, сопровождающихся высокой нагрузкой на ноги – бег, прыжки, гимнастика (футбол, волейбол, легкая атлетика, хоккей, баскетбол, фигурное катание, балет и другие).
Так как в последние годы увеличилось количество девочек, посещающих спортивно-образовательные учреждения, то отмечается повышение распространенности патологии и среди них. Поражение может быть как односторонним (на одной ноге), так и двусторонним. По статистике это отклонение встречается у 20% подростков, занимающихся спортом, и только у 5% детей других групп.
 Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шлаттера, рентген при которой – необходимое диагностическое исследование, характеризуется вовлечением в патологический процесс не только бугристости, расположенной под коленом, но и слизистой сумки, связки надколенника. У многих больных первые симптомы появляются спонтанно, иногда этому предшествует травма.
Причины и факторы риска
Главной причиной появления данного нарушения является незрелость костно-мышечной системы. Бугристость большеберцовой кости формируется на фоне быстрого роста у подростков, под влиянием интенсивных и частых физических занятий.
Механизм развития патологического процесса заключается в следующем:
- В результате нагрузки возникает дисбаланс между силой мышечного сокращения и прочностью окостеневающей ткани.
- Перегрузки вызывают микротравмы, приводящие к разрывам волокон связок.
- Нарушается кровоснабжение в области верхнего сочленения большеберцовой кости. Концы длинных трубчатых костей имеют слабый приток артериальной и отток венозной крови, так как большая их часть покрыта хрящом.
- Развивается асептическое воспаление и некроз.
В зависимости от того, насколько активны компенсаторные механизмы, направленные на восстановление целостности, изменения в кости носят обратимый или необратимый характер.
Факторами риска также служат следующие:
- переломы, вывихи, мелкие, подчас незаметные травматические воздействия;
- врожденные анатомические аномалии;
- инфекционные гнойно-некротические процессы;
- прием гормональных препаратов;
- нарушения обмена веществ;
- болезни соединительной ткани;
- опухолевые заболевания кроветворнойи/или лимфоидной ткани;
- радиационное облучение.
Классификация
Болезнь Осгуда-Шлаттера, рентген при которой производится в нескольких проекциях, в зависимости от степени развития дистрофических процессов, классифицируют на 5 стадий:
- Нарушение кровообращения на одном из участков концевой части большеберцовой кости.
- Развитие вторичного импрессионного (или вдавленного) перелома. Он может возникнуть даже при небольшой нагрузке из-за некроза тканей.
- Фрагментация губчатой костной ткани и растворение отдельных элементов.
- Разрастание соединительной ткани, частичное восстановление.
- Объединение обломков в результате образования новой костной ткани, при проведении адекватного лечения – полное восстановление.
По характеру течения заболевания выделяют также следующие его разновидности:
- тендинит связки коленной чашечки (воспаление и дистрофия ткани сухожилия);
- инфрапателлярныйбурсит (воспаление и разрушение тканей подколенной суставной сумки);
- апофизит (воспаление костного отростка);
- отрыв бугристости большеберцовой кости.
Симптомы и степени
Признаки заболевания появляются постепенно, чаще всего по следующей схеме:
- Возникает плотная припухлость с ограниченными контурами («шишка»), плотной и эластичной консистенции. При надавливании на нее чувствуется боль, от незначительной до сильно выраженной. Общее состояние больного не ухудшается, температура тела остается нормальной. Многие пациенты замечают боль при вставании на колено, при этом она может отдавать в бедро. При рентгенологическом обследовании поврежденный участок костной ткани еще ничем не отличается от нормального. Данный этап может продолжаться несколько месяцев.
- Сначала болезненность в колене возникает при ходьбе, сгибании-разгибании ноги, а в покое они проходят. Постепенно, при прогрессировании процесса они появляются и при небольшой физической нагрузке (у некоторых больных и при отсутствии движения). Отечность тканей увеличивается. При сгибании ноги в колене можно увидеть выраженную деформацию. Максимальное смещение конечности при движениях не уменьшается.
- В последующем также проявляется характерный признак «плавающего надколенника», при котором на выпрямленной ноге коленная чашечка свободно смещается вверх при надавливании на нее. Бугристость разрастается за счет хрящевой ткани. Может возникнуть поражение второй конечности. На рентгенограмме отмечаются точки окостенения в виде отростков, количество которых колеблется от 1 до 4.
- Болевой синдром может продолжаться месяцами, периодически возникая и исчезая. Постепенно происходит рассасывание образовавшихся костных отростков, их слияние или увеличение. Обычно такое состояние сохраняется не больше года. К 14-15 годам у детей наблюдается окостенение бугристости, отдельные «точки» сливаются в один хоботообразный отросток. При доброкачественном течении структура бугристости восстанавливается.
Анализы и диагностика
Для диагностики данной патологии применяются следующие методы:
- рентгенографическое исследование;
- магнитно-резонансная томография (МРТ);
- УЗИ.
С целью проведения дифференциальной диагностики врач также может назначить сдачу анализов крови (клинический и биохимический) и мочи, а также другие виды обследований. На ранней стадии заболевание тяжело поддается диагностике.
Рентгенография
Болезнь Осгуда-Шлаттера – это патология костно-мышечного аппарата.
Рентген является основой диагностики заболевания и позволяет выявить следующие виды изменений:
- Секвестроподобные тени.
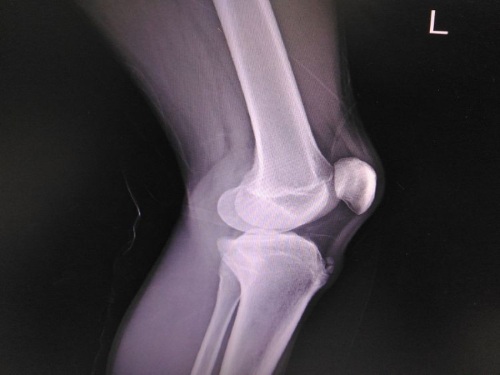 Секвестры – это некротизированные фрагменты кости, которые отторгаются от живой ткани. Они создают на снимке овальные, интенсивно затененные участки, которые окружены со всех сторон полосами просветления. Выраженность тени зависит от степени спрессованности костной ткани при разрушении ее внутренних перегородок в результате некроза.
Секвестры – это некротизированные фрагменты кости, которые отторгаются от живой ткани. Они создают на снимке овальные, интенсивно затененные участки, которые окружены со всех сторон полосами просветления. Выраженность тени зависит от степени спрессованности костной ткани при разрушении ее внутренних перегородок в результате некроза. - Увеличение объема суставной сумки в результате неинфекционного воспаления.
- Деформирование хоботообразного бугра, его оттеснение по направлению вперед, увеличение толщины хряща и связки.
- Фрагментация кости, наличие небольших осколков в количестве от 1 до 3.
- Изъеденность контура головки трубчатой кости.
- Искривление или надлом отростка, линия перелома бугристости в ее основании.
Однако у части пациентов рентгенологическая картина может быть нормальной. Вышеперечисленные признаки проявляются чаще всего на стадии выраженного болевого синдрома.
В этих случаях должен проводиться анализ соотношения длины коленной чашечки к длине связки (от верхушки надколенника до бугристости), размера угла между бедренной костью и коленной чашечкой. Окончательный диагноз устанавливается с учетом клинических данных.
Магнитно-резонансная томография
МРТ позволяет более четко определить степень и локализацию поражения, а также провести дифференциальную диагностику с другими воспалительными заболеваниями костно-мышечного аппарата.
При этом на ранних этапах данной патологии выявляются следующие признаки:
- уменьшение интенсивности сигнала в режиме Т1-ВИ (применяется для визуализации жировой ткани и кровоизлияний) вследствие жировой перестройки костного мозга;
- наличие выпота (скопления экссудата в результате воспаления);
- увеличение толщины хряща бугристости.
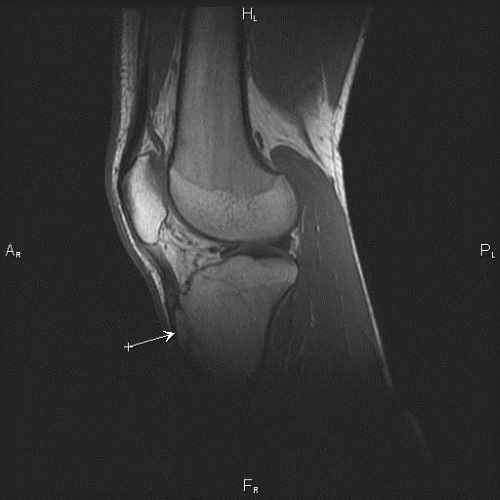
На более поздних стадиях обнаруживаются такие изменения, как:
- высокая интенсивность в режиме Т2-ВИ (для визуализации тканей с большим содержанием воды) на участке пораженного отдела кости;
- низкая интенсивность в режиме Т1-ВИ;
- фрагментация (раздробление на части);
- утолщение хрящевой ткани.
Ультразвуковое исследование
При проведении УЗИ могут выявляться следующие виды изменений:
- поднятие замыкательной пластинки коленного сустава;
- утолщение связки коленной чашечки на 1-2 мм;
- фрагменты кости от 2 мм до 2 см с акустической тенью, не изменяющие своего положения при сгибании ноги в колене;
- увеличение размеров и внутреннего объема суставной сумки;
- неровность и нечеткость контуров кости;
- повреждение тканей суставной сумки и близлежащих мягких тканей;
- отрыв бугристости в виде светлого образования в верхней части головки большеберцовой кости.
Дифференциальная диагностика
Болезнь Осгуда-Шлаттера, рентген для которой описан выше, требует проведения дифференциальной диагностики с такими заболеваниями, как:
- Остеоматоз коленного сустава, представляющий собой доброкачественную опухоль. Для данной патологии характерно нарастающее ограничение подвижности в суставе. На рентгеновских снимках выявляются пятна неправильной формы.
- Оссифицирующий миозит, развивающийся после травм. Он представляет собой воспалительный процесс в суставных связках, при котором происходит патологическое окостенение в травмированных и окружающих тканях. При этом у больных также развивается болевой синдром и возникает ограничение подвижности. Рентгенологически это проявляется в виде обызвествления.
- Хондросаркома – злокачественная опухоль в области коленного сустава. При этом боль присутствует не только при движении, но и в покое. На рентгенологических снимках выявляются деструктивные очаги неправильной формы.
- Хронический остеомиелит – гнойно-некротический процесс, развивающийся в кости и костном мозге. Возникает воспаление надкостницы, изменяется цвет кожи на колене. Болевой синдром также носит постоянный характер.
- Остеоидная остеома – доброкачественная, медленно развивающая опухоль, в редких случаях возникающая в костях коленного сустава. Для этого заболевания характерны постоянные боли, которые усиливаются ночью. Опухоль тяжело выявляется на рентгенограммах. Диагностику проводят с применением сцинтиграфии и КТ.
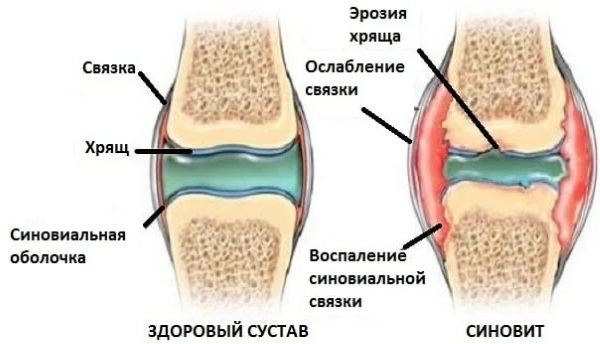 Синовит коленного сустава
Синовит коленного сустава
Как лечить болезнь
Основу немедикаментозного лечения составляет максимально возможный покой поврежденной ноги, ограничение физических нагрузок. Это требование должно соблюдаться и после проведенного лечения.
Необходимо избегать бега, прыжков, приседаний и других видов нагрузки на коленный сустав. В некоторых случаях требуется использование фиксирующей повязки, бинтование или ношение эластичного наколенника.
Также в период лечения необходимо ограничивать употребление соли в пище. После стихания острого процесса назначаются физиотерапевтические процедуры. Оперативное вмешательство проводится только в исключительных случаях.
Консервативное лечение
Медикаментозные препараты, применяемые при данном заболевании, и схемы лечения указаны в таблице ниже.
Процедуры и операции
Болезнь Осгуда-Шлаттера, рентген при которой создает допустимую лучевую нагрузку на организм подростка, хорошо лечится при помощи физиотерапевтических процедур.
Они позволяют улучшить следующие процессы:
- крово- и лимфообращение в пораженном суставе;
- питание тканей;
- рассасывание некротизированных участков костной ткани;
- снижение болевого синдрома;
- восстановление поврежденных тканей.
При данном заболевании применяются следующие методы терапии:
- электрофорез с препаратами кальция (хлоридом кальция) с целью консолидации костных обломков;
- магнитотерапия – воздействие магнитного поля (улучшение питания тканей);
- массаж и лечебная гимнастика;
- теплолечение нагретым парафином или озокеритом (снижение отека, улучшение кровообращения);
- ударно-волновая терапия – воздействие звуковых волн низкой частоты (нормализация кровотока, устранение кальцификатов);
- лазеротерапия (аналогично теплолечению).
Также возможно применение гомеопатических методов лечения – введение препарата Траумель методом биопунктуры, в виде инъекций. Все эти процедуры назначаются в подострый период заболевания.
Хирургическое лечение
Если в течение года медикаментозное лечение не приносит результата, то показана хирургическая операция. Чаще всего проводится туннелизация бугристости – формирование каналов при помощи спицы Киршнера.
Ее диаметр составляет 2 мм. Прокол производится через кожу 1 раз, в 4-5 направлениях, на глубину 0,5-1,5 см. Это позволяет снизить внутрикостное давление, улучшить микроциркуляцию и восстановительные процессы. После операции на конечность накладывают шину на 3-4 недели.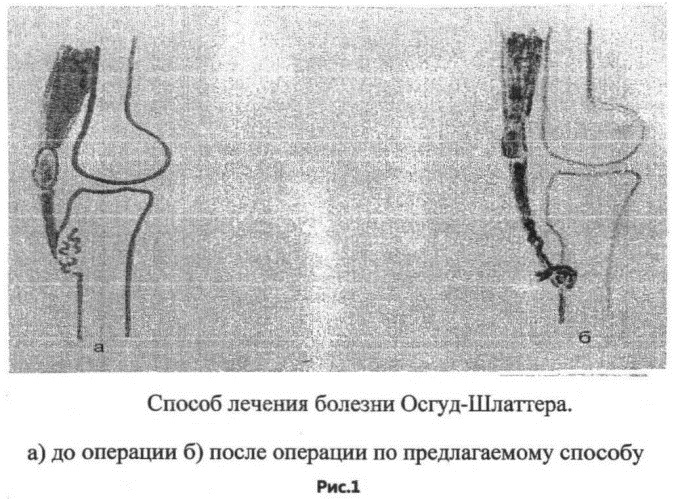
Существует также технология лазерной остеоперфорации, когда туннелизацию в кости производят при помощи диодного лазера. В этом случае выписка из стационара возможна уже на вторые сутки, а болевой синдром в послеоперационный период – менее выраженный. Однако операция проводится под общим наркозом.
Пациентам со значительной фрагментацией (раздроблением) бугристости рекомендуется фиксирование с помощью костных трансплантатов, взятых из каналов бугристости большеберцовой кости.
Если произошел отрыв бугристости, то проводится остеосинтез – восстановление положения костного отломка при помощи небольшого шурупа Ø3,5 мм, длиной 3 см. Операция производится под местной анестезией, через разрез длиной 2 см. Канал под шуруп формируется при помощи сверла.
Для обеспечения неподвижности после хирургического вмешательства накладывается шина из гипса на 1 неделю. Шуруп в последующем удаляют, если получены положительные результаты рентгенографического исследования.
В послеоперационный период показано лечение с помощью хондропротекторов, анальгетиков, препаратов кальция и физиопроцедур, которые назначаются на 4-5 день. Как правило, большинство подростков возвращаются к нормальной двигательной активности через 1-2 месяца.
Лечение народными средствами
Для лечения воспалительных патологий коленного сустава в народной медицине применяют следующие способы:
- 0,5 кг свежей моркови помыть, почистить, отжать в соковыжималке. Добавить 50 мл сливок и перемешать. Этот состав необходимо пить натощак, до завтрака, в течение нескольких недель.

- 50 г козьего сыра размять и смешать с таким же количеством измельченного свежего шпината. Данный салат употребляют ежедневно, по 20 дней, делая перерыв на 10 дней. Лечение должно быть длительным.
- 1 ст. л. поваренной соли смешать с 1 ст. л. жидкого цветочного меда. Затем к смеси добавить 1 ст. л. горчицы в виде пасты и 1 ст. л. теплой воды, перемешать. Полученная мазь хранится в холодильнике не более 5 дней. Мазь нужно втирать в больное колено в 3 приема. Лучше всего наносить ее на ночь. Затем сустав нужно обернуть пищевой пленкой, теплой тканью. Курс лечения – 5 дней.
- 5 лютиков вместе с листьями, без корней, залить 1 ст. кипятка и настоять полчаса. После этого настой вылить в тазик и добавить еще теплой воды. Ванночку для ног необходимо делать по 15-20 мин., можно прикладывать к больному суставу марлю, смоченную отваром.
Последствия
Заболевание в большинстве случаев носит доброкачественный характер, но патологические процессы, которые могут иметь волнообразное течение, длятся до 2 лет. К 17-19 годам, когда заканчивается рост костей, часто наступает выздоровление. Костный выступ остается, но функции коленного сустава не нарушены. Однако при этом требуется ограничение физических нагрузок в течение всего периода болезни.
В противном случае может возникнуть вывих из-за неправильного формирования бугристости, или переразгибание коленного сустава. В результате снижается устойчивость при ходьбе.
Другими возможными осложнениями являются:
- остеоартроз, при котором происходит дегенеративно-дистрофическое поражение всех элементов сустава;
- смещение коленной чашечки вверх;
- деформация коленного сустава.
Поэтому во всех случаях требуется консервативное лечение и контроль со стороны врача. Несвоевременно проведенная диагностика болезни Осгуда-Шлаттера может привести к остеоартрозу коленного сустава. На рентгене выявляются сдвиг эпифиза большеберцовой кости, костные наросты, фрагментация и другие изменения.
Всем пациентам требуется проведение длительного лечения, а в некоторых случаях – хирургическое вмешательство. При благоприятном течении болезни купирование симптомов происходит в течение нескольких месяцев.
Видео о болезни Осгуда-Шлаттера
Про болезнь Осгуда-Шлаттера:
В статье «Описание болезни Осгуда-Шлаттера и варианты лечения» использованы материалы:
http://sustavlive.ru/drugie-bolezni/bolezn-osguda-shlattera.html
http://doctor-365.net/bolezn-osguda-shlattera/