- от автора Jose
Причины развития ложного сустава и способы его лечения
Ложный сустав или псевдоартроз: описание, причины развития, лечение
Ложный сустав – это массивный дефект кости, который возникает из-за неправильного сращения перелома. Чаще всего он формируется в области голени. Реже поражается надколенник, ключица, ладьевидная, плечевая, лучевая, локтевая или бедренная кости. По статистике, псевдоартроз выявляют у 0,5-27% людей с переломами в анамнезе. От патологии чаще страдают лица, перенесшие открытые или огнестрельные ранения.

Выясним, что такое ложный сустав при переломе, почему он формируется, как от него можно избавиться.
В редких случаях болезнь может иметь врожденный характер. Врожденные ложные суставы локализуются на границе между средней и нижней частями голени. Подобные дефекты строения костей возникают из-за грубых нарушений внутриутробного развития плода.
Какой сустав можно назвать ложным
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует. » Читать далее.
Нормальные здоровые суставы располагаются в «правильных», предназначенных для них местах. Они состоят из суставных поверхностей костей, синовиальной капсулы, сумок, связок, сухожилий, менисков и т. д. Естественно, они подвижны и функционально активны, так как обеспечивают физиологическую подвижность разных частей тела. Любой сустав, не соответствующий данному описанию – ложный.

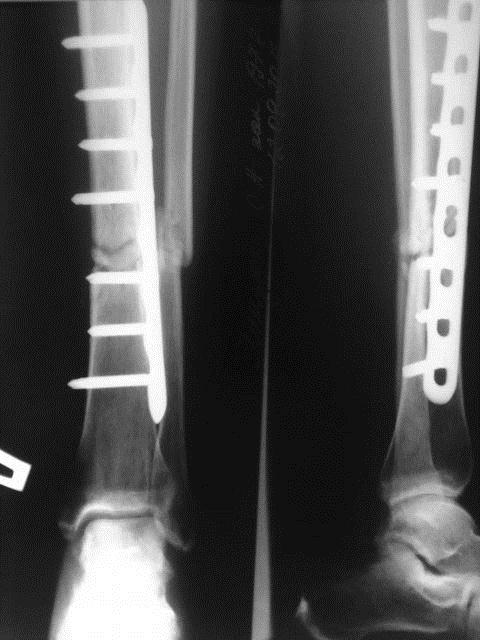
Если выразиться проще, псевдоартроз – это патологический сустав, возникший в том месте, где его быть не должно. К примеру, он может сформироваться в теле большеберцовой кости и привести к аномальной подвижности ее фрагментов. На рентгенограммах можно увидеть четкую щель между отломками и полное закрытие костномозговых каналов замыкательными пластинками.
Поначалу ложный сустав имеет мало общего с истинным. Однако со временем замыкательные пластины покрываются хрящевой тканью, превращаясь в типичные суставные поверхности. Вокруг дефекта разрастается фиброзная ткань, которая в итоге образует что-то вроде суставной капсулы. Псевдоартроз становится все больше похожим на настоящий сустав.
Поставить диагноз «псевдоартроз» врачи могут не ранее, чем через 6-8 месяцев после перелома. Для этого им достаточно проанализировать результаты рентгенологического исследования.
Причины образования ложных суставов
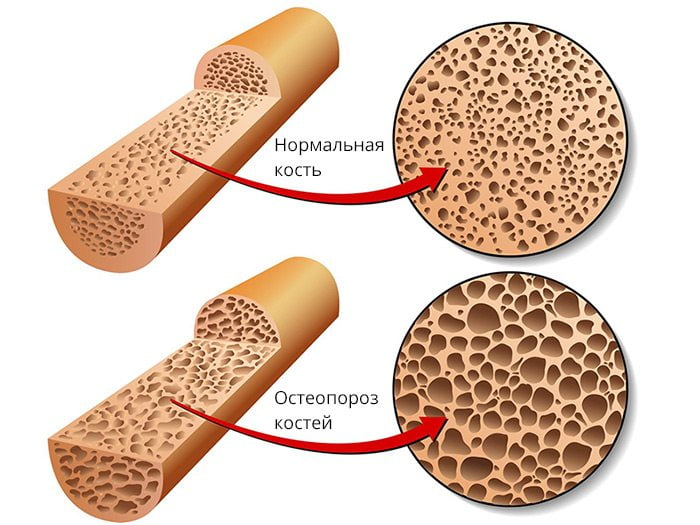
Дефект формируется из-за нарушения сращения костных фрагментов. Причиной могут быть ухудшение кровоснабжения кости, снижение минеральной плотности костной ткани, неправильное сопоставление костных отломков или плохая фиксация места перелома. К появлению ложных суставов также могут приводить инфекционные осложнения, системный остеопороз, асептический некроз кости и т. д.
Основные причины несращения костных фрагментов:
- Недостаточный контакт между отдельными частями кости, мешающий им прочно срастись друг с другом.
- Несостоятельность костной ткани, препятствующая ее нормальному ремоделированию. Причиной чаще всего бывает остеопороз и аваскулярный некроз.
Таблица 1. Факторы риска, повышающие вероятность развития псевдоартроза
Связанные с человеком
Признаки формирования ложного сустава после перелома
Даже «запущенный» АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Больные с псевдоартрозом практически всегда жалуются на открытые или закрытые переломы в анамнезе. На протяжении многих месяцев после травмы их беспокоит постоянная боль, аномальная подвижность кости и характерные щелчки при движениях. Если ложный сустав локализуется на нижней конечности, больному становится трудно ходить и вести привычный образ жизни.

В большинстве случаев врачи диагностируют псевдоартроз без особых трудностей. Если у них появляются сомнения или возникает потребность в уточнении характера дефекта, они назначают дополнительные методы исследования. Чаще всего пациентам делают рентгенографию или компьютерную томографию.
Методы лечения патологии
Псевдоартроз лечат исключительно оперативным путем. Хирурги иссекают фиброзную и хрящевую ткань, расположенную между костными фрагментами. Затем они заново сопоставляют отломки и фиксируют их системами чрескостной, накостной или интрамедуллярной фиксации. После этого пациент проходит полноценную реабилитацию.
Для стабилизации костных фрагментов могут использовать такие приспособления:
- аппарат Илизарова;
- штифты;
- винты;
- накостные пластины;
- интрамедуллярные стержни.
«Золотым стандартом» лечения псевдоартроза считается пересадка донорских или аутологичных кровоснабжаемых костных трансплантатов. Как правило, их получают из гребня подвздошной кости. Фрагменты костной ткани хорошо приживаются и не образуют фиброзных рубцов в месте пересадки.
Реабилитация после подобных операций длится гораздо дольше, чем после репозиции обычных переломов.
Лечение ложных суставов у больных с остеопорозом
При лечении псевдоартроза у лиц с остеопенией большое значение имеет ранняя мобилизация. Динамические и весовые нагрузки на кость ускоряют ремоделирование костной ткани и препятствуют развитию вторичного иммобилизационного остеопороза. Поэтому врачи следят за тем, чтобы в послеоперационном периоде человек начинал как можно раньше вставать с постели и выполнять специальные упражнения.
Хирургическое лечение пациентов данной группы всегда дополняет медикаментозная терапия. Им обязательно дают препараты кальция, активные метаболиты витамина D3 и антирезорбтивные средства. Вместе с этим пациентам назначают лечебную физкультуру и массаж. Такое лечение позволяет гораздо быстрее восстановить функции поврежденной конечности.
Что будет, если не лечиться
Отсутствие квалифицированной медицинской помощи может иметь для человека ужасные последствия. В лучшем случае его будут беспокоить постоянные боли, а функция конечности останется нарушенной. В худшем у больного разовьется выраженная деформация ноги или руки, что приведет к инвалидности.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Ложный сустав – причины и лечение. Правильное решение есть
Ложный сустав, или псевдоартроз, – отнюдь не редкое нарушение здоровья костной ткани. Согласно статистике, 3 % переломов приводят к формированию патологической подвижности в области срастания костных отломков. Можно ли предупредить образование ложного сустава, и что ждёт тех, кому уже выставлен этот диагноз?
Образование ложного сустава после травмы: причины и последствия
Причины псевдоартроза могут быть различны. Они и определяют, какой именно вид ложного сустава имеет место:
- врождённый (связан с аномалиями в развитии эмбриона, он фиксируется сразу при рождении или же тогда, когда ребёнок начинает ходить, чаще всего в нижней части голени);
- травматический (образуется после травмы кости);
- патологический (появляется в результате дистрофических и дегенеративных изменений костной ткани, обычно свойственных людям преклонного возраста).
Рассмотрим причины приобретённого травматического ложного сустава. Во-первых, он наиболее распространён, а во-вторых, от него не застрахован никто. О его возникновении можно говорить, когда от момента травмы прошло в два раза больше времени, чем в среднем требуется для появления костной мозоли. Другими словами, консолидации – прочного срастания костных отломков – не произошло. Специалисты связывают такую ситуацию со следующими факторами:
- Слишком позднее обращение пациента с переломом за врачебной помощью, отсутствие своевременного лечения или самолечение.
- Непрочная фиксация костных отломков, их смещение под гипсовой повязкой.
- Резекция (усечение) костных отломков в ходе хирургического вмешательства после перелома.
- Неполноценное обездвиживание повреждённой конечности с помощью гипса, частая смена гипсового фиксатора или недостаточно длительная иммобилизация после остеосинтеза – хирургического сопоставления костных отломков с помощью штифтов, спиц, винтов и др.
- Преждевременное снятие фиксирующего аппарата Илизарова, нагрузка на ещё не сросшуюся кость.
- Слишком большая сила скелетного вытяжения.
- Развитие гнойного процесса в области травмы.
- Обеднённое витаминами и минералами питание .
- Инфекция.
По сути, травматический ложный сустав представляет собой осложнение перелома. Отсутствие лечения и восстановления костной ткани может привести к серьёзному снижению качества жизни в связи с хронической болью и нарушениями в прилегающих мягких тканях.
Как распознать ложный сустав
Наиболее часто ложный сустав образуется при повреждении длинных трубчатых костей – до 15 % от всех случаев. При этом при открытых переломах частота данного осложнения достигает целых 35 %. В соответствии с классификацией МКБ-10, ложный сустав плечевой кости, ложный сустав голени, ложный сустав бедренной кости, ложный сустав ключицы и других костей подпадают либо под код M84.1 «Несрастание перелома», либо под код M96.0 «Псевдоартроз после сращения или артродеза».
На образование ложного сустава указывают следующие симптомы:
- искривление кости относительно продольной оси конечности;
- внесуставная подвижность кости;
- уменьшение длины кости;
- боль при нагрузке на конечность.
Однако в некоторых случаях ложные суставы неплохо маскируются до поры до времени. Поэтому максимально точно диагностировать псевдоартроз специалистам позволяет лишь рентгенография, которую проводят не менее чем в двух проекциях. Иногда прибегают и к помощи томографического исследования.
На рентгеновском снимке прямым признаком ложного сустава является отсутствие консолидирующей отломки костной мозоли. Сами окончания сломанной кости могут при этом закруглиться и обрести сглаженную форму, так что они начинают напоминать суставные головки.
Характер изменения краёв костных отломков и образовавшейся между ними щели определяет тактику дальнейшего лечения. Если есть возможность сращения отломков без их обнажения, то используется компрессионно-дистракционный метод – взаимное сближение и вдавливание отломков при иммобилизации кости. Другие варианты терапии – вживление в область перелома фиксирующих металлоконструкций или костная пластика.
При любом из трёх названных видов остеосинтеза важное место отводится и консервативному лечению, направленному на восстановление кровообращения, питания и обменных процессов в костной и прилегающих мышечной, хрящевой и других тканях. Физиотерапия, массаж, лечебная физкультура, приём препаратов для восстановления костной ткани обязательно входят в комплексное лечение ложного сустава.
Остеомед Форте для восстановления костной ткани
Назначение препаратов кальция и витамина D традиционно входит в терапию переломов. Однако у этого классического дуэта есть существенный минус. Загоняя кальций в кровь, он не гарантирует его непосредственного усвоения в костной ткани. А это опасно повышением риска кальцификации сосудов, почек и других органов. При этом потребность костной ткани в необходимом ей минерале так и остаётся не удовлетворённой. Почему так происходит?
Дело в том, что за минерализацию костей, то есть притяжение кальция из кровеносного русла в кость, отвечают лишь молодые костные клетки.К сожалению, костеобразование у нас не всегда на высоте. Оно ухудшается из-за приёма многих лекарств (кортикостероидов и других гормональных средств, диуретиков, антибиотиков и др.), старения организма, гормонального дисбаланса или дефицита и других причин.
Поэтому при сращивании перелома крайне важно не столько насытить организм кальцием, сколько простимулировать процесс костеобразования. Именно от него зависит скорость формирования костной мозоли. Вот почему в остеопротекторе нового поколения Остеомед Форте ключевым компонентом является не кальций или витамин D (они тут тоже есть), а природное вещество с анаболическим действием на костную ткань. Этот компонент называется HDBA органик комплекс, и создан он на основе ценного пчелопродукта– трутневого гомогената.
Особая, бережная технология, запатентованная производителем, позволила сохранить в этом продукте богатейший комплекс витаминов, минералов, аминокислот и прогормонов пчёл. Их совместное биостимулирующее действие буквально запускает процесс костеобразования с удвоенной силой,не нарушая при этом естественной эндокринной саморегуляции организма. В результате образование костной мозоли происходит на целую неделю раньше, что доказано входе исследований.
Таким образом, применение Остеомеда Форте при переломе послужит отличной профилактикой ложного сустава. А если уже поставлен такой диагноз, тем более стоит обратить внимание на этот препарат! Ведь главная задача при данном осложнении – как раз восстановление в костной ткани обменных и анаболических процессов, для чего и был создан Остеомед Форте. Будьте здоровы!
Ложный сустав или псевдоартроз: описание, причины развития, лечение
Из этой статьи вы узнаете, что такое ложный сустав (голени, предплечья, бедренной кости), какие причины заставляют его приобретать. Виды этого заболевания, его симптомы и диагностика. Лечение.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дата публикации статьи: 24.05.2019
Дата обновления статьи: 19.01.2020
Ложный, или псевдосустав (псевдоартроз) – стойкий дефект костной ткани, который становится причиной патологических движений в диафизе (средней части) кости.
Патология может быть врожденной и приобретенной.
В норме после переломов кость срастается с помощью образования костной мозоли, восстанавливая свою непрерывность и целостность. Если этого не случается, в месте перелома может образовываться псевдосустав – в нем возможны движения обломков кости наподобие настоящего сустава.
Рентгенограмма ложного сустава на большеберцовой кости
Чаще всего псевдоартроз развивается в длинных костях: голени, бедра, плеча и предплечья.
Ложные суставы – это тяжелое осложнение переломов, для их полного устранения (это возможно) достаточно часто делают операцию.
Диагностикой и лечением псевдосуставов занимаются травматологи.
Понятие «ложный сустав»
Ложный сустав – нарушение непрерывности трубчатой кости, патологическое возникновение подвижности в нехарактерных частях. Данная патология может быть как врожденной, так и приобретенной (после перенесенных травм). Она характеризуется болевым синдромом при физических нагрузках на пораженную конечность. Для коррекции кости требуется оперативное вмешательство. Современная медицина успешно лечит нарушение кости и консервативными методами.
Ложный сустав, псевдоартроз, очень сложное и серьезное заболевание. Такое нарушение приводит к инвалидности. Оно наблюдается приблизительно у 3 % людей, имевших переломы. Диагностируется зачастую на большеберцовой кости, а также лучевой, иногда – бедренной и плечевой. Врожденных патологий приходится 0,5 % на все имеющиеся врожденные аномалии опорно-двигательного аппарата. Это довольно редкое явление локализуется в большинстве случаев на голени.
Терапевтические действия
Консервативные методы лечения категорически не подходят в случае с псевдоартрозом. Единственный способ вылечить недуг – это хирургическое вмешательство для подготовки кости к биологическому соединению.
Перед операцией хирург оценивает состояние хрящевого нароста на концах кости:
- если изменения проходят по гипертрофированному признаку, доктору остаётся неподвижно зафиксировать отломанные части с помощью вспомогательных металлических приспособлений на определенный срок;
- при обратной реакции, если нарост не образовался за все время реабилитации, перед врачом стоит задача отсечь части костей, которые подверглись разрушению с нарушением кровоснабжения, и соединить пригодные части до полного выздоровления.
После лечения хирургическим путем не стоит забывать о вспомогательных лечебных действиях, способствующих скорейшему выздоровлению:
- правильное питание с включением в рацион продуктов, которые являются источниками кальция (сыр, творог, кисломолочная продукция);
- назначение курса витаминотерапии и препаратов кальция для образования костной ткани;
- ограничение нагрузки на больной участок;
- курс массажа для поддержания мышечного тонуса;
- электрическая мио стимуляция;
- составление физиотерапевтом комплекса лечебной физкультуры с дозированной нагрузки;
- ношение ортопедической обуви, зачастую изготавливаемой индивидуально с учетом разности в длине ног для снижения нагрузки на весь опорно-двигательный аппарат.
Уже через несколько недель будут заметны первые результаты выздоровления, проявляющиеся в обездвиживании патологически подвижного участка.
Формирование патологии после перелома
Наличие ложного сустава отмечается в тех случаях, когда кость после перелома не срослась, а вместо этого образовался своеобразный сустав. Главное отличие такой патологии от неправильно сросшегося перелома – наличие костной пластины, прикрывающей область откола. С одной стороны отмечается формирование впадины, с другой – головки. Ложный сустав после перелома характеризуется нарастанием хрящевой ткани на краях обломков. Область формирования патологии покрывается чем-то подобным суставной сумке. Отмечается наличие синовиальной жидкости. Сустав очень подвижен, в некоторых случаях может поворачиваться на 360 градусов.
Контроль над движениями ложного сустава невозможен, что привносит в жизнь человека немалые трудности и проблемы. Если патология образовалась на нижних конечностях, то это делает невозможным нормальное передвижение. Ведь нога может изгибаться в псевдосуставе во время упора на нее. Опасность псевдоартроза состоит не только в аномалии кости, отмечается также нарушение истинных суставов и близлежащих мышц и тканей. При врожденных псевдоартрозах происходят аномальные процессы еще на внутриутробном этапе развития. Проявляется болезнь, как правило, тогда, когда ребенок начинает ходить.
Как проявляется
У людей с этим заболеванием неестественно выгибается конечность в неожиданном месте. Фрагмент с ложным суставом болит при движении костей или при прощупывании дефекта. Человек не может ровно стоять, пораженная нога сильно укорачивается, поэтому передвигаться самостоятельно становится затруднительно.
Со временем конечность с псевдоартрозом худеет, суставы перестают работать, мышцы истончаются и становятся атрофированными. Если в этот момент не принимать никаких мер, кроме патологической подвижности присоединятся деструктивные патологии суставов и сколиотическое искривление позвоночного столба.
Виды ложных суставов
Для классификации ложных суставов используют несколько способов. Их отличают по характеру повреждений, отношению к разнообразным инфекциям и другим причинам возникновения.
Травматологи применяют такой способ классификации:
- Истинный ложный сустав. Отмечают формирование такого вида псевдосустава, когда после перенесенной травмы края кости обрастают небольшими участками хрящевой ткани, которая в дальнейшем зарубцовывается. Кость деформируется, и наблюдается полная ее подвижность в видоизмененном месте. Кости болтаются, а значит, срастись не имеют никакой возможности. Зачастую происходит аномальный процесс в плечевой и бедренной костях.
- Некротический. Характеризуется постоянными сильными болями, невозможностью функционирования конечности и отечностью поврежденного места. Такой вид характерен для травм с размозжением мягких тканей и большим количеством осколков.
- Замедленная консолидация. Формируется в результате слишком затянутого периода срастания костной ткани. Присутствует сильная боль, особенно при нагрузках, даже незначительных. На рентгеновском снимке отчетливо видна линия перелома на фоне слабой костной мозоли.
- Фиброзный ложный сустав. Такой вид псевдосустава встречается чаще всего. Может проявиться в тех случаях, когда срок срастания затянут больше чем в два раза. Между двумя составляющими кости образуется своеобразная щель, и отмечается развитие ложного сустава. Функция конечности частично ухудшается, отмечаются умеренные боли в пораженной области.
- Разрушение костной мозоли. Ложный сустав после перелома данного вида развивается в результате неправильного лечения, а именно – при неправильном вытяжении.
- Псевдоартроз. Патология, развивающаяся после вывихов и переломов внутри сустава, например тазобедренного.
По выраженности костной мозоли
Для этого вида классификации особое внимание уделяют характеру возникновения костной мозоли. Различают такие:
- Гипертрофический ложный сустав – для него характерно нарастание сильной костной мозоли. При таком виде сосуды практически не повреждены, костные обломки находятся стабильно в одном положении. Сопровождается болями средней силы, возможны небольшие физические нагрузки на пораженную конечность.
- Аваскулярный – для этого типа характерно слабое нарастание костной мозоли, возможно расхождение краев кости, отмечается остеопороз. Отчетливо видна деформация и патологическая подвижность поврежденной конечности.
Ложный сустав после перелома развивается по первому или второму типу в зависимости от питания кости поврежденной области. При нарушении такового чаще всего диагностируется аваскулярный тип.
По степени инфицирования
Аномальный процесс очень часто сопровождается проникновением бактерий с дальнейшим развитием патогенной микрофлоры. В запущенных случаях возможно развитие гнойных очагов. Различают 3 вида псевдосустава:
- Не осложненные. Они не отягощены заметным воспалительным процессом, но, если не заняться их лечением, в ближайшее время это может случиться.
- Инфицированные – отчетливо виден очаг воспаления. Для такого типа характерно повышение температуры в пораженном месте, опухание проблемного участка, потливость и недомогание.
- Гнойный ложный сустав сопровождается возникновением гнойных свищей, выделением гноя.
Разновидности псевдоартроза
Заболевание является осложнением после шести процентов случаев перелома, врожденные патологии составляют менее одного процента от всех аномалий развития опорно-двигательного аппарата. Псевдоартроз медицинскими специалистами подразделяется на несколько видов по различным признакам.
Ортопед: “Если ноют колени и тазобедренный сустав, немедленно исключите из рациона…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
По природе происхождения:
- врожденная форма возникает при генетических заболеваниях или нарушениях во время внутриутробного развития плода;
- травматическая – после сложных переломов трубчатых костей.
По причине повреждения:
- после огнестрельного ранения;
- неогнестрельного происхождения.
По рентгенологическим проявлениям:
- формирующийся псевдоартроз выглядит при изучении рентгенологического снимка, как щелевидный промежуток между костями; появляется после длительного заживления перелома; место дефекта болит при шевелении и надавливании;
- фиброзный ложный сустав отличается небольшой подвижностью, на снимке врач наблюдает незначительную щель в месте перелома;
- некротическая форма встречается при повреждениях пулей при огнестрельном ранении: участок кости отмирает в результате серьезных разрушений, когда нарушается кровоснабжение поврежденной части кости;
- псевдоартроз костного регенерата при неправильной технике лечения костных переломов по средствам хирургического вмешательства;
- истинный ложный сустав развивается при нарушении срастания костных обломков, при этом края костей становятся гладкими, между ними разрастается хрящевая прослойка, а вокруг места подвижного дефекта появляется образование, напоминающее капсулу с небольшим количеством синовиальной жидкости.
Предлагаем ознакомиться: Сильно болит копчик после падения, что делать? Советы по лечению ушиба. Что делать, если копчик болит после удара
По степени образования костного мозоля:
- гипертрофический: когда клеток, в дальнейшем образующих костную мозоль, синтезируется слишком много, и она чрезмерно разрастается
- аваскулярный, если нарушается приток крови и развивается остеопороз.
По наличию вторичной инфекции:
- ложный сустав может оставаться неосложненный присоединением патогенных микроорганизмов;
- инфицированный бактериями, которые могут вызывать образования нагноений, причиной таких осложнений могут стать инородные тела, оставшиеся в тканях организма после повреждения конечности.
Особенности врожденного псевдосустава
Если на внутриутробном этапе развития произошло какое-либо отклонение, то после рождения возможны разнообразные патологии опорно-двигательной системы. Такую аномалию развития делят на 2 вида:
- Истинная – диагностируется у ребенка сразу после рождения при обязательном осмотре неонатолога.
- Латентная – кость ломается уже после рождения, и на месте перелома образуется сустав. Проявляется в период, когда малыш начинает ходить.
На что стоит обратить внимание, чтобы определить наличие или развитие патологии:
- отмечается аномальная подвижность конечности, не присущая этапу развития малыша;
- визуально одна конечность отличается от другой пропорционально;
- характерная дистрофия мышц в месте поражения;
- невозможность полноценно передвигаться и ступать на ногу.
Для того чтобы подтвердить или опровергнуть диагноз, нужно сделать рентгеновский снимок.
С чем связано появление патологии
Нарушение процесса регенерации и соединения костных обломков происходит по одной или нескольким причинам:
- врожденные вывихи;
- сложные переломы с множественными повреждениями;
- механическое смещение обломков;
- присоединение вторичной инфекции с образованием гнойного выделяемого;
- неправильное проведение манипуляций по соединению костей медицинским специалистом;
- во время реабилитации комплекс лечебной гимнастики выполняется с нарушением техники или превышением допустимой нагрузки.
Предлагаем ознакомиться: Лангетка на колено: как накладывать, противопоказания
Кроме этого, сопутствующие патологии, индивидуальные особенности или провоцирующие факторы приводят к появлению псевдоартроза:
- ожирение увеличивает нагрузку на место перелома;
- неправильное течение обмена веществ нарушает естественные процессы синтеза новых клеток;
- инфекции, присоединившиеся во время восстановления после перелома;
- нарушение деятельности кровеносной системы, приводящее к недостаточному питанию тканей организма;
- недостаток кальция или неспособность организма его усваивать;
- эндокринные заболевания, приводящие к сбою метаболизма;
- заболевание может образоваться при повреждении нервных окончаний, ведущих к нарушению чувствительности;
- неспособность иммунных сил организма справиться с болезнью;
- питание с недостаточным содержанием витаминов и минералов;
- неправильное наложение гипсовой повязки.
На сегодняшний день нет профилактики врожденных ложных суставов. Если же говорить о приобретенной патологии, то профилактика очень простая: нужно правильно лечить переломы, следить за уровнем иммобилизации поврежденного органа.
Не стоит снимать раньше времени гипс, даже если вы не чувствуете уже никакой боли, ведь кость может срастись не полностью, и риск возникновения ложного сустава увеличится в несколько раз.
Международная классификация
С развитием медицины возникла потребность в систематизации и классификации данных, а также надежности созданных систем для хранения и обработки. Международная статистическая классификация болезней, травм и причин смерти (МКБ) – документ, который обеспечивает единство методических подходов на международном уровне.
Для удобства международное медицинское сообщество пользуется шифрами и кодами. У всех они одни и те же, поэтому докторам из разных стран, владеющим разными языками, не составит труда расшифровать диагноз. Почему именно МКБ 10? Не 3, не 7, а 10? Все намного проще, чем кажется. Каждые 10 лет данную систему классификации пересматривают, дополняют, изменяют.
Псевдосустав – аномальное изменение костей, которое приводит к подвижности в нехарактерных местах. Исходя из международной классификации, данному заболеванию присвоен код, который позволяет расшифровать диагноз и причину возникновения. Занесение ложного сустава в МКБ было неминуемо. Это довольно серьезная проблема, которая нуждается в более тщательном изучении.
Диагноз «ложный сустав» по МКБ 10 имеет следующие коды:
М84.1 – несрастание перелома (псевдоартроз). М96.0 – псевдоартроз после сращения.
Таким образом, классификация ложных суставов по МКБ очень важна и нужна.
Использование ортеза для голеностопа
Голеностоп является важным элементом человеческого тела, которому приходится испытывать большую нагрузку. Это особенно четко ощущается во время передвижения, когда от него требуется перераспределять вес и перекатывать стопу от пятки к носку. Учитывая все это, понятно, почему так часто люди обращаются к врачам с проблемами голеностопа.
- Зачем нужен голеностопный ортез?
- Виды ортезов Материал и степень фиксации
- Ортез для отвисающей стопы
Чтобы не доводить себя до состояния, требующего проведение операции, многие используют такое эффективное решение, как ортез для голеностопа. Но чтобы это приспособление принесло максимальную пользу, необходимо знать о функциональных различиях моделей, как правильно пользоваться этим приспособлением, а также в каких случаях следует отказаться от его ношения.
Зачем нужен голеностопный ортез?
Современный период оказывает влияние на человека в том плане, что сегодня для многих остро стоит проблема избыточного веса, чему в немалой степени способствует низкая физическая активность. Поэтому именно они в первую очередь рискуют столкнуться с хроническими заболеваниями и повреждениями суставов. Риск нанесения травмы голеностопу возникает при неосторожном движении ногой, на которую надета обувь на высоком каблуке, или же при ходьбе во время гололеда. Очень часто именно в этой части человеческого тела возникают хронические заболевания опорно-двигательного аппарата — артрозы, артриты, что неудивительно, учитывая регулярную и высокую нагрузку на этот сустав.
На сегодняшний день ортезы для голеностопа хорошо зарекомендовали себя, помогая в решении следующих задач:
- В целях профилактики травм, связанных не только с бытовой деятельностью, но и с занятиями спортом;
- Для ускорения восстановления организма в период реабилитации после перенесенных операций и травм;
- В периоды обострения хронических заболеваний.
В любой из-за вышеназванных ситуации полезно использовать ортез для фиксации сустава, что поможет избежать растяжения или перелома, ослабить болевой синдром или ускорить процесс выздоровления.
Обычно ортез помогает восстановить растянутую связку примерно за 3 недели, а при наложении повязки — за 6 недель. Среди других преимуществ этого приспособления следует выделить то, что при использовании жесткого ортеза даже после недавно полученного перелома можно сразу же начать ходить без костылей.
Виды ортезов
Неслучайно ортезы для голеностопа представлены в большом разнообразии, ведь каждый из них рассчитан на решение конкретных задач в зависимости от своих параметров.
Материал и степень фиксации
Для изготовления голеностопных ортезов используют эластичную ткань или пластик. Тканные модели ограничивают подвижность сустава, помогают устранить болевые ощущения и отечность.
Изделия из пластика помогают полностью обездвижить пораженный участок, тем самым создавая условия для ускорения регенерации мышечных и костных тканей. Чаще всего врачи рекомендуют их после проведения сложных операций и серьезных травм.
В зависимости от силы фиксации выделяют мягкие и жесткие ортезы. Первые имеют средний уровень фиксации, а вторые — сильный. Помимо этого, выделяют промежуточные модели. Ярким примером является полужесткий голеностопный ортез с сильной степенью фиксации, который по своему исполнению напоминает эластичный сапожок, встроенный в пластиковый задник. Для фиксации этого приспособления на ногу у него предусмотрены удобные ремни-регуляторы.
В зависимости от модели каждый ортопедический голеностопный ортез может состоять из различных дополнительных элементов:
- Пневмокамеры. Помогают выбирать оптимальную силу воздействия на проблемный участок.
- Гелевые подушки и силиконовые вставки. С их помощью можно увеличивать уровень комфортности при ношении изделия.
- Металлические пластины. Используются в изделиях для обеспечения повышения жесткости;
- Шнуровка и ремни. Помогают максимально плотно подогнать приспособление к ноге.
Особую группу изделий представляют разъемные модели детских голеностопных ортезов, в конструкции которых предусмотрены шарниры, позволяющие увеличивать размер изделия по мере взросления ребенка.
Ортез для отвисающей стопы
Нельзя также не упомянуть о моделях, предназначенных для ношения при вялом параличе и синдроме отвисающей стопы. В конструкции таких моделей имеются две части, которые являются полностью независимыми, но при этом здесь используется специальный эластичный шнурок гибкой длины для их скрепления друг с другом. С помощью подобного бандажа можно приподнять стопу от поверхности земли и создать условия для сгибания голеностопа.
Чтобы поддерживать нормальное состояние голеностопного сустава при признаках отвисающей стопы и хронической нестабильности сустава, а также при наличии повреждений связок латеральной лодыжки, здесь предусмотрен динамический фиксатор. Он выполнен в виде жесткой основы, проходящей сзади ноги, оснащенной комплектом ремней, которые фиксируются вокруг голеностопа и стопы. Используя подобный бандаж на стопу, можно восстановить работу опорно-двигательного аппарата.
Показания и противопоказания к применению
Специалисты выделяют множество ситуаций, при которых показано использование ортопедического голеностопного ортеза. Самыми распространенными из них являются следующие:
- Повреждение мышц и связок, перелом лодыжки;
- Заболевания хронического типа — артрит, бурсит, артроз, включая и состояния, протекающие с признаками отечности;
- Низкая устойчивость голеностопа, вызванная различными повреждениями или хроническими заболеваниями;
- Паралич стопы;
- Восстановление после недавно перенесенной операции;
- Воспалительные процессы, развивающиеся в области сухожилий;
- В целях профилактики на время проведения тренировок или для людей, придерживающихся активного образа жизни.
Использовать голеностопный ортез противопоказано при тех же ситуациях, что и всегда: наличие открытых ран в месте прилегания изделия, включая и воспалительные заболевания кожи, индивидуальная непереносимость материалов, из которых изготовлен фиксатор.
Прежде чем начать пользоваться ортезом, необходимо узнать о противопоказаниях у вашего лечащего врача, который хорошо осведомлен о вашей истории болезни.
Как выбрать правильно голеностопный ортез?
Чтобы иммобилизирующий голеностопный ортез принес вам только пользу, вы должны выбирать его с учетом рекомендаций специалистов, а это означает, что необходимо принимать во внимание особенности состояния пациента: возраст, вес, степень повреждения и стадию хронического заболевания. Если пациент обратился с незначительной проблемой, то обычно достаточно мягкого голеностопного ортеза на сустав. Если же повреждение оказалось тяжелым, то применяют жесткий ортез.
После того как пациент узнает о наиболее важных параметрах, которые должен иметь подходящий голеностопный ортез на сустав, он может идти в ортопедический салон за его покупкой.
При выборе подходящего размера необходимо заранее определить следующие параметры:
- размер обуви;
- обхват щиколотки;
- объем голени;
- объем лодыжки.
Иногда бывает так, что после расчетов получается размер, который находится в середине размерной сетки, приведенной на упаковке. В этом случае предпочтительнее приобрести голеностопный ортез на сустав с меньшими размерами. Пользоваться ортезом, который велик, бессмысленно. Как бы вы ни старались, вы не сможете его правильно закрепить, а это означает, что он не сможет помочь проблемному участку.
Специалисты рекомендуют покупать голеностопный ортез на сустав в специализированных ортопедических салонах. Там смогут предложить широкий выбор различных моделей, а также позволят примерить их, чтобы понять, насколько вы себя комфортно в них ощущаете. Обязательно попросите сертификат на приобретаемый голеностопный ортез на сустав, а также внимательно изучите и сам ортез — он должен иметь конструкцию без повреждений, все застежки и крепления должны находиться в рабочем состоянии.
Естественно, многие часто обращают внимание на стоимость голеностопного ортеза на сустав, однако это не тот случай, когда нужно экономить. Тем более, если вы собираетесь носить фиксатор длительное время. Имейте в виду, что, выбирая приспособление с дополнительными функциями, оно, как правило, будет дороже стандартных моделей. Однако, переплачивая, вы получаете возможность ощущать себя более комфортно.
Как носить ортез?
Чтобы при ношении ортеза для решения проблем с голеностопом вы ощущали меньше неудобств, вам помогут следующие советы:
- Прежде чем примерить фиксатор, нужно принять сидячее положение, а на ногу одеть хлопчатобумажный носок без швов;
- Узнать, как долго вам нужно носить изделие, вы сможете у лечащего врача. Как правило, в первое время их используют недолго — примерно час-полтора, чтобы уменьшить нагрузку с голеностопа.
- Не следует в первый же день после приобретения использовать ортез. Вначале вам нужно его просто одеть и посидеть в нем, подвигать ногой, это поможет вам почувствовать себя, как ведет себя сустав.
- Спустя несколько дней вы можете увеличить время использования ортеза, одновременно разрешается увеличить нагрузку на ногу;
- Если врач разрешил вам использовать изделие вместе с обувью, то будьте готовы к тому, что вам потребуется новая пара на полтора размера больше, которая обязательно должна иметь липучки или высокую шнуровку.
- Если спустя некоторое время пользования ортезом врач разрешил вам отказаться от него, то сделать это нужно также постепенно.
Обычно для того, чтобы нога смогла привыкнуть к ортезу, требуется разное время — от 1 до 6 недель. Такое же время необходимо для того, чтобы отвыкнуть от этого изделия.
Имейте в виду, что после снятия фиксатора вы можете обнаружить на ноге покраснение, а также неприятные ощущения в виде боли. Но чаще всего уже спустя 15-25 минут они проходят. Если симптомы сохраняются, а боль становится все сильнее, то следует на время прекратить использовать ортез и сразу же обратитесь к ортопеду, чтобы выяснить причину вашего состояния.
Заключение
В жизни каждого человека порой случаются травмы, но наиболее неприятно, когда они связаны с голеностопным суставом. Это может серьезно осложнить передвижение. В таких случаях требуется средство, которое поможет на время лечения уменьшить нагрузку и ослабить болевой дискомфорт. Такая задача под силу ортезу для голеностопа, который отлично его фиксирует и тем самым позволяет уменьшить проявление болевых ощущений.
Учитывая всю важность этого приспособления, выбирать его необходимо исключительно по рекомендации специалиста. Поэтому не стоит сразу идти в ортопедический салон и присматривать себе подходящую модель. Вначале потребуется пройти необходимое обследование, чтобы специалист имел максимально полное представление о состоянии вашего голеностопа и на основании имеющихся данных дал вам рекомендации по выбору ортопедического изделия.
Основные причины
Что лежит в основе заболевания? Что вызывает его развитие? Для того чтобы разобраться в этом вопросе, следует изучить причины возникновения патологического процесса:
- Одной из главных причин являются различные заболевания, которые могут нарушить обменные процессы в организме, а это, в свою очередь, влияет на регенерацию костной ткани. К таким заболеваниям относят рахит, патологии щитовидной железы, интоксикацию и опухолевую кахексию.
- После хирургического вмешательства, в результате неправильной фиксации обломков кости.
- Ошибки в лечении в послеоперационном периоде (несвоевременное снятие аппарата фиксации, недостаточная иммобилизация больного, слишком ранние нагрузки на конечность).
- Нагноения на пораженном участке.
Есть и другие причины, о которых стоит вспомнить:
- неправильное сопоставление костей;
- попадание между обломками кости мягких тканей;
- большой промежуток между краями поврежденной кости;
- плохое кровоснабжение поврежденной области;
- остеопороз;
- повреждение надкостницы во время операции;
- непереносимость организмом вспомогательных элементов для правильной сборки кости (болты, гвозди, пластины);
- наличие инородного тела;
- реакция на медицинские препараты;
- дополнительные повреждения в виде ожогов, обморожений и облучений.
Стоит помнить, что чем дольше псевдоартроз у человека, тем сложнее лечение ложного сустава и длительнее реабилитация. Возможно даже развитие неоартроза (появление нового сустава).
Патанатомия
При приобретенных ложных суставах щель между костными фрагментами заполнена соединительной тканью. Структура длительно существующих ложных суставов постепенно меняется. Концы отломков покрываются хрящом, становятся более подвижными. В области щели образуется покрытая капсулой и заполненная синовиальной жидкостью суставная полость. При врожденной патологии пораженная область заполнена не до конца сформированной костной тканью, которая не может выдержать нагрузку на конечность.
Симптомы
Симптомы заболевания в большей мере зависят от того, какой вид псевдосустава развился. Но есть общие, которые очень громко сигнализируют о проблеме:
- наличие боли, интенсивность которой может быть разной;
- наблюдается развитие опухоли в определенном месте конечности;
- отмечается повышенная температура пораженного места;
- при наличии гноя возможна интоксикация организма со всеми ее проявлениями (тошнота, головокружение, слабость);
- искривление конечности.
Практически во всех случаях теряется природная двигательная активность. Конечность при физических нагрузках не сгибается или сгибается в нехарактерном месте, присутствуют болевые ощущения. Только по этим симптомам установить диагноз невозможно. Медикам приходится прибегать к инструментальным методам обследования.
Срок восстановления разрыва и растяжения связок голеностопного сустава
При ходьбе, прыжках, беге голеностопный сустав испытывает повышенные нагрузки, так как выполняет одновременно функцию опоры и участвует в движении. В травматологию наиболее часто обращаются пациенты с повреждениями именного этого сочленения. При диагностировании в 90% случаях выявляется разрыв связок голеностопного сустава, которые не отличаются эластичностью. Они никогда не растягиваются, а только рвутся. От степени надрыва волокон зависит лечение и возможные последствия. В обиходе растяжением называют незначительное повреждение сухожильно-связочного аппарата, а разрывом — полный или частичный отрыв волокон от основания кости, нарушение целостности нервов и питающих голеностоп кровеносных и лимфатических сосудов.
Классификация повреждений
Для удобства диагностирования и выбора методов лечения травмы поделены на определенные группы. Основные критерии — степень повреждения тканей и клинические проявления. Разрыв связочного аппарата классифицируется следующим образом:
Независимо от выраженности симптоматики больному показана дифференциальная диагностика. Ее результаты помогут наиболее информативно оценить степень повреждения и количество развившихся осложнений.
Клиническая картина
Разрыв связок голеностопного сустава 1 степени в первые часы после травмирования может не проявляться болью. Пострадавший продолжает вести прежний образ жизни, не ограничивая двигательную активность. Но посттравматическое воспаление прогрессирует. Возникают гематома и отек, нередко распространяющиеся на всю лодыжку. Теперь во время ходьбы возникает сильная боль, локализованная в голеностопе. Чтобы снизить ее интенсивность, человек старается не опираться на ногу и начинает заметно прихрамывать. Симптоматика повреждений связочного аппарата 2 и 3 степени значительно более выражена. Какие признаки указывают на разрыв связок или их полный отрыв от кости:
- боль. Возникает непосредственно в момент травмирования. Ее интенсивность часто превышает болевой синдром при переломах. Пока не развилась обширная отечность, пострадавший может самостоятельно передвигаться. При более серьезных повреждениях любая нагрузка на ногу причиняет настолько сильную боль, что человек не может даже опираться на поврежденную конечность;
- отек. Основной симптом, по которому травматолог определяет разрыв связок. Отек может формироваться, как на латеральной, так и на медиальной стороне лодыжки. При полном отрыве распространяется на стопу, но такое состояние диагностируется крайне редко. Сильная отечность сохраняется в течение 5-7 дней, а затем постепенно исчезает. Так как накопление экссудата всегда связано с повреждением капилляров, то на месте отека образуется обширный синяк;
- гематома. Синяк — только косвенный признак разрыва связок. Спустя несколько дней после получения травмы он локализуется на поврежденной стороне лодыжки. Примерно через 2-3 недели гематома опускается вниз к стопе. В поврежденных тканях из-за воспалительного процесса происходит постепенный распад кровяных клеток. Визуализируется это изменением цвета гематомы. Сначала она интенсивно темно-синяя, даже фиолетовая. Постепенно в цветовой гамме начинает преобладать зеленоватый оттенок, а затем желтый.
Через сутки после травмирования 2 и 3 степени пострадавший не может полноценно опираться на поврежденную ногу и передвигаться. Возникновение отека становится причиной усиления выраженности болей. Это происходит в результате сдавливания скапливающейся жидкостью чувствительных нервных окончаний.
При тяжелых травмах связок с разрывом суставной капсулы возникает травматический гемартроз. Так называется кровоизлияние в полость сустава в результате разрыва сосудов, которые снабжают кровью внутренние суставные структуры. Гемартроз может спровоцировать развитие деструктивно-дегенеративных изменений тканей. Для извлечения скопившейся крови проводится пункция с последующей обработкой полости антисептиками.
Первая помощь пострадавшему
На сроки восстановления активного функционирования сустава влияет своевременно оказанная первая помощь. При травме как можно быстрее на область голеностопа накладывается холодный компресс. Он вызывает рефлекторное сужение кровеносных и лимфатических сосудов. Происходит купирование отечности и постравматического воспаления, снижается выраженность болевого синдрома. Что можно использовать для компресса:
- пакет с кубиками льда;
- упаковку с замороженной овощной смесью;
- замороженное мясо или рыбу.
Пакет с кубиками или замороженными продуктами оборачивают в несколько слоев плотной ткани и прикладывают к суставу на 10 минут. Затем делают перерыв на 20-30 минут для исключения обморожения тканей. Такие лечебные процедуры показаны пациентам в первые дни лечения.
Важная часть терапии — фиксация поврежденной конечности эластичным бинтом, удерживание ее в приподнятом положении. После диагностирования нередко требуется длительная иммобилизация с помощью гипсовой повязки, лангетки, полужесткого или жесткого ортеза.
Основные принципы терапии
В лечении разрыва связок голеностопа 1 и 2 степени используются только консервативные методики. Пациентам не рекомендовано на протяжении всей терапии ношение фиксирующих повязок. После холодных компрессов назначаются мази с противовоспалительными нестероидными препаратами — Вольтарен, Фастум, Индометацин. Они купируют отек и воспаление, быстро устраняют болезненные ощущения. В терапевтическую схему включаются и средства, улучшающие кровообращение:
- Гепариновая мазь;
- гель Индовазин.
Режим дозирования зависит от степени повреждения связок. Обычно достаточно 2-4 раза в сутки наносить наружное средство для рассасывания гематомы или отека. Через 3-4 дня пациентам рекомендуется применять мази с разогревающим эффектом: Финалгон, Випросал, Капсикам. Под их воздействием улучшается микроциркуляция, к пораженным связкам начинают поступать питательные вещества, ускоряя их заживление.
Сразу после диагностирования разрыва связок 3 степени или полного отрыва их от кости проводится хирургическая операция. На стадии реабилитации пациенту назначается курсовой прием венотоников (Флебодиа, Детралекс) для восстановления кровообращения в поврежденном голеностопе.
| Основные симптомы разрыва связок голеностопного сустава | Фармакологические препараты для их устранения |
| Болевой синдром | Нестероидные противовоспалительные препараты в виде мазей, таблеток, капсул — Ибупрофен, Диклофенак, Мелоксикам, Кеторолак, Нимесулид, Пироксикам |
| Отек | Средства, восстанавливающие кровообращение и микроциркуляцию — Индовазин, Гепариновая мазь, Флебодиа, Детралекс |
| Гематома | Препараты для нормализации проницаемости кровеносных сосудов — гели Троксерутин, Троксевазин, Лиотон |
Диагностика
Врач осматривает больного и пальпирует область конечности, которая тревожит. На основе этого выставляется первичный диагноз, и больной направляется на дополнительное обследование. Более полная картина видна после рентгенографии. Делаются рентгеновские снимки в двух проекциях, и выставляется окончательный диагноз. На снимках хорошо видны такие признаки:
- образование слабой костной мозоли;
- остеосклероз (большая плотность кости);
- наличие соединительных пластинок в костномозговой полости;
- патологическое разрастание кости в месте повреждения;
- искривление кости;
- остеопороз;
- смещение краев кости.
Возможно, могут понадобиться дополнительные методы обследования для выявления и устранения причины возникновения болезни.
Как выглядит заболевание
Ложный сустав возникает при нарушении процесса физиологического соединения трубчатых костей. Чаще всего это бедро или голень, реже встречается псевдоартроз на плечевой кости или предплечье.
Проявления ложного сустава:
- Область перелома, без внешних повреждений, остается весьма подвижной. Нижняя или верхняя конечность может сгибаться в месте повреждения под большим углом, вплоть до кругового вращения. Внешне заболевание напоминает сустав, которого в этом месте быть не должно.
- Значительное укорочение конечности до десяти сантиметров. При таком симптоме человек не может нормально ходить, появляется сильная хромота, со временем деформируются суставы и позвоночник.
- Мышечная ткань, окружающая патологическую деформацию, теряет тонус и постепенно атрофируется.
- В связи с анатомическими изменениями ходить и стоять больному становится сложно, а порой невозможно. При ограничении функциональности конечности нагрузка на суставы снижается. Это приводит к застойным явлениям и недостаточному питанию хрящевой ткани сустава.
Лечение
Наиболее действенным методом является лечение ложного сустава путем оперативного вмешательства. Параллельно с основным лечением используют и вспомогательные терапевтические методы.
Чтобы вылечить пациента, у которого развился ложный сустав, операция является самым распространенным и эффективным способом. Техника проведения выбирается в каждом индивидуальном случае разная, тут стоит целиком и полностью положиться на врача. Проводится вмешательство зачастую под общим наркозом, и следуют такому плану действий:
- В области развития патологии открывают доступ к ложному суставу, разрезая кожу и мышцы.
- Далее специалист ликвидирует все фиброзные ткани, которые образовались между костями.
- Осторожно отсекает края кости.
- Фиксирует края в природном для человека положении.
Также вместе с этим назначаются гомотрансплантаты и аутотрансплантаты.
Кроме операции, используют:
- остеопластику;
- лечение с помощью установления аппарата Илизарова.
Лечение пвседоартроза на аппарате Илизарова
Данный метод позволяет сблизить отломки и способствует их скорому сращению без непосредственного оперативного вмешательства. Именно поэтому такой способ получил название внеочагового остеосинтеза.
Для начала пациенту накладывают спицы ортопедического аппарата, с помощью которых фиксируются отломки кости. Затем около недели длится процесс восстановления после наложения аппарата, в течение которого места, где проходят спицы, заживают и начинается сам процесс сращения кости. Постепенно костные отломки сближают друг с другом, разрушая ненужные связи и сдавливая ложный сустав.
Далее происходит фиксация, то есть образование мозоли и процесс ее окостенения. Этот период длительный, но при этом безопасный и не требующий особенных мероприятий. Пациенту следует принимать витамины, правильно питаться и отказаться от вредных привычек.
И наконец, последним происходит период реабилитации, во время которого необходимо соблюдать все наставления врача и делать комплекс специальных упражнений. Идеальными в это время считаются ходьба, плавание.
Перелом бедра и травмы шейки бедра
Одним из серьезных нарушений опорно-двигательного аппарата является перелом бедра, ложный сустав после которого развивается не чаще чем в 3 % случаев. Такие повреждения кости зачастую встречаются у пожилых людей или вследствие серьезной травмы. Лечение стоит проводить под строгим наблюдением врача, ведь ложный сустав бедра без надлежащей медицинской помощи может оставить человека инвалидом. А это уже существенно скажется на качестве жизни. Ложный сустав шейки бедра возникает из-за неправильного сопоставления или фиксации краев поврежденной кости.
Клиническая картина
Клиническая картина при образовании ложного сустава имеет свои характерные особенности. В месте перелома наблюдается подвижность, атрофия мышечной ткани, припухлость, разрастание соединительной ткани, образование рубца. На рентгене можно обнаружить значительную щель между отломками, склероз на окончаниях костей, сращение костномозгового канала.
Патологии голени
Диагноз «ложный сустав голени» занимает второе место по частоте, уступив первенство патологии плечевой кости. Локализация зачастую отмечается в области перехода нижней части голени в среднюю треть. При серьезных дефектах кости, если человек пользуется поврежденной конечностью, возможно развитие вторичной деформации голени.
В результате искривления оси всего сегмента отмечается изменение в расположении суставных щелей коленного и голеностопного суставов. В запущенных формах развиваются симптомы деформирующего артроза.
Диагностические мероприятия
Правильная и своевременная постановка диагноза обеспечивает эффективное лечение. Визуальный осмотр дает предположительный результат, несвойственные для кости движения подтверждают развитие патологии. Более ясную картину можно получить после рентгенологического исследования поврежденной части в двух проекциях.
Наличие несрастаемой щели в течение долгого периода времени, правильная округлая форма концов поврежденной кости свидетельствует о метаморфозах, произошедших в травмированном месте. Дополнительный сбор анамнеза для определения сроков, в течение которых кость не срастается должным образом позволяет поставить более развернутый диагноз.
Выводы
При таком заболевании возможно появление хромоты и укорочения поврежденной конечности. При патологии, которую спровоцировал перелом шейки бедра (ложный сустав), человеку назначают оперативное лечение. И чем быстрее оно будет проведено, тем лучше станет функционировать конечность. Ложный сустав шейки не нуждается в срочном хирургическом вмешательстве, ведь не несет угрозы для жизни пациента.
Лучшей профилактикой развития данной патологии является правильное лечение. Когда псевдосустав сформировался, не стоит прибегать к народным методам, а сразу нужно обращаться к врачу-ортопеду. Он назначит адекватное лечение и обеспечит полное обследование. После проведения операции больному для более быстрой и эффективной реабилитации стоит обратить внимание на лечебную физкультуру и массаж. Нельзя забывать и о медикаментозной терапии, которая усиливает действие главного лечения. Если медицинская помощь проводилась слишком поздно или сопровождалась сопутствующими болезнями, возможно наступление инвалидности человека.
Интра- и экстрамедуллярный остеосинтез
Эффективным методом хирургического лечения является интрамедуллярный синтез. Перед его проведением врач удаляет поврежденные мягкие ткани, в которых нет надкостницы и сгустков крови. После этого проводится скрепление отломков кости с помощью специального штифта. Рана после операции зашивается по слоям, на ее месте может остаться маленький шрам.
Во время экстрамедуллярного остеосинтеза костные отломки скрепляют надкостным фиксатором. Он прижимается к поврежденной кости, а после сращения отломков пластину удаляют при помощи разреза.
Итак, в статье был подробно рассмотрен псевдоартроз. В заключение следует отметить, что факторами риска для образования ложного сустава служат различные эндокринные заболевания, вредные привычки (курение, злоупотребление спиртными напитками), ожирение, неправильное питание и отсутствие физической активности. Поэтому ведение здорового образа жизни позволит снизить риск возникновения данного заболевания.
Последствия травмы лучевой кости
Лучевая кость входит в состав предплечья. Одна из особенностей этого отдела в возможности движения одной кости относительно другой.
Эту особенность строения учитывают при выборе методики лечения псевдоартроза лучевой кости. Срастание перелома лучевой кости затруднено большим количеством мышц, прикрепленных к костям предплечья.
Эти мышцы образуют противодействующие силы, мешающие консолидации костных отломков. В мышечных тканях прочно фиксируются отломки костей, что усложняет процедуру сопоставления фрагментов.
В лечении псевдоартроза лучевой кости используют разные методы в зависимости от особенностей патологии. Широко применяется эластичный стержень Ф.Р. Богданова, который вводится в костномозговой канал.
Стержень не наносит травмы костному мозгу и дублирует изгиб кости.
Он не способен обеспечить жесткую фиксацию. Требуемая жесткость получается за счет металлических пластин и винтов.
После проведения необходимых манипуляций по сопоставлению костных фрагментов конечность фиксируется в согнутом виде под углом 90 градусов в локте и накладывается гипсовая повязка.
К какому врачу обратиться
Лечением ложных суставов занимается врач ортопед-травматолог. Это сложная патология, хирургическое вмешательство при ней проводится в крупных медицинских центрах, в которые необходимо получить направление по месту жительства. В этом случае лечение для больного при наличии медицинского полиса бесплатное.
Если между частями поврежденной после перелома кости не формируется мозоль, образуется ложный сустав. Не все понимают, что это такое. Между двумя новообразованными поверхностями кости после перелома начинает формироваться хрящевая ткань. Далее между обломками появляется образование, схожее с суставной сумкой. Эта патология так же известна, как псевдоартроз. Чтобы элементы костей срослись правильно, используют жесткую фиксацию. Когда между отломками сохраняется подвижность, сращение не происходит и формируется ложный сустав.
Хирургическое вмешательство
Лечение такой патологии — только хирургическое. Цель операции — восстановление кости, обеспечение нормальной микроциркуляции и устранение дефекта.
- Остеосинтез с помощью вытяжения и сдавления. Суть метода заключается в удалении участков кости, где образован ложный сустав и прижатие отломков друг к другу, при этом аппараты Илизарова или Калнберза обеспечивают иммобилизацию конечности. После образования костной мозоли обломки постепенно отводят друг от друга, вследствие чего происходит восстановление длины конечности.
- Устойчивый остеосинтез. Суть операции заключается в соединении концов кости с помощью специальных металлических пластин, которые прикрепляются винтами. Такое соединение наиболее прочное.
- Костная пластика. Выполняется такое оперативное вмешательство достаточно редко. Для его осуществления необходимо полное очищение кости от гнойных наложений. При закрытии дефекта стимулируется собственный остеогенез — то есть образование костной мозоли.
После оперативного вмешательства пациенту требуется достаточно длинный восстановительный период.
Дополнительные методы лечения
После того, как будет проведена операция, назначается восстановительное лечение. Оно заключается в применении физиотерапевтических методик, массаже и лечебной гимнастики. В качестве симптоматического лечения допускается использование средств народной медицины.
Массаж и лечебная гимнастика начинаются сразу же после проведения операции с минимальных нагрузок. Специалистом дается инструкция по упражнениям и массажным техникам. Пока человек находится в стационаре, массаж и гимнастика проводятся под руководством врача. После выписки рекомендуется продолжать упражнения дома.
Для ускорения заживления послеоперационных повреждений применяются физиотерапевтические методики:
- ультрафиолетовое облучение участка повреждения;
- магнитотерапия;
- электрофорез с лекарственными препаратами;
- парафиновые и озокеритовые аппликации.
Все методики обладают согревающим действием, что позволяет улучшить микроциркуляцию и стимулировать заживление поврежденной кости.
Обязательно назначаются препараты кальция для укрепления образующейся костной ткани. Приобрести их можно в любой аптеке. Цена на препараты варьирует в зависимости от производителя и количества таблеток.
Домашнее лечение рецептами народной медицины направлено на устранение болевых ощущений. Применять его можно только после консультации с лечащим врачом.
Обычно используют различные компрессы и примочки на больную конечность. Наибольшей популярностью пользуются компрессы из капустного листа и натертого картофеля.
Ложный сустав после перелома — это осложнение травмы. Возникает он далеко не во всех случаях и только при неправильном лечении. Однако устранять эту проблему нужно обязательно, потому что она может закончиться серьезными последствиями.
Ложный сустав после перелома — одно из последствий неудачного заживления.
Срастание кости происходит благодаря формированию рыхлой костной ткани. Но не всегда оно происходит без осложнений.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Причины, влияющие на развитие осложнения
Специалисты выделяют массу причин, по которым отломки не срастаются:
- неверная репозиция (сопоставление) костных отломков;
- неправильное наложение гипсовой лонгеты или преждевременное ее снятие;
- нагрузка на пострадавшую конечность;
- увеличенный просвет между отломками;
- попадание инородного тела между отломками (мягких тканей и мышц);
- недостаточное кровоснабжение;
- непрочная фиксация отломков.
Существуют общие причины, по которым развиваются такие осложнения, как несросшиеся переломы и ложные суставы:
- пожилой возраст;
- наличие онкологического заболевания;
- эндокринные нарушения;
- рахит;
- беременность;
- инфекционные заболевания;
- остеопороз.
Различают 2 варианта патологии. Гипотрофический псевдоартроз развивается при ухудшении микроциркуляции вокруг костной ткани. Гипертрофический псевдоартроз возникает при большом расхождении отломков и избыточной продукции костной ткани.
Клинические проявления заболевания
Патология проявляется выраженными симптомами:
- появление движений в месте перелом с отсутствием болевых ощущений;
- отек с четкими границами ниже перелома;
- боль в пораженной области;
- ограничение подвижности суставов выше и ниже места травмы;
- мышечная гипотония;
- пониженная функциональность конечности.
Признаки патологического состояния достаточно специфичны, что облегчает диагностику. Подробнее о проявлениях данного патологического состояния можно узнать из видео в этой статье.
Образование при повреждении челюсти
Формирование ложного сустава в месте перелома челюсти — одно из осложнений, возникающее при замедленном срастании травмы (консолидации) или при травматическом остеомиелите. Этой патологии подвергаются ветви нижней челюсти.
Отмечено, что ложное сочленение формируется при утрате до 5 мм костной ткани. Прогрессировать заболевание начинает примерно на третьей-четвертой неделе после получения травмы.
Это соединение покрывается фиброзной капсулой, а на концах отломков образуются замыкательные пластинки.
- Патологическая подвижность нижней челюсти;
- Нарушение прикуса;
- Наблюдается деформация лица;
- Нарушается речевая и жевательная функции.
При псевдоартрозе челюстной кости рекомендовано только хирургическое вмешательство. В процессе операции хирург удаляет образовавшуюся соединительную ткань.
Концы фрагментов кости отсекаются до зоны обнаружения кровоснабжения костной ткани. Фрагменты сопоставляют, дополняют трансплантатом и подвергают фиксации.
Пациенту по тем или иным причинам противопоказано хирургическое лечение, для устранения псевдоартроза используют компрессионно-дистракционный аппарат (аппарат Илизарова).
Лечение осложнено наличием зубов на отломках костей. После проведения операции пациенту потребуется протезирование зубов.
Особенностью такого протезирование становится выбор шарнирных протезов, которые не должны будут препятствовать смещению отломков.
Реабилитация и результаты
Длительность иммобилизации пораженной конечности при ложных суставах в 2-3 раза продолжительней, чем при лечении обычного перелома такой же кости. После ее завершения больному назначается программа реабилитации:
- массаж;
- физиотерапевтические процедуры;
- лечебная физкультура;
- санаторно-курортное лечение.
Отдаленные прогнозы результатов реабилитации больных с псевдоартрозами благоприятные:
- хороший результат – у 72%;
- удовлетворительный результат – у 25%;
- плохой результат – у 3%.
Появление ложного сустава является следствием внутриутробной патологии или осложнением неправильного и отягощенного течением других заболеваний лечения обычного перелома.
Для устранения псевдоартрозов применяются различные хирургические методики, позволяющие добиться нормального срастания костных обломков и устранения деформаций конечности.
Ложный сустав ( Псевдоартроз )
Ложный сустав – это патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Часто имеет малосимптомное течение, проявляется наличием подвижности в необычном месте и болью при опоре на пораженную конечность. Диагностируется по результатам объективного осмотра и данным рентгенологического исследования. Лечение в основном хирургическое. Проводится операция остеосинтеза, а при ее недостаточной эффективности — костная пластика.
МКБ-10

- Причины
- Патанатомия
- Классификация
- Симптомы ложного сустава
- Диагностика
- Лечение ложного сустава
- Цены на лечение
Общие сведения
Ложный сустав – патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Посттравматические (приобретенные) ложные суставы развиваются после 2-3% переломов, чаще всего образуются на большеберцовой, лучевой и локтевой кости, реже – на плечевой и бедренной. Врожденный ложный сустав локализуется на костях голени, составляет 0,5% всех врожденных аномалий опорно-двигательного аппарата.
Причины
Приобретенный ложный сустав – осложнение после перелома кости, обусловленное нарушением процесса сращения отломков. Вероятность развития патологии увеличивается при внедрении мягких тканей между отломками, значительном расстоянии между костными фрагментами, недостаточной или рано прекращенной иммобилизации, преждевременной нагрузке, местном нарушении кровоснабжения и нагноении в области перелома.
Риск возникновения патологии возрастает при нарушениях обмена веществ, эндокринных и инфекционных заболеваниях, нарушениях кровообращения вследствие шока или кровопотери, множественных переломах, тяжелой сочетанной травме, нарушениях иннервации в зоне перелома. Причиной развития врожденных ложных суставов является нарушение питания и иннервации соответствующего сегмента конечности во внутриутробном периоде.
Патанатомия
При приобретенных ложных суставах щель между костными фрагментами заполнена соединительной тканью. Структура длительно существующих ложных суставов постепенно меняется. Концы отломков покрываются хрящом, становятся более подвижными. В области щели образуется покрытая капсулой и заполненная синовиальной жидкостью суставная полость. При врожденной патологии пораженная область заполнена не до конца сформированной костной тканью, которая не может выдержать нагрузку на конечность.
Классификация
По этиологии:
- приобретенные;
- врожденные.
По виду:
- фиброзные ложные суставы без потери костного вещества;
- истинные (фиброзно-синовиальные);
- ложные суставы с костным дефектом (потерей костного вещества).
По типу формирования:
- нормотрофические;
- атрофические;
- гипертрофические.
Симптомы ложного сустава
Приобретенный вариант патологии возникает на месте перелома, сопровождается более или менее выраженной подвижностью кости в необычном месте. Если ложный сустав образуется на одной из двух костей сегмента конечности (например, на лучевой кости при целой локтевой), симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка (например, опора на ложный сустав нижней конечности) обычно сопровождается болью. Врожденный ложный сустав характеризуется более выраженной подвижностью. Патология выявляется, когда ребенок учится ходить.
Диагностика
Диагноз выставляется травматологом-ортопедом на основании анамнеза, клинической и рентгенологической картины, а также времени, прошедшего с момента травмы. Если прошел средний срок, необходимый для сращения данного вида перелома, говорят о замедленной консолидации. В случае, когда средний срок сращения превышен в два и более раза, диагностируется ложный сустав. Такое деление в травматологии и ортопедии достаточно условно, но, вместе с тем, имеет большое значение при выборе тактики лечения. При замедленной консолидации остается шанс на сращение. При формировании ложного сустава самостоятельное сращение невозможно.
Для подтверждения диагноза выполняется рентгенография в двух (прямой и боковой) проекциях. В некоторых случаях делают рентгенограммы в добавочных (косых) проекциях. На снимках выявляется отсутствие костной мозоли, сглаживание и закругление концов костных фрагментов, возникновение замыкательной пластинки на концах отломков (закрытие полости в центре трубчатой кости). На рентгенограмме атрофического ложного сустава определяется коническое сужение концов костных фрагментов, на снимке гипертрофического ложного сустава – утолщение концов отломков и неровные контуры щели. При истинном ложном суставе конец одного отломка становится выпуклым, а другой вогнутым.

Лечение ложного сустава
Консервативная терапия неэффективна. Операцией выбора является малотравматичный компрессионно-дистракционный остеосинтез (наложение аппарата Илизарова). При отсутствии результата выполняют костную пластику или резекцию концов костных фрагментов с их последующим удлинением. Лечение врожденного ложного сустава комплексное, включает в себя операцию в сочетании с физио- и медикаментозной терапией, направленной на улучшение питания тканей в области поражения.
В статье «Причины развития ложного сустава и способы его лечения» использованы материалы:
http://sustavlive.ru/artroz/lozhnyj-sustav.html
http://osteomed.su/lozhnyj-sustav/
http://medspina.ru/sustavy/priznaki-lozhnogo-sustava.html
http://www.krasotaimedicina.ru/diseases/traumatology/pseudarthrosis