- от автора Jose
Все подробности о лопаточно-реберном синдроме и его лечении
Лопаточно-реберный синдром: симптомы и принципы лечения
Лопаточно-реберный синдром — это название определенного состояния, которое, по сути нельзя трактовать как совокупность симптомов, определяющих понятие синдром.
Патология включает в себя ряд клинических проявлений с общими причинами, которые являются следствием воспалительного процесса синовиальных сумок лопатки, мышечных тканей, прикрепляющихся к ней. Понятие синдром подразумевает вовлечение в процесс костных элементов, страдающих от воспаления мягких тканей.
Лопаточно-реберные проблемы обычно встречается у лиц с особенностями осанки — спина у таких пациентов либо круглая, либо плоская. Обычно, боль начинает возникать в конце дня и обусловлена неудобным положением больного. Рассмотрим подробнее причины, симптоматику и лечение болезни.
Механизм развития
Мышечно-тонический синдром – это патология, которая характеризуется развитием мышечного спазма на рефлекторном уровне и возникает при дегенеративном поражении позвоночника. Как правило, симптомы выявляются при остеохондрозе, при чрезмерной длительной нагрузке на поверхность спины или при долгой работе в неудобном положении.
Вследствие напряжения нарушается венозный отток и появляется отечность мягких тканей. В результате мышечного спазма и отека, сдавливаются нервные волокна, иннервирующие данную область, возникает рефлекторный болевой синдром.
Длительное спазмирование мышечных тканей – это уже не защитная реакция, а патологический процесс, который приводит к изменениям в мышцах и функциональным сбоям. Так формируется лопаточно-реберный (скапулокостальный) синдром.
Причинами такого состояния, кроме дегенеративных поражений шейного отдела позвоночника, могут также быть переохлаждение, перенапряжение, инфекции и травмы мышечной ткани.
Как проявляется патология?
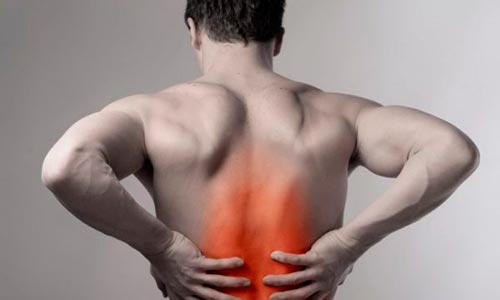
Главными признаками синдрома являются болевые ощущения в районе лопаток и плеч. Пациент может жаловаться на чувство тяжести и постоянную, изматывающую боль в области лопаток, а конкретнее в ее верхнем внутреннем углу. Боль может иррадиировать в плечевой пояс, в грудь, точнее, ее боковую поверхность.
Симптомы начинают проявляться спустя несколько лет после диагностированного остеохондроза. Боль возникает периодами, но может усиливаться при физической нагрузке на плечевые и грудные мышцы.
Болевые ощущения прямо пропорциональны течению остеохондроза. При быстром прогрессе боль станет разлитой — распространится на надплечье, шею, плечо, плечевой сустав, грудную поверхность.
Важно! Боли возникают не обязательно в области иннервации страдающего от сдавливания нерва. Это является особенностью мышечно-тонических синдромов.
Еще одной важной особенностью процесса считается боль, которая распространяется на обширные области туловища. Боль может затрагивать всю спину и шею, но в стадии ремиссии выявить источник боли не всегда возможно. Конкретно указать основной источник боли пациент способен только при ярком обострении.
Из-за того, что боль затрагивает большие участки, человек ее плохо переносит. Это вызывает раздражение и бессонницу, для того, чтобы уснуть, пациенту приходится долго подбирать безболезненное положение.
Если заболевание носит длительный характер, формируются т. н. триггерные точки. Они представляют собой небольшие узелки (скопления кальция) на теле, на которых боль выражена сильнее всего.
Лечебные мероприятия
Лечение лопаточно-реберного синдрома зависит от причины, которая к нему привела. Если такой причиной является остеохондроз, то излечить его полностью не получится. Цель терапии — держать заболевание в стадии стойкой ремиссии, и на этом фоне проводить лечебные мероприятия для устранения скапулокостального синдрома.
Чтобы снять спазм мышц назначается медикаментозное лечение. Основными лекарственными препаратами являются миорелаксанты, которые назначаются длительным курсом с постепенным нарастанием дозировки. Это мидокалм, сирдалуд, баклофен и прочие препараты. Назначают их в виде таблеток или инъекций, желательно лечение миорелаксантами начинать в больнице.
Для купирования болевых симптомов и воспаления используют нестероидные противовоспалительные лекарства (диклофенак, мовалис). Перечень их большой, поэтому выбор лучше доверить врачу, так как препараты данной группы имеют множество противопоказаний и побочных эффектов.
Если случай тяжелый, то делают инъекции кортикостероидов и обезболивающих средств в триггерные точки.
Причиной данного синдрома может быть и грыжа диска. В этом случае консервативное лечение не всегда эффективно, при ущемлении проводится хирургическое вмешательство. Операция может быть проведена разными способами, одним из которых является лазерная термодископластика.
К дополнительным способам терапии лопаточно-реберного синдрома относят мануальную терапию, массаж, иглорефлексотерапию. Данные процедуры помогут в краткие сроки снизить болевые проявления.
Хороший результат дадут электрофорез, ДДТ, магнитотерапия, улучшающие кровоснабжение спазмированной области.
В качестве профилактических мер подойдет курс лечебной физкультуры. Он поможет стабилизировать и сохранить нормальный тонус мышц.
При возникновение первых симптомов лопаточно-реберного синдрома рекомендуется сразу же направиться к специалисту за консультацией. Чем быстрее будет выявлен недуг, тем легче его будет вылечить.
Все подробности о лопаточно-реберном синдроме и его лечении
Боль в мышцах — это одна из самых распространенных патологий, связанная с перенагрузкой позвоночника и мышечных тканей. В отдельных случаях подобное состояние не считается аномальным, не требует медицинского воздействия и со временем проходит самостоятельно. Однако, чаще всего болезненные ощущения в мускулах свидетельствуют о деструктивных процессах и развитии серьезного заболевания.
Фаворитом среди патологий опорно-двигательного аппарата является лопаточно реберный синдром. Состояние характеризуется сильной миалгией, воспалением костных элементов и рядом специфических клинических проявлений. Болезнь нуждается в дифференциальном обследовании и обязательном лечении.
Описание заболевания
Мускульный спазм возникает вследствие рефлекторных реакций организма на патогенные раздражители физической, химической или биологической природы. Локализуется повреждение в области надплечья, шеи или различных участков спины, затрагивая ближайшие мягкие структуры — связки, сухожилия, синовиальные слизистые сумки, фасции и мышечные ткани.

Проявляется патология нейродистрофическими нарушениями и выраженной болезненностью вентральной поверхности лопатки. Характерный болевой дискомфорт остро ощущается при пальпации пораженной зоны и может иметь вид хрустящей или щелкающей лопатки.
Первоначально рефлекторное сжатие мышечных тканей определяется, как локальный отклик на различные факторы. Такой синдром кратковременный и не вызывает дистрофических изменений в структуре органа. Однако, при наличии устойчивого спазмирования мускулатуры с сопутствующим анатомическим регрессом и дисфункцией костно-хрящевых отделов позвоночника, речь идет о развитии серьезного заболевания.
Причины развития
Лопаточно реберный синдром не возникает спонтанно. Ему сопутствуют определенные внешние факторы и патологические процессы в организме больного:
- Разные инфекции;
- Переохлаждение;
- Мышечное перенапряжение вследствие длительной физической нагрузки на спину;
- Травмы костей;
- Остеохондроз;
- Анатомические особенности осанки — круглая (дугообразная) или плоская спина;
- Малоподвижный образ жизни, приводящий к застаиванию крови и отечности конечностей;
- Нахождение продолжительное время в неправильной позе, провоцирующей спастику мускулатуры;
- Выполнение монотонных движений, способствующих неравномерному распределению нагрузки на конечность;
- Плохое и несбалансированное питание, вызывающее голодание мышечной ткани, их дегенерацию и разрушение костно-суставных элементов;
- Гипертонус мускулов из-за искусственной перегрузки позвоночника.

Признаки синдрома
Проявляется болезнь не сразу, а спустя некоторое время в виде повторяющихся болей в плечевых и грудных мышцах, особенно при усилении физической нагрузки. На начальном этапе болезнь развивается циклически, с чередованием фаз ремиссии и периодов обострения.
Проходит такая боль самостоятельно в течение нескольких дней. Однако без лечения заболевание быстро прогрессирует, усугубляя общее патологическое состояние и приводя к новым, более сильным и длительным, приступам мышечного спазмирования.
Для лопаточно реберного синдрома характерны такие симптомы:
- Перманентная тягучая боль в области шеи, надплечья и верхнего угла лопатки, иррадиирующая в плечевой сустав и другие части тела;
- Болезненность в руке при ее движении — отведении в сторону, поднятии и пр.;
- Сильная, непроходящая неделями, миалгия;
- Триггерные точки, представляющие собой кальцинированные узелки с особо выраженной болезненностью, образованные вследствие хронического течения заболевания;
- Тяжесть в зоне лопаток;
- «Окаменение» и жесткость мышц, ощущаемые при пальпации или движениях конечностями — поворачивание, наклон головы и пр.
Больной с вертебральным синдромом постоянно находится в состоянии психического напряжения, у него нарушается сон и способность вести привычный образ жизни. Справиться же с патологией позволяет противовоспалительная терапия и комплекс специальных мероприятий, направленных на предупреждение развития болезни.
Обследование пациента при лопаточно-реберном синдроме
Диагностировать патологию непросто. Для этого используют дифференциальный метод обследования, включающий в себя ряд манипуляций и медицинских тестов. Одним из приемов в процессе врачебного осмотра является активное движение лопаткой с целью выявления специфического, характерного только лопаточно реберному синдрому, хруста.
Также в комплекс диагностических мероприятий входит:
- Сбор общего анамнеза;
- Измерение артериального давления и частоты пульса;
- Сопоставление объективной клинической картины с жалобами пациента;
- Мануальное обследование спины и межлопаточной зоны;
- Проведение ортопедических анализов;
- Выявление возможных сопутствующих признаков;
- Исключение критических состояний, несущих опасность для жизни пациента;
- Назначение дополнительных методов диагностики — рентгена грудной клетки и позвоночника, МРТ, КТ, УЗИ, кардиограммы, лабораторных анализов (мочи, крови) и пр.

Лечение
Терапия при лопаточно реберном синдроме имеет свою особенность и начинается с устранения первопричин образования патологии. В случае с остеохондрозом, главной задачей всего лечения является достижение стойкой ремиссии основного заболевания и профилактика мускульного спазмирования.
В наиболее сложных клинических случаях задействуют инъекционную терапию с использованием кортикостероидов и обезболивающих локального действия — например, обработка триггерных точек 2% раствором новокаина. Дополнительно для улучшения результатов лечения может быть назначен:
- Электрофорез;
- Диадинамический ток;
- Мануальная терапия;
- Иглорефлексотерапия;
- Лечебный массаж;
- Магнитотерапия.
Проводится лечение в стационаре, под наблюдением врача. Дозировка препаратов и длительность курса подбирается индивидуально. В случае развития синдрома на фоне дисковой грыжи, показано оперативное удаление межпозвоночного образования.
Лопаточно-реберный синдром — симптомы и лечение
Симптомы и лечение лопаточно-рёберного синдрома
Содержание:
- Основные проявления
- Консервативное лечение
- Профилактика
Мышечно-тонический синдром – это заболевание, которое характеризуется развитием спазма мышц на рефлекторном уровне, которое появляется при дегенеративном поражении позвоночника. Чаще всего такое состояние диагностируется при остеохондрозе, при длительной избыточной нагрузке на спину, либо при длительной работе в одном положении.
Когда мышцы долго находятся в напряжении, наступает нарушение венозного оттока и образуется отёк мягких тканей. Отёк – это следствие спазма мышечной ткани. А боль – результат сдавления мышцами нервных рецепторов, сосудов. При этом болевой синдром рефлекторно приводит к ещё большему спазму мышц, при котором боль нарастает.
Однако длительный спазм мышц – это уже не защитная, а патологическая реакция. И уже это приводит к изменению в мышцах и нарушению их функций. И одним из проявлений этого заболевания можно считать лопаточно-рёберный синдром.
Основные проявления
Для лопаточно-рёберного синдрома характерны болевые ощущения в области лопаток и плеч. При этой патологии пациент жалуется на чувство тяжести и ноющие боли в области лопаток ближе к её верхнему внутреннему углу. При этом боль также может отдавать в плечо или боковую поверхность грудной клетки.
Симптомы появляются после нескольких лет диагностированного остеохондроза. Боль появляется периодически, но усиливается при физической нагрузке на мышцы плеч и грудной клетки.
По мере того, как болезнь будет прогрессировать, боли будут распространяться на всё большую площадь. Они могут затрагивать надплечье и шею, плечевой сустав, плечо, боковую или переднюю поверхность грудной клетки. Однако эти болевые ощущения появляются совсем не в той области, за которую отвечает сдавленный нерв. Такая особенность характерна для всех мышечно-тонических синдромов.
Ещё одна особенность этой патологии – боль чаще всего распространяется на большие площади тела. Болеть может вся правая или левая часть спины, а может весь шейный отдел позвоночника, однако указать точно источник боли получается не всегда. И только в период обострения пациент может точно указать, где именно у него болит.
Из-за большого участка боли человек плохо её переносит, происходит нарушения сна, часто пациент не может уснуть всю ночь, ища для себя единственное выгодное положение, в котором болевые ощущения были бы не такими острыми.
Ещё один частый симптом – триггерные точки. Это небольшие узелки на теле, где болезненность выражена особенно сильно. Появляются они при длительном течении заболевания и представляют собой скопление кальция.
Консервативное лечение
Лечение лопаточно-рёберного синдрома следует начинать с причин, которыми он был вызван. Однако если такой причиной является остеохондроз, то вылечить его не представляется возможным. Можно только на некоторое время обеспечить период ремиссии, во время которого и проводить лечение лопаточно-рёберного синдрома.
Для снятия мышечного спазма применяют лекарственную терапию. Основные препараты – миорелаксанты, которые необходимы для снятия мышечного спазма. К ним относятся такие препараты, как мидокалм и сирдалуд. Препараты в основном вводятся в виде внутривенных капельниц, поэтому всё лечение следует проводить в условиях стационара.
Также для уменьшения болей и снятия воспаления назначают такие лекарственные средства, как вольтарен, мовалис и многие другие. Выбирать то или иное средство должен только лечащий врач, так как все лекарства, которые относятся к группе НПВС, имеют массу противопоказаний и побочных эффектов.
В самых тяжёлых случаях проводят инъекции кортикостероидов и обезболивающих препаратов в триггерные точки.
Если синдром появился на фоне грыжи диска, тогда проводится хирургическая операция по её удалению. Это можно сделать при помощи разных методов, например, лазерной термодископластики. При этом улучшается рост хрящевой ткани, а процессы восстановления ускоряются в несколько раз.
Симптомы лопаточно-рёберного синдрома можно снять и при помощи дополнительных методов лечения. Сюда в первую очередь следует отнести мануальную терапию и массаж, а также применение иглорефлексотерапии, которые помогают в кратчайшие сроки снять все болевые ощущения.
Для улучшения кровообращения могут быть назначены электрофорез и диадинамические токи.
Профилактика
В качестве профилактики хорошо подходит курс лечебной физкультуры, который позволит нормализовать тонус мышц и будет поддерживать его на должном уровне.
В случае первых появления лопаточно-рёберного синдрома необходимо максимально быстро обратиться к специалисту.
Все подробности о лопаточно-реберном синдроме и его лечении

Важно понимать, что психовегетативный синдром (например, из-за депрессии, стрессов) в организме нарушает регуляцию тонуса мышц мускулатуры шейного отдела около позвоночника, мышц лица и головы. Поэтому возникает головная боль напряжения или мышечно-тонический синдром.
При разнообразных сердечнососудистых, бронхолегочных, желудочно-кишечных проявлениях возникает мышечно-тонический синдром нижнешейного и грудного отдела позвоночника. При болях в поясничном отделе и ногах и тазово-сексуальных проявлениях диагностируют мышечно-тонический синдром нижне-грудного и пояснично-крестцового отдела позвоночника.
По исследованию ученых патология соединительной ткани, приобретенная или врожденная, может проявляться мышечно-тоническим синдромом. Он, в свою очередь, впоследствии становится причиной развития остеохондроза, поскольку соединительно-тканные образования позвоночника состоят из замыкательных платин дисков между позвонками, пульпозного ядра, связочного аппарата.
Особенности
Распространяются боли в области шейного отдела в связи с его анатомическими особенностями:
- высокой подвижностью позвонков;
- обилием мышц для осуществления разнонаправленных движений;
- расположением сосудов и нервов.
Мышцы шеи рефлекторно напрягаются при раздражении суставных и связочных рецепторов шейного отдела позвоночника и в результате тонического перенапряжения мышц затылка. Боль в шее и голове может появляться за счет следующей причины:
- расположения шеи в неудобной позе и длительного пребывания в этом положении;
- неправильной осанки;
- малоподвижного образа жизни;
- большой физической нагрузки на шею;
- постоянного поднятия и ношения тяжестей;
- температурных воздействий (переохлаждения);
- эмоциональных нагрузок (психовегетативного синдрома);
- недостатка в крови микроэлементов и витаминов;
- курения.
Предрасполагающие факторы
Прежде, чем начать лечение мышечно-тонического синдрома позвоночника в области шеи, нужно определить предрасполагающие факторы и причины его появления. Болевые симптомы беспокоят на фоне таких заболеваний:
- остеохондроза;
- спондилеза (шиповидного разрастания ткани кости по краю тела позвонка);
- протрузии или грыжи диска между позвонками;
- артроза суставчиков;
- анкилозирующего спондилита или болезни Бехтерева;
- нарушения функции дугоотросчатых суставчиков;
- миофасцерального синдрома;
- травм позвонков шеи;
- остеомиелита, менингита, кровоизлияния, абсцесса: заглоточного или эпидурального.
Симптомы
Мышечно-тонический синдром шейного отдела проявляется:
- тяжестью в зоне шеи;
- затрудненными движениями (тугоподвижностью шеи при поворотах и наклонах головы), особенно при болезни Бехтерева с дальнейшим прогрессом;
- давящими и пульсирующими головными болями;
- вертебогенной болью на фоне заболевания;
- отеком и болями при пальпации шеи;
- невертебогенной болью за счет тромбоза, растяжения мышц и связок, менингита, кровоизлияния, заглоточного и эпидурального абсцесса;
- нестабильностью артериального давления;
- умеренным головокружением;
- хрустом при поворотах шеи с иррадиацией боли в руку;
- шумом и болью в голове, не проходящей после применения обезболивающих препаратов;
- температурой на фоне остеомиелита.
Лечение
Самым опасным считается синдром артерии шеи или задний симпатический синдром. Он приводит к болевым ощущениям, зрительным, слуховым и нарушениям вестибулярного аппарата или сердечным проблемам. Его сложно лечить из-за сдавливания кровеносных сосудов, несущих кровь к мозгу головы. А именно:
- не всегда используются в полной мере массажные процедуры;
- дополняются списки нестероидных медикаментов против воспаления на фоне остеохондроза, артроза и иных болезней сосудорасширяющими и препаратами от головокружений.
Важно. При применении специальных шейных корсетов для устранения компрессии следует в дальнейшем заниматься ЛФК во избежание повторного возникновения синдрома.
Медикаментозное лечение
Первой необходимой помощью при шейном мышечно-тоническом синдроме является обезболивание в амбулаторных или стационарных условиях нестероидными противовоспалительными препаратами (НПВП): инъекциями, таблетками, мазями, гелями, в сложных случаях – кортикостероидами с индивидуальным подходом к каждому больному.
Лечение проводят кислотами:
- салицилатами (Аспирином);
- пиразолидинами (Фенилбутазоном);
- производными кислоты фенилуксусной (Диклофенаком);
- производными кислоты индолуксусной (Индометацином);
- оксикамами (Мелоксикамом, Пироксикамом);
- производными кислоты пролионовой (Кетопрофеном для обезболивания или Ибупрофеном).
Снимают жар, воспаление, боль Флурбипрофеном, спазмы в мышцах и боль – Мидокалмом, Сирдалудом, Вольтареном, Мовалисом. Данные лекарства широко применяются, но они чреваты серьезными побочными воздействиями.
Самый большой потенциал безопасности для человека (меньшее количество побочных эффектов) в препаратах: Мовалис, Теноктиле, Ксефокаме.
Виды синдрома
Наиболее распространенные мышечно-тонические синдромы:
- Передней стенки грудной клетки. Характеризуется симуляцией болевых проявлений при стенокардии. Отличается от стенокардии отсутствием изменений на ЭКГ. При движении боли уменьшаются.
- Передней лестничной мышцы. Характеризуется повышением тонуса лестничной мышцы, возможно формирование туннельного синдрома. При данном синдроме возникает раздражение сосудисто-нервного пучка и нарушение иннервации локтевого нерва. Происходит усиление болезненных проявлений при поворотах и разгибании головы. Зачастую, синдром поражает одну сторону.
- Нижней косой мышцы головы. Характеризуется болями в области затылка со стороны спазмированной мышцы и их усилением при поворотах головы.
- Малой грудной мышцы. Характеризуется избыточным отведением плеча и его смещением к ребрам. Вследствие этого сдавливается плечевое сплетение и артерия, что в свою очередь вызывает нарушение кровоснабжения и иннервации конечности.
- Синдром грушевидной мышцы . Характеризуется компрессией седалищного нерва ротирующей бедро мышцей. Боли при данном синдроме схожи с болями при радикулите. Иногда возникает ощущение онемения нижней конечности.
- Подвздошно-поясничной мышцы. Характеризуется наличием дегенеративных изменений поясничного отдела позвоночника и мышечных блоков в грудопоясничном сегменте. Может быть связан с заболеваниями, поражающими брюшную полость и органы малого таза.
- Лопаточно-реберный синдром. Характеризуется болью в месте проекции верхнего угла лопатки, хрустом и уменьшением объема движений. Возникает данный синдром из-за дегенеративных изменений шейного отдела позвоночника.
- Синдром мышцы, натягивающей широкую фасцию бедра. Характеризуется наличием дегенеративных изменений в поясничном отделе позвоночника, может возникать рефлекторно, как следствие заболеваний тазобедренного сустава или изменений крестцово-подвздошных соединений.
- Судорожные спазмы икроножной мышцы. Длятся несколько секунд или несколько минут. Провоцирующим фактором часто выступает быстрое сгибание стопы.
- Судорожные спазмы спины. Характеризуются локализацией преимущественно в области середины спины. Бывают различной длительности. В мышцах-разгибателях спины часто обнаруживают триггерные точки.
- Люмбалгия с мышечно-тоническим синдромом. Характеризуется подострой или хронической болью в области поясницы. Возникает из-за ущемления нервных корешков спинного мозга при осуществлении резких наклонов, подъемов тяжестей, при травмах и т.д. Может проявляться, как справа, так и слева.
- Цервикалгия с мышечно-тоническим синдромом. Мышечно тонический синдром шейного отдела характеризуется болями в шейном отделе позвоночника, сопровождается ограничением подвижности шеи, болезненностью и спазмом мышц шеи. Иногда возникают головокружение и расстройство зрения. Зачастую возникает заболевание внезапно. У детей данный синдром почти не встречается.
Признаки и симптомы
Синдром имеет характерные симптомы, среди которых основной — ноющая боль, способная распространиться на большие участки тела больного.
Лопаточно реберный синдром симптомы и лечение

Лопаточно-реберный синдром — это название определенного состояния, которое, по сути нельзя трактовать как совокупность симптомов, определяющих понятие синдром. Патология включает в себя ряд клинических проявлений с общими причинами, которые являются следствием воспалительного процесса синовиальных сумок лопатки, мышечных тканей, прикрепляющихся к ней.
Понятие синдром подразумевает вовлечение в процесс костных элементов, страдающих от воспаления мягких тканей. Лопаточно-реберные проблемы обычно встречается у лиц с особенностями осанки — спина у таких пациентов либо круглая, либо плоская. Обычно, боль начинает возникать в конце дня и обусловлена неудобным положением больного.
Рассмотрим подробнее причины, симптоматику и лечение болезни.
Механизм развития
Мышечно-тонический синдром – это патология, которая характеризуется развитием мышечного спазма на рефлекторном уровне и возникает при дегенеративном поражении позвоночника. Как правило, симптомы выявляются при остеохондрозе, при чрезмерной длительной нагрузке на поверхность спины или при долгой работе в неудобном положении.
Вследствие напряжения нарушается венозный отток и появляется отечность мягких тканей. В результате мышечного спазма и отека, сдавливаются нервные волокна, иннервирующие данную область, возникает рефлекторный болевой синдром.
Длительное спазмирование мышечных тканей – это уже не защитная реакция, а патологический процесс, который приводит к изменениям в мышцах и функциональным сбоям. Так формируется лопаточно-реберный (скапулокостальный) синдром.
Причинами такого состояния, кроме дегенеративных поражений шейного отдела позвоночника, могут также быть переохлаждение, перенапряжение, инфекции и травмы мышечной ткани.
Как проявляется патология?
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям — локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский…Читать подробнее»
Главными признаками синдрома являются болевые ощущения в районе лопаток и плеч. Пациент может жаловаться на чувство тяжести и постоянную, изматывающую боль в области лопаток, а конкретнее в ее верхнем внутреннем углу. Боль может иррадиировать в плечевой пояс, в грудь, точнее, ее боковую поверхность.
Симптомы начинают проявляться спустя несколько лет после диагностированного остеохондроза. Боль возникает периодами, но может усиливаться при физической нагрузке на плечевые и грудные мышцы.
Болевые ощущения прямо пропорциональны течению остеохондроза. При быстром прогрессе боль станет разлитой — распространится на надплечье, шею, плечо, плечевой сустав, грудную поверхность.
Еще одной важной особенностью процесса считается боль, которая распространяется на обширные области туловища. Боль может затрагивать всю спину и шею, но в стадии ремиссии выявить источник боли не всегда возможно. Конкретно указать основной источник боли пациент способен только при ярком обострении.
Из-за того, что боль затрагивает большие участки, человек ее плохо переносит. Это вызывает раздражение и бессонницу, для того, чтобы уснуть, пациенту приходится долго подбирать безболезненное положение.
Если заболевание носит длительный характер, формируются т. н. триггерные точки. Они представляют собой небольшие узелки (скопления кальция) на теле, на которых боль выражена сильнее всего.
Лечебные мероприятия
Лечение лопаточно-реберного синдрома зависит от причины, которая к нему привела. Если такой причиной является остеохондроз, то излечить его полностью не получится. Цель терапии — держать заболевание в стадии стойкой ремиссии, и на этом фоне проводить лечебные мероприятия для устранения скапулокостального синдрома.
Немного о секретах
Вы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью — с остеохондрозом, артрозом и артритом вы уже знакомы лично.
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему — ничего из вышеперечисленного вам так и не помогло… И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен. Читать подробнее»
Чтобы снять спазм мышц назначается медикаментозное лечение. Основными лекарственными препаратами являются миорелаксанты, которые назначаются длительным курсом с постепенным нарастанием дозировки. Это мидокалм, сирдалуд, баклофен и прочие препараты. Назначают их в виде таблеток или инъекций, желательно лечение миорелаксантами начинать в больнице.
Для купирования болевых симптомов и воспаления используют нестероидные противовоспалительные лекарства (диклофенак, мовалис). Перечень их большой, поэтому выбор лучше доверить врачу, так как препараты данной группы имеют множество противопоказаний и побочных эффектов.
Если случай тяжелый, то делают инъекции кортикостероидов и обезболивающих средств в триггерные точки.
Причиной данного синдрома может быть и грыжа диска. В этом случае консервативное лечение не всегда эффективно, при ущемлении проводится хирургическое вмешательство. Операция может быть проведена разными способами, одним из которых является лазерная термодископластика.
К дополнительным способам терапии лопаточно-реберного синдрома относят мануальную терапию, массаж, иглорефлексотерапию. Данные процедуры помогут в краткие сроки снизить болевые проявления.
Хороший результат дадут электрофорез, ДДТ, магнитотерапия, улучшающие кровоснабжение спазмированной области.
В качестве профилактических мер подойдет курс лечебной физкультуры. Он поможет стабилизировать и сохранить нормальный тонус мышц.
При возникновение первых симптомов лопаточно-реберного синдрома рекомендуется сразу же направиться к специалисту за консультацией. Чем быстрее будет выявлен недуг, тем легче его будет вылечить.
Как забыть о болях в спине и суставах…
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях — невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться — нужно действовать! Каким средством нужно пользоваться и почему — рассказывает ведущий врач-ортопед Сергей Бубновский…»
Если вам понравилась статья, оцените её:
Шейно-плечевой синдром: причины, виды, симптомы и лечение
Неврологические болевые синдромы связаны с вовлечением в процесс позвоночных нервов, нервных сплетений, капсул, связок, сухожилий, мышц, а порой и кровеносных сосудов. Это проявляется сложной симптоматикой: иррадиацией боли, вазомоторными, вегетативными и трофическими расстройствами.
Одним из наиболее распространенных является шейно-плечевой синдром, затрагивающий шейную, плечевую, верхнегрудную, лопаточную области, а также верхнюю конечность. Что его может вызвать, какие клинические признаки проявляются, как проводится терапия данной патологии — тема данной статьи.
Шейно-плечевой синдром: причина, патогенез, виды
Одной из самых частых причин шейно-плечевого синдрома являются артропатии шейного отдела у возрастной категории лиц (возраст от 35 до 50 лет):
- преимущественно это остеохондроз или спондилоартроз в области позвонков C4 — C7;
- также возможны воспалительные процессы (спондилоартрит) инфекционно-аллергической и реактивной природы.
Что ещё может привести к развитию шейно-плечевого синдрома
Причиной ШПЛ могут также стать:
- Травмы (ушибы и переломы шейного отдела, вывихи или переломы плеча и ключицы, растяжения мышц). Последнее часто наблюдается у спортсменов и у работников определённых профессий (маляров, штукатуров, строителей, токарей и пр.), чей труд связан с хронической нагрузкой на верхний плечевой пояс. Также мышечные растяжения возможны у людей со слабыми, плохо тренированными мышцами.
- Врождённые аномалии позвоночника: дополнительные шейные рёбра, несимметричные позвонковые суставы, расщепления дужек позвонков и т. д.
- Сколиоз или кифоз шейно-грудного отдела.
- Шейный миозит
- Переохлаждения.
- Инфекционные процессы.
Патогенез шейно-плечевого синдрома
От рецептора чувствительный импульс поступает на позвоночный нерв и возбуждает его. Реакция нерва приводит:
- к острой локальной боли;
- проекционным болям, нарушениям чувствительности (парестезии) и другим клиническим симптомам в зонах иннервации;
- мышечному напряжению;
- двигательным расстройствам;
- вегетативным проявлениям (при вовлечении симпатических нервов);
- кожным трофическим симптомам.
Основные разновидности шейно-плечевого синдрома
Чаще всего наблюдаются:
- шейные прострелы;
- плечелопаточный периартроз (реже периартрит);
- эпикондилез (эпикондилит) плеча;
- плече-кистевой синдром.
Другие виды шейно плечевого синдрома:
- шейно-реберный;
- лопаточно-реберный;
- передней грудной стенки;
- малой грудной мышцы;
- межлопаточный;
- ключично-реберный;
- синдром Педжета-Шреттера.
Классификация шейно-плечевого синдрома по МКБ
Шейно-плечевой синдром: симптомы и лечение, диагностика
Рассмотрим, какие клинические проявления наблюдаются при различных видах ШПС.
Шейный прострел
Шейный прострел проявляется в виде приступа острой мгновенной боли (как от удара током).
При этом наблюдается следующая симптоматика:
- проецирование боли в затылочную и верхнюю плечевую области;
- усиление болевого симптома во время движения, статического напряжения, пальпации околопозвоночной зоны и остистых отростков;
- иногда шея наклонена влево или вправо с разворотом в противоположную сторону (кривошея);
- ряд мышц могут находиться в повышенном тонусе — передняя лестничная, задние, приподнимающая лопатку.
Плечелопаточный периартроз (периартрит)
Однако боли при плечелопаточном периартрозе могут иметь и отражённой характер — они передаются из больного органа, например, сердца, воспалённого жёлчного пузыря и др.
Клиническая картина такова:
- боли (преимущественно ночные) в области плечевого сустава, которые отдают в лопаточную и шейную области и руку;
- из-за повышенного напряжения приводящих мышц затруднено отведение плеча;
- внутренняя ротация очень болезненна;
- возможны проявления бурсита (особенно под акромионом лопатки): проявляется в припухлости плечевого сустава и клювовидного отростка, а также возникновении боли при надавливании на эти зоны.
Рентген выявляет признаки артроза плечевого сустава, изредка остеопоротического поражения бугорка плеча, известковые отложения в мягких тканях.
Эпикондилез (эпикондилит) плеча
- микротравмы сухожилий (в основном тех, которые прикреплены к латеральному, изредка медиальному надмыщелку плечевой кости);
- дистрофические изменения мягкотканных структур локтевого сустава на фоне аналогичных процессов в шее, плече и верхней конечности.
Симптомы при эпикондилезе следующие:
- В локте возникают ноющие необъяснимые боли, усиливающиеся при движение и надавливании на надмыщелки плеча.
- Особенно болезненна глубокая пальпация зоны, расположенная на расстоянии два — три см. от латерального надмыщелка, к которому крепится сухожилие плече-лучевой мышцы.
- Боль может приобретать острый жгучий характер.
Плече-кистевой синдром
Толчком к развитию плече-кистевого синдрома могут быть:
- травмы шейного отдела;
- поражения нервных сплетений и симпатических узлов в плечевой зоне;
- болезни грудных органов.
- боли как при плечелопаточном периартрозе (периартрите);
- вегетативные признаки: отек тыльной поверхности кисти, побледнение или покраснение кожи в области запястья;
- гипотермия или изредка понижение температуры кожи;
- ограничение движений пальцев кисти.
Шейно-реберный синдром
- в цианозе и похолодании кисти;
- обострении или потере чувствительности кожи;
- онемении, покалывании и других признаках парестезии;
- слабости и мышечная атрофии кисти;
- плохом прощупывании пульсации лучевой артерии.
На шее в области расположения рудиментарного ребра заметна и хорошо прощупывается припухлость. У детей может на этой почве появиться кривошея.
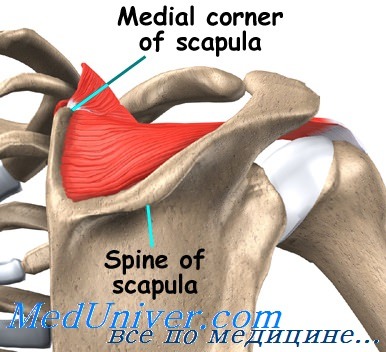
Лопаточно-реберный синдром
Для него характерны:
- болезненные тягостные ощущения в области лопаток, задней поверхности рёбер;
- возможна проекция боли в плечевую зону;
- болевые ощущения распространяются на большую площадь;
- прощупывается несколько особо болезненных точек (триггерных).
Синдром передней грудной стенки
Боль может отдавать под левую лопатку, левое плечо и руку.
Синдром малой грудной мышцы
Проявляет себя болевыми симптомами в передней грудной и лопаточной областях, проецирующиеся в верхнюю конечность, а также явлениями парестизии.
Межлопаточный синдром
Для межлопаточного синдрома свойственно:
- ощущение скованности и дискомфорта между лопатками;
- позвоночные и околопозвоночные (паравертебральные) боли.
Ключично-реберный синдром (Фолконера-Уэддела)
- к компрессии нервно-сосудистого пучка;
- разлитым болям нечеткой локализации и парестизиям (особенно по ночам);
- нарушениям кровообращения;
- кожным трофическим изменениям.
Больным трудно поднимать вверх руки, спать в положениях на спине или на боку.
Синдром Педжета-Шреттера
Редкая патология, которая наблюдается в молодом возрасте. Клиника следующая:
- внезапное появление боли в плече;
- плечевой сустав распухает;
- наблюдаются кожно-трофические симптомы в виде ощущения жара, покраснения или посинения кожи.
Диагностика шейно-плечевого синдрома
С этой целью проводят:
- рентгенографию, в том числе и функциональную;
- МРТ;
- контрастную миелографию;
- пункцию спинномозговой жидкости;
- электронейромиографию;
- исследование сосудов (реографию, ангиографию).
Как лечить шейно-плечевой синдром
Лечение тесно связано с этиологией и патогенезом:
- это может быть терапия остеохондроза или грыжи;
- устранение последствий травм и мышечных растяжений;
- снятие мышечных спазмов;
- изредка применяется и хирургическое вмешательство, цель которого — декомпрессия спинномозгового нерва, нервно-сосудистых пучков и сплетений, удаление остеофитов, рудиментарных ребер, опухолей и тромбов.
Симптоматическое лечение
- Используются стандартные методики с применением анестетиков (анальгин, Триган), новокаиновых блокад с гидрокортизоном, НПВС (диклофенак, ибупрофен, индометацин) и ГКС (преднизолон, дипроспан).
- Применяются миорелаксанты для снятия рефлекторных мышечных спазмов (мидокалм, баклофен).
- Назначаются седативные средства, витамины В, противоотечные препараты.
Восстановительное лечение
- Для регенерации хрящей и улучшения метаболизма применяют хондропротекторы (Дона, Алфлутоп, Румалон), АТФ, стекловидное тело.
- Для улучшения капиллярной проницаемости и устранения спаек и рубцов — лидазу.
- Стимуляция кровообращения: никотиновая кислота, трентал, компламин, пентоксифиллин, ксавин, мазь апизартрон.
Физиотерапия
При обострении боли следует использовать:
- метод постизометрической релаксации (статического противодействия движению шеи при помощи руки);
- пассивные упражнения (подъем больной руки при помощи здоровой).
В восстановительный период подключают:
- упражнения для укрепления мышц плечевого пояса, грудных и рук;
- занятия со снарядами (гантелями, гимнастической палкой);
- упражнения для исправления осанки.
- электро- и фонофорез (с гидрокортизоном или эуфиллином);
- токи малой частоты;
- УФО;
- иглорефлексотерапия;
- гирудотерапия;
- теплолечение (диатермия, парафиновые или озокеритовые аппликации).
Прогноз шейно-плечевого синдрома
Хотя болевые признаки могут наблюдаться в течение длительного времени, прогноз течения заболевания в целом неплохой. Необратимых структурных изменений в тканях нет. Обычно наступает выздоровление, хотя возможны и рецидивы.
Профилактика шейно-плечевого синдрома
Чтобы не возникла невралгия в шейно-плечевой области необходимо:
- лечить шейный остеохондроз;
- не допускать длительного статического напряжения и дозировать нагрузки на верхний плечевой пояс и конечности;
- следить за осанкой;
- избегать сквозняков;
- заниматься ежедневно гимнастикой и закалкой.
Если шейно-плечевой синдром становится хроническим, рекомендуется ежегодное санаторно-курортное лечение (бальнеотерапия, грязелечение).
(Пока оценок нет)
Загрузка…
Брахиалгия

Брахиальный синдром подразумевает боль в шее и верхней конечности с иррадиацией в туловище в результате нарушений вентральной ветви спинного нерва.
Причины возникновения
Патология развивается вследствие повреждений 5,6,7 позвонков в шейном отделе позвоночника. При защемлении нервов или кровеносных сосудов и артерий нарушается питание верхней части туловища, дельтовидные, надостные, подостные, ромбовидные мышцы, мышцы спины.
В основном к неврологу обращаются с симптомами брахиалгии студенты, школьники, люди, которые много пишут и работают за компьютером. При длительном удержании мышц шеи в одном положении провоцируется брахиальный синдром.
Симптомы
Брахиалгия – это воспалительный процесс, которому присуще:
- покраснение, отек шеи и руки,
- онемение и слабость мышц в области запястья, предплечья, плеча, шеи,
- сенсорные нарушения. От начала шейного отдела позвоночника до кисти руки теряется частично или полностью чувствительность.
Поначалу пациенты считают, что боль можно перетерпеть, но постепенно дискомфорт усиливается, поражая большую площадь нервов, и нарушения приводят к синдрому грудного выдоха – сдавливанию сосудисто-нервного пучка с последующим нарушением дыхательной функции. Кроме того, нарушается моторика рук, пальцев, всех кистей, боль приводит к расстройству сна и постоянным головным болям.
Внешний вид больного не изменяется. При прикосновении к шее ощущается дискомфорт, движения рукой ограничены. Из-за боли искривляется осанка, плечи округляются, а голова наклоняется вперед и заметна асимметрия верхней части туловища.
К какому врачу обращаться
Чтобы не допустить осложнений, брахиалгию нужно лечить у невролога. Врач определит причину болезни и назначит адекватную терапию.
Методы лечения брахиалгии
Вначале невролог направит на обследование шеи и плеча. Осуществляется рентгенография в разных проекциях, МРТ или КТ, ЭМГ, ангиография для выявления проблем с сосудами.
Только полагаясь на результаты анализов, доктор подтверждает диагноз и составляет план лечения.
Консервативная терапия успешно справляется с купированием синдрома. Прежде всего, врач назначает противовоспалительные препараты для снятия боли и воспаления. После снятия обострения назначаются процедуры для увеличения диапазона движений руками, улучшения функционирования конечностей. Полезны сеансы криотерапии, лечения глубоким теплом, ультразвуком.
Результаты лечения
Платное лечение брахиалгии довольно эффективно, но первые успехи заметны не сразу. Самочувствие улучшается при приеме медикаментов, а через одну-две недели возобновляется подвижность.
Реабилитация и восстановление образа жизни
Брахиалгия ухудшает качество привычной жизни больного, поэтому для ускоренного восстановления невролог показывает упражнения для разработки моторики. Дома пациент несколько раз в день делает упражнения для повышения выносливости, увеличения силы, контроля осанки, растяжку мышц и улучшения функциональности.
Запись к врачу
Лечебно-диагностический центр в Кунцево принимает посетителей по предварительной записи. Для удобства пациентов работает электронная бронь, обратный звонок на сайте.
Почему нужно лечить брахиалгию у нас
В нашей клинике брахиальный синдром лечится комплексно. Мы оказываем полный комплекс услуг по диагностике, лечению и последующему восстановлению подвижности. Невролог контролирует самочувствие пациента на каждом этапе и тщательно подходит к лечению каждого пациента, чтобы не допустить контрактуры плеча.
Чем чаще всего вызван мышечно тонический-синдром

Мышечно-тонический синдром характеризуется мышечным спазмом, возникающим рефлекторно, в основном при развитии дегенеративных заболеваний позвоночника, так происходит раздражение нерва, иннервирующего наружную часть капсулы межпозвонкового нерва.
Болевой мышечно-тонический синдром является частым проявлением остеохондроза позвоночника.
Также синдром возникает при избыточной нагрузке на спину или при длительных статических нагрузках. Так как при длительных статических нагрузках мышцы постоянно находятся в напряжении, возникает нарушение венозного оттока и формирование отеков окружающих мышцу тканей.
Отек возникает вследствие спазма мышц. Спазмированые плотные мышцы сдавливают нервные рецепторы и сосуды, расположенные внутри мышечных волокон, что ведет к возникновению стойкого болевого синдрома.
Рефлекторно, из-за боли, мышечный спазм нарастает еще больше. Формируется замкнутый круг между спазмом, отеком тканей и болевыми проявлениями.
Иногда мышечный спазм играет роль защитной реакции организма на внешние воздействия на кости скелета при том или ином заболевании.
Однако постоянный длительный мышечный спазм превращается из защитной реакции в патологический процесс и может приводить к возникновению изменений в мышцах и нарушению их функции.
Проявление синдрома характерно напряжением мышцы, ее уплотнением и укорочением, вследствие чего сокращается объем движений.
Различают два вида повышенного мышечного тонуса:
- диффузный, характеризуется местным ограниченным вовлечением участка мышцы;
- генерализованый, вовлекаются и мышцы-сгибатели, и мышцы-разгибатели.
Повышение мышечного тонуса может быть умеренным и выраженным. При умеренном гипертонусе – мышца болезненна при пальпации, в мышце присутствует уплотнение.
При выраженном – мышца очень плотная и болезненная при пальпации, массаж и тепло приводят к усилению болей. Также различают осложненный и неосложнённый усиленный тонус мышц.
Неосложненный характеризуется возникновением болей только в мышце, а осложненный – иррадиацией боли в соседние области. Причиной боли при осложненном варианте являются нарушения микроциркуляции и компрессия сосудистых и нервных структур.
Часто, при мышечно тоническом синдроме формируются триггерные точки, являющиеся признаком возникновения миофасциального болевого синдрома.
Спортивный бальзам Дикуля для суставов — палочка выручалочка для многих спортсменов и людей, который много и тяжело работают.
Почему важно вовремя выявить и начать лечение при диагнозе корешковый синдром поясничного отдела?
Виды синдрома
Наиболее распространенные мышечно-тонические синдромы:
- Передней стенки грудной клетки. Характеризуется симуляцией болевых проявлений при стенокардии. Отличается от стенокардии отсутствием изменений на ЭКГ. При движении боли уменьшаются.
- Передней лестничной мышцы. Характеризуется повышением тонуса лестничной мышцы, возможно формирование туннельного синдрома. При данном синдроме возникает раздражение сосудисто-нервного пучка и нарушение иннервации локтевого нерва. Происходит усиление болезненных проявлений при поворотах и разгибании головы. Зачастую, синдром поражает одну сторону.
- Нижней косой мышцы головы. Характеризуется болями в области затылка со стороны спазмированной мышцы и их усилением при поворотах головы.
- Малой грудной мышцы. Характеризуется избыточным отведением плеча и его смещением к ребрам. Вследствие этого сдавливается плечевоесплетение и артерия, что в свою очередь вызывает нарушение кровоснабжения и иннервации конечности.
- Синдром грушевидной мышцы. Характеризуется компрессией седалищного нерва ротирующей бедро мышцей. Боли при данном синдроме схожи с болями при радикулите. Иногда возникает ощущение онемения нижней конечности.
- Подвздошно-поясничной мышцы. Характеризуется наличием дегенеративных изменений поясничного отдела позвоночника и мышечных блоков в грудопоясничном сегменте. Может быть связан с заболеваниями, поражающими брюшную полость и органы малого таза.
- Лопаточно-реберный синдром. Характеризуется болью в месте проекции верхнего угла лопатки, хрустом и уменьшением объема движений. Возникает данный синдром из-за дегенеративных изменений шейного отдела позвоночника.
- Синдром мышцы, натягивающей широкую фасцию бедра. Характеризуется наличием дегенеративных изменений в поясничном отделе позвоночника, может возникать рефлекторно, как следствие заболеваний тазобедренного сустава или изменений крестцово-подвздошных соединений.
- Судорожные спазмы икроножной мышцы. Длятся несколько секунд или несколько минут. Провоцирующим фактором часто выступает быстрое сгибание стопы.
- Судорожные спазмы спины. Характеризуются локализацией преимущественно в области середины спины. Бывают различной длительности. В мышцах-разгибателях спины часто обнаруживают триггерные точки.
- Люмбалгия с мышечно-тоническим синдромом. Характеризуется подострой или хронической болью в области поясницы. Возникает из-за ущемления нервных корешков спинного мозга при осуществлении резких наклонов, подъемов тяжестей, при травмах и т.д. Может проявляться, как справа, так и слева.
- Цервикалгия с мышечно-тоническим синдромом. Мышечно тонический синдром шейного отдела характеризуется болями в шейном отделе позвоночника, сопровождается ограничением подвижности шеи, болезненностью и спазмом мышц шеи. Иногда возникают головокружение и расстройство зрения. Зачастую возникает заболевание внезапно. У детей данный синдром почти не встречается.
Признаки и симптомы
Синдром имеет характерные симптомы, среди которых основной — ноющая боль, способная распространиться на большие участки тела больного.
Болеть может вся правая или левая часть спины, а может и весь шейный отдел с верхней частью спины. Очень редко, обычно при обострениях, больной способен точно указать место локализации боли.
Так как боль носит такой распространенный характер, она очень тяжело переносится. У страдающего данным синдромом человека нарушается сон. Он всю ночь не может заснуть в поисках менее болезненного положения.
Весьма типичным симптомом выраженного мышечно-тонического синдрома является наличие мышечных узелков, мест наибольшей болезненности.
Называются они триггерными точками. При длительном течении процесса в пораженных мышечных волокнах откладываются соли кальция, что проявляется в виде плотных болезненных образований.
Многие пациенты изматывают себя из-за симптомов болевого синдрома. Они буквально становятся отчаянными. Постоянное недосыпание, чувство усталости, все это становится причиной плохого настроения и, как следствие, депрессивного состояния.
Лечение мышечно тонического синдрома нужно начинать с устранения причины, вызвавшей мышечный спазм, то есть вылечить главное заболевание.
Поэтому лечение будет зависить от патологического состояния, которое к нему привело.
Медикаментозное лечение
Для лечения мышечного спазма применяют медикаментозную терапию.
Назначают миорелаксанты, препараты, вызывающие расслабление мышц. К ним относят мидокалм и сирдалуд. Для уменьшения болевых ощущений и снятия воспаления применяют нестероидные противовоспалительные препараты, такие как вольтарен, мовалис.
Иногда проводят местные инъекции обезболивающих препаратов и глюкокортикоидов для прекращения образования импульсов, формирующихся в триггерных точках.
Дополнительные методики
Применение мануальной терапии и массажа нормализует тонус мышц и способствует таким образом уменьшению боли.
Иглорефлексотерапия способствует нормализации проведения импульсов по нервным волокнам, что также ослабляет болевые ощущения. Иногда, для уменьшения нагрузки на позвоночник применяют специальные ортопедические вещи.
Различные физиотерапевтические процедуры, такие как электрофорез и диадинамические токи способствуют улучшению кровообращения в мышцах.
При грыже межпозвонкового диска проводится хирургическое лечение.
Существуют специальные методы, например лазерная термодископластика, при ее проведении происходит облучение измененных межпозвонковых дисков специальным лазером.
Данная процедура вызывает рост хрящевых клеток и ускоряет таким образом процессы восстановления. Применяют данный метод для лечения синдрома грушевидной мышцы.
Профилактика
Для профилактики болевых спазмов применяют физиотерапевтические процедуры. После проведенной терапии для профилактики спазмов и поддержания тонуса мышц назначают лечебную физкультуру со специальным комплексом упражнений.
В случае возникновения симптомов синдрома следует как можно быстрее проконсультироваться у доктора. При своевременном лечении возникновение стойкого спазма мышц можно предотвратить.
Мышечно-тонический синдром и его симптомы
Мышечно-тонический синдром представляет собой сильное длительное напряжение мышцы, которое сопровождается появлением уплотнений и болевых ощущений. Такие мышечные спазмы возникают чаще всего неосознанно в ответ на различные раздражающие факторы. Чаще всего это состояние сопровождает дегенеративно-дистрофические заболевания позвоночника.
В этом случае пациенту ставят диагноз «дорсопатия», то есть поражение суставов, связок, дисков или мышц с сильными болевыми ощущениями. Но спазм может быть защитной реакцией на различные повреждающие или раздражающие факторы. Иногда он проходит после прекращения их действия.
Если же спазм продолжается длительное время это может привести к необратимым изменениям в мягких тканях.
Как развивается синдром
Чаще всего такой рефлекторный спазм мышцы возникает в ответ на повреждение межпозвоночных дисков, суставов или связок.
По нервным волокнам болевой импульс передается в мышцы, окружающие позвоночник, иногда даже в те, которые находятся далеко. Мышечные волокна сокращаются и длительное время остаются напряженными.
Вследствие этого в них появляются болезненные уплотнения – триггерные точки. Они поддерживают и усиливают спазм, отек и воспаление.
В мышце и окружающих ее мягких тканях нарушается кровообращение, развивается кислородное голодание. Особенно часто бывает нарушен венозный отток, что приводит к накоплению продуктов обмена и появлению отека.
Все это еще больше усиливает боль. Если такой спазм продолжается длительное время, некоторые мышечные волокна начинают отмирать, заменяются соединительной тканью, которая раздражает нервные рецепторы.
Из этого замкнутого круга организм самостоятельно не может выйти.
Чаще всего мышечно-тонический синдром возникает при дегенеративно-дистрофических процессах в позвоночнике
Причины
Наиболее частой причиной развития мышечно-тонического синдрома является остеохондроз.
Разрушительные процессы в тканях позвонков могут напрямую затрагивать мышцы, окружающие позвоночник, или же приводят к раздражению болевых рецепторов, что приводит к передаче импульсов к мышцам конечностей.
Такое же состояние развивается при протрузии или грыже межпозвоночного диска, когда происходит ущемление нервных корешков. Спондилез, артроз, болезнь Бехтерева, остеомиелит и другие патологии тоже могут вызвать спазмы мышц.
Спазм может быть вертеброгенный, когда возникает из-за поражения позвоночника, или невертеброгенный. Такое состояние может возникать также из-за воздействия на мышцы различных повреждающих факторов.
Спровоцировать спазм могут, например, травмы, переохлаждение, резкая нагрузка, поднятие тяжестей или некоторые воспалительные заболевания.
Нарушение обмена веществ, вызываемое недостатком микроэлементов, стрессами и вредными привычками, тоже является пусковым фактором патологических процессов.
Классификация
Мышечно-тонический синдром может локализоваться в разных местах. В зависимости от этого различаются симптомы, поэтому при диагностике это учитывается. Выделяют разные патологии по названию пораженных мышц.
- Синдром нижней косой мышцы характеризуется болями в затылочном бугре, которые усиливаются при любых движениях головой.
- При поражении передней лестничной мышцы сдавливаются нервные волокна около первого ребра. Возникают боли в шее, руке. Часто развивается туннельный синдром локтевого нерва, сопровождающийся онемением 4 и 5 пальцев.
- При поражении шейного отдела позвоночника может возникнуть лопаточно-реберный синдром. Боли при этом локализуются в верхней части лопатки, отдают в шею.
- Спазм малой грудной мышцы характеризуется нарушением кровообращения в верхней части руки.
- Когда поражаются мышцы передней стенки грудной клетки, возникают боли как при стенокардии.
- Часто возникает спазм в области поясничного отдела. Это синдром подвздошно- поясничных мышц.
- Синдром грушевидной мышцы характеризуется болями в области таза, ягодиц и бедер.
- Вертеброгенная люмбалгия возникает вследствие ущемления нервных корешков в поясничном отделе. Чаще всего развивается с одной стороны.
Мышечно-тонический синдром часто локализуется в шейном отделе позвоночника
К мышечно-тоническим синдромам можно также отнести крампи – болезненные кратковременные судороги. Чаще всего поражаются икроножные мышцы или разгибатели спины. Есть еще другие названия для таких патологий. Шейный синдром с сильными болями называют цервикалгией.
Он сопровождается болями в шее, головокружением, расстройством зрения, ограничением движений головой. А поражение мышц грудной клетки и раздражение нервов между ребрами — это торакалгия.
Часто такое состояние принимают за приступ стенокардии, так как возникают сильные боли в груди, усиливающиеся при каждом движении.
Симптомы
Еще советуем:Лечение шейно-плечевого синдрома
Мышечно-тонический синдром чаще всего сопровождают ярко выраженные симптомы. Боль обычно ноющая, но она распространяется на большие участки тела. Она редко локализуется в какой-то одной точке, чаще всего разливается по всей спине, отдавая в руку, бедро.
Боль усиливается при нагрузке, например, простом сгибании или разгибании конечности, или при длительном пребывании в одной позе. Вследствие этого у пациентов наблюдаются нарушения сна, ухудшение аппетита, сильная слабость, снижение работоспособности.
Постоянные болевые ощущения, которые невозможно ничем снять, приводят к появлению апатии, раздражительности, иногда депрессии и потери интереса к жизни.
Мышечно-тонический синдром характеризуется спазмом мышц, их укорочением и уплотнением. Возникают болезненные узелки – триггерные точки. Иногда в этих местах начинается отложение солей кальция.
Вследствие этого функции мышц нарушаются, поэтому сокращается объем движений конечностей и позвоночника. Умеренный гипертонус сопровождается только уплотнением и несильными болями.
А при выраженном синдроме мышца становится очень плотной, болезненной при пальпации, потому массаж и тепловые процедуры провоцируют только усиление болевых ощущений.
Кроме того, может развиваться осложненный гипертонус мышц, при котором из-за нарушения кровообращения развиваются патологии соседних органов. Например, мышечно-тонический синдром шейного отдела позвоночника характеризуется онемением затылка, похолоданием конечностей, слабостью мышц рук, отеками кистей, головными болями и шумом в ушах.
Мышечно-тонический синдром часто сопровождается развитием сильной слабости, апатии и нарушениями сна
Диагностика
Очень важно вовремя начать лечение мышечно-тонического синдрома. Но не всегда пациенты сразу идут к врачу, стараясь снять боли своими силами. И только сильно выраженный синдром с болями, от которых ничего не помогает, заставляет их посетить медицинское учреждение.
Обычно врач определяет особенности патологии после осмотра пациента и беседы с ним. При пальпации выявляются болезненные уплотнения в мышце, ее напряженность. Но окончательный диагноз ставится после инструментального обследования.
Обычно для этого проводится МРТ или КТ. Они позволяют увидеть изменения в мягких тканях, поражение нервных корешков и сосудов.
А вертебральный синдром, то есть тот, который возник из-за поражения позвоночника, требует еще проведения рентгенографии.
Лечение
Мышечно-тонический синдром вызывается многими причинами и характеризуется разными симптомами. Поэтому и лечение должно назначаться строго индивидуально, в соответствии с тем, из-за чего возник спазм мышц. Без устранения причины патологии, болевой симптом снять почти невозможно.
Например, при грыже диска или туннельном синдроме только освобождение зажатого нервного корешка приводит к улучшению состояния пациента. Поэтому в экстренных случаях прибегают к хирургическому лечению.
А при синдроме грушевидной мышцы эффективно применение лазерной термодископластики, которая ускоряет восстановление хрящевой ткани.
Но обычно при мышечно-тоническом синдроме с успехом применяются консервативные методы: медикаментозная терапия, массаж, иглорефлексотерапия, физиотерапевтические процедуры, лечебная физкультура.
При назначении разных методов нужно учитывать, что при этой патологии тепло и массаж могут вызывать усиление болевых ощущений.
Это связано с тем, что такие процедуры усиливают приток крови, но вследствие отека вены не справляются с усилившимся кровообращением. В результате боль и воспаление усиливаются.
Только при своевременной диагностике и определении причины патологии можно быстро справиться с болью
Медикаментозное лечение
Чаще всего снять шейный или поясничный синдром с помощью обезболивающих или нестероидных противовоспалительных средств невозможно. Только новокаиновая блокада в болезненную область способна облегчить состояние больного. Потом для снятия болей применяются глюкокортикоиды.
В качестве вспомогательного лечения показаны НПВС – «Мовалис», «Вольтарен», «Индометацин», «Диклофенак», «Кеторол». Обязательно назначают миорелаксанты, чтобы помочь мышцам расслабиться.
Самыми эффективными являются «Мидокалм», «Баклофен» или «Сирдалуд». Кроме таблеток, хорошо помогают мази и растворы для растирания пораженной области.
Дополнительно назначают инъекции витамина В для нормализации обменных процессов и улучшения кровообращения.
Другие методы
Чтобы облегчить состояние больного, наряду с лекарствами для экстренного снятия боли применяются другие методики. Они выбираются в соответствии с тяжестью состояния пациента, локализацией спазма и причинами, вызвавшими мышечно-тонический синдром.
Хорошо помогает избежать болей при движении применение различных ортопедических приспособлений. Это воротник Шанца для иммобилизации шейного отдела, различные корсеты и ортезы. Во время сна рекомендуется использовать ортопедические матрасы и подушки.
Это все снимает нагрузку с мышц, уменьшая боли.
Эффективны также физиотерапевтические методы. Иглорефлексотерапия помогает улучшить проведение нервных импульсов, вследствие чего боль уменьшается. Могут быть назначены процедуры для улучшения кровообращения и нормализации венозного оттока. Это электрофорез, магнитотерапия, диадинамические токи, лазеротерапия, ударно-волновая методика, УЗИ.
На заключительном этапе лечения назначаются массаж, мануальная терапия и ЛФК
После снижения болевых ощущений назначаются массаж или мануальная терапия. Они помогают улучшить работу мышц и вернуть подвижность пациенту. На последнем этапе лечения после полного исчезновения болей необходимо поддерживать мышечный тонус. Для этого применяется лечебная физкультура. Специальные упражнения помогут предотвратить повторные спазмы.
Полезно плавание, йога, пешие прогулки. В качестве профилактики после выздоровления необходимо укреплять мышцы с помощью активного образа жизни, избегать переутомления, переохлаждения, поднятия тяжестей и травм.
При появлении мышечно-тонического синдрома необходимо как можно скорее обратиться к врачу. Своевременное лечение поможет не только быстро избавиться от болей, но и предотвратить развитие необратимых изменений в мягких тканях.
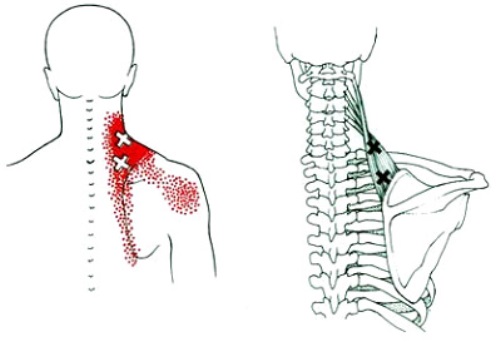
Синдром мышцы, поднимающей лопатку («лопаточно-реберный синдром»)
Частое вовлечение какой-либо мышцы в рефлекторный тонический или дистрофический процесс еще не является поводом для выделения соответствующего синдрома. В этом случае поражение мышцы, поднимающей лопатку, можно обозначить как синдром только лишь в кавычках. То же касается другого обозначения — « лопаточно-реберный синдром » (Michele A. et al, 1950, 1968). Он отражает роль лопаточно-реберных, т.е. костных элементов, вовлекаемых в данную патологию вместе с их ближайшими мягкими структурами: связками, слизистыми сумками. Роль этих структур подтверждается тем, что клинические проявления часто обнаруживаются у лиц с недостаточной конгруэнтностью поверхностей лопатки и грудной клетки. Это субъекты с «круглой» или плоской спиной.

Рис. 5.10. Схематическое изображение некоторых мышц лопатки и надлопаточного нерва: 1 — полуостистая головы; 2 — ременная головы; 3 — малая ромбовидная; 4 — поднимающая лопатку; 5 — надлопаточный нерв; 6 — надлопаточная; 7 — подлопаточная; 8 — большая круглая; 9 — большая ромбовидная.
Согласно A. Sola и R.Williams (1956), а также J.Travell и D.Simons (1983), поражение мышцы, поднимающей лопатку, встречается исключительно часто, выступая в качестве основной причины «болезненной скованной шеи» или кривошеи.
Развитию же страдания способствуют функциональные факторы: перенапряжение мышц, фиксирующих лопатку. Наиболее выраженные изменения находят в мышце, поднимающей лопатку. Это мышца второго слоя спины. Прикрытая трапециевидной, она лентовидно простирается в заднебоковых отделах шеи (рис. 5.10). Места ее начала — задние бугорки поперечных отростков четырех верхних шейных позвонков. Мышца аналогична лестничной, начинающейся от передних бугорков поперечных отростков шейных позвонков. Если передняя лестничная прикрепляется к первому ребру, описываемая мышца прикрепляется к верхнему отделу медиального края лопатки и к верхнему ее углу. Обе мышцы, подобно упругим вантам, обеспечивают движения шеи в передне- и заднебоковом направлениях и ее динамическую фиксацию. По отношению же к верхнему углу лопатки мышца осуществляет тягу его вверх и внутрь, а надостная, начинающаяся от стенок надостной ямки, особенно от верхнего угла лопатки, осуществляет ее тягу кнаружи при фиксированном плече. Это относится и к подостной мышце. Описанные отношения крайне важны, т.к. в надостной мышце часто локализуются болезненные мышечные уплотнения, здесь часто испытываются спонтанные боли при лопаточно-реберном синдроме. J.Travell и D.Simons (1983), а также A.Sola и R.Williams (1956) указывают на то, что поражение этой мышцы встречается исключительно часто, выступая в качестве основной причины «болезненной скованной шеи» или кривошеи.
Больные с «лопаточно-реберным синдромом» жалуются на чувство тяжести, ноющие и мозжащие боли вначале в области лопатки, ближе к ее верхне-внутреннему углу, затем и в надплечье, с отдачей в плечевой сустав, реже, в плечо и по боковой поверхности грудной клетки. Одновременно болевые ощущения испытываются в шее, особенно при динамических нагрузках на нее, зачастую при перемене погоды. Эти перегрузки определяют во многом хронически-рецидивирующее течение. «Триггерный пункт» — наиболее болезненная зона, при давлении на которую боли отдают в надплечье и шею — место прикрепления мышцы, поднимающей лопатку. Паравертебральные точки В.Г.Лазарева (1936) на уровне Тщ-Ту, видимо, связаны с явлением нейро-остеофиброза в том же пункте и в капсулах соответствующих поперечно-реберных суставов. A.Abrams еще в 1910 г. в книге «Spondylotherapy» обратил внимание на особенности физикальных показателей в вертебропаравертебральной зоне на уровне Trv-Tvi. Это уровень бифуркации трахеи. При фонендоскопии здесь определяется тупость, распространяющаяся больше вправо, особенно при увеличении бронхиальных желез. Автор указывает при этом и на признак Петрушевского — болезненность между лопатками. Стимуляция этих пунктов давлением сопровождается усилением или возникновением болей в лопаточно-плечевой области. При движении лопатки нередко определяется характерный хруст в области ее внутреннего угла. Диагностике синдрома способствует и проба с новокаиновой инфильтрацией мышцы вблизи места прикрепления ее к лопатке. Е.С.Заславский (1976) выявил у больных с поражением мышцы, поднимающей лопатку, электромиографические и микроциркуляторные сдвиги, характерные для нейродистрофического процесса.
При дистрофических поражениях позвоночника верхнелопаточные боли наиболее часто возникают у лиц с поражением ПДС Cjv-v и реже — CV-vi (Попелянский А.Я., 1978; Заславский Е.С., 1979).
Описываемый синдром — проявление патологии не только данной, но и некоторых соседних мышц: вертикальной порции трапециевидной, надостной, подостной, подлопаточной и др. Вместе с костно-хрящевыми структурами мышечно-фиброзные ткани шеи при их поражении в верхних отделах являются источником иррадиационного болевого вегетативного синдрома в краниовертебральной области. Включение в патологию данной, как и других шейных мышц, определяется не только их локальными особенностями. Т.к. тонус повышается, мышцы шеи предпочтительнее других поражаются при невротических головных болях напряжения. Это касается, в частности, синдрома мышцы, поднимающей лопатку (Четких Н.Л., 1992). Поражение нижних ПДС шейного отдела позвоночника является чаще источником подобных брахио-пекторальных синдромов. Их окраска определяется соответствующими анатомо-физиологическими особенностями верхнего, среднего и нижнего уровней цервикальной патологии (Albert И., 1963; Попелянский А.Я., 1978). Так, при дистрофической патологии верхнешейного уровня вертебральный синдром характеризуется ограничением поворотов головы. В этих условиях, по данным А.Я.Попелянского (1978), возможные еще ротационные движения шеи мало отражаются на сосудистых реакциях, возникающих в ответ на искусственное растяжение сплетения позвоночной артерии. Во время же наклонов головы, которые при верхнешейной патологии сохранились в достаточной мере, упомянутые сосудистые реакции угнетены. Другими словами, угнетаются реакции на сохраненные, но потому опасные, т.е. не обеспечивающие защитной иммобилизации, движения.
При поражении среднего и нижнего уровней, когда больше ограничены наклоны головы, упомянутое угнетение сосудистых реакций наблюдается в ответ на повороты головы. Другая особенность вертебрального синдрома верхнего уровня, по наблюдениям того же автора, — это относительно неблагоприятное течение, нередко с тяжелыми экзацербациями церебральных проявлений. Особенности вертебрального синдрома нижнешейного уровня — это преобладание супрабрахиальгической и скапулальгической иррадиации боли при искусственном раздражении рецепторов пораженного диска, большая, чем при верхнем уровне, частота и продолжительность обострений. Особенности вертеб-ральной патологии среднешейного уровня — отсутствие альгических иррадиации за пределы шеи, выраженная скованность шейного отдела; в анамнезе и статусе этих больных весьма часто встречаются сопутствующие заболевания внутренних органов.
Скапулальгию при данном синдроме не следует смешивать со специфическим синдромом Персонейдж-Тернера.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
В статье «Все подробности о лопаточно-реберном синдроме и его лечении» использованы материалы:
http://tvoypozvonok.ru/lopatochno-rebernyj-sindrom-simptomy-i-principy-lecheniya.html
http://sustavi.guru/lopatochno-rebernyj-sindrom.html
http://pushkinonn.ru/simptomy/lopatochno-rebernyj-sindrom-simptomy-i-lechenie.html