- от автора Jose
Что такое дорсопатия поясничного отдела позвоночника и в чем заключается лечение
Дорсопатия

Общие сведения, что это за болезнь?
Собирательным термином «дорсопатия» современная медицина объединяет разнообразные заболевания позвоночника и близлежащих к нему мягких тканей, основная негативная симптоматика которых проявляется рефлекторным болевым синдромом в районе спины, сопровождающимся различными осложнениями неврологического характера. Код дорсопатий по МКБ-10 зашифрован в буквенно-числовом диапазоне M40-M54, что само по себе подразумевает множество патологических процессов, на которые распространяется это понятие. В той или иной степени выраженности симптомы дорсопатии ощущает на себе примерно 70-90% населения планеты после 35-40 лет, а приблизительно 20-25% всех людей страдают от хронической формы данного болезненного состояния с периодическими этапами острого обострения и относительного спокойствия.
Патогенез
Дорсопатия не является самостоятельным заболеванием, а представляет собой в целом лишь комплекс вертеброгенных (исходящих из позвоночника) и/или невертеброгенных (развивающихся в мягких спинных тканях) синдромов, возникающих у человека вследствие множества патологий спины. Если переводить этот термин с латыни (дорсум – спина, патия – болезнь), то он будет означать «болезнь спины», что автоматически выводит на первый план именно болевой синдром, механизмы развития которого в этом случае могут быть самыми разнообразными. Таким образом, патогенез дорсопатии будет обусловлен наличествующим у пациента тем или иным первичным заболеванием и тяжестью его течения.
В медицинской практике выделяют три основных разновидности происходящих в позвоночнике дегенеративных процессов, которые напрямую связывают с дорсопатией, а именно: спондилез, остеохондроз, спондилоартроз. Данные патоморфологические варианты заболеваний позвоночного столба могут протекать отдельно друг от друга или сочетаться между собой.
Спондилез
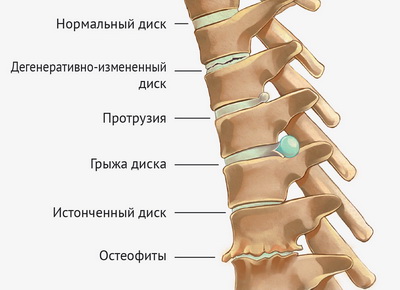
Болезнь позвоночника, деформирующая поверхностную структуру позвонков по типу нарастания на них шипов или других выступов, которая возникает по причине патологического разрастания в этом районе костной ткани. За счет формирования спондилеза отмечается фиксация определенного участка позвоночного столба, подвергающегося впоследствии значительной перегрузке, что и приводит к раздражению нервных волокон в околопозвоночных связках, а значит и к болевому синдрому.
Остеохондроз
Наиболее распространенное среди всех возрастных категорий заболевание позвоночника, в основе которого лежит дегенерация и значимое снижение высоты межпозвонкового диска, сопровождающееся склерозированием поверхностей пораженных позвонков и разрастанием по их краям остеофитов. Подвергшаяся остеохондротическим изменениям хрящевая ткань позвоночно-двигательных сегментов постепенно перерождается и приобретает характеристики костной. Отвердевший по причине потери естественной влаги диск существенно уменьшается в размерах и перестает служить амортизатором межпозвонкового пространства. В итоге патологически измененные края позвонков или образовавшиеся грыжи дисков начинают сдавливать ближайшие нервные окончания, отвечающие на это болевым синдромом и целым рядом неврологических явлений.
Спондилоартроз
Данное болезненное состояние представляет собой частную форму такого заболевания как остеоартроз и является гетерогенной разновидностью патологии позвоночного столба, в процессе развития которой дегенерации поддаются все элементы дугоотростчатых суставов и близлежащие ткани (хрящи, капсула, субхондральная кость, периартикулярные мышцы, связки и пр.). В результате такого общего поражения и возникают болезненные ощущения в проблемном участке спины (чаще всего локальные), негативным образом отражающиеся на качестве жизни пациента.
Распространенные проблемы позвоночника
В некоторых случаях первопричиной развития дорсопатий может выступать раздражение ноцицепторов, расположенных в паравертебральных тканевых структурах (мембранах, связках, мышцах, параартикулярных капсулах). Довольно часто в силу протекающих хронических воспалительных процессов формируются уплотнения фасций, очаги миофиброза и триггерные зоны, иными словами, возникает характерный миофасциальный синдром, сопровождающийся болевыми явлениями и спазмом мускулатуры в ответ на возбуждение триггерных точек. Все это может быть следствием как физической активности (поднятие тяжестей, спорт, тяжелая работа и пр.), так и физической пассивности (продолжительное сидение за столом, работа в неудобной позе и пр.) пациента и даже результатом частых стрессовых ситуаций. При отсутствии адекватной направленной терапии происходит последующая хронизация подобного патологического процесса.
Зачастую дорсопатия позвоночника сопровождается рефлекторными синдромами, берущими свое начало из задней продольной позвоночной связки, ноцицепторы которой раздражаются продуктами воспаления из пораженного участка позвоночного столба. В этом случае отмечается блокировка проблемного двигательного сектора позвоночника за счет постоянного мышечного спазма, в свою очередь являющегося причиной болевых ощущений. Таким образом, в рамках дорсопатии возникает патологический замкнутый круг, в котором позвоночная боль приводит к спазму ближайшей мускулатуры, также отвечающей на это болью. Чем дольше прогрессирует такой болезненный процесс, тем сложнее впоследствии его лечение и тем больше рефлекторных синдромов к нему присоединяется. Подобные синдромы могут носить нейрососудистый, мышечно-тонический и нейродистрофический характер (например, плечелопаточный периартроз).
Нередко дорсопатии сопутствуют компрессионные синдромы, возникающие вследствие механической микротравматизации краевыми остеофитами, межпозвонковыми грыжами и прочими патологическими образованиями самого спинного мозга, его оболочек, нервных корешков, а также близлежащих сосудов. В зависимости от ущемленных позвоночных или околопозвоночных тканей клинические проявления таких компрессионных синдромов могут носить спинальный (миелопатический симптомокомплекс с множеством неврологических явлений), корешковый (радикулопатия с сильными болевыми ощущениями и неврологическими расстройствами) или нейрососудистый (патологии по типу синдрома позвоночной артерии) характер.
Классификация
Используя международную классификацию, все разновидности существующих дорсопатий разделяют на 3 обширные группы, а именно:
- деформирующие дорсопатии – патологические состояния позвоночного столба, вызванные его деформацией (кифоз, сколиоз, лордоз и пр.) и/или дистрофическим поражением межпозвонковых дисков, протекающим без образования протрузий и грыж (неосложненный остеохондроз, спондилолистез и пр.);
- спондилопатии – болезни позвоночника, напрямую связанные с нарушением естественной костной структуры позвонков (анкилозирующий спондилит, остеоартрит, артроз, ревматоидный артрит и пр.);
- прочие дорсопатии – преимущественно дискогенные патологии с дегенеративно-дистрофическим прогрессирующим перерождением межпозвонковых дисков с явлениями протрузий и грыж, а также разные формы дорсалгий (различные по локализации болевые синдромы).
Наряду с международной классификацией часто используется следующая категоризация данного патологического состояния:
- вертеброгенная дорсопатия (первичная) – непосредственно все дегенеративные изменения, происходящие в структуре позвоночного столба;
- невертеброгенная дорсопатия (вторичная) – нарушения в окружающих позвоночник мягких тканях (связках, мышцах и пр.), возникающие по разнообразным причинам (аномалии, травмы, опухоли и т.д.).
По механизму зарождения и развития болевого синдрома различают такие виды дорсопатий:
- локальная – как правило, постоянно преследующая пациента боль, ощущаемая им в районе пораженных тем или иным заболеванием позвоночно-двигательных сегментов и меняющая интенсивность в зависимости от положения туловища;
- проекционная (отраженная) – по характеру аналогичная локальной боли болезненность, которая ощущается по ходу всего пораженного нерва и его ответвлений;
- корешковая (невропатическая) – резкая боль «стреляющего» характера (в народе часто именуемая «прострел»), внезапно возникающая при каком-либо движении спиной, поднятии тяжестей, чихании, сильном кашле и т.д.;
- некорешковая – болевой синдром чаще всего мышечного генеза, развивающийся в результате гипертонуса спинной мускулатуры (сюда же относят психогенные боли).
Еще одна классификация дорсопатий применяется с целью указания местоположения существующего патологического процесса. В целом выделяют 3 основные локализации:
- шейная дорсопатия – поражает позвоночник на отрезке 7-ми его шейных позвонков с частым вовлечением в патологический процесс верхних позвоночно-двигательных сегментов грудного отдела;
- грудная дорсопатия – наиболее редко встречающийся вид позвоночных патологий, которые развиваются на уровне 12-ти самых крупных грудных позвонков;
- поясничная дорсопатия – это самое распространенное по локализации патологическое состояние позвоночника, затрагивающее один или несколько из 5-и поясничных позвонков (может распространяться и на крестцово-копчиковый сегмент позвоночного столба).
В клинической практике также нередко диагностируют смешанные формы данного патологического состояния спины, например – дорсопатия пояснично-крестцового отдела или дорсопатия шейно-грудного отдела позвоночника.
Причины
Среди основных первопричин развития патологических нарушений в структуре позвоночного столба и/или окружающих его мягких тканей врачи выделяют:
- аномалии (врожденные и приобретенные) формирования позвоночника и/или спинной мускулатуры;
- чрезмерную массу тела (ожирение);
- травмы спины (включая ее постоянные микротравмы, возникающие вследствие занятий спортом);
- возрастные изменения;
- иммунные расстройства и эндокринные нарушения;
- повышенные нагрузки физического характера;
- малоподвижный (в основном сидячий) образ жизни;
- нарушения естественной осанки;
- неполноценное питание (дефицит витаминов/минералов) и недостаточный питьевой режим;
- частое переохлаждение организма;
- инфекционные процессы;
- вредные привычки;
- сбои в процессе обмена веществ;
- частые стрессовые ситуации.
Симптомы
В целом негативные симптомы всех дорсопатий могут проявляться:
- постоянными или периодически возникающими болями (различной интенсивности) в районе проблемного сегмента спины;
- первичной болезненностью и мышечным напряжением со стороны пораженного участка спины с возможным вторичным распространением этих ощущений в конечности и/или внутренние органы;
- усилением болевого синдрома при физических нагрузках, резких движениях, продолжительном однообразном положении тела, чихании, кашле и т.д.;
- возникающим в конечностях чувством ломоты и онемения, мышечной слабостью (вплоть до развития гипотрофии и паралича мускулатуры), парезами (расстройство чувствительности), снижением рефлексов;
- спазмированием мышц спины и ограничением подвижности ее проблемного участка;
- нарушением функциональности некоторых внутренних органов (в тяжелых случаях).
В зависимости от изначальной локализации того или иного патологического процесса могут отмечаться следующие симптомы дорсопатий:
Шейная дорсопатия
Дорсопатии шейного и шейно-грудного отдела позвоночного столба в основном проявляются ограничением подвижности и болями в районе шеи (цервикаго/цервикалгия), в некоторых случаях отдающими в верхние конечности и/или в голову. По причине частого вовлечения в патологический процесс шейных сосудов возможно нарушение интенсивности питания мозга, что приводит к возникновению головокружений, затылочных головных болей, расстройств со стороны слуха, зрения. Также может ощущаться перенапряжение мышц плечевого пояса, слабость в руках, онемение в пальцах кистей.
Грудная дорсопатия
По большей части выражается болевыми ощущениями и спазмом мускулатуры в средней части спины, иногда отдающими в руки. При прогрессировании существующего патологического процесса болевой синдром может распространяться в полость грудной клетки и в область живота. Боли по типу межреберной невралгии и торакалгии способны имитировать болезни сердца и/или легких и даже стать причиной нарушений функциональности данных органов.
Поясничная дорсопатия
При дорсопатии поясничного и пояснично-крестцового отдела позвоночника боль локализуется в нижней секции спины (люмбаго/люмбалгия), может иррадиировать в крестец и бедро (люмбоишиалгия) и дальше в нижние конечности по ходу седалищного нерва (ишиас). При этом часто страдает чувствительность и работоспособность мышц ног. Иногда болевые и спастические симптомы охватывают органы живота и малого таза, что становится причиной расстройства функции соответствующих органов (например, нарушение мочеиспускания).
Анализы и диагностика
Как уже говорилось ранее, данное болезненное состояние не является автономной нозологической единицей и потому диагноз дорсопатия может быть оправдан лишь как предварительный. В процессе дальнейшего обследования состояния спины пациента врач-диагност (вертебролог, ортопед, невролог) обязан выяснить точную первопричину присутствующего болевого и прочих негативных синдромов и поставить соответствующий им истинный диагноз. В зависимости от этого больному будет рекомендована дальнейшая терапия уже конкретного заболевания позвоночника или прилегающих к нему мягких тканей.
В ходе комплексной диагностики обратившегося за врачебной помощью пациента с дорсопатией проводят следующие исследования и процедуры:
- первичный осмотр больного с выяснением его анамнеза и всех существующих жалоб;
- пальпацию структуры позвоночного столба и мускулатуры спины;
- физикальную диагностику в плане функциональности позвоночника (наклоны, повороты и пр.) и остального опорно-двигательного аппарата (в основном рук и ног);
- неврологическое обследование с целью определения отдаленных от позвоночника негативных симптомов со стороны нервной системы;
- различные виды рентгенографического исследования (функциональная рентгенография, контрастная рентгенография и т.д.);
- КТ или МРТ диагностику;
- иммунологический, биохимический и прочие требуемые анализы крови;
- электрокардиографию и УЗИ сосудов (для исключения сердечно-сосудистых патологий);
- люмбальную пункцию, суставную биопсию и другие подобные исследования (при необходимости).
Лечение дорсопатий
Лечение всех болезненных состояний спины, объединенных термином «дорсопатии», подразумевает под собой терапию первичного заболевания, которое привело к развитию тех или иных негативных симптомов. Лечебная тактика в этом случае подбирается индивидуально, основываясь на разработанных схемах терапии определенной патологии. В каждой конкретной ситуации методика применяемого лечения будет зависеть от первопричины, локализации и степени выраженности наблюдаемых болевых и прочих синдромов.
Оптимальным считается комплексный подход, базирующийся на сочетании различных терапевтических методов, которые позволят добиться наибольшей эффективности и стойких результатов. В целом схема лечения основных видов дорсопатий выглядит приведенным ниже образом.
Лечение дорсопатий шейного отдела позвоночника:
- медикаментозное купирование болевых, спастических и воспалительных симптомов;
- иммобилизация шеи при помощи воротника Шанца или других подобных приспособлений (при необходимости);
- медикаментозная нормализация кровотока в шейных позвоночных сосудах;
- медикаментозное улучшение метаболизма и самой структуры хрящевой ткани;
- использование подходящих для шеи физиотерапевтических процедур, методик мануальной терапии и массажа;
- медикаментозная витаминизация и минерализация костных тканей позвоночника и мышц спины;
- профилактическое применение лечебной физкультуры.
Лечение дорсопатий грудного отдела позвоночника:
- медикаментозное купирование болевых, спастических и воспалительных симптомов;
- иммобилизация грудного отдела при помощи специальных корсетов (при необходимости);
- медикаментозная нормализация циркуляции крови в проблемной грудной секции позвоночника;
- тракционное вытяжение позвоночного столба в грудной области;
- медикаментозное улучшение метаболизма и самой структуры хрящевой ткани;
- использование подходящих для грудного отдела физиотерапевтических процедур, методик мануальной терапии и массажа;
- медикаментозная витаминизация и минерализация костных тканей позвоночника и мышц спины;
- профилактическое применение лечебной физкультуры.
Лечение дорсопатий поясничного отдела позвоночника:
- медикаментозное купирование болевых, спастических и воспалительных симптомов;
- постельный режим (при сильных болях);
- иммобилизация поясницы при помощи специальных поясов (при необходимости);
- медикаментозная нормализация циркуляции крови в проблемной секции поясницы;
- тракционное вытяжение позвоночного столба в поясничной области;
- медикаментозное улучшение метаболизма и самой структуры хрящевой ткани;
- использование подходящих для поясницы физиотерапевтических процедур, методик мануальной терапии и массажа;
- медикаментозная витаминизация и минерализация костных тканей позвоночника и мышц спины;
- профилактическое применение лечебной физкультуры.
Как видно, основная схема терапии дорсопатий в любом отделе позвоночного столба в принципе идентичная, а некоторые ее нюансы будут напрямую зависеть от диагностированного у пациента того или иного первичного заболевания спины. То же касается и используемых в процессе лечения лекарственных средств, мануальных воздействий, физиотерапевтических методик и упражнений ЛФК.
Доктора

Медведева Лариса Александровна

Годило Татьяна Павловна

Глумаков Артур Ярославович
Лекарства
При большинстве существующих патологий спины в схему терапии включают такие лекарственные препараты.
В зависимости от диагностированного заболевания и наблюдаемой в процессе лечения ситуации лечащий врач также может назначить некоторым пациентам и другие препараты. Например, антидепрессанты (Амитриптилин, Флуоксетин и т.д.), антибиотики (Амоксициллин, Левофлоксацин и т.д.) и прочие, на его взгляд, необходимые в каждом отдельном случае лекарственные средства.
Процедуры и операции
В плане немедикаментозных методик терапии дорсопатий лечащий врач может назначать тем или иным пациентам следующие процедуры.
| Процедуры | Механизм действия |
| Мануальная терапия | Легкие расслабляющие техники мануального воздействия, способствуют релаксации спиной мускулатуры и плавному вытяжению позвоночного столба. Выполнять их обязан подготовленный специалист, дабы в процессе манипуляций не усугубить имеющуюся патологию позвоночника. |
| Массаж | Подобные процедуры призваны расслабить и растянуть мускулатуру, а также улучшить кровообращение и иннервацию в проблемном районе спины. Проводить его следует деликатно с минимальным давлением на позвоночник. Кроме обычного массажа с помощью рук возможно применение точечного массажа, гидромассажа, вибромассажа, вакуумного массажа и т.д. |
| Тракционное вытяжение | Тракция позвоночника позволяет растянуть пострадавшие сегменты позвоночного столба, тем самым высвобождая ранее ущемленные нервные и прочие ткани. Данная процедура выполняется при помощи специального медицинского оборудования при наличии соответствующих показаний. Чаще всего после тракции пациенту рекомендуют некоторое время носить фиксирующие спину в одном положении корсеты/пояса. |
| Электрофорез | Электрофорез при дорсопатиях применяется с целью нивелирования болевых и спастических нарушений в околопозвоночных тканях. Эта методика физиотерапии зачастую проводится с привлечением лекарственных препаратов, например – спазмолитика (Но-Шпа) или анестетика (Лидокаин). |
| Ультразвуковая терапия | Воздействие ультразвука помогает снять отечность и воспаление в проблемной области спины и снизить выраженность болевых ощущений. Помимо этого, ультразвук способствует нормализации обменных процессов в тканях позвоночно-двигательных сегментов, улучшая их питание и микроциркуляцию крови. |
| Акупунктура | С помощью точечного воздействия специальными иглами на чувствительные точки человеческого тела можно добиться эффекта в отношении устранения спазма и боли в мышцах спины, а также улучшения в них кровотока и передачи нервных импульсов. Правильно провести такую процедуру способен только опытный профильный специалист. |
| Лазеротерапия | Посредством глубокого проникновения в ткани позвоночного столба направленное лазерное излучение активизирует процессы межклеточного обмена в костных и хрящевых структурах, что приводит к прекращению дегенеративных изменений в позвоночнике и к регенерации его пострадавших дисков. Лазеротерапия также характеризуется своей обезболивающей, противоотечной и антивоспалительной эффективностью. |
| Магнитотерапия | Действие магнитного поля на ткани спины благоприятствует ослаблению болевого синдрома, снижает отечность и спазм мускулатуры. Вследствие проведения магнитотерапии отмечается улучшение кровоснабжения и питания поврежденных тканей с их последующей регенерацией. |
| ЛФК | Лечебная физкультура считается необходимым и наиболее эффективным методом терапии дорсопатий, так как с большой долей вероятности позволяет избежать обострений патологий спины в будущем. Комплекс физических упражнений составляется для каждого пациента в индивидуальном порядке в зависимости от диагностированного у него заболевания и степени его выраженности. Основной целью такой гимнастики является укрепление спинной мускулатуры, которая в дальнейшем будет служить прочным каркасом для позвоночного столба. Упражнения лечебной физкультуры должны выполняться регулярно и под контролем (хотя бы в первое время) опытного инструктора. Сюда же можно отнести упрочняющее мышцы спины плавание, рекомендуемое практически всем пациентам с патологиями позвоночника. |
Хирургическое вмешательство в ткани спины при различных дорсопатиях практикуют довольно редко (менее 1% всех больных) и лишь в крайне тяжелых ситуациях (крупные межпозвонковые грыжи, внушительное смещение позвонков и пр.). Как правило, подобные операции сводятся к удалению патологических тканей (остеофитов, грыж и т.д.), установке имплантатов (например, искусственного диска) и/или фиксации проблемного участка позвоночного столба с помощью специальных пластин.
Лечение народными средствами
В отношении лечения дорсопатий средствами нетрадиционной медицины чаще всего используют различные растирки и компрессы, помогающие избавляться от болей и прочих дискомфортных ощущений в области спины.
Сабельник и пчелиный воск
Возьмите 2 ст. л. ранее мелко измельченной травы сабельника и залейте их 200 мл любого растительного масла (лучше всего подойдет нерафинированное). Кастрюлю с маслом и сабельником поставьте на слабый огонь и кипятите приблизительно 30 минут, периодически помешивая. Далее процедите отвар сквозь несколько слоев марли, внесите в него 50 грамм пчелиного воска и старательно все перемешайте. Приготовленную таким образом мазь дважды в сутки втирайте в пораженные зоны спины вплоть до исчезновения негативной симптоматики.
Черная редька
Натрите сырую черную редьку на средней терке и слегка отожмите ее, убрав лишнюю жидкость. Кожные покровы над проблемным участком спины обильно смажьте растительным маслом и положите сверху марлевую салфетку. Разложите на ее поверхности толстым слоем тертую редьку, накройте ее аналогичным отрезом марли и обмотайте эту часть тела теплой тканью (плед, пуховый платок и т.д.). Такой компресс держите на коже до момента возникновения сильного ощущения жжения. После этого снимите компресс, протрите место аппликации сухой салфеткой и вновь укутайте его теплой тканью.
Сирень
Сирень обыкновенная с давних времен с успехом применяется при болевом синдроме в районе спины. Для приготовления этого средства возьмите примерно 0,5 стакана свежих цветков этого растения и залейте их в стеклянной таре 500 мл водки. На протяжении 7-10-ти суток настаивайте данную смесь в темном месте, после чего процедите ее сквозь марлю и используйте при необходимости в качестве растирки. После растирания настойкой сирени болезненных мест спины лучше всего укутать их теплой тканью или полежать некоторое время под одеялом.
Пихтовое масло
Среди эфирных масел благотворным воздействием на ткани спины и больные суставы отличается пихтовое масло, которое проявляет отвлекающие, противовоспалительное и обезболивающее действие. В качестве наиболее эффективного способа применения этого средства рекомендуют делать с ним расслабляющий массаж или растирание проблемных участков спины с дальнейшим наложением на них согревающего компресса. Для этого 5-8 капель пихтового масла разводят 10 мл оливкового масла и в течение 20-30-ти дней используют вышеописанными способами.
Чеснок
Для приготовления чесночной примочки возьмите 300 грамм полностью очищенных долек чеснока, измельчите их с помощью мясорубки или чесночницы и поместите в темную стеклянную тару. Далее в получившуюся кашицу влейте 100 мл водки и 500 мл яблочного уксуса, плотно закройте тару крышкой и настаивайте все вместе на протяжении 3-х недель (периодически встряхивайте). По прошествии этого времени процедите настойку и используйте ее для наложения компрессов, которые следует держать на коже до ощущения сильного жжения.
Мед и горчичники
Средним слоем нанесите на больной участок спины свежий натуральный мед жидкой консистенции, накройте его несколькими слоями марли и сверху положите немного увлажненный горчичник (в зависимости от пораженной заболеванием зоны их может быть несколько). Укутайте данную область спины шерстяным платком или другой теплой тканью и держите компресс на коже максимум час (до сильного жжения). После снятия компресса очистите кожные покровы влажной салфеткой и проведите под одеялом еще некоторое время.
Одуванчик
В литровую стеклянную емкость положите недавно сорванные цветки одуванчика (приблизительно стакан) и залейте 500 мл водки. Плотно закупорьте емкость крышкой и на 10 дней поставьте ее в темное место для настаивания (периодически встряхивайте). В дальнейшем применяйте настойку для 3-4-х разового в сутки растирания проблемных районов спины.
Профилактика
Отдельно разделяют первичную (предупреждение возникновения патологий спины) и вторичную (предотвращение обострений и рецидивов существующего заболевания) профилактику дорсопатий.
- ограничение чрезмерных физических нагрузок на позвоночный столб и мышцы спины;
- регулярные занятия любительским спортом;
- общий активный и здоровый стиль жизни;
- регуляция собственного веса (предупреждение ожирения);
- полноценное питание в плане поступления в организм всех необходимых ему элементов;
- ношение удобной или ортопедической обуви;
- отказ от всех вредоносных привычек;
- правильная организация учебного/рабочего и спального места;
- предупреждение травматизации позвоночника и переохлаждения тела;
- эффективная и своевременная терапии всех развивающихся болезненных состояний.
- минимум ежегодный осмотр у врача;
- регулярные занятия соответствующей состоянию здоровья лечебной гимнастикой (включая плавание);
- нормализация массы тела (в случае присутствующего ожирения);
- корректировка рациона питания;
- исключение избыточных физических нагрузок;
- витаминизация и минерализация организма.
У детей
В последнее время дорсопатии все чаще преследуют подростков и даже детей младшей возрастной группы, что является следствием изменившегося образа их жизни, заключающегося в снижении физической активности и продолжительном нахождении в сидячей позе (учеба, компьютерные игры и пр.). Вследствие этого в первую очередь страдает именно детский позвоночный столб и мышцы спины, находящиеся в этом возрастном периоде в стадии активного роста.
В отличие от патологий позвоночника у взрослых пациентов, которые зачастую требуют продолжительной и разносторонней терапии, большинство проблем со спиной в детском возрасте решаются посредством регулярной гимнастики и правильной организации досуга и учебы. В этом случае главное не упустить подходящий момент для начала лечения и обратиться за врачебной помощью как можно раньше.
При беременности
Беременным женщинам также нелишне будет узнать, что это такое дорсопатия поясничного отдела позвоночника, поскольку во время вынашивания ребенка именно она наиболее часто беспокоит будущих матерей. В частности, это происходит за счет быстрого набора веса, перераспределения центра тяжести и резкого изменения гормонального фона. Лечение дорсопатий пояснично-крестцового отдела позвоночника при беременности осложнено, поскольку большинство применяемых в такой терапии медикаментозных препаратов запрещены в данном периоде жизни женщины. В подобной ситуации с болью в спине в основном придется справляться с помощью специальной гимнастики и неагрессивных наружных средств.
Последствия и осложнения
Возможные осложнения дорсопатий в первую очередь будут зависеть от существующего у пациента конкретного заболевания спины. В целом наиболее существенные негативные последствия патологий позвоночника происходят вследствие ущемления позвоночных кровеносных сосудов, нервных корешков и самого спинного мозга. Подобные обострения в недалеком будущем могут стать причиной развития множества серьезных патологических состояний (мышечная атрофия, гипертония, паралич конечностей, расстройства пищеварения, недержание мочи) и даже привести к инсульту.
Прогноз
Прогноз на течение дорсопатий определяется фактически диагностированной болезнью спины и степенью ее тяжести и потому варьирует в довольно широком диапазоне, начиная от полного выздоровления пациента и заканчивая его тяжелой инвалидизацией.
Список источников
- Федин А.И. Дорсопатии (классификация и диагностика). Атмосфера.Нервные болезни, 2002, №2, 2-8.
- Borenstein D. «Эпидемиология, этиология, диагностическая оценка и лечение поясничной боли». Междун. Медиц. Журнал, 2000, №35, с. 36-42.
- Алексеев В.В., Подчуфарова Е.В., Яхно Н.Н. Алгоритмы диагностики и лечения пациентов с болевыми синдромами в пояснично–крестцовой области // Боль. – 2006. – № 2. – С. 29–37.
- Богачева Л.А. Боль в спине: клиника, патогенез, организация первичной медицинской помощи: дис. . д-ра мед.наук. М., 1998.
- Вейн A.M. Болевые синдромы в неврологической практике. / A.M. Вейн, Т.Г. Вознесенская, А.Б. Данилов и др. – М.: МЕД пресс-информ, 2001. – 368с.
Образование: Окончил Винницкий национальный медицинский университет им. Н.И.Пирогова, фармацевтический факультет, высшее фармацевтическое образование – специальность «Провизор».
Опыт работы: Работа в аптечных сетях «Конекс» и «Биос-Медиа» по специальности «Фармацевт». Работа по специальности «Провизор» в аптечной сети «Авиценна» города Винница.
Как лечить дорсопатию поясничного отдела в домашних условиях

Дорсопатия поясничного отдела встречается часто, в основном она поражает людей в возрасте от 40-ка лет. По мере старения организма происходят различные дегенеративные дистрофические изменения. Однако в настоящее время дорсопатия поясничного отдела позвоночника все чаще диагностируется у молодых людей в возрасте 20 – 25 лет. Это связано со значительным изменением образа жизни современной молодежи. Отсутствие регулярных физических нагрузок, преимущественно сидячая работа и однообразное питание, основанное на рафинированных продуктах – все это потенциальные причины ранней дегенерации хрящевой ткани межпозвоночных дисков.
Дорсопатия пояснично-крестцового отдела – это дегенеративное дистрофическое поражение диска L5-S1, которые разделяет крестец и поясницу. На него приходится максимальный уровень амортизационной и физической нагрузки, передаваемой от любого движения человеческого тела. В период ремиссии дорсопатия пояснично-крестцового отдела позвоночника проявляется в виде тупой или ноющей боли, ощущения небольшой скованности движений. При обострении могут возникать признаки люмбоишиалгии, радикулита.
В этой статье рассказано о том, как лечить дорсопатию поясничного отдела в домашних условиях и на какие клинические признаки стоит обратить пристальное внимание. А также из материала можно почерпнуть сведения о том, какие потенциальные причины вызывают разрушение тканей позвоночника и с помощью каких признаков можно заподозрить неблагополучие в области поясничного отдела позвоночного столба.
Причины болезни дорсопатия поясничного отдела
Как болезнь дорсопатия поясничного отдела отнесена к патологиям опорно-двигательного аппарата. Суть заболевания заключается в том, что на фоне нарушения процесса диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска она обезвоживается и разрушается. В процессе развития остеохондроза выделяется несколько важных этапов:
- первичное обезвоживание хрящевой ткани может быть спровоцировано длительным статическим напряжением мышц, переохлаждением, воздействием психогенных стрессовых факторов, воспалением, травмой и т.д.;
- утрата способность усваивать жидкость при диффузном обмене с окружающими мышечными тканями может быть обусловлена отложением солей кальция, растрескивание и воспалением поверхности фиброзного кольца;
- с целью компенсации затрат жидкости фиброзное кольца забирает часть влаги из расположенного внутри него пульпозного ядра;
- студенистое тело пульпозного ядра утрачивает свою физиологическую массу и теряет способность обеспечивать равномерное распределение амортизационных и физических нагрузок;
- происходит снижение высоты межпозвоночного диска и он начинает выступать за пределы разделяемых им тел позвонков;
- при потере эластичности фиброзное кольцо подвержено растрескиванию, под воздействием значительной физической нагрузки происходит разрыв и формируется грыжа диска.
Таким образом, термин дорсопатия может быть отнесен к любому этапу развития остеохондроза поясничного отдела.
Основные причины этого заболевания – это:
- ведение малоподвижного образа жизни при котором на мышечный каркас спины и поясницы не оказываются регулярные и достаточные физические нагрузки;
- избыточная масса тела, которая на фоне недостаточно развитой мышечной ткани приводит к многократному увеличению оказываемой амортизационной нагрузки на позвоночный столб;
- неправильная организация спального и рабочего места, в результате чего происходит сдавливание хрящевых дисков и окружающих их тканей;
- искривление позвоночника и нарушение осанки, приводящее к неравномерному распределению нагрузки по площади межпозвоночных дисков;
- деформирующий остеоартроз тазобедренного или коленного сустава, приводящий к укорочению одной конечности и перекосу тазовых костей;
- неправильная постановка стопы (косолапость или плоскостопие);
- тяжелый физический труд, сопряженный с подъемом тяжестей;
- травмы спины (растяжения и разрывы связок и сухожилий, ушибы мышц с образованием гематом, переломы и трещины тел и остистых отростков позвонков).
Потенциальными факторами риска могут быть курение и употребление алкогольных напитков. Также часто патология развивается у лиц, вынужденных принимать кортикостероиды и некоторые другие лекарственные препараты.
Диагноз дорсопатия или остеохондроз поясничного отдела
Диагноз дорсопатия поясничного отдела может быть поставлен как по ряду клинических признаков, так и после проведения специального лабораторного обследования. При подозрении на дорсопатию или остеохондроз поясничного отдела назначается рентгенографический снимок. Он делается в разных проекциях. Затем врач сравнивает величину межпозвоночной щели, оценивает положение тел позвонков, состояние остистых и дугообразных отростков.
Диагноз дорсопатия поясничного отдела позвоночника может быть установлен при снижении высоты межпозвоночных дисков и при появлении неврологических клинических признаков. Снижение высоты межпозвоночных дисков соответствует второй стадии развития остеохондроза – протрузии. При этом фиброзное кольцо начинает выходить за пределы тел позвонков, оказывает компрессионное воздействие на окружающие мягкие ткани и корешковые нервы, которые через фораминальные отверстия отходят от структуры спинного мозга.
Дорсопатия или остеохондроз поясничного отдела позвоночника требуют дифференциальной диагностики. Для этого назначается МРТ обследование. С помощью него можно исключить болезнь Бехтерева, смещение тел позвонков, деформацию связочного и сухожильного аппарата, опухоли и многие другие патологические изменения в тканях позвоночного столба.
Симптомы дорсопатии поясничного отдела позвоночника
Первые симптомы дорсопатии поясничного отдела могут проявляться в виде периодически возникающих не острых болей после непривычной физической нагрузки. Напрмиер, если человек не занимается физическим трудом, но поработал на огороде, то в принципе на следующий день у него должны болеть мышцы, но не позвоночник. У людей которые страдают от дегенеративных дистрофических изменений в тканях дисков, болевые ощущения носят специфический характер. Они локализуются вдоль позвоночного столба. Сопровождаются скованностью движений. Усиливаются при попытке наклониться или выпрямить туловище. Мышцы в области поражения напряжены и болезненны на ощупь.
Если эти первые признаки проигнорировать, то они, безусловно, пройдут самостоятельно, без специального лечения, в течение 7 – 10 дней. Но это не будет означать, что заболевание прошло. Напротив, разрушение хрящевой ткани межпозвоночных дисков будет только усиливаться.
На стадии протрузии симптомы дорсопатии поясничного отдела позвоночника отличаются неврологическим уклоном:
- постоянное ощущение напряжения в области поясницы и крестца;
- скованность движений, особенно отчетливо проявляющаяся в первые часы после пробуждения;
- уменьшение амплитуды подвижности и гибкости позвоночного столба (проявляется в том, что человек не может полноценно наклониться вперед и достать пальцами до поверхности пола);
- парестезии, которые присутствуют как в районе поясницы, так и имеют тенденцию к распространению на область ягодиц, бедер и голени;
- иррадиация боли по ходу пораженного корешкового нерва (по бедру, голени, стопе, передней брюшной стенке);
- ощущение онемения кожных покровов в области поясницы, ягодиц, нижних конечностей, передней брюшной стенки);
- снижение мышечной силы в нижних конечностях, изменение походки, быстрая утомляемость ног при ходьбе на привычные расстояния.
При появлении подобных симптомов следует как можно быстрее обратиться к врачу. Своевременная диагностика позволит быстро и безопасно провести лечение дорсопатии и восстановить подвижность и работоспособность позвоночного столба.
Корешковый болевой синдром при дорсопатии
Вертеброгенная дорсопатия поясничного отдела позвоночника – это болезнь, при которой происходит тотальное разрушение всех тканей позвоночного столба. Сначала снижается высота межпозвоночных дисков, затем происходит рубцовая деформация связочного и сухожильного аппарата. Следом начинают разрушаться межпозвоночные суставы. Все эти процессы приводит к дисфункции позвоночника.
Дорсопатия поясничного отдела позвоночника провоцирует болевой синдром, обусловленный компрессией мягких тканей. Вторичный болевой синдром может возникать на фоне отечности мягких тканей при воспалительной реакции. Также боль может быть обусловлена чрезмерным статическим напряжением мышечного волокна.
Самый распространенный болевой синдром – корешковый, при дорсопатии поясничного отдела он сопровождается онемением в нижних конечностях, снижением их мышечной силы и чувством бегающих мурашек. Помощь при таком синдроме может быть оказана только врачом неврологом. Самостоятельно лечить корешковый синдром на фоне дорсопатии поясничного отдела позвоночника опасно. Может возникнуть стеноз спинномозгового канала с парализацией нижних конечностей. Особенно опасно отказываться от медицинской помощи при выпадении межпозвоночной грыжи.
Лечение дорсопатии в домашних условиях
В большинстве случаев лечение дорсопатии поясничного отдела позвоночника проводится амбулаторно. Госпитализация в стационар требуется только в том случае, если есть серьезный риск поражения структуры спинного мозга или если пациенту требуется экстренная хирургическая помощь.
Во всех остальных случаях лечение дорсопатии поясничного отдела проводится дома. Назначаются следующие препараты:
- нестероидные противовоспалительные средства для уменьшения воспаления и купирования боли;
- миорелаксанты – для снятия мышечного напряжения;
- сосудорасширяющие средства для улучшения микроциркуляции крови в очаге поражения;
- витамины группы В для восстановления повреждённого нервного волокна;
- хондропротекторы – для восстановления поврежденных участков межпозвоночных дисков.
Также в лечении дорсопатии пояснично-крестцового отдела используется массаж и лечебная физкультура, физиотерапия. Но назначаемого количества сеансов недостаточно для полного восстановления поврежденных тканей.
Отличные результаты показывает лечение дорсопатии пояснично-крестцового отдела позвоночника с помощью методов мануальной терапии:
- массаж и остеопатия восстанавливают микроциркуляцию крови и лимфатической жидкости, улучшают проницаемость и эластичность мягких паравертебральных тканей;
- лечебная гимнастика и кинезиотерапия купируют статическое напряжение мышц, повышают их тонус и работоспособность, восстанавливают процесс диффузного питания хрящевой ткани межпозвоночных дисков;
- рефлексотерапия позволяет активизировать скрытые резервы организма для быстрого восстановления всех поврежденных тканей;
- физиотерапия и лазерное воздействие ускоряют процесс выздоровления.
Если вы хотите полностью вылечить дорсопатию, то постарайтесь найти в своем городе клинику мануальной терапии. Большинство фармаколочгеиские препаратов не оказывает положительного действия, но причиняет вред здоровью пациента. Лечить остеохондроз можно без лекарственных препаратов и при этом получать положительный результат без вреда для организма. Официальная медицина назначает в основном симптоматическое лечение. Справляться с остеохондрозом она не может, поскольку не имеет в своем арсенале средств, способных восстановить поврежденные хрящевые ткани.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Дорсопатия: что это, симптомы, причины возникновения, диагностика, лечение дорсопатии и прогноз
Что это такое?
Дорсопатия (лат. dorsum — спина) — обобщенное определение, применяющийся для позиционирования не только всех возможных вариантов заболеваний позвоночника, но и поражений мягких тканей спины (паравертебральных мышц, связок и т.д.).
Общими признаками, которого являются боли в спине и ограничение подвижности позвоночника.
Причины дорсопатии
Основные причины возникновения заболевания:
- деформирование межпозвоночных дисков;
- инфекционные заболевания (такие как болезнь Бехтерева);
- эндокринные заболевания;
- травмы (переломы позвонка или ребер, вывихи суставов);
- повышенные физические нагрузки;
- мышечные спазмы (вызванные простудными заболеваниями, миозитом или регулярными длительными напряжениями);
- генетическая наследственность;
- врожденные патологии;
- сколиоз или спондилоартроз;
- остеохондроз шейного отдела позвоночника и грудной зоны.
Наиболее распространенной причиной дорсопатии является деформация межпозвоночных дисков, играющих важную амортизационную роль в организме человека.
В здоровых дисках находится несжимаемая жидкость, которая обеспечивает равномерное давление между позвонками, которое в совокупности с устойчивым тонусом мышц спины обеспечивает пропорциональное распределение нагрузок.
При нарушении работы даже одного элемента или процесса в этой системе нарушится баланс распределения нагрузок, что может привести к развитию патологии.
Причины дегенеративных процессов позвоночных дисков и окружающих его тканей:
- малое количество воды, а также микроэлементов в тканях, из-за чего диски истончаются, не выполняют свои функции;
- полученные на протяжении жизни травмы;
- воспалительные процессы, способные нарушить целостность тканей;
- повышенное давление на диски. Может быть вызвано слабой мышечной системой не соответствующей массе тела.
Эти факторы способствуют значительному сокращению межпозвонкового пространства и сужению каналов, проводящих кровеносные сосуды и нервные столбы. А в случае нарушения кровоснабжения ускорятся дегенеративные процессы, что проведет к развитию недуга.
Причины, ускоряющие патологические процессы:
- малоактивный образ жизни;
- слабый иммунитет а, следовательно, регулярные инфекционные; заболевания;
- поднятие тяжестей, неправильное расположение шейного отдела;
- не соблюдение режима и рациона питания, несоответствие веса, наличие ожирения.
Существующие типы дорсопатии
Деформирующая – это патология, ведущая к смещениям и изменениям в позвоночнике (см фото ниже). Данный вид дорсопатии не влияет на кольца межпозвоночных дисков.

Проявляется болью в груди. К ней относят следующие заболевания:
- остеопороз;
- кифоз;
- остеохондроз;
- спондилоартроз.
Цервикальная или дорсопатия шейного отдела позвоночника – наиболее часто встречающийся вид, который также называют шейным остеохондрозом.
Дорсопатия шейного отдела позвоночника проявляется болью в шее, переходящей в плечевой пояс и верхние конечности. Где затем происходит снижение чувствительности. Помимо этого заболевание сопровождается регулярной головной болью, тошнотой.
Дорсопатия грудного отдела позвоночника – способна привести к деформации позвоночного столба. Отличительной чертой данной патологии является отсутствие, каких- либо выраженных симптомов на первых стадиях заболевания. Именно по этой причине ее обнаружение происходит на последних стадиях развития. Наиболее распространенным, а зачастую и единственным симптомов является боль, которая бывает хронической и нарастающей при движениях, или периодической резкой.
Дорсопатия поясничного отдела позвоночника наблюдается у большинства взрослых людей. Именно при наличии дорсопатии поясничного отдела позвоночника межпозвоночные диски наиболее подвержены обезвоживанию. Характеризуется этот вид дорсопатии стреляющими болями в зоне малого таза, отражающимися на прямой кишке.
Стадии дорсопатии
Дорсопатия позвоночника включает в себя четыре стадии:
- I. На данной стадии единственным симптомом будет лишь легкий дискомфорт, а рентген не покажет никаких изменений.
- II. Происходят изменения костей позвоночника, межпозвонковых суставов и смежных позвонков. Как следствие происходит сдавливание окончаний нервов и сосудов, а боли усиливаются.
- III. Образуются межпозвоночная грыжа. А зачастую проявляется деформирующая дорсопатия, сопровождающаяся нарушением линии позвоночника. Характеризуется данная стадия стреляющей болью, слабостью мышц, гипотрофией.
- IV. Характерно уплотнение и смещение позвонков, приводящее к спазмированию и болезненному сокращению мышц, а иногда даже к ограничению подвижности отдельных сегментов.
Данные стадии свойственны все видам дорсопатии, начиная от шейного отдела и заканчивая дорсопатией пояснично крестцового отдела позвоночника.
Диагностика заболевания
Установить правильный диагноз довольно сложно. Для этого потребуется консультация специалистов и сдача большого количества анализов.
- сбор анамнеза: врач определяет характер, место локализации и частоту проявления болевых ощущений;
- первичный осмотр: позволяет визуально определить искривление позвоночника;
- рентген: позволяет изучить строение позвоночника;
- МРТ, КТ: с его помощью становится возможным исследовать слои позвонков и определить состояние близлежащих тканей;
- ЭКГ: проводят с целью исключить наличие патологии сердца;
- анализ крови: как клинический, так и биохимический;
- УЗИ сосудов;
- в отдельных случаях возможна консультация ортопеда, нейрохирурга.
Только после проведения всех вышеперечисленных процедур и наличии необходимых результатов анализов становится возможным поставить правильный диагноз.
Лечение дорсопатии
На сегодняшний день практически любой вид дорсопатии лечится консервативным путем.
К хирургическим методам прибегают в случае сильного разрушения межпозвоночных дисков и посттравматического спондилеза поясничного отдела позвоночника или др. спондилезов.
Этапы лечения включают:
- устранение болевого синдрома при помощи нестероидных обезболивающих. В случае сильных болей прописывается постельный режим, а пораженный участок позвоночника фиксируют специальным корсетом;
- предупреждение перехода болезни в хроническую форму;
- исключение риска повторения рецидива и реабилитация.
Медикаментозное лечение
Наиболее распространенные препараты для снятия болей:
- Нимесил – является нестероидным противовоспалительным препаратом (НПВП), эффективно устраняющим боль. Производится в виде порошка, суспензии или таблеток (для взрослых и детей). Принимается на протяжении 15 дней 2 раза в сутки.
- ДИП рилиф, Долобене – применяется при слабых болях. Изготавливается в виде мазей и гелей.
- Нанопласт Форте – обезболивающий пластырь. Закрепляется на 12 часов на протяжении 9 дней;
- Капилар – препарат способствующий укреплению кровоснабжения.
На стадии ремиссии принимают хондропротекторы (Алфлутоп и Румалон). Также при лечении, в обязательном порядке прописывают витаминные комплексы, содержащие кальций, витамин Д и витамины группы В.
Для снятия нервного напряжения, вызываемого постоянной болью, следует принимать успокоительные медикаменты растительного происхождения.
Физиотерапия
Физиотерапевтические методы лечения включают:
- Лечебную физкультуру – зачастую является главным компонентом лечения. Проводится исключительно под контролем специалиста.
- Массаж – назначение курса становится возможным только после полного устранения болевого синдрома;
- Мануальная терапия – помогает снять напряжение мышц;
- Физиотерапия – а именно такие процедуры как дарсонвализация и электрофорез.
Хирургический метод
К нему прибегают только в случае запущенной формы заболевания, когда полностью отсутствует эффект от других методов лечения (таблетками или фитотерапии).
Основные показатели для его использования: наличие прогрессирующего пареза или паралича, наличие нарушений в работе органов малого таза, усиленный болевой синдром.
Народные методы лечения дорсопатии

Народные методы могут лишь усилить действие лекарственных препаратов, но никак не полностью заменить их.
В большинстве случаев они представляют собой различные компрессы, растирки, примочки.
Наиболее эффективные рецепты:
- капустный лист и мед – компресс фиксируется теплым платком в месте болезненных ощущений и способствует быстрому устранению болей;
- чеснок – помогает устранить боли и воспаление. Растолченный чеснок помещается на кусочек натуральной ткани, и в виде компресса держится 5 минут, затем кожу тщательно растирают растительным маслом.
- сельдерей – в виде раствора для внутреннего применения. Приготовление: измельченный корень сельдерея заливается 500 мл теплой воды, после чего отстаивается на протяжении 12 часов. Затем раствор процеживают и принимают 3 раза в день по 15 мл. Он не только устраняет болезненные ощущения, но и наполняет организм минералами и микроэлементами.
Профилактические меры
Такое заболевание как дорсопатия является довольно серьезным и проблемным для лечения, поэтому намного проще придерживаться не сложных правил для профилактики. Их выполнение должно быть регулярным и правильным.
- гимнастика, ЛФК – регулярное выполнение специальных упражнений с непосредственным участием позвоночного столба (легкие наклоны, повороты туловища);
- режим – отказаться от поднятия тяжелых предметов, небольшие разминки для спины несколько раз в день;
- активный отдых – наиболее действенным вариантом является плавание, способствующее расслабить мышцы позвоночника;
- питание – должно быть правильным, способным обогатить организм всеми необходимыми витаминами;
- контроль веса – наличие лишних килограммов станут лишней нагрузкой на позвоночник;
- одежда – одеваться нужно в зависимости от погоды, чтобы не допустить переохлаждения;
- вредные привычки – стоит полностью отказаться, т.к. они значительно повышают риск появления дорсопатии.
Последствия и осложнения
Если диагнозе «дорсопатия» вовремя не принять необходимые меры или же прервать лечение, то это приведет к трагическим последствиям. Таким как непрекращающиеся боли, прогрессирующие параличи, снижение чувствительности, нарушения кровообращения мозга, а впоследствии и к инвалидности.
Прогноз
Они являются положительными, но только при прохождении полного лечения под контролем квалифицированных специалистов, и соблюдении необходимых правил на протяжении всей последующей жизни.
Осуществление неправильного лечения грозит усугублением ситуации. Поэтому при дорсопатии любого вида необходим правильно подобранный курс лечения.
После завершения терапии необходимы регулярные осмотры у врача и строгое соблюдение всех рекомендаций.
Видеозаписи по теме
Что такое дорсопатия поясничного отдела позвоночника и в чем заключается лечение
Дорсопатия является обобщающим термином, подразумевающим патологические состояния позвоночного столба и его соединительной ткани с одинаковыми или схожими проявлениями. Несмотря на то, что пояснично-крестцовые диски самые плотные из всех, позвонки данного сегмента в большей степени подвержены перенапряжению.
Дорсопатия поясничного отдела позвоночника: что это такое и какими проявлениями характеризуется данное заболевание?
Особенности патологии
Под дорсопатией понимается совокупность заболеваний костной и мышечной структур, а также связочного аппарата, для которых характерна болезненность в спине.
В зависимости от патогенеза, дорсопатия поясничного и крестцового отделов имеет несколько видов:
- Травматические дорсопатии – возникают на фоне смещения позвонков в результате различных заболеваний или повреждений;
- Деформирующие дорсопатии – развивающиеся при разрушении или смещении межпозвонковых дисков (остеохондроз, патологические искривления: кифоз, лордоз, сколиоз).

Причины возникновения
Дегенеративные изменения структуры хряща с течением времени распространяются и на позвонки, связочный аппарат и межпозвонковые диски. Тяжесть состояния зависит от длительности и характера негативного воздействия.
Причин подобной патологии множество, однако, основными считаются:
- Ненормированные нагрузки;
- Гиподинамия (малоподвижность);
- Наличие сколиоза, кифоза, лордоза;
- Травмы и новообразования позвоночника;
- Туберкулез;
- Ожирение.

Провоцирующие факторы
Риск позвоночной дорсопатии существенно увеличивается при наличии следующих факторов:
- Генетическая предрасположенность;
- Неудобное положение тела;
- Резкая смена физической нагрузки;
- Интенсивные нагрузки за короткий временной промежуток;
- Несбалансированное питание;
- Пристрастие к сигаретам и спиртному;
- Эндокринные и гормональные патологии;
- Увеличение нагрузки на позвоночник в период вынашивания плода.

Следует отметить, что воздействие исключительно одного отрицательного фактора наблюдается крайне редко. Как правило, заболевание провоцирует совокупность негативных аспектов.
Специфика болевых ощущений
Пояснично – крестцовая дорсопатия в большинстве клинических случаев проявляет себя определенным симптомом и лишь изредка диагностика может быть затруднена из-за ряда неспецифических симптомов.
Проявления дорсопатии поясницы характеризуются такими синдромами, как:
- Рефлекторный. В медицинских кругах именуется люмбаго, а в народе — «прострелом». Для него характерно возникновение внезапной и резкой боли в пояснице во время выполнения физической нагрузки или на фоне интенсивных движений. Появление синдрома обозначает начальную степень такой патологии, как остеохондроз. Со стороны проявление синдрома выглядит, будто человек замер в одном положении от боли, а последующие движения ее лишь усиливают. Затем к болезненности добавляется напряжение мышц в пояснично – крестцовом отделе.
- Компрессионный синдром. Из-за очага формирования его называют корешковым. Синдром отличается нехарактерной совокупностью проявлений, которые развиваются на фоне сдавления нервных корешков спинного мозга. Болевые ощущения при этом локализуются в различных местах, что значительно затрудняет диагностику заболевания.
Характерные проявления
Одним из характерных симптомов дорсопатии считается боль местного характера, то есть в области спины и поясницы, которая способна ослабевать или нарастать при изменении положения тела. Дальнейшее проявление болезненности и ее характер могут обозначать конкретный диагноз.
Различают следующие виды болей:
- Острая – отличается «простреливающим» характером и появляется в поясничном отделе спины;
- Тупая – появляется при ходьбе или присутствует постоянно во время движения и стихает при нахождении комфортной позы;
- Мышечный спазм – проявляется возникновением судорог в нижних конечностях, их онемением. Данные боли легко спутать с ущемлением нерва.
Диагностические принципы
На первичном осмотре доктор проводит сбор жалоб и общего анамнеза, на основании которых устанавливаются:
- Локализация боли и ее возможная иррадиация;
- Усиление болезненности при движении и стихание в положении покоя;
- Наличие в анамнезе заболеваний и травм позвоночника, а также злокачественные и доброкачественные новообразования;
- Психологическое состояние пациента.
Визуальное обследование направлено на то, чтобы диагностировать инфекционные и воспалительные процессы, а также соматические патологии, которые могут проявлять себя болевыми ощущениями в позвоночнике.
При проведении неврологического обследования оцениваются эмоциональное состояние пациента, выявляется возможное развитие параличей, выпадения рефлексов, парезы и нарушения чувствительности. Проверяется амплитуда движений в конечностях, объем подвижности в позвоночнике и местная болезненность.
Затем назначаются дополнительные инструментальные исследования, которые позволяют установить или опровергнуть дорсопатию поясничного отдела позвоночника:
- Рентгенография позвоночного столба в разных проекциях;
- Компьютерная или магнитно-резонансная томография позвоночника;
- Общий и биохимический анализы крови.
Результаты обследований обеспечивают постановку верного диагноза и дальнейшее назначение терапии.
Лечебные мероприятия
Различают три формы течения дорсопатии, в зависимости от которых проводится лечение:
- Острая (до 2,5 – 4 недель);
- Подострая (от 4 до 12 недель);
- Хроническая (свыше 13 недель).
Дорсопатия в остром периоде
Лечение данного периода расписывается буквально по дням для достижения желаемого результата:
- С момента начала по третий день заболевания обязателен к соблюдению постельный режим. Лежать необходимо на жесткой, прямой поверхности, а для уменьшения болей носить ортопедический корсет. Пациенту назначаются инъекции миорелаксантов, препараты нестероидного противовоспалительного ряда, а также проводится блокада для снятия болевого синдрома.
- С четвертого дня пациенту разрешается понемногу вставать. До десятого дня болезни показано продолжение применения миорелаксантов и подключение физиотерапевтических методов лечения (несложный комплекс ЛФК).
- С одиннадцатого по двадцатый день заболевания проводятся физиопроцедуры по назначению, массаж и слегка увеличивается двигательная активность пациента. В данный период рекомендовано прибегнуть в помощи мануального терапевта.
- С двадцать первого дня заболевания позволительна умеренная физическая активность и лечебная гимнастика. По тридцать первый день болезни обезболивающие препараты применяются по мере необходимости.
При данном заболевании категорически недопустимо самолечение и всецелое доверие нетрадиционной медицине.
Выбор необходимых процедур и медикаментов осуществляется только лечащим врачом.
Обострение хронического течения
В данном случае применяются следующие лекарственные средства:
- Миорелаксанты;
- НПВП;
- Хондропротекторы;
- Местная обезболивающая терапия с использованием мазей, таблеток, блокады.
По мере стихания болевого синдрома в период обострения назначаются немедикаментозные методики, направленные на увеличение физической активности, коррекцию психоэмоционального состояния с целью формирования у пациента нового двигательного стереотипа:
- Массаж. Выполняется массирование спины в зоне повышенной напряженности;
- Устранение сдавления нерва при помощи подводного или сухого вытяжения, занятий на специальных тренажерах, мануальной терапии;
- Физиотерапия (электрофорез, магниты);
- Иглоукалывание.
Лечение в стадии ремиссии
Терапевтическое воздействие на данном этапе направлено укрепление мышечного и связочного аппаратов позвоночного столба, а также восстановление стабильной активности:
- Применение хондропротекторов в течение длительного периода;
- Укрепляющая лечебная гимнастика;
- Правильное питание;
- Ежегодное санаторно – курортное лечение.
Дорсопатия пояснично – крестцового отдела в период ремиссии должна лечиться не как болевой симптом, а как серьезное заболевание. Такой подход во многом определяет количество обострений.
Профилактика
Такая патология, как поясничная дорсопатия, и ее лечение в большинстве случаев определяется профилактическими мероприятиями. Меры по предупреждению дорсопатии не так сложны, как кажется, и потребуют серьезных физических и временных затрат:
- Превратить занятия спортом в регулярное времяпрепровождение, что позволит значительно снизить вероятность повреждения мышц спины. Упражнения следует выполнять правильно, чтобы не причинить вреда своему организму. Важно во всем соблюдать меру, а в спорте – особенно;
- Занятия в бассейне и плавание способствуют укреплению мышц позвоночника, равномерному распределению избыточной нагрузки на поясницу;
- Поддержание оптимальной массы тела для предупреждения разрушения хрящевых структур вследствие повышения нагрузки на позвоночник;
- Сбалансированное питание гарантирует обеспечение организму необходимого комплекса полезных веществ. Наряду с лечебной гимнастикой, оно способствует укреплению мышечных волокон, поддерживающих позвоночный столб;
- Регулярное посещение массажного кабинета способствует улучшению микроциркуляции и улучшает кровообращение в целом. Массаж обеспечивает усиленное снабжение связок и мышц необходимыми питательными компонентами.

Важно понимать, что диагностировать пояснично – крестцовую дорсопатию, назначить оптимальное лечение и перечень реабилитационных мероприятий под силу только грамотному специалисту.
Любая патология позвоночного столба способна привести к непредвиденному исходу, который зачастую может угрожать привычной активности человека. Дорсопатия – серьезное заболевание совокупности структур позвоночной системы с аналогичной симптоматикой для различных диагнозов.
Поэтому при первых появившихся «звоночках» в области пояснично – крестцового отдела позвоночника следует записаться на прием к специалисту, чтобы в дальнейшем не пришлось лечить нежелательные осложнения.
В статье «Что такое дорсопатия поясничного отдела позвоночника и в чем заключается лечение» использованы материалы:
http://sustavi.guru/dorsopatiya-poyasnichnogo-otdela-pozvonochnika-chto-eto-takoe.html