- от автора Jose
Как лечить постинъекционный флебит на руке после катетера и воспаление поверхностных вен нижних конечностей (ног)
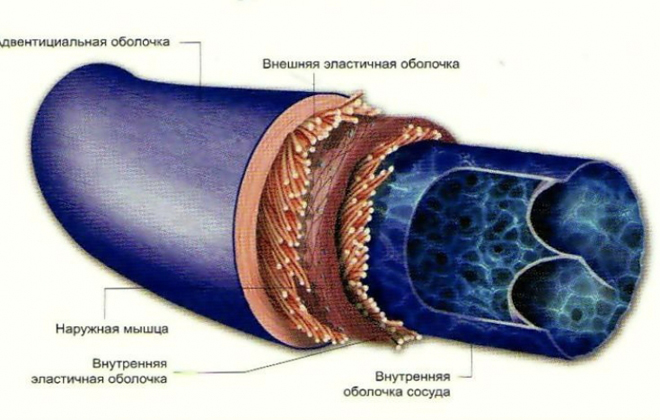
Вены являются частью сердечно-сосудистой системы. Это сосуды, по которым кровь течет от различных органов к сердцу. Стенка вен образована тремя слоями: наружным, средним (состоит из гладкой мышечной ткани) и эндотелием. Флебит — это воспалительное заболевание вен. Чаще всего оно развивается на фоне варикозной болезни нижних конечностей. Сочетание воспалительного процесса с образованием в просвете сосуда тромба называется тромбофлебитом.

Причины
Воспаление вен могут спровоцировать:
- Варикозная болезнь нижних конечностей. Эта патология протекает в хронической форме и сопровождается застоем венозной крови, истончением сосудов, их расширением, увеличением просвета и формированием узлов. Факторами риска развития варикозной болезни являются сидячий образ жизни, стоячая работа, тяжелый физический труд, нарушение работы клапанов вен, запор, ожирение, гормональные расстройства, ношение тесной обуви и неудобного белья. При отсутствии лечения расширенные вены воспаляются и образуются тромбы.
- Химические и термические ожоги.
- Медицинские манипуляции. Развитие флебита на руке возможно после инъекций и после катетера. В данном случае возникает постинъекционный флебит.
- Открытые раны с инфицированием мягких тканей.
- Инфекционные заболевания. Наиболее часто флебит вены на ноге вызывают стрептококки.
- Пиодермии (гнойничковые заболевания).
- Абсцессы.
- Осложнения после родов. Могут стать причиной застойных процессов в нижней части тела и воспаления сосудов.
- Аллергическая реакция. Сосуд воспаляется при повторном контакте с аллергеном после предварительной сенсибилизации организма.
- Острый аппендицит. Является главной причиной пилефлебита.
Предрасполагающими факторами поражения вен на ногах и руках являются переохлаждение, курение, нарушение работы иммунной системы, недостаточная двигательная активность, патология сердечно-сосудистой системы, нарушение свертывания крови и отягощенная наследственность.
Симптоматика
При флебите симптомы и лечение должен знать каждый врач. Клиническая картина определяется локализацией патологического процесса и формой заболевания.
Поверхностная форма
Наиболее часто диагностируется поверхностный флебит. При нем воспаляются сосуды, которые расположены неглубоко в области ног. Признаками флебита нижних конечностей являются:
- Болезненность. Она ощущается при пальпации.
- Боль. Данный симптом появляется при воспалении в сочетании с тромбозом. Боль может возникать при активных движениях. Причиной является раздражение нервов рядом расположенных тканей. В самих венах болевые рецепторы отсутствуют.
- Напряжение сосуда.
- Наличие плотных сосудистых тяжей и узлов (при сопутствующей варикозной болезни).
- Припухлость. Она локальная. Отечности всей конечности не наблюдается. Данный симптом возникает вследствие застоя крови, пропотевания сосудов, выхода плазмы в межклеточное пространство и нарушения оттока лимфы.
- Покраснение и уплотнение кожи.
- Наличие красных полос.
- Повышение местной температуры. Пораженный участок становится горячим на ощупь. Причины — усиленный кровоток в капиллярах и ускорение обменных процессов.
- Повышение общей температуры тела. Данный симптом наиболее сильно выражен при инфекционной природе заболевания. Чаще всего температура не превышает 38ºC. При сопутствующих гнойных процессах возможна сильная лихорадка. Этот симптом характерен для острого поверхностного флебита.
- Слабость.
- Недомогание.
При хроническом течении флебита симптомы возникают периодически, а между ними наблюдаются промежутки в виде ремиссии.
Острое поражение
При остром воспалении вены симптомы появляются внезапно. Данная патология характеризуется локальными и общими признаками в виде ухудшения общего состояния больного человека. Особенностями острого флебита глубоких вен являются:
- выраженный отек;
- боль;
- повышение температуры тела;
- отсутствие уплотнения тканей и красноты;
- молочно-белый оттенок кожи.
Данная патология часто переходит в острый тромбофлебит глубоких вен.
Пилефлебит
При пилефлебите поражается воротная вена. Этот сосуд собирает кровь от органов брюшной полости. Симптомами данной патологии являются:
- боль в области живота (ее характер зависит от основного заболевания);
- симптомы интоксикации в виде слабости, озноба, недомогания и лихорадки;
- боль в правом подреберье;
- диспепсические расстройства (частый, жидкий стул, рвота, тошнота, отсутствие аппетита);
- желтушность кожи (возникает вследствие образования абсцессов);
- признаки портальной гипертензии в виде метеоризма, увеличения селезенки, отеков лодыжек, увеличения в размере живота, желудочно-кишечных кровотечений, кровавой рвоты, мелены (черного стула с примесью крови) и просвечивающих вен в области живота.
Мозговая форма
Наиболее опасно воспаление вен в области головного мозга. Симптомами этой патологии являются:
- головная боль (усиливается в горизонтальном положении тела);
- повышение АД;
- отеки под глазами (появляются при сопутствующем тромбозе);
- головокружение;
- тошнота;
- оглушенность;
- шум в голове.
В тяжелых случаях (при остром тромбофлебите) появляются очаговые симптомы в виде двигательных расстройств (парезов) и судорожных припадков. Также возможны зрительные расстройства.
Диагностика
Проще всего выявить постинъекционный флебит. Он развивается на месте установки катетера, внутривенных инъекций или пункции. Флебит на руке, ноге и других участках тела помогают выявить следующие исследования:
- осмотр;
- пальпация;
- коагулограмма;
- флебография (рентгенография с введением контрастного вещества);
- тромбоэластограмма;
- общий и биохимический анализы крови;
- УЗИ органов брюшной полости (при подозрении на пилефлебит);
- допплерография;
- сцинтиграфия;
- компьютерная томография;
- дуплексное сканирование.
Обязательно проводится опрос пациента.
Чем и как лечить
Лечение флебита комплексное. Схема терапии зависит от причин воспаления. При поражении поверхностных вен помощь оказывается в амбулаторных условиях. В более тяжелых случаях требуется госпитализация. Главными методами лечения этой сосудистой патологии являются:
- Устранение первопричины (лечение основного заболевания).
- Обеспечение покоя.
- Придание конечности возвышенного положения (эффективно при поражении сосудов ног).
- Физиопроцедуры (УВЧ-терапия, иглоукалывание, рефлексотерапия, грязевые ванны, магнитотерапия, инфракрасное облучение).
- Нормализация вязкости венозной крови.
- Применение медикаментозных средств.
- Ношение компрессионного трикотажа. Требуется после исчезновения острой симптоматики. Данный трикотаж позволяет создать давление на воспалившийся сосуд и нормализовать отток крови. Используются компрессионные колготки, чулки и носки. Альтернативной является эластическое бинтование конечности.
- Ношение специальной ортопедической обуви. Требуется, если воспалилась вена на ноге в области стопы.
- Применение средств народной медицины.
- Местные процедуры (повязки с гепариновой мазью). Показаны при тромбофлебите.
- Лечебная физкультура (ЛФК). Эффективна при сопутствующей варикозной болезни ног.
- Дезинтоксикация. Показана при тяжелых формах заболевания (пилефлебите). Терапию после капельницы продолжают.
- Полноценное питание.
- Хирургическое вмешательство и малоинвазивные процедуры.
Хирургическое лечение
При развитии флебита лечение может включать хирургическое вмешательство. При воспалившейся воротной вене на фоне аппендицита или воспаления желчного пузыря требуются холецистэктомия и аппендэктомия. При флебите поверхностных вен операция чаще всего не требуется. В остальных случаях могут проводиться следующие вмешательства:
- операция Троянова-Тренделенбурга (показана при восходящем тромбофлебите);
- склеротерапия;
- лазерное вмешательство;
- флебэктомия и минифлебэктомия (проводятся при варикозной болезни).
Медикаментозная терапия
В лечении флебита нижних конечностей используются следующие лекарства:
- Антибактериальные средства. Показаны при нагноении тканей.
- НПВС (Кетонал, Кетопрофен, Фламакс Форте). Эффективны при воспалении вен на руке или ноге с выраженным болевым синдромом.
- Препараты местного действия (Вольтарен, Долгит, Индовазин).
- Венотонизирующие средства (Флебофа, Вазокет, Флебодиа 600, Флебавен, Троксевазин, Троксерутин, Детралекс, Венарус).
- Антигистаминные средства (Супрастин, Тавегил). Показаны при аллергической природе флебита.
- Препараты, нормализующие микроциркуляцию (Пентоксифиллин, Трентал).
- Нейропротекторы. Показаны при церебральной форме заболевания.
- Антикоагулянты и антиагреганты (Курантил, Кардиомагнил, Тромбо Асс, Гепарин, Клопидогрел). Уменьшают вязкость крови, повышая ее текучесть.
- Препараты местного действия, эффективные при тромбозе (Гепариновая мазь).
Лечить флебит лекарствами необходимо с учетом их переносимости человеком и противопоказаний.
Средства народной медицины
При флебите вены на руке лечение может включать применение средств народной медицины в форме компрессов, примочек, отваров и настоев. Наиболее часто используются:
- смесь на основе масла арники с уксусом (наносится на неповрежденную кожу);
- кора дуба (из нее можно делать отвар для приема внутрь);
- настой гинкго билоба;
- настой хвоща полевого (принимается внутрь);
- мякоть ананаса;
- отвар шишек хмеля;
- настой на основе листьев клевера и донника.
При воспалении вен лечение народными средствами является дополнением к медикаментозной терапии. Оно проводится с разрешения лечащего врача.
Рацион питания
Если в области вены воспаление, то нужно придерживаться диеты. Требуется обогатить меню продуктами, разжижающими кровь и укрепляющими сосуды (морской капустой, цитрусовыми, томатами, смородиной и другими ягодами, морепродуктами, луком, чесноком, кисломолочными продуктами и орехами). Необходимо ограничить потребление кресс-салата, шпината, листовой капусты и печени, т. к. они богаты витамином K (он способствует усилению свертывания крови).
Последствия
Постинъекционный флебит и другие формы заболевания могут привести к следующим осложнениям:
Они развиваются в том случае, если лечение воспаления вен на ногах проводится несвоевременно или не в полном объеме.
Профилактика
Чтобы предупредить воспаление вен нижних конечностей, необходимо:
- не переохлаждаться;
- исключить травмы;
- больше двигаться;
- меньше времени проводить стоя и сидя;
- своевременно лечить варикозную болезнь;
- есть больше фруктов, ягод и овощей;
- соблюдать правильную технику инъекций и катетеризации вен;
- лечить гнойничковые и другие инфекционные заболевания;
- исключить контакт с аллергенами;
- предупреждать развитие холецистита и аппендицита.
Вторичная профилактика включает своевременное лечение постинъекционного флебита.
Постинъекционный флебит вены на руке: лечение флебита после катетера

Диагностика
Квалифицированный флеболог способен не только поставить точный и правильный диагноз, но и установить причину развития заболевания, чтобы назначить адекватное лечение. Для того чтобы диагностировать острый постинъекционный флебит, бывает достаточно визуального подробного осмотра.
Во время его проведения врач обратит внимание на жалобы пациента, изменение его общего состояния и появление симптомов развивающегося воспаления внутренней поверхности вены.
- болезненность;
- напряженность;
- заметная отечность;
- местное повышение температуры.
Выбирая метод терапии и наиболее эффективные из лечебных мероприятий, флебологи уделяют особое внимание особенностям заболевания. Процесс может протекать как в острой, так в хронической форме, и каждая из них требует особого подхода.
Диагностика хронической формы недуга осложняется длительным течением заболевания и наличием сопутствующих болезней. Для постановки точного диагноза требуется не только подробное исследование крови на свертываемость, уровень содержания лейкоцитов и тромбоцитов, но и инструментальное обследование.
Подтвердить наличие хронического воспаления стенок сосуда после инъекций или катетеризации может ультразвуковое исследование.
Чаще всего к специалистам обращаются больные, которым впоследствии ставится диагноз постинъекционный флебит вены на руке.
- узлы и шишки на участках расширения вен;
- пораженный заболеванием сосуд расширен и увеличен в размере;
- боль в руке распространяется от кисти до подмышечной впадины;
- ткани отечны;
- любые движения рукой, особенно ее подъем, очень болезненны.
Избежать тромбофлебита поможет только своевременное и адекватное лечение.
Терапевтические мероприятия
Лечение постинъекционного флебита чаще всего происходит консервативно.
Врачи могут использовать следующую схему:
- Нестероидные противовоспалительные медпрепараты. Одними из популярных считаются: Нимесулид и Ибупрофен.
- В случае сильного воспалительного процесса в лимфатических узлах может применяться антибактериальная терапия.
- Антикоагулянты, делающие процесс кровотока ускоренным.
- Местная терапия на основе мазей, компрессов.
- Эластичный бинт, который поможет восстановить кровоток.
Очень часто воспалительные процессы появляются после катетера. При подобных обстоятельствах наблюдается присоединение инфекции.
Медикаментозная терапия будет состоять из медпрепаратов, которые:
- блокируют воспалительный процесс в области катетеризации;
- снимают спазмы и гипертонус стенок вены;
- нормализируют венозный кровоток;
- стабилизируют вязкость крови;
- предотвращают появление тромбов;
- устраняют отёчность после капельницы;
- нормализуют тонус мускулатуры мышц в области воспалительного процесса.
Если данные виды лечения не приносят желаемого результата и в области воспалительного процесса начало гноиться, то потребуется более радикальный метод – хирургическое вмешательство.
Флебит вены на руке после катетера: лечение, симптомы, причины и диагностика
Венозный катетер – медицинское изделие, предназначенное для регулярного, длительного внутривенного введения лекарственных средств пациенту. После его установки не нужно постоянно делать пункцию сосуда для капельной или струйной подачи медикамента, что считается главным преимуществом катетера. При несоблюдении правил асептики, использовании неверных концентраций препарата развивается флебит вены на руке, лечение которого нельзя откладывать на потом.
Почему развивается постинъекционный флебит

Заболевание появляется на фоне нарушения целостности венозной стенки при установке катетера. Но это не означает, что каждая подобная манипуляция заканчивается воспалением сосуда. Постинъекционный флебит возникает при наличии следующих факторов риска:
- установка катетера на долгий период;
- неверный расчет дозы медикамента, вводимого через катетер;
- несоблюдение принципов асептики и антисептики;
- использование дешевого, некачественного медицинского инструментария;
- быстрое введение лекарства.
Часто флебит вены на руке после катетера провоцируется самостоятельной установкой медицинского изделия в домашних условиях. Пациенты, не имеющие опыт в проведении подобных манипуляций, надеются на собственные силы и игнорируют последовательность действий, принципы обеззараживания и прочие нюансы.
Патология бывает нескольких разновидностей:
- перифлебит — вовлечение в воспалительный процесс тканей, окружающих пораженную вену;
- панфлебит — повреждение всех слоев сосуда;
- эндофлебит — воспаление исключительно эндотелия (внутреннего слоя вены).
Если флебит вены на руке не был замечен на ранних стадиях, или пациент затягивал с лечением, формируется определенная клиническая картина заболевания и дальнейшие осложнения.
Симптомы заболевания

Первые признаки воспаления появляются в первые 24 часа, симптомокомплекс включает следующие изменения:
- боль при сгибании, разгибании или повороте руки, иррадиирующая в подушечки пальцев, плечо;
- уплотнение тканей, расположенных недалеко от места постановки венозного катетера;
- изменение цвета кожных покровов от легкого покраснения до бордового или синюшного оттенка;
- нарастание отека тканей.
При отсутствии адекватной терапии на третьи или четвертые сутки пациент не способен двигать рукой из-за выраженного болевого синдрома. Нарастает температура тела до 39-40°С, возникают жалобы на головные боли, слабость, утомляемость, озноб.
Через неделю при неблагоприятном течении флебита воспаление охватывает не только близлежащие ткани, но и переключается на подмышечные лимфатические узлы. Стенки пораженной вены нагнаиваются, что требует оперативного вмешательства.
Принципы диагностики

При выявлении перечисленных симптомов важно незамедлительно обратиться к доктору. Лечением данной патологии занимается флеболог, при его отсутствии может проконсультировать хирург (ангиохирург).
Предварительный диагноз ставится на основании жалоб больного, анамнеза заболевания, а также данных общего осмотра, при котором отмечается изменение цвета кожного покрова, припухлость, а при надавливании или попытке согнуть руку – выраженная боль.
Для уточнения врачебных предположений пациента отправляют на лабораторно-инструментальное обследование. Диагностика флебита вены включает несколько пунктов:
- общий, биохимический анализ крови и мочи;
- коагулограмма (исследование свертываемости крови);
- УЗИ измененной области;
- реже — рентгенография.
Назначение магниторезонансной, компьютерной томографии в большинстве случаев нецелесообразно, все необходимые данные можно получить более доступными и распространенными методами.
Лечение флебита вены на руке

При устранении постинъекционного флебита врачи прибегают к методам консервативной терапии, однако, при развитии осложнений требуется хирургическое вмешательство.
В процессе лечения воспаления вены используют несколько групп медикаментов:
- антибактериальные препараты широкого спектра действия при подтверждении бактериальной этиологии;
- нестероидные противовоспалительные средства (НПВС) — Нимесулид, Парацетамол как жаропонижающее, Кеторол;
- лекарства, укрепляющие венозную стенку и увеличивающие скорость кровотока — Троксевазин;
- фибринолитики при склонности к образованию тромбов — Урокиназа;
- антиагреганты и антикоагулянты — Варфарин, Аспирин, Гепарин.
Допускается пероральное, и парентеральное (внутримышечное, подкожное) введение препаратов, а также местное применение повязок с мазями, гелями, полуспиртовых компрессов, но только после консультации специалиста.
Для устранения остаточных явлений флебита разрешено применять методы физиотерапии. Наибольшим эффектом обладает рефлексотерапия, УФО, УВЧ, ионофорез. При усилении воспалительного процесса подобное лечение противопоказано, возможно только прикладывание холода на место поражения.
При неэффективности консервативных методов, резком ухудшении самочувствия пациента и развитии осложнений требуется операция на верхней конечности. В ходе хирургического вмешательства иссекаются некротизированные участки тканей, убираются полости с гноем. Восстановительный период составляет 14-21 день. В этот период необходимо создать полный покой, руку положить на валик или любую другую возвышенность. На 2 день разрешается заматывать рану бинтом с дезинфицирующей мазью.
Последствия и как их избежать

Наиболее распространенным и опасным осложнением флебита вены на руке после катетера считается тромбофлебит. Состояние подразумевает формирование тромба, закрывающего просвет воспаленной вены. Этому способствует повышение густоты крови, замедление ее продвижения по сосудам.
Патология приводит к ухудшению венозного оттока, отеку конечности, увеличению выраженности болевого синдрома. В определенный момент тромб может оторваться, попасть в иной сосуд, питающий ткани. Как итог — гипоксия, гибель клеток и присоединение симптомов интоксикации.
Еще одним осложнением флебита становится абсцесс или флегмона. Понятия отличаются лишь отсутствием или наличием четких границ поражения тканей. В клинической картине на первый план выходит повышение температуры тела, озноб, головная боль. При пальпации область горячая, с участками размягчения, что говорит об образовании полости с гноем. Оба состояния лечить хирург, показана операция на конечности.
Для того чтобы избежать негативных последствий необходимо соблюдать следующие рекомендации:
- следить за собственным состоянием и при первых признаках болезни обращаться к врачу;
- регулярно обрабатывать катетер, если он установлен на длительное время;
- не заниматься самолечением, манипуляции по установке катетера выполняет обученный медицинский персонал;
- использовать инструментарий, сделанный из качественного материала.
Недопустимо при развитии воспаления самостоятельно подбирать антибиотики, делать примочки и опираться на средства народной медицины, отказываясь помощи врачей.

Врач высшей квалификационной категории. Имею оконченное высшее образование во Владивостокском государственном медицинском институте по специальности дерматология. Опыт работы в сфере косметологии и дерматологии — 15 лет. Регулярно посещаю международные мастер-классы, а так же являюсь постоянным участником международных конгрессов и симпозиумов.