- от автора Jose
Синдром верхней полой вены

Синдром верхней полой вены (СВПВ), или кава-синдром, представляет собой целую группу характерных симптомов, вызванных нарушением оттока венозной крови от шеи, головы, верхних конечностей и других органов верхней части туловища.
Обычно является следствием других заболеваний, в основном рака легких. Чаще встречается у мужчин возрастной категории от 35 до 60 лет.
Основные сведения
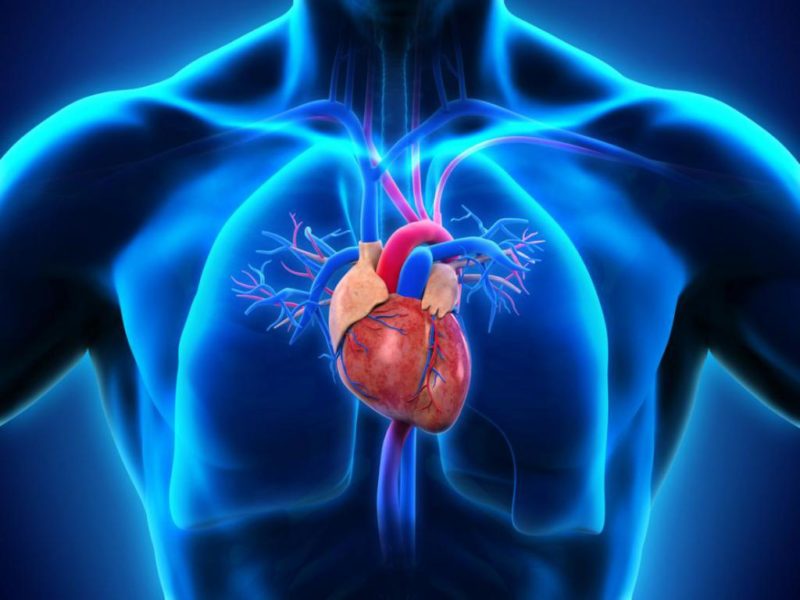
Венозная кровь от всех органов и тканей человеческого тела оттекает к правой половине сердца (венозной) по двум большим венозным стволам: верхней и нижней полым венам. Минуя их, напрямую в правое предсердие впадают только собственные сердечные вены.
Верхняя полая вена человека (ВПВ) представляет собой короткую, не имеющую клапанов вену (длиной до 8 см). Расположена в переднем средостении и вбирает в себя ряд крупных сосудов. По верхней полой вене к сердцу оттекает венозная кровь от верхней части тела.

Это тонкостенный сосуд, который окружают относительно плотные структуры (трахея, аорта, бронхи, грудная клетка) и цепочки лимфоузлов по всей длине. Верхняя полая вена вбирает использованную кровь от органов, расположенных над диафрагмой, а нижняя полая вена – под диафрагмой.
Физиологическое давление в ней низкое, что может привести к легкой закупорке при разных поражениях структур, ее окружающих.
Аномалия развития
Существует врожденная аномалия – левая верхняя полая вена, которая является добавочной к правой. Формируется в период внутриутробного развития плода и составляет от 2 до 5 % врожденных пороков сердца.
Если правая ВПВ отсутствует, а вместо нее только левая, коронарный синус может стать огромным из-за чрезмерного притока в него крови.
Иногда левая верхняя полая вена может впадать в левое предсердие. Тогда необходимо хирургическое вмешательство.
Система верхней полой вены
Чтобы понять причины возникновения синдрома, нужно понять, как функционирует ВПВ.

Система верхней полой вены состоит из сосудов, которые собирают венозную кровь от шеи, головы, верхних конечностей, а также через бронхиальные вены от легких и бронхов.
Сосуды, являющиеся частью системы ВПВ:
- вены рук и плечевого пояса (подключичная вена, глубокие и поверхностные вены рук);
- вены грудной клетки (пищеводные, перикардиальные, бронхиальные и медиастинальные вены);
- вены шеи и головы (передняя, внутренняя, наружная яремная вены);
- некоторые вены, отходящие от стенок живота (непарная и полунепарная вены).
Жилы, несущие кровь, находятся очень близко к сердцу. При расслаблении сердечных камер они как бы притягиваются к нему. Это создает в системе сильное давление, имеющее отрицательный характер.
Существует несколько притоков верхней полой вены. Главные из них – левая и правая плечеголовные вены. Они образуются в результате слияния внутренней яремной и подключичной вен и не имеют клапанов.

Также притоком ВПВ является непарная вена. Начинаясь в брюшной полости, она вбирает кровь от органов грудной клетки и межреберных вен. Снабжена клапанами.
Верхняя и нижняя полые вены впадают в желудочек и правое предсердие. Бедная кислородом кровь нагнетается в предсердие во время его расслабления. Оттуда она попадает в желудочек. Потом к легочной артерии, чтобы насытиться кислородом. Потом кровь возвращается в левые отделы сердца по венозным сосудам. Оттуда она направится ко всем органам.
Если нарушается проходимость вены, компенсаторную функцию выполняют анастомозы (соединения между сосудами), которые связывают бассейн верхней и нижней полых вен.
Но компенсацию кровотока в ВПВ полностью не может обеспечить даже большое количество имеющихся коллатералей (обходных путей).
Этиология кава-синдрома
Существует 3 вида патологии, провоцирующих развитие синдрома верхней полой вены:
- Тромбоз ВПВ.
- Злокачественное новообразование на стенке верхней полой вены.
- Сдавливание вены извне.

Злокачественные опухоли, которые чаще других (до 90% случаев) осложняются кава-синдромом:
- мелкоклеточный, плоскоклеточный рак легкого (чаще всего правосторонний);
- рак ЖКТ;
- рак молочной железы (с метастазами);
- меланома;
- лимфома;
- саркома.
Другие причины, приводящие к синдрому верхней полой вены:
- загрудинный зоб;
- саркоидоз;
- травматические и спонтанные тромбозы;
- идиопатический фиброзный медиастинит;
- конструктивный перикардит;
- тератома средостения;
- постлучевой фиброз;
- гнойный медиастинит;
- туберкулез, сифилис и другие инфекционные заболевания;
- силикоз;
- образование тромба от долгого нахождения катетера в русле ВПВ.
Клинические проявления
На выраженность различных симптомов кава-синдрома влияет:
- уровень просвета ВПВ;
- степень ее сдавливания;
- скорость развития патологических процессов.
Клиническое течение может быть медленно прогрессирующим (при сдавливании) или острым (при закупорке).
Основные симптомы синдрома верхней полой вены:
- отечность верхней части туловища и лица;
- одышка даже в состоянии покоя;
- тошнота;
- кашель;
- охриплость голоса;
- цианоз;
- шумное, свистящее дыхание из-за отека гортани (стридор);
- обмороки;
- затрудненное дыхание и глотание;
- расширение и набухание вен верхней части тела.

Реже возникают такие симптомы:
- удушье (из-за отека гортани);
- слезотечение, шум в ушах, двоение в глазах (из-за нарушения работы глазных и слуховых нервов);
- кровотечения (носовые, легочные, пищеводные).
В очень редких случаях при остром течении синдрома верхней полой вены повышается внутричерепное давление, происходит отек головного мозга, что может привести к геморрагическому инсульту и летальному исходу.
Диагностические мероприятия
Диагностика начинается с физикального обследования врачом. По его результатам он выявляет клинические показатели, проявление симптомов и степень их интенсивности и устанавливает возможные причины болезни.
Для уточнения характера закупорки и ее локализации назначаются дополнительные инструментальные исследования. Самыми информативными из них являются:
- рентгенография грудной клетки в разных проекциях;
- флебография;
- компьютерная томография, МРТ.

К дополнительным методам диагностики относятся:
- бронхологические исследования;
- УЗДГ сонных и надключичных вен;
- консультация офтальмолога (определит характерные для кава-синдрома глазные нарушения).
Имея на руках все результаты диагностики, врач определяет тактику лечения.
Лечение
Общими лечебными мероприятиями для пациентов являются:
- постельный режим (голова должна быть приподнята);
- низкосолевая диета;
- постоянные ингаляции кислорода.
Исходя из причин развития и скорости прогрессирования синдрома верхней полой вены, подбирают оптимальную терапию, направленную чаще всего на купирование симптомов.
Очень важно определить исходный процесс, который вызывает кава-синдром, то есть установить основной диагноз. И только в случае угрозы жизни при очень тяжелых нарушениях допустимо начать лечение без его установки.
Применяемые методы терапии при синдроме верхней полой вены делятся на консервативные и хирургические.
Консервативные методы
В зависимости от проявления симптомов требуется различный подход:
- при обструкции дыхательных путей применяют трахеостомию, кислородные ингаляции, интубацию трахеи;
- при нехватке воздуха устанавливают стент через кожу;
- при отеке мозга применяют глюкокортикостероиды и диуретики, противосудорожные препараты (если требуется);
- при злокачественных новообразованиях – лучевая терапия и химиотерапия;
- при тромбе назначают фибринолитические препараты.
Если эффект от консервативного лечения отсутствует или наблюдается ухудшение, проводится хирургическое вмешательство.

Хирургические методы
При сдавливании извне верхней полой вены проводится радикальная декомпрессия (удаление опухоли). Если это невозможно, проводят оперативное вмешательство с целью паллиативной помощи. В этих случаях пациенту могут назначить:
- стентирование (установка через кожу саморасправляющегося металлического стента);
- тромбоэктомию (удаление тромба);
- обходное шунтирование (внутреннее или наружное);
- наружную декомпрессию;
- эндопротезирование;
- эндоваскулярную ангиопластику через кожу.
Кава-синдром представляет собой симптомокомплекс, который осложняет течение многих болезней, поражающих средостение.
Таким образом, хорошие прогнозы невозможны без успешно проведенной основной терапии. Купировать патологический процесс поможет только удаление первопричины. При остром течении синдрома и при наличии онкологического фактора прогноз неблагоприятен.
Поэтому при возникновении указанных симптомов нужно незамедлительно обратиться к специалистам и провести полное медицинское обследование.
Вопрос 113 Верхняя полая вена, источники её образования и топография. Непарная и полунепарная вены. Анастомозы верхней полой вены
Верхняя полая вена, v. cava superior, образуется в результате слияния нравой и левой плечеголовных вен позади места соединения хряща I правого ребра с грудиной, впадает в правое предсердие. В верхнюю полую вену впадает справа непарная вена, а слева — мелкие средостенные и перикардиальные вены. Верхняя полая вена собирает кровь от трех групп вен: вен стенок грудной и частично брюшной полостей, вен головы и шеи и вен обеих верхних конечностей, т. е. от тех областей, которые кровоснабжаются ветвями дуги и грудной части аорты.
Верхняя полая вена – vena cava superior – представляет собой (около 2,5 см), но короткий (5-6 см) ствол, располагающийся справа и несколько сзади восходящей аорты. Верхняя полая вена образуется путем слияния обеих плечеголовных вен, vv.brachiocephalicae dextra et sinistra, позади места соединения 1 правого ребра с грудиной; не доходя до перикарда, принимает в себя v.azugos. она спускается вниз вдоль правого края грудины позади первого и второго межреберных промежутков и на уровне верхнего края 3 ребра, скрывшись позади правого ушка сердца, вливается правое предсердие.
Справа v.cava superior прилегает к правой средостенной плевре, слева – к дуге аорты. Между веной и средостенной плеврой проходит правый диафрагмальный нерв, позади вены – правая легочная артерия, а выше последней — правый бронх. Передняя стенка верхней полой вены отделена от передней стенки грудной клетки довольно толстым слоем правого легкого.
Формирование: прикрепление первого правого реберного хряща к грудине, Th3 или диск Th3 – Th4.
Непарная вена, v. azygos, является продолжением в грудную полость правой восходящей поясничной вены, v. lumbalis ascendens dextra. Правая восходящая поясничная вена на своем пути анастомозирует с правыми поясничными венами, впадающими в нижнюю полую вену. Непарная вена впадает в верхнюю полую вену. В устье непарной вены имеется два клапана. В непарную вену на ее пути к верхней полой вене впадают полунепарная вена и вены задней стенки грудной полости: правая верхняя межреберная вена; задние межреберные вены IV—XI, а также вены органов грудной полости: пищеводные вены, бронхиальные вены, перикардиальные вены и медиастинальные вены.
Полунепарная вена, v. hemiazygos, является продолжением левой восходящей поясничной вены, v. lumbalis ascendens sinistra. Справа от полунепарной вены находится грудная часть аорты, позади — левые задние межреберные артерии. Полунепарная вена впадает в непарную вену. В полунепарную вену впадают идущая сверху вниз добавочная полунепарная вена, и. hemiazygos accessoria, принимающая 6—7 верхних межреберных вен, а также пищеводные и медиастинальные вены. Наиболее значительными притоками непарной и полунепарной вен являются задние межреберные вены, каждая из которых своим передним концом соединена с передней межреберной веной, притоком внутренней грудной вены.
Задние межреберные вены, vv. inlercostales posteridres, располагаются в межреберных промежутках рядом с одноименными артериями и собирают кровь из тканей стенок грудной полости. В каждую из задних межреберных вен впадают вена спины, v. dorsalis, и межпозвоночная вена, v. intervertebralis. В каждую межпозвоночную вену впадает спинномозговая ветвь, г. spinalis, которая участвует в оттоке венозной крови от спинного мозга.
Внутренние позвоночные венозные сплетения (переднее и заднее), plexus venosi vertebrates interni (anterior et posterior), располагаются внутри позвоночного канала и представлены анастомозирующими между собой венами. Во внутренние позвоночные сплетения впадают спинномозговые вены и вены губчатого вещества позвонков. Из этих сплетений кровь по межпозвоночным венам оттекает в непарную, полунепарную и добавочную полунепарную вены и наружные венозные позвоночные сплетения (переднее и заднее), plexus venosi vertebrates externi (anterior et posterior), которые располагаются на передней поверхности позвонков. От наружных позвоночных сплетений кровь оттекает в задние межреберные, поясничные и крестцовые вены, vv. intercostdles posteriores, lumbales et sacrales, а также в непарную, полунепарную и добавочную полунепарную вены. На уровне верхнего отдела позвоночного столба вены сплетений впадают в позвоночные и затылочные вены, vv. vertebrates et occipitales.
СИСТЕМА ВЕРХНЕЙ ПОЛОЙ ВЕНЫ
ВЕНЫ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ
ВЕНЫ СЕРДЦА
ВЕНЫ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ
ЧАСТНАЯ АНАТОМИЯ ВЕН
ЛЕГОЧНЫЕ ВЕНЫ(venae pulmonales) – отводят обогащенную кислородом кровь от долей, сегментов легких и легочной плевры. В левое предсердие, как правило, впадаю две правые и две левые легочные вены.
ВЕНЕЧНЫЙ СИНУС(sinus coronarius) – кровеносный сосуд, расположенный в заднем отделе венечной борозды. Открывается в правое предсердие и является коллектором для большой, средней и малой вен сердца, косой вены левого предсердия, задней вены левого желудочка. Вены, впадающие в венечный синус, формируют самостоятельный путь венозного оттока от сердца.
БОЛЬШАЯ ВЕНА СЕРДЦА (vena cordis magna) – приток венечного синуса, располагается в передней межжелудочковой, а затем в венечной борозде. Собирает кровь от передних стенок желудочков, межжелудочковой перегородки.
СРЕДНЯЯ ВЕНА СЕРДЦА (vena cordis media) – лежит в задней межжелудочковой борозде, приток венечного синуса. Собирает кровь от задних стенок желудочков сердца.
МАЛАЯ ВЕНА СЕРДЦА(vena cordis parva) – лежит на задней поверхности правого желудочка, а затем в венечной борозде. Приток венечного синуса, собирает кровь от задней стенки правого желудочка и предсердия.
ЗАДНЯЯ ВЕНА ЛЕВОГО ЖЕЛУДОЧКА (vena posterior ventriculi sinistri) – приток венечного синуса. Собирает кровь от задней стенки левого желудочка, на которой и располагается.
КОСАЯ ВЕНА ЛЕВОГО ПРЕДСЕРДИЯ(vena obliqua atrii sinistri) – приток венечного синуса, отводит кровь от задней стенки левого предсердия.
НАИМЕНЬШИЕ ВЕНЫ СЕРДЦА (venae cordis minimae) – мелкие вены, впадающие непосредственно в полость правого предсердия. Самостоятельный путь венозного оттока от сердца.
ПЕРЕДНИЕ ВЕНЫ СЕРДЦА(venae cordis anteriores) – собирают кровь от стенок артериального конуса и передней стенки правого желудочка. Впадают в правое предсердие, являются самостоятельным путем оттока венозной крови от сердца.
НЕПАРНАЯ ВЕНА(vena azygos) – является продолжением правой восходящей поясничной вены, расположена в заднем средостении справа от позвоночника. Обогнув сверху правый главный бронх впадает в верхнюю полую вену. Её крупными притоками являются полунепарная и добавочная полунепарная вены, а также подреберная, верхние диафрагмальные, перикардиальные, медиастинальные, пищеводные, бронхиальные, XI-IV правые задние межрёберные вены.
ПОЛУНЕПАРНАЯ ВЕНА(vena hemiazygos) – формируется из левой восходящей поясничной вены, проходит в заднее средостение, располагается слева от позвоночника и на уровне VIII-IX грудного позвонка вливается в непарную вену.
ДОБАВОЧНАЯ ПОЛУНЕПАРНАЯ ВЕНА (vena hemiazygos accessoria) – приток полунепарной вены, образуется из VI-III левых задних межрёберных вен.
ПЛЕЧЕГОЛОВНЫЕ ВЕНЫ (venae brachiocephalicae) – крупные венозные сосуды, образующиеся при слиянии подключичных и внутренних яремных вен. Правая плечеголовная вена в два раза короче левой и проходит почти вертикально. Притоками плечеголовных вен являются нижняя щитовидная, непарная щитовидная, перикардиодиафрагмальная, глубокая шейная, позвоночная, внутриенние грудные, ниавысшие межрёберные вены и вены органов средостения. При слиянии плечеголовных вен формируется верхняя полая вена.
ВНУТРЕННЯЯ ЯРЕМНАЯ ВЕНА(vena jugularis interna) – начинается в области ярёмного отверстия, являясь продолжением сигмовидного синуса. Вена формируется внутри- и внечерепными притоками. Собирает кровь из полости черепа (головной мозг и его твердая оболочка), от лабиринта внутреннего уха, области лица, венозного сплетения глотки, языка, гортани, щитовидной и околощитовидной желез, подъязычной и поднижнечелюстной желез, мышц шеи.
ВНУТРИЧЕРЕПНЫЕ ПРИТОКИ ВНУТРЕННЕЙ ЯРЕМНОЙ ВЕНЫ — внутричерепными притоками внутренней яремной вены являются синусы твердой оболочки головного мозга, диплоические вены костей свода черепа, эмиссарные вены черепа, венозные сплетения основания черепа, вены твердой оболочки головного мозга, вены головного мозга, вены глазницы и вены лабиринта.
СИНУСЫ ТВЁРДОЙ ОБОЛОЧКИ ГОЛОВНОГО МОЗГА (sinus durae matris) – неспадающиеся каналы между листками твёрдой мозговой оболочкой головного мозга, собирающие кровь из вен головного мозга. Не имеют средней (мышечной) оболочки и клапанов. Имеют анатомические связи с диплоическими венами и венами свода черепа.
ВЕРХНИЙ САГИТТАЛЬНЫЙ СИНУС (sinus sagittalis superior) – лежит в основании серпа мозга от петушиного гребня до синусного стока.Стенка синуса имеет боковые карманы – лакуны.
НИЖНИЙ САГИТТАЛЬНЫЙ СИНУС(sinus sagittalis inferior) – расположен в свободном крае серпа мозга и открывается в прямой синус.
ПРЯМОЙ СИНУС(sinus rectus) – формируется при слиянии большой вены мозга и нижнего сагиттального синуса. Проходит вдоль зоны прикрепления серопа мозга к намёту мозжечка.
ПОПЕРЕЧНЫЙ СИНУС(sinus transversus) – проходит во фронтальной плоскости в одноимённой борозде затылочной кости.
СИГМОВИДНЫЙ СИНУС (sinus sigmoideus) – продолжение поперечного синуса кпереди. Проходит в одноименных бороздах на затылочной, теменной и височной костях и в области яремного отверстия переходит во внутреннюю яремную вену.
ЗАТЫЛОЧНЫЙ СИНУС (sinus occipitalis) – проходит в основании серпа мозжечка.
ПЕЩЕРИСТЫЙ СИНУС(sinus cavernosus) – губчатая венозная структура по бокам турецкого седла. В синус впадают клиновидно-теменной, верхний и нижний каменистые синуса, глазные вены. Через синус проходят внутреннняя сонная артерия и отводящий нерв, а в боковой стенке расположены глазодвигательный, блоковый нервы, первая и вторая ветви тройничного нерва.
МЕЖПЕЩЕРИСТЫЕ СИНУСЫ(sinus intercavernosi) – соединяют пещеристые синусы спереди и сзади от гипофиза.
КЛИНОВИДНО-ТЕМЕННОЙ СИНУС(sinus sphenoparietalis) – приток пещеристого синуса, проходит по малым крыльям клиновидной кости.
ВЕРХНИЙ КАМЕНИСТЫЙ СИНУС (sinus petrosus superior) – соединяет пещеристый и сигмовидный синусы, проходит вдоль верхнего края пирамиды височной кости.
НИЖНИЙ КАМЕНИСТЫЙ СИНУС (sinus petrosus inferior) – соединяет пещеристый синус и верхнюю луковицу внутренней яремной вены, проходит по заднему краю пирамиды височной кости.
СТОК СИНУСОВ (confluens sinuum, жом Герофила) – соединение поперечных, верхнего сагиттального, затылочного и прямого синусов твёрдой мозговой оболочки. Расположен внутри полости черепа вблизи внутреннего затылочного выступа.
ДИПЛОИЧЕСКИЕ ВЕНЫ (venae diploicae) – вены, расположенные в губчатов веществе костей свода черепа. Соединяют синусы твердой мозговой оболочки с поверхностными венами головы.
ЭМИССАРНЫЕ ВЕНЫ (venae emissariae) – вены-выпускники, соединяют между собой синусы твердой мозговой оболочки и поверхностные вены головы. Наиболее постоянно расположены в теменном, сосцевидном отверстиях, в мыщелковом канале. Теменная эмиссарная вена соединяет поверхностную височную вену и верхний сагиттальный синус, сосцевидная — сигмовидный синус и затылочную вену, мыщелковая – сигмовидный синус и наружное позвоночное сплетение. Клапанов эмиссарные вены не содержат.
БАЗИЛЯРНОЕ СПЛЕТЕНИЕ(plexus basilaris) – расположено на скате затылочной кости и связывает пещеристые и каменистые синусы с венозными сплетениями позвоночного канала.
ВЕНОЗНОЕ СПЛЕТЕНИЕ ПОДЪЯЗЫЧНОГО КАНАЛА(plexus venosus canalis hypoglossi) – связывает венозное сплетение вокруг большого отверстия и внутреннюю яремную вену.
ВЕНОЗНОЕ СПЛЕТЕНИЕ ОВАЛЬНОГО ОТВЕРСТИЯ(plexus venosus foraminis ovalis) – соединяет пещеристый синус и крыловидное венозное сплетение.
ВЕНОЗНОЕ СПЛЕТЕНИЕ СОННОГО КАНАЛА(plexus venosus caroticus internus) — соединяет пещеристый синус с крыловидным сплетением.
МОЗГОВЫЕ ВЕНЫ (venae cerebri) – расположены в подпаутинном пространстве и не имею клапанов. Разделяются на поверхностные и глубокие. К первым относят верхние и нижние мозговые, поверхностную среднюю мозговую, верхние и нижние вены полушария мозжечка. Они впадают в венозные синусы. К глубоким венам относят базальную, передние мозговые, внутренние мозговые, верхнюю и нижнюю ворсинчатые, вены прозрачной перегородки, таламо-стриарные вены. Эти вены в итоге сливаются в большую мозговую вену (Галена) которая впадает в прямой синус.
ВЕНЫ ГЛАЗНИЦЫ (venae orbitae) – представлены верхней и нижней глазными венами и их притоками, впадают в пещеристый синус и вены головы. Верхнюю глазную вену формируют носолобная вена, решётчатые вены, слёзная вена, вены век, вены глазного яблока. Нижняя глазная вена образуется слиянием вен слёзного мешка, медиальной, нижней прямых и нижней косой мышц глаза. Нижняя глазная вена одним стволом анастомозирует с верхней глазной веной (пещеристым синусом), а другим – с глубокой веной лица. Кроме того, имеет анастомозы с крыловидным венозным сплетением и подглазничной веной.
ВНЕЧЕРЕПНЫЕ ПРИТОКИ ВНУТРЕННЕЙ ЯРЁМНОЙ ВЕНЫ –глоточные, язычная, лицевая, занижнечелюстная, верхняя и средняя щитовидные вены.
ЛИЦЕВАЯ ВЕНА (vena facialis) – формируется при слиянии надблоковых, надглазничной и угловой вен. От медиального угла глаза идет вниз и латерально в проекции носогубной складки. Анастомозирует с верхней глазной веной. Притоки: вены верхнего века, наружные носовые вены, вены нижнего века, верхняя и нижняя губные вены, глубокая вена лица, вены околоушной железы, нёбная вена, подподбородочная вена.
НАРУЖНАЯ ЯРЕМНАЯ ВЕНА (vena jugularis externa) – формируется при слиянии затылочной и задней ушной вен. Лежит между подкожной мышцей и поверхностным листком собственной фасции шеи. Приток подключичной вены.
ПЕРЕДНЯЯ ЯРЕМНАЯ ВЕНА (vena jugularis anterior) – следует от уровня подъязычной кости, пересекает грудино-ключично-сосцевидную мышцу и в нижнем отделе шеи впадает в наружную яремную вену.
ЯРЕМНАЯ ВЕНОЗНАЯ ДУГА (arcus venosus jugularis) – анастомоз между правой и левой передними яремными венами, расположенный в надгрудинном межапоневротическом клетчаточном пространстве. Может повреждаться при выполнении нижней трахеотомии.
ВЕНЫ ВЕРХНЕЙ КОНЕЧНОСТИ(venae membri superioris)–делятся на поверхностные (дорсальные пястные, латеральная и медиальная подкожные вены руки, срединная локтевая вена, промежуточная вена предплечья) и глубокие (поверхностная и глубокая ладонные венозные дуги, лучевые, локтевые и плечевые вены), широко анастомозирующие между собой.
ЛАТЕРАЛЬНАЯ ПОДКОЖНАЯ ВЕНА РУКИ (vena cephalica) — начинается от тыльной венозной сети кисти от основания первого пальца, на плече проходит в латеральной борозде и далее в sulcus deltoideopectoralis и впадает в подмышечную вену.
МЕДИАЛЬНАЯ ПОДКОЖНАЯ ВЕНА РУКИ(vena basilica) – формируется на локтевой части предплечья, проходит в медиальной борозде плеча и на её середине прободает фасцию плеча и вливается в плечевую вену.
СРЕДИННАЯ ЛОКТЕВАЯ ВЕНА (vena mediana cubiti) – в передней области локтя соединяет латеральную и медиальную подкожные вены руки, образуя анастомоз в виде буквы «N», а при в падении в середину анастомоза промежуточной вены предплечья последний приобретает форму буквы «M». Поскольку срединная локтевая вена не имеет клапанов, имеет анастомозы с глубокими венами, лежит подкожно, то её часто используют для выполнения внутривенных инъекций.
ПОДМЫШЕЧНАЯ ВЕНА(vena axillaris) – сопровождает одноимённую артерию от наружного края первого ребра до нижнего края большой круглой мышцы. Вену формируют околососковое венозное сплетение, латеральная подкожная вена руки, плечевые вены, боковая грудная вена, грудоподчревные вены. Собирает кровь от верхней конечности, плечевого пояса и груди соотвествующей стороны.
ПОДКЛЮЧИЧНАЯ ВЕНА (vena subclavia) – продолжение подмышечной вены до слияния с внутренней яремной веной. Принимает грудоакромиальную и наружную яремную вену. Собирает кровь от верхней конечности, плечевого пояса, частично грудной стенки соотвествующей стороны и частично от области головы и шеи.
ВЕНОЗНЫЙ УГОЛ(angulus venosus) – венозный угол Пирогова, образуется при слиянии внутренней яремной и подключичной вен. Место впадения лимфатических протоков.
Дата добавления: 2014-12-25 ; Просмотров: 510 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
В статье использованы материалы:
http://mylektsii.ru/14-59174.html
http://studopedia.su/14_54706_sistema-verhney-poloy-veni.html