- от автора Jose
Холестерин: норма у женщин по возрасту: таблица 40-50-60 лет
Холестерин – важный элемент для выработки гормонов, витамина D, нормальной работы иммунной и нервной системы. Но сверхнорма этого вещества приводит к сердечно-сосудистым и иным проблемам. Что такое «плохой» и «хороший» холестерин, норма у женщин по возрасту, об этом стоит рассказать подробнее.
От чего повышается холестерин у женщин?
Холестерин пополняется от пищи животного происхождения. Но это лишь 20 процентов. А 80 процентов вырабатываются организмом самостоятельно. Норма холестерина у женщин с годами меняется. Может понижаться из-за диет, исключающих животные жиры, что тоже плохо, так как нарушается выработка женских гормонов.

А может повышаться, что связано с различными факторами:
- беременность;
- лишний вес, регулярное переедание;
- табакокурение, алкоголь;
- малоподвижный образ жизни;
- стрессы;
- менопауза;
- болезнь поджелудочной железы;
- патология почек, печени;
- сахарный диабет;
- длительное употребление гормональных контрацептивов;
- хроническое повышение артериального давления (гипертония);
- наследственность.
Еда играет большую роль. Продукты, обладающие антиоксидантными свойствами, способствуют увеличению «хорошего» и уменьшению «плохого» холестерина.
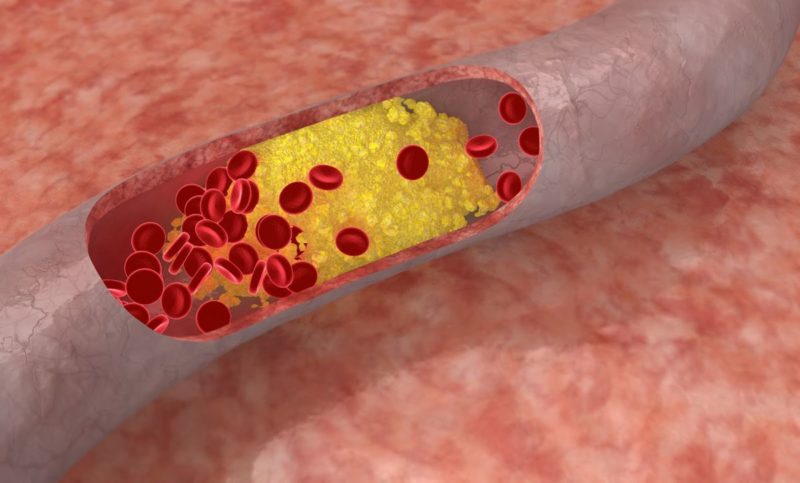
Кстати «плохой» и «хороший холестерин» — это и не холестерин вовсе, а вещества, транспортирующие его в клетки организма. Существует два вида транспортировщиков – высокой плотности (ЛПВП – «хороший») и низкой плотности (ЛПНП – «плохой»). ЛПВП разносит холестерин по сосудам, не оставляя отложений. Излишки холестерина просто выводятся из организма. ЛПНП также транспортирует вещество по организму. Но когда ЛПНП становится слишком много, то происходит налипание холестерина в сосудах. Со временем образуются холестериновые бляшки, воспаление, закупорка сосудов.
Норма холестерина для женщин по возрасту
С возрастом норма холестерина в организме у женщины меняется в сторону увеличения. Но это не является патологией, если не выходит за рамки дозволенного. Превышение допустимого уровня в крови может сопровождаться симптомами, которые не связывают с переизбытком холестерина: головные боли, головокружение, тяжесть в ногах даже после небольшой нагрузки, появление желтых пятен на коже, а также вокруг глаз. Тем временем, постоянное превышение холестерина ведет к инсультам, инфарктам, ишемической болезни сердца.
Норма холестерина возрасту от 40 до 50 лет

В молодом возрасте – до 35 лет у женщины уровень холестерина чаще бывает в норме, поскольку контролируется гормоном — прогестероном. Затем прогестерона становится все меньше, детородная функция угасает, и риск повышения холестерина возрастает. Именно после 40 лет стоит внимательнее относиться к питанию, и хотя бы дважды в год проходить профилактическое обследование. Нормой у женщин после 40 лет считается от 3,9 до 6,18 ммоль/л «хорошего» холестерина и от 0,9 до 2,3 ммоль/л «плохого». Именно в такой пропорции нет никакого риска накопления в сосудах жировых бляшек. То есть, даже если они начинают образовываться, то «хороший» холестерин их выводит. Таким образом, сохраняется здоровое равновесие.
Для возраста 50-60 лет

В этом возрасте, к сожалению, многие дамы набирают чрезмерный вес. Это в свою очередь приводит к сбою во всем организме. Уровень холестерина при этом повышается. Норма у женщин после 50 от 3,9 до 7,7 ммоль/л. Этого вполне достаточно, чтобы препятствовать образованию холестериновых бляшек. Врачи советуют в этом возрасте поменьше есть сладкого, мучного и жирного.
После 60 лет
В этом возрасте нормой можно считать количество холестерина от 4,4 до 7,8 ммоль/л. А после 71 года – от 4,0 до 7,2 ммоль/л. В организме продолжаются процессы, которые ведут к увеличению обсуждаемого показателя. Следует придерживаться правильного питания, избегать стрессовых ситуаций, больше двигаться и контролировать уровень холестерина каждые 3-6 месяцев.

Кстати, в аптеках можно приобрести специальный прибор, к примеру, ACCUTREND PLUS, позволяющий определять уровень холестерина в крови. Тогда контроль будет вести проще. И если замечено превышение, всегда можно откорректировать питание, либо обратиться к врачу за медикаментозным лечением. Работает прибор на батарейках, результат выдает через 180 секунд. Диапазон измерения холестерина – от 3,88 до 7,75 ммоль/л. Он также позволяет измерить количество триглицеридов, глюкозы и лактатов. О результате можно судить по фотометрическому анализу света, отражающегося от тест-полосок. Прибор стоит не дешево, в среднем 7 тысяч рублей, поэтому целесообразность покупки прибора не для всех оправдана.
Таблица норм содержания холестерина по возрасту
В таблице видно, как с возрастом у женщин норма холестерина увеличивается, что напрямую зависит от гормональной перестройки ближе к менопаузе и особенно после ее наступления.
| возраст | общий холестерин | ЛПНП | ЛПВП |
|---|---|---|---|
| 30-35 лет | 3,37 – 5,96 | 1,81 – 4,04 | 0,93 – 1,99 |
| 35-40 лет | 3,63 – 6,27 | 1,94 – 4,45 | 0,88 – 2,12 |
| 40-45 лет | 3,81 – 6,53 | 1,92 – 4,51 | 0,88 – 2,28 |
| 50-55 лет | 4,20 – 7,38 | 2,28 – 5,21 | 0,96 – 2,38 |
| 55-60 лет | 4,45 – 7,77 | 2,31 – 5,44 | 0,96 – 2,35 |
| 60-65 лет | 4,45 – 7,69 | 2,59 – 5,80 | 0,98 – 2,38 |
| 65-70 лет | 4,43 – 7,85 | 2,38 – 5,72 | 0,91 – 2,48 |
| Больше 70 лет | 4,48 – 7,25 | 2,49 – 5,34 | 0,85 – 2,38 |
Расшифровка результата анализа крови на холестерин
Один из самых верных способов определения уровня холестерина в крови – это биохимический анализ крови. Результаты отражаются в липидограмме. Учитывается все: концентрация и наличие холестерина разных типов. Это и общий холестерин, и уровень липопротеинов высокой плотности, липопротеинов низкой плотности, триглицеридов, индекс атерогенности. Применяется именно биохимический анализ крови, который в отличие от общего анализа дает полную картину о возможном нарушении в организме, более детальные и развернутые показатели. Зная проблему, можно подобрать соответствующее адекватное лечение.

Нормой холестерина в крови женщин считаются следующие показатели:
- общий холестерин: 3,6-5,2 ммоль/л, завышенный: 5,2-6,19 ммоль/л, значительное превышение – более 6,19 ммоль/л;
- нормальный ЛПВП: 0,9-1,9 ммоль/л, а если концентрация вещества снижена до 0,78 ммоль/л, то риск появления атеросклероза повышается в 3 раза;
- нормальный ЛПНП: 3,5 ммоль/л, а сверхнормативное – это свыше 4 ммоль/л.
Сдавать анализы необходимо в специализированных лабораториях, чтобы избежать погрешности в результатах.
Временные факторы
Общий холестерин показывает состояние сосудов. Это основной показатель. Существуют нормы, но надо учитывать и особенности, при которых отклонение от нормальных показателей является объективным фактором.

Например, повышение холестерина может возникнуть в силу временных причин:
- беременности;
- простудных заболеваний;
- сильных морозов;
- первых двух дней менструального цикла.
Избыток и недостаток холестерина
Учитывается особенность возраста и пол. У сильной половины человечества норма холестерина в крови всегда выше, чем у женщин.
Сверхнорма холестерина может указывать на такие проблемы со здоровьем, как:
- ишемическая болезнь;
- раковая опухоль;
- инфекционное заболевание;
- гипотиреоз;
- заболевание гепатобилиарной системы;
- врожденная гиперлипидемия.
Пониженный уровень холестерина говорит о таких возможных болезнях, как:
- анемия;
- анорексия;
- кахексия;
- цирроз;
- инфекционное заболевание;
- патологические изменения в почках и печение и т.д.
Детальный анализ
Наиболее опасным считается повышение уровня липидов низкой плотности. У мужчин предельные показатели – от 2,3 до 4,7 ммоль/л, у женщин – от 0,9 до 4,2 ммоль/л. Если есть превышение допустимой концентрации, то значит под ударом находится сердечно-сосудистая система. Есть риск образования атеросклероза, ишемической болезни сердца, стенокардии, инсульта и инфаркта.
Но и липидов высокой плотности должно быть в норме. Превышение «хорошего» холестерина также ведут к различным отклонениям в здоровье. В среднем у мужчин норма составляет от 0,7 до 1,8 ммоль/л, а у женщин – от 0,8 до 2,1 ммоль/л. Но опять же во внимание принимается возраст, а также временные факторы.

Превышение триглицеридов способствует прогрессированию атеросклероза. Поэтому, этот показатель также при детальном анализе берется во внимание. У мужчин нормой считается показатель 3,6 ммоль/л, тогда как у представительниц прекрасного пола – 2,5 ммоль/л. Более высокие показатели у мужчин объясняются особенностью питания: сильному полу требуется больше белковой пищи.
Индекс атерогенности показывает соотношение плохого и хорошего холестерина в крови. Это очень важный показатель, указывающий на скрытые заболевания, протекающие бессимптомно до определенного времени. А также на наличие риска получить заболевания.
Как правильно сдать анализ
Врачи рекомендуют сдавать анализ крови на холестерин не реже 1-2 раза в год, если все в порядке с самочувствием. И чаще, если есть проблемы.

Перед сдачей анализа рекомендуется:
- не употреблять алкоголь накануне;
- не есть за 5-6 часов;
- хорошо выспаться и отдохнуть;
- не нервничать.
Правильный анализ позволит не только определить наличие заболевания, но и динамику лечения.
Как снизить холестерин
Диета при повышенном холестерине является основным лечением. Надо полностью исключить из рациона такие продукты, как майонез, рафинированное масло и маргарин. Поменьше употреблять жирные сорта мяса и рыбы. Больше готовить блюд из овощей и фруктов, добавлять в рацион чеснок, петрушку, чаще есть яблоки, виноград, апельсины, мандарины.
Обязательно следует делать по утрам зарядку, еще лучше – пробежку в утренние или вечерние часы. Уходить от стрессов и эмоциональных переживаний.
Холестерин в крови: нормы у женщин по возрастам

Болезни сердца и сосудов в современном обществе являются самой частой причиной утраты трудоспособности и получения инвалидности. Методики лечения этих патологий в последние два десятилетия активно совершенствуются. В современном обществе уже не являются безнадёжными многие проблемы — ишемическая болезнь сердца, нарушения сердечного ритма. Развитию техники операций противопоставляются методы профилактики сердечно-сосудистых болезней. Здесь главенствующую роль занимает поддержание нормального уровня холестерина крови. Этот показатель важен для всех женщин, перешагнувших определённый возраст. Нормы для каждой возрастной группы отличаются.
Виды липидов и их роль в организме
Человек ежедневно потребляет с пищей три вида питательных веществ — белки, углеводы, жиры (липиды). Первые успешно используются в качестве строительного материала для скелетных мышц. Вторые служат источником энергии для всех видов клеток и тканей. Жиры в этом перечне являются, пожалуй, самыми специфичными соединениями. При их расщеплении образуется громадное количество энергии. Однако организм не привык тратить такую ценность при наличии углеводов. Жиры всегда были стратегическим запасом, предусмотренным умной природой для того, чтобы человек мог пережить различные стрессы и катаклизмы.

Все жиры поступают в организм с пищей. Они перерабатываются пищеварительными соками в более простые химические соединения. Последние успешно всасываются в кровь через ворсинки, в большом количестве расположенные в тонком кишечнике. Отсюда путь жиров лежит в печень. Именно здесь происходит перераспределение различных видов липидов в ту форму, в которой они могут путешествовать дальше по просторам организма. Такая необходимость возникает В печени образуется четыре разных вида липидов:
- хиломикроны (ХМ) являются, пожалуй, самыми громоздкими химическими соединениями. В этой форме липиды снаружи окружены тонкой плёнкой из белка;
- липопротеины низкой (ЛНП) и очень низкой плотности (ЛОНП). В этих веществах изменяется пропорция липидов и белка в сторону последнего;
- липопротеины высокой плотности (ЛВП) содержат самый большой процент белка;
- холестерин, имеющий сложное химическое строение и активно использующийся клетками и тканями организма.
Липиды играют в организме важную роль. Они входят в состав оболочек клеток — фосфолипидов. Особенно много жиров обнаруживается в головном мозге и периферических нервах. Специфическое жироподобное вещество миелин успешно играет роль электрической изоляции в нервных волокнах. Избыток жира активно запасает организмом в подкожно-жировой клетчатке.
Холестерин выполняет в организме много полезных функций. Из него специфические органы — железы внутренней секреции — вырабатывают стероидные гормоны, в том числе половые и глюкокортикоидные. Кроме того, на основе холестерина образуется витамин Д, участвующий в росте и формировании костей и зубов. Холестерин также входит в состав оболочек клеток.

Количество вырабатываемых разновидностей липидов является, по сути, реализацией генетической программы, заложенной в будущий организм в момент зачатия. Однако в циркуляции жиров в крови есть и оборотная сторона. ЛОНП и ЛНП способны проникать во внутреннюю стенку оболочки сосудов — интиму. Со временем липиды группируются, образуя атеросклеротическую бляшку, после чего в эти области откладывается холестерин и кальций. Мягкая бляшка превращается в твёрдую, через которую с трудом просачивается кровь. Кроме того, с течением времени многочисленные отложения холестерина и кальция приводят к тому, что на поверхности бляшки образуется язва, которую организм стремится закрыть кровяным сгустком.

Таков механизм инфаркта миокарда — отмирания участка сердечной мышцы из-за отсутствия кровотока. Аналогичная ситуация наблюдается при инсульте. Только здесь в роли жертвы нехватки крови выступает группа нервных клеток. Атеросклероз — универсальный процесс, который поражает все артериальные сосуды — верхних, нижних конечностей, шеи, внутренних органов. Липопротеины высокой плотности играют в процессе образования бляшек положительную роль, вытягивая липиды низкой плотности и холестерин из стенок сосудов.
Плохой и хороший холестерин — видео
Нормы холестерина для женщин разных возрастов
Все разновидности жиров, циркулирующих в крови, собраны под общим названием липидограмма. Для женщин разного возраста существуют свои нормативные показатели.
Нормы содержания липидов в крови у женщин — таблица по годам
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| 20–25 | 3,16–5,59 | 1,48–4,12 | 0,85–2,04 |
| 25–30 | 3,32–5,75 | 1,84–4,25 | 0,96–2,15 |
| 30–35 | 3,37–5,96 | 1,81–4,04 | 0,93–1,99 |
| 35–40 | 3,63–6,27 | 1,94–4,45 | 0,88–2,12 |
| 40–45 | 3,81–6,53 | 1,92–4,51 | 0,88–2,28 |
| 45–50 | 3,94–6,86 | 2,05–4,82 | 0,88–2,25 |
| 50–55 | 4,2–7,38 | 2,28–5,21 | 0,96–2,38 |
| 55–60 | 4,45–7,77 | 2,31–5,44 | 0,96–2,35 |
| 60–65 | 4,45–7,69 | 2,59–5,8 | 0,98–2,38 |
| 65–70 | 4,43–7,85 | 2,38–5,72 | 0,91–2,48 |
| >70 | 4,48–7,25 | 2,49–5,34 | 0,85–2,38 |
Приведённые нормы используются для оценки липидограммы здоровых женщин. При наличии рисков сердечно-сосудистых болезней или уже имеющихся проблем используются видоизменённые нормативы.
Нормы у женщин при болезнях сердца и сосудов — таблица
| Показатель липидограммы | Норма для больных сахарным диабетом, атеросклерозом сосудов шеи и конечностей | Норма для больных, перенёсших инсульт, инфаркт миокарда, операции на сердце |
| Общий холестерин | Менее 4,5 ммоль/л | Менее 4 ммоль/л |
| ЛПНП | Менее 2,5 ммоль/л | Менее 2 ммоль/л |
| ЛПВП | Более 1,2 ммоль/л | Более 1,2 ммоль/л |
Причины изменений показателей анализов
Показатели липидограммы могут изменяться как при заболеваниях, так и в здоровом организме при определённых обстоятельствах. Повышенное количество липидов низкой и очень низкой плотности в крови наблюдается в следующих случаях:
- при употреблении продуктов, содержащих большое количество сахара;
- при употреблении алкогольных напитков различной крепости;
- при высоком уровне в крови гормона поджелудочной железы инсулина.
Кроме того, высокий уровень ЛОНП и ЛНП могут вызвать:
- курение;
- интенсивная эмоциональная перегрузка и стрессовые ситуации;
- заболевания печени;
- застой в желчном пузыре и наличие в нём конкрементов.

Отдельно необходимо упомянуть о семейной дислипопротеинемии. Это заболевание имеет ярко выраженный наследственный характер и встречается у подавляющего большинства кровных родственников в семье. Генетическая программа, в соответствии с которой работают клетки печени, изменяется пути химических превращений жиров. В крови содержится очень много холестерина, ЛНП И ЛОНП. У таких людей очень высок риск тотального поражения всех артериальных сосудов атеросклеротическими бляшками. Низкий уровень ЛНП и ЛОНП на практике встречается очень редко. Предпринимать какие-либо действия в этом случае не стоит. Однако у такого человека достоверно ниже риск развития атеросклеротических бляшек в сосудах.

Низкий уровень ЛПВП повышает риск развития атеросклероза. В сравнении с ЛНП зависимость носит обратный характер. Липопротеины высокой плотности снижаются в следующих ситуациях:
- болезни печени;
- нарушение обмена углеводов из-за дефицита инсулина (сахарный диабет);
- семейная дислипидемия;
- острые инфекционные заболевания.
Чрезмерное повышение уровня ЛПВП по сравнению с нормативными показателями встречается крайне редко. У таких людей минимален риск развития атеросклероза сосудов.
Отличия липидограммы у беременных
Беременность — особый период в жизни женщины. Материнский организм перестраивает всю свою работу с целью обеспечить потребности растущего внутриутробного плода. Обмен жиров также изменяется в сторону повышения уровня холестерина. Нормальные показатели липидограммы у беременных женщин в 1,5–2 раза выше обычных. Основное повышение липидов крови происходит во втором и третьем триместре.
Нормы холестерина крови при беременности — таблица
| Возраст женщины | Нормальный уровень холестерина крови, ммоль/л |
| 15–20 | 6,16–10,36 |
| 20–25 | 6,32–11,18 |
| 25–30 | 6,64–11,40 |
| 30–35 | 6,74–11,92 |
| 35–40 | 7,26–12,54 |
| 40–45 | 7,62–13,06 |
| 45–50 | 7,88–13,12 |
Липидограмма представляет собой больше, чем простой набор малопонятных цифр. Каждая женщина по достижении сорока лет должна знать свой уровень холестерина и других разновидностей липидов. Своевременная корректировка патологических отклонений — верный способ снизить риск тяжёлых сердечно-сосудистых заболеваний.
Норма холестерина в крови по возрастам у мужчин и женщин, что делать если повышен

Показатели липидного обмена, одним из которых является холестерин, играют большую роль в оценке сердечно-сосудистого риска. Под ним понимают вероятность возникновения у человека инфаркта или инсульта и смерти от них в ближайшие 10 лет. Какой должна быть норма холестерина в крови и что предпринять, если он повышен?

Функция холестерина в организме
По химическому строению холестерин относится к классу липофильных спиртов. Он жизненно необходим организму, так как является составной частью мембран клеток и участвует в синтезе:
- гормонов — тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина Д3;
- желчных кислот.
Около 80% холестерина производится различными органами человека (в основном, печенью), 20% попадает в организм с пищей.
Это вещество не растворяется в воде, поэтому не может само перемещаться с током крови. Для этого оно связывается со специальными белками – аполипопротеинами. Получившиеся комплексы называются липопротеинами.
Одни из них имеют высокую плотнотсть (ЛПВП), другие — низкую (ЛПНП). Первые выводят из организма излишки жира, вторые — оседают на сосудистых стенках, участвуя в формировании атеросклеротических бляшек.
Образоване атеросклеротических бляшек


Поэтому, когда речь идет о «хороших» липидах, имеются в виду ЛПВП, о «плохих» – ЛПНП. Общий холестерин – совокупность всех липопротеинов.
Исследование липидного обмена проводят для того, чтобы оценить риск развития у человека атеросклероза и сердечно-сосудистых осложнений.
Несмотря на то, что у мужчин и женщин норма холестерина в крови (таблица по возрасту приведена ниже) различна, в медицине есть регламентированные показетели.

Глобальная сеть в изобилии предоставляет информацию о нормах холестерина. Зачастую выдаются цифры, абсолютно не соответствующие реальным, используемыми врачами. Существуют официальные приказы, постановления, руководства, где указаны четкие границы минимума и максимума показателя.
Врачи в своей практике ориентируются на цифры, рекомендованные Всемирной организацией здравоохранения. Они выглядят так::
| Значение | Холестерин общий (показатель, ммоль/л) | ЛПНП (показатель, ммоль/л) | ЛПВП (показатель, ммоль/л) | Триглицериды (показатель, ммоль/л) |
| нормальный | до 5,0; | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0– 6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин; | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин. | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин. | 2,4 и выше |
В своей работе доктор ориентируется на нужный ему диапазон значений, учитывая сопутствующие заболевания. Если у человека сахарный диабет, то неважно какого он возраста — его холестерин должен быть не более 5,0 ммоль/л. Превышение этой цифры ухудшает прогноз.
Нормальный показатель холестерина у женщин

В таблице представлена норма холестерина в крови у женщин разного возраста.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,2 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,2 |
Возраст 40 лет является той границей, после которой велика вероятность возникновения болезней сосудов и сердца, связанных с атеросклерозом.
Как видно из таблицы, у женщин после 50 лет уровень нормального холестерина и ЛПНП крови повышен довольно значительно. Это связано с гормональной перестройкой ( лечением которой занимаются врачи эндокринологи), происходящей во время менопаузы. Метаболические процессы в этом возрасте замедляются, и организму требуется больше энергии на переработку липидов.
Норма холестерина в крови у женщин после 50 и после 60 лет
С наступлением менопаузы у женщины меняется гормональный фон — снижается естественная защита организма от многих факторов, в т.ч. — возрастает риск сердечно-сосудистых патологий. Поэтому после 50-ти лет особенно важно следить за уровнем холестерина и его фракций (ЛПНП, ЛПВП, ТГ). Сдавать кровь необходимо ежегодно в рамках бесплатного диспансерного наблюдения. При выявлении отклонений частоту обследований и тактику ведения пациентки определяет врач. Средней нормой холестерина для здорового человека после 50-ти лет является 3,0 — 5,5 ммоль/л. При наличии сопутствующей патологии (ИБС, артериальная гипертония,сахарный диабет) показатель должен быть не выше 5,0. Для людей, перенесших ишемический инсульт, — не более 4,5 ммоль/л.
Нормальный показатель холестерина у мужчин

Ниже указана норма холестерина в крови у мужчин в зависимости от возраста.
Возраст, лет
Холестерин общий
ЛПНП
ЛПВП
Если внимательно посмотреть на показатели холестерина в таблице, то можно заметить, что его норма в крови у мужчин после 60 лет снижается. Это связано с замедлением метаболизма, регрессом всех функций организма . У мужчин риск атеросклероза и состояний, опасных для жизни (инсульта, инфаркта), изначально является более высоким. Их сердце и сосуды не защищены действием половых гормонов. Кроме того, представители сильного пола чаще по сравнению с женщинами подвержены вредным привычкам.
Нормальный показатель холестерина у детей
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 0-5 | 2,9-5,2 | 1,8-3,7 | 0,9-1,9 |
| 5-10 | 2,8-5,1 | 1,7-,3,5 | 1,0-2,3 |
| 10-18 | 3,0-5,1 | 1,5-3,2 | 1,6-2,5 |
Причины повышенного, пониженного холестерина
У женщин и мужчин после 40 лет превышение нормы холестерина в крови может быть связано с генетическими дефектами обмена липидов, но чаще причина остается неизвестна. К факторам, способствующим повышению уровня холестерина в крови относятся:
- болезни печени, желчного пузыря;
- курение;
- опухоли поджелудочной, предстательной железы;
- подагра;
- хроническая почечная недостаточность ( о причнах и лечении болезни почек у женщин описано тут);
- эндокринная патология (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин причиной повышенного по сравнению с нормой холестерина крови может стать беременность. Это нужно знать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании, истощении;
- обширных ожогах;
- тяжелых инфекциях (лечит врач инфекционист);
- сепсисе;
- злокачественных опухолях печени (диагностирует и лечит онколог);
- некоторых видах анемий;
- хронических болезнях легких ( как лечить хрониеские бронхиты читайте в этой статье);
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов в крови также бывает у тех, кто увлекается вегетарианством или принимает такие лекарственные препараты, как неомицин, тироксин, кетоконазол, интерферон, эстрогены.
Группы риска повышенного холестерина

Доказано, что гиперхолестеринемия чаще появляется у людей, которые:
- употребляют в пищу большое количество животных жиров;
- мало двигаются;
- имеют избыточный вес;
- злоупотребляют спиртным;
- курят;
- длительно принимают некоторые лекарственные препараты (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
У мужчин после 40 и женщин после 50 лет проводят скрининговое исследование на холестерин крови (норма указана в таблицах выше). Он является одним из факторов, который учитывают при расчете абсолютного сердечно-сосудистого риска.

Высокий и очень высокий абсолютный риск означает, что в ближайшие годы человек может пострадать от тяжелых и даже смертельных нарушений со стороны сердца и сосудов.

Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемической болезнью сердца ( терапию проводит и консультирует кардиолог);
- атеросклерозом нижних конечностей;
- ожирением;
- людей склонных к тромбообразованию;
- хроническими болезнями почек;
- гипертонией;
- хроническими болезнями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и медикаментозной коррекции при их повышении.
Что делать, если повышен холестерин, как привести в норму
Даже у лиц молодого возраста, начиная с 18 лет, при проф. осмотрах, диспансеризации берут кровь на общий холестерин. Если он повышен, врач дает рекомендации по изменению образа жизни. Их соблюдение может отсрочить возникновение атеросклероза сосудов и связанных с ним осложнений.
Для этого, прежде всего, нужно изменить свой рацион питания. Из него следует исключить:
- жирное мясо, колбасу, копчености, сало, субпродукты;
- майонез, жирные соусы;
- жирные молочные продукты (сливки, сыры, сметана);
- кондитерские, мучные изделия;
- газированные напитки;
- консервированные продукты, полуфабрикаты;
- алкоголь;
- маргарин.
В ежедневном меню лучше отдавать предпочтение:
- овощным салатам с добавлением растительного масла;
- морской рыбе;
- постному мясу;
- свежим овощам, фруктам;
- кашам на воде;
- овощным супам или супам, приготовленным на нежирном бульоне;
- нежирным кисломолочным продуктам;
- минеральной воде, несладким ягодным морсам, свежевыжатым сокам;
- хлебу цельнозерновому, ржаному или с отрубями.
Меняем рацион питания: Ваше здоровье в Ваших руках

Низкая физическая активность негативно сказывается на уровне «плохих» липидов. Поэтому молодые люди должны заниматься спортом, пожилые и больные – ходить пешком в умеренном темпе, подниматься по лестнице на свой этаж.
У женщин после 50 лет, получающих гормонозаместительную терапию в связи с климактерическим синдромом, холестерин повышается по сравнению с нормой. До начала приема гормональных препаратов им следует посетить терапевта или кардиолога.
Люди, у которых имеются заболевания, опасные в плане абсолютного сердечно-сосудистого риска, должны постоянно принимать гиполипидемические средства. К ним относятся фибраты, статины и др. Они стабилизируют атеросклеротические бляшки, то есть не дают им разрушаться. Разрушение бляшки влечет за собой некроз сосуда или ее отрыв и поступление в сосудистое русло в виде тромба. Тромбоз и некроз сосудов сердца приводят к инфаркту миокарда, мозговых сосудов – к инсульту.
Препараты для снижение холестерина
На настоящий день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | Симвастатин; Аторвастатин; Розувастатин; Флувастатин; Ловастатин; Правастатин |
Симвастол, Вазилип; Аторис, Липримар; Роксера; Мертенил; Лескол; Мевакор; Липостат; |
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | Холестирамин; Колестипол; Колесевелам |
Квестран; Колестид; ВелХол |
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | Эзетемибе | Зетия |
| Фибраты | Снижают триглицериды, повышают ЛПВП | Фенофибрат; Гемфиброзил |
Лофибра,Трикор; Допид |
| Комбинированные (статин+ ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | Эзетемибе+Симвастатин | Виторин |

Препараты 1-й линии – статины. Самый старый представитель – Симвастатин. Его применение оправдано, когда нужно немного понизить уровень холестерина плюс у него невысокая стоимость, он не дает создавать новые отложения холестерину, но и не уменьшает старые. Для уменьшения бляшек требуется доза, которая токсична для печени.
Наиболее эффективными и безопасными считаются Розувастатин и Аторвастатин. Они проверены практикой миллионов врачей и сотнями клинических исследований, доказано уменьшают объем атеросклеротических бляшек.
Из новых препаратов можно отметить Ловастатин и Правастатин, они тоже эффективно борются с проблемой, но не имеют большой доказательной базы и многих лет опыта использования.
Прием статинов требует обязательного контроля со стороны работы печени. Для этого ежемесячно или 1 раз в 2 месяца сдается кровь на печеночные фракции (АЛТ, АСТ). Параллельно контролируется уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео: