- от автора Jose
Какие анализы на ревматизм необходимо сдать для постановки диагноза
Анализы при ревматоидном артрите: какие анализы сдавать и их значения
Его развитию предшествует стрептококковая инфекция, которая активизирует в организме иммунные антитела к атаке молекул стрептококка. Попадание бактерий в организм провоцирует появление тонзиллита или гнойной ангины, осложнения которых чреваты развитием ревматизма. Чтобы болезнь была выявлена вовремя и не прогрессировала, рекомендуется сдать анализы на ревматизм.
Инфекционные отклонения, в первую очередь, сигнализируют изменениями в химическом составе крови. Наибольшая опасность ревматизма заключается в патологических нарушениях сердца, при которых происходят повреждения в клапанах, способствующие развитию порока сердца приобретенной формы.
Показания к анализу
Заболевание способно протекать в различных вариациях. При неактивной фазе течения ревматизма, полученные результаты анализа не критически отличаются от допустимых норм. Исследование крови на ревмопробы назначают при наличии явных симптомов, а также для контроля лечения и в профилактических целях.
Для начальной стадии заболевания характерны следующие признаки:
- Боли в суставах;
- Метеозависимость;
- Асимметрия тела;
- Слабость;
- Субфебрильная температура;
- Хруст в суставах и отеки, возникшие вследствие воспаления.
Иногда, с целью предупреждения развития ревматизма, анализ назначается пациентам, в недавнем прошлом перенесших острую гнойную ангину.
Чем опасна болезнь
В начальной степени патологии у пациента возникает синовит, когда воспаляется внутренняя оболочка хрящей. Ткань, которая их покрывает, перестает выделять необходимую жидкость, из-за этого кости и суставы недостаточно увлажнены и не обеспечены питанием, что ведет к их разрушению.
Для ревматоидного артрита присуще несвойственное деление клеток иммунной системы, их количество постоянно растет, в большом количестве образуются агенты, которые и способствуют возникновению воспалительного процесса. В дальнейшем начинается выработка антител, которые подавляют собственные антигены. При такой реакции суставная ткань выступает в роли чужеродного тела, которое нужно уничтожить.
Во время развития болезни в процесс включаются неиммунные механизмы, служащие толчком к образованию паннуса – новой соединительной ткани.
Вновь образовавшиеся ткани прорастают в хрящ, что провоцирует разрушение костей и суставов. В этих местах больной ощущает сильную боль, постепенно теряет двигательную функцию. Вовлечены в процесс воспаления мышцы, связки и сухожилия.
Все это приводит к деформации суставов, из-за чего двигательная функция конечностей затруднена. Патологическое состояние довольно стремительно развивается в случае отсутствия лечения. Параллельно с этим появляется амилоидоз почек и почечная недостаточность. Амилоидоз начинает развиваться из-за большого содержания белка, оседающего на почках, который и приводят к нарушению их деятельности.
Люди, которых постиг ревматоидный артрит, раньше остальных подвержены атеросклеротическому поражению сосудов, а также инсульту или инфаркту. У больных ревматоидным артритом продолжительность жизни снижается.
Анализы на ревматизм
Для подтверждения и опровержения диагноза, необходимо провести лабораторный анализ. Комплексная диагностика ревматизма подразумевает выявление в крови иммуноглобулинов, обнаружение мигрирующих иммунных комплексов, а также антител к наружным структурам стрептококков.
Чтобы результаты анализов были достоверны, врачи рекомендуют перед исследованием придерживаться определенных рекомендаций:
- Анализ сдавать только натощак;
- За 8-12 часов до забора крови ничего не есть;
- Стараться избегать интенсивных физических нагрузок;
- Отказаться от острой и жирной пищи.
Для диагностики ревматизма информационными являются пять основных исследований:
- Общий анализ крови, позволяющий выявить СОЭ и количество лейкоцитов;
- При биохимическом анализе исследуется уровень обычного и негликозилированного белка, а также степень ревматоидного фактора. Данный маркер применяется для мониторинга патологии и эффективности медикаментозной терапии. Помимо этого, анализ помогает обнаружить антитела, которые способствуют образованию ЦИК, провоцирующих повреждение суставов;
- Для выявления стрептококковых антител исследуют уровень антистрептозолина-О. Значительное повышение антител указывает на перенесенную ранее инфекцию;
- Присутствие ревмокардита и изменения в работе сердца выявляют с помощью электрокардиограммы;
- Эхокардиография позволят обнаружить порок сердца.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
- Ревматоидный фактор
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости. По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно. Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП. В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов.
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
- Артроскопия
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза.
- Рентгенография
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
- Сцинтиграфия
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов. Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева.
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
Общий анализ крови
Поражение суставов часто проходит в сопровождении лейкоцитоза (смещение лейкоцитарной формулы влево), который происходит за счет активной атаки палочкоядерных, реже – миелоцитов или метамиелоцитов. Подобные показатели в анализах присутствуют при интенсивно развивающемся инфекционном процессе.
При формах подострого полиартрита отмечают количество лейкоцитов в допустимых пределах или слегка повышенных. Как правило, их уменьшение происходит параллельно снижению температуры тела. Для суставной ревматоидной атаки не характерно присутствие анемии. Эта тенденция не свидетельствует о завершении ревматического процесса, а лишь является спадом острого воспалительного элемента.
Для продолжительного течения рецидивирующих форм ревматизма не характерны изменения в крови, как при суставном ревматизме. Однако встречается незначительное увеличение лейкоцитов и снижение нейтрофилов.
Тромбоцитопению отмечают не часто, обычно количество тромбоцитов находится в пределах нормы, лишь иногда выявляют критически высокие показатели.
Для длительных ревматических эндокардитов, с повторным обострением, характерно присутствие нормохромной или гипохромной анемии, что не является критическим. При эндокардите инфекционного типа важное значение имеют показатели пробы Битторфа-Тушинского, а также формоловой пробы.
На результаты анализов при ревматизме большое влияние оказывает лекарственная терапия, включающая бутадион и амидопирин. Употребление этих веществ способствует развитию лейкопении (снижению лейкоцитов), а прием стероидных препаратов содействует более продолжительному сохранению лейкоцитоза, а также нейтрофилеза.
Первичная диагностика ревматического заболевания по характерным симптомам
Заподозрить у пациента ревматическое заболевание позволяет осмотр. В ходе приема доктор выявляет подозрительную симптоматику:
- Повышенная температура (часто более 39 градусов) позволяет предположить наличие воспалительного процесса. Важно помнить — некоторые случаи заболевания протекают без температурных изменений.
- Воспаления соединительной ткани, области суставов проявляются болезненностью. Например, ревматическое поражение кистей рук выделяется нестерпимой болью в процессе сгибания пальцев.
- Припухлость области суставов позволяет предположить наличие патологического процесса (например, опухает локтевой сустав). Встречаются случаи покраснения кожи около воспаленной области.
- Нарушения работы сердца — последствия ревматической атаки (у пациентов нарушается ритм, возникают колющие боли, отмечается чувство тяжести в грудной клетке);
- Страдает общее самочувствие (больные резко устают, ощущают спад активности);
- Кожные покровы поражают кольцевидные пятна, под кожей локализуются маленькие узелки.
- Больные отмечают нарушения эмоциональной сферы. Особенно ярко симптомы проявляются у детей: повышается капризность, ухудшается запоминание, снижается внимание, нарушается сон.
- Двигательную активность затрагивают негативные изменения: трясутся руки, сложно держать предметы, непроизвольно подергивается голова.
Высококвалифицированный доктор не выносит заключение только по внешним признакам. Свои подозрения медицинский сотрудник записывает в карточку, высказывая диагноз в форме предположения. Для установления точного медицинского заключения проводится дифференциальная диагностика ревматизма, включающая дополнительные методы обследования (например, проведение анализа крови, электрокардиограммы).
Биохимические показатели
Более тщательный анализ можно получить при биохимическом исследовании. Для острого ревматизма характерно присутствие гипериноза, когда в крови наблюдается повышение фибриногена.
Не менее важным показателем также является увеличение в крови показателей альфа-глобулинов, свидетельствующих о развитии начальной фазы ревматоидного полиартрита или обострения ревмокардита. Более поздние степени ревматоидного полиартрита сигнализируют огромным количеством гамма-глобулинов, при достаточно низком уровне серумальбуминов. Поэтому, при анализах на ревматизм большое внимание уделяют конкретным пробам:
- Увеличение гамма-глобулинов распознает Таката-Ара;
- Популярная проба Вельмана выявляет уровень альфаглобулинов;
- Концентрацию альбуминов помогает определить кадмиева проба.
Немаловажную роль при исследовании играет присутствие в сыворотке крови негликозилированного белка, который не выявляется в сыворотке здоровых людей. Его наличие в крови не критично, однако благодаря этому факту, ревматизм и ревматоидный полиартрит можно диагностировать раньше, чем реакцию показателей СОЭ.
При каких симптомах показано обследование
Сдавать анализы на ревматоидный артрит необходимо при появлении следующих симптомов:
- Появление суставной скованности, которая наблюдается длительное время.
- Очаги воспаления проявляются симметрично.
- Появление подкожных уплотнений, которые являются ревматоидными узелками.
- Появление покраснения и отечности на пораженном участке.
Наличие одного или нескольких симптомов считается достаточным основанием для сдачи анализов для диагностики ревматоидного артрита.
Выводы
Исходя из исследуемых данных, стоит утверждать, что ревматизм имеет различную природу возникновения. Инфекционный характер патологии способна спровоцировать не только стрептококковая инфекция, а также другие виды возбудителей.
Нередко причиной его появления становится гиперергия – состояние при котором происходит перестройка организма, вследствие проникновения определенного вида аллергена. Сенсибилизация организма осуществляется при попадании в него продуктов распада белков. Чаще это отмечается в инкубационный период, когда раскрывается абсолютная картина ревматизма, на фоне выраженной стрептококковой чувствительности.
Хронический ревматизм, при любых факторах проявления, является серьезной патологией соединительных тканей.
Реактивная и хроническая форма заболевания, главный фактор которой – стрептококк, часто провоцирует развитие порока сердца. Однако своевременное лечение инфекционной природы ревматизма, гарантирует пациенту полное выздоровление, полностью избавляя его от беспокоящих симптомов.
Особенности ревматоидного артрита
Системное поражение суставов не имеет точно установленной причины возникновения. Однако медиками доказано, что наиболее частыми провоцирующими факторами являются аутоиммунные аномалии и генетическая предрасположенность.
Аутоиммунное поражение соединительной ткани обусловлено сбоем в работе иммунной системы. По неустановленным этиологическим причинам, иммунитет ошибочно принимает клетки собственного организма за патогенные и начинает атаковать органы и соединительные ткани защитными антителами и киллерными клетками. В результате возникает воспалительный процесс, который уничтожает здоровые ткани и провоцирует развитие анкилоза — сращение фиброзных, костных и хрящевых тканей.
При инфекционных возбудителях, болезнь может развиваться как реактивный симметричный артрит, реже в качестве разновидности ревматизма. Патогенная микрофлора при аутоиммунном признаке является провокатором защитной реакции организма и ложной атаки иммунитета.
Отличительной чертой ревматоидного артрита является симметричность в поражении парных групп костных сочленений. Это означает, что при поражении одной руки или ноги, боль и дискомфорт со временем должны проявиться в сочленениях другой конечности.
Чаще всего воспаление сначала поражает пальцы и кисть руки, коленные суставы, голеностопный отдел и стопы, а затем распространяется на более крупные.
Какие анализы необходимо сдавать при ревматизме и расшифровка результатов

Ревматизм — это поражение соединительной ткани воспалением. Чаще всего заболевание поражает сердце (ревмокардит) и суставы (ревмоартрит). Основной причиной появления патологии является вовремя невылеченная стрептококковая инфекция. Для того, чтобы провести эффективное лечение болезни, потребуется пройти комплексное обследование. Анализы ревматизм назначает врач. Определение нужных обследований проводится по результатам первичного осмотра. По симптомам выявить заболевание крайне сложно, поэтому потребуется пройти множество исследований.
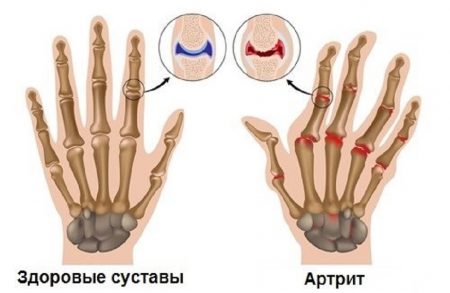 Ревматоидный артрит пальцев — одна из разновидностей заболевания
Ревматоидный артрит пальцев — одна из разновидностей заболевания
Симптомы и диагностика заболевания
Симптомы ревматизма обширны. Ему присущи следующие проявления:
- лихорадка;
- боль в голове;
- сердечная боль;
- кровотечение из носа (в редких случаях);
- одышка.
При ревматическом артрите возникают боли в суставах по всему телу. Может поражаться тазобедренный, плечевой, коленный, голеностопный, локтевой сустав. Обычно воспаляются крупные сочленения.
При ревматизме кардиотоксичное действие невылеченного стрептококка приводит к поражению ткани и воспалительной реакции. Иммунитет для борьбы с инфекцией вырабатывает белки, которые входят в состав инфекции, однако эти белки также находятся в составе многих клеток в организме. Таким образом иммунитет наносит вред собственному организму.
Для диагностики ревматизма обязательно сдают биохимический анализ и различные пробы. Поводом для проверки является общее недомогание. Выявить заболевание достаточно проблематично. Требуется использовать современный подход для скорейшей диагностики и составления схемы лечения.
Поводом для посещения врача могут стать симптомы схожие с артрозом плеча или колена. Суставные заболевания имеют схожие проявления, однако терапия каждой отдельной болезни может сильно отличаться.
Какие анализы необходимо сдавать
Анализы на ревматоидный артрит включают в себя:
- общий и биохимический анализ крови;
- анализ мочи;
- показатели стрептокиназы;
- определение с-реактивного белка.
Помимо лабораторных, проводятся определенные аппаратные обследования. Крайне важно сделать УЗИ сердца и рентген пораженных суставов. При помощи лабораторных исследований удается определить присутствие воспаления в организме.
Вначале должны сдаваться анализы, которые помогут определить, в каком состоянии находится организм. Помимо этого, должен быть проведен сбор анамнеза и визуальный осмотр. Каждый отдельный вид исследования будет демонстрировать состояние той или иной системы организма.
 Для большинства исследований берется кровь из вены
Для большинства исследований берется кровь из вены
Крайне важно правильно расшифровывать полученные результаты. Этим должен заниматься квалифицированный специалист. Для взрослого и ребенка, мужчин и женщин имеются свои нормы. Для расшифровки используется таблица норм.
Важно! В первую очередь сдаются самые важные анализы. Требуется определить общее состояние человека и причину появления недомогания. Если необходимо получить более точную картину, назначается комплекс дополнительных обследований.
Показатели анализа крови при ревматизме
У каждого анализа имеются верхние и нижние границы нормы. Если показатели человека находятся в пределах нижней или верхний границы, то результат хороший и с ним все в порядке. Для постановки правильного диагноза обращают внимание на:
- количество нейтрофилов;
- скорость оседания эритроцитов;
- уровень гамма-глобулинов;
- уровень мукопротеинов.
Диагностировать заболевание можно, если имеются серьезные отклонения. Как правило, при остром ревматизме значительно увеличивается количество нейтрофилов, количество гамма-глобулинов достигает 25%, мукопротеины возрастают практически в 3 раза, СОЭ составляет 20-30 мм/ч. Значительное изменение нескольких показателей может подтверждать присутствие патологии в организме.
Чтобы получить точные показатели, кровь необходимо сдать правильно. Врач подробно проконсультирует о том, как подготовиться к проведению обследования. Диагностирование ревматизма займет несколько дней. При остром течении заболевания все исследования проводятся в стационарных условиях. Если симптомы болезни слабовыраженные, то человек посещает поликлинику для проведения анализов.
Расшифровка результатов
Врач расшифровывает биохимический и общий анализ, а также ревмопробы. Анализ крови на ревмопробы включает в себя белок С-реактивный, ревматоидный фактор, антистрептолизин-О. Самостоятельно провести расшифровку крайне проблематично, так как нужно учитывать множество факторов. При явном ревматизме выявляются отклонения в следующих показателях:
- С-реактивный белок при наличии болезни равен 4 мг/л (выявляется только при воспалении);
- ревматоидный фактор в норме составляет до 15 Ме/мл у взрослых людей;
- белок крови составляет в норме 65 г/л;
- норма альбумина — 65 г/л.
Рассказать о том, что значит и показывает каждый параметр сможет врач. В расшифровке используется специальная таблица. Помимо этого, учитываются индивидуальные особенности человека (возраст, пол и состояние иммунитета).
Анализы способы показывать серьезные отклонения. Для выявления заболевания на начальном этапе изучать результаты должен опытный специалист. При незначительном отклонении от нормы подтвердить подозрения врача поможет повторное проведение исследования. Стоит помнить о том, что норма каждого показателя незначительно варьируется.
 Одновременно с расшифровкой врач расскажет о том, что нужно делать в дальнейшем
Одновременно с расшифровкой врач расскажет о том, что нужно делать в дальнейшем
Ревматик должен придерживаться рекомендаций врача. После проведения диагностики специалистом будет составлена схема терапии и даны рекомендации. Если после всех тестов у человека подтвержденный ревматизм, то ему потребуется подойти к лечению ответственно.
Принципы терапии
Если патология протекает тяжело, то лечение в первые несколько недель проводится в условиях стационара. Если степень воспаления незначительная, то лечение проводится амбулаторно. На протяжении всей терапии ведется наблюдение у ревматолога. Для достижения выраженного результата в короткие сроки потребуется:
- употреблять медикаменты;
- использовать общеукрепляющие средства;
- правильно кушать.
 Ревмоартрит может располагаться в разных частях тела
Ревмоартрит может располагаться в разных частях тела
Также для избавления от неприятных симптомов патологии применяют физиопроцедуры. Ревматология предлагает множество различных схем для лечения. Важно правильно подобрать метод терапии. Одновременно могут применяться несколько классов лекарств. Необходимая продолжительность лечения медикаментами и их доза определяются врачом.
Заключение
Анализы способны доказывать или опровергать присутствие воспалительного процесса в организме. Ревматизм крайне тяжело диагностируется. Тратится большое количество времени, прежде чем удается получить точные данные, указывающие на присутствие данной болезни.
Подробнее о ревматизме можно узнать из видео:
Какие анализы на ревматизм необходимо сдать для постановки диагноза
Ревматизм — системное заболевание соединительной ткани, для которого характерно наличие воспалительного процесса, преимущественно в суставах и оболочках сердца.
Его развитию предшествует стрептококковая инфекция, которая активизирует в организме иммунные антитела к атаке молекул стрептококка. Попадание бактерий в организм провоцирует появление тонзиллита или гнойной ангины, осложнения которых чреваты развитием ревматизма. Чтобы болезнь была выявлена вовремя и не прогрессировала, рекомендуется сдать анализы на ревматизм.
Инфекционные отклонения, в первую очередь, сигнализируют изменениями в химическом составе крови. Наибольшая опасность ревматизма заключается в патологических нарушениях сердца, при которых происходят повреждения в клапанах, способствующие развитию порока сердца приобретенной формы.
Показания к анализу
Заболевание способно протекать в различных вариациях. При неактивной фазе течения ревматизма, полученные результаты анализа не критически отличаются от допустимых норм. Исследование крови на ревмопробы назначают при наличии явных симптомов, а также для контроля лечения и в профилактических целях.
Для начальной стадии заболевания характерны следующие признаки:
- Боли в суставах;
- Метеозависимость;
- Асимметрия тела;
- Слабость;
- Субфебрильная температура;
- Хруст в суставах и отеки, возникшие вследствие воспаления.
Анализы на ревматизм
Для подтверждения и опровержения диагноза, необходимо провести лабораторный анализ. Комплексная диагностика ревматизма подразумевает выявление в крови иммуноглобулинов, обнаружение мигрирующих иммунных комплексов, а также антител к наружным структурам стрептококков.
Чтобы результаты анализов были достоверны, врачи рекомендуют перед исследованием придерживаться определенных рекомендаций:
- Анализ сдавать только натощак;
- За 8-12 часов до забора крови ничего не есть;
- Стараться избегать интенсивных физических нагрузок;
- Отказаться от острой и жирной пищи.

Для диагностики ревматизма информационными являются пять основных исследований:
- Общий анализ крови, позволяющий выявить СОЭ и количество лейкоцитов;
- При биохимическом анализе исследуется уровень обычного и негликозилированного белка, а также степень ревматоидного фактора. Данный маркер применяется для мониторинга патологии и эффективности медикаментозной терапии. Помимо этого, анализ помогает обнаружить антитела, которые способствуют образованию ЦИК, провоцирующих повреждение суставов;
- Для выявления стрептококковых антител исследуют уровень антистрептозолина-О. Значительное повышение антител указывает на перенесенную ранее инфекцию;
- Присутствие ревмокардита и изменения в работе сердца выявляют с помощью электрокардиограммы;
- Эхокардиография позволят обнаружить порок сердца.
Скрининг
Ревматологический скрининг является достаточно информационным исследованием. Помимо обязательных анализов на ревматизм, он диагностирует забранный материал на лейкоцитарную формулу и степень антинуклеарных антител.
Процедура назначается для ранней диагностики стрептококковой инфекции, сердечных патологий, а также заболеваний мышечной ткани и суставов. Анализ проводится методом забора венозной крови.
Общий анализ крови
Поражение суставов часто проходит в сопровождении лейкоцитоза (смещение лейкоцитарной формулы влево), который происходит за счет активной атаки палочкоядерных, реже – миелоцитов или метамиелоцитов. Подобные показатели в анализах присутствуют при интенсивно развивающемся инфекционном процессе.

При формах подострого полиартрита отмечают количество лейкоцитов в допустимых пределах или слегка повышенных. Как правило, их уменьшение происходит параллельно снижению температуры тела. Для суставной ревматоидной атаки не характерно присутствие анемии. Эта тенденция не свидетельствует о завершении ревматического процесса, а лишь является спадом острого воспалительного элемента.
Для продолжительного течения рецидивирующих форм ревматизма не характерны изменения в крови, как при суставном ревматизме. Однако встречается незначительное увеличение лейкоцитов и снижение нейтрофилов.
Для длительных ревматических эндокардитов, с повторным обострением, характерно присутствие нормохромной или гипохромной анемии, что не является критическим. При эндокардите инфекционного типа важное значение имеют показатели пробы Битторфа-Тушинского, а также формоловой пробы.
На результаты анализов при ревматизме большое влияние оказывает лекарственная терапия, включающая бутадион и амидопирин. Употребление этих веществ способствует развитию лейкопении (снижению лейкоцитов), а прием стероидных препаратов содействует более продолжительному сохранению лейкоцитоза, а также нейтрофилеза.
Биохимические показатели

Более тщательный анализ можно получить при биохимическом исследовании. Для острого ревматизма характерно присутствие гипериноза, когда в крови наблюдается повышение фибриногена.
Не менее важным показателем также является увеличение в крови показателей альфа-глобулинов, свидетельствующих о развитии начальной фазы ревматоидного полиартрита или обострения ревмокардита. Более поздние степени ревматоидного полиартрита сигнализируют огромным количеством гамма-глобулинов, при достаточно низком уровне серумальбуминов. Поэтому, при анализах на ревматизм большое внимание уделяют конкретным пробам:
- Увеличение гамма-глобулинов распознает Таката-Ара;
- Популярная проба Вельмана выявляет уровень альфаглобулинов;
- Концентрацию альбуминов помогает определить кадмиева проба.
Немаловажную роль при исследовании играет присутствие в сыворотке крови негликозилированного белка, который не выявляется в сыворотке здоровых людей. Его наличие в крови не критично, однако благодаря этому факту, ревматизм и ревматоидный полиартрит можно диагностировать раньше, чем реакцию показателей СОЭ.
Выводы
Исходя из исследуемых данных, стоит утверждать, что ревматизм имеет различную природу возникновения. Инфекционный характер патологии способна спровоцировать не только стрептококковая инфекция, а также другие виды возбудителей.
Нередко причиной его появления становится гиперергия – состояние при котором происходит перестройка организма, вследствие проникновения определенного вида аллергена. Сенсибилизация организма осуществляется при попадании в него продуктов распада белков. Чаще это отмечается в инкубационный период, когда раскрывается абсолютная картина ревматизма, на фоне выраженной стрептококковой чувствительности.
Реактивная и хроническая форма заболевания, главный фактор которой – стрептококк, часто провоцирует развитие порока сердца. Однако своевременное лечение инфекционной природы ревматизма, гарантирует пациенту полное выздоровление, полностью избавляя его от беспокоящих симптомов.
Виды анализов на выявление ревматизма, методы диагностики, расшифровка результатов и дальнейшие действия
Аутоиммунные заболевания представляют серьёзную проблему и не поддаются полному излечению. Их можно только тормозить и проводить поддерживающую терапию. Сдав анализы на ревматоидный артрит, можно быстро выявить заболевание уже в начале его развития. Патология относится к системным, и изменения, которые происходят при ней в суставах, являются необратимыми. Возникает болезнь по причине того, что из-за нарушения в работе иммунной системы вырабатываются антитела против своих клеток внутри суставов. В результате этого развивается воспаление.
Определить заболевание по одному-единственному анализу невозможно. Для постановки диагноза необходимо проведение комплексного обследования, при котором используется несколько видов исследований.
| Анализы крови на ревматоидный артрит | Прочие анализы при диагностике болезни |
| Общий | Общий мочи |
| Биохимический | Синовиальной жидкости |
| Скорость оседания эритроцитов | |
| На С-реактивный белок | |
| На ревматоидный фактор | |
| На антитела антицитруллиновые | |
| На антитела антинуклеарные |
После расшифровки результатов анализов определяется состояние больного и назначается необходимое лечение.
Общие исследования мочи и крови
Эти исследования позволяют определить наличие в организме воспалительного процесса и понять причину развития заболевания. Если оно аутоиммунное, то повышенный уровень лейкоцитов – это редкость.
Также при анализе крови на ревматоидный артрит определяется показатель гемоглобина. При развитии этой патологии у эритроцитов резко снижается срок жизни и нарушается состав крови. Также понижается и продуцирование красных кровяных телец костным мозгом. При аутоиммунной болезни показатель гемоглобина будет максимум 110 г/л, вместо положенных в норме от 120 до 160 г/л. По мере прогрессирования болезни этот показатель понижается ещё больше и может достигать критических значений при запущенной форме нарушения.
В моче при ревматоидном артрите определяется повышенная концентрация белка, а при тяжелой степени воспалительного процесса – и высокий уровень лейкоцитов.
Такие изменения в составе крови и мочи происходят и при иных патологиях, поэтому общие анализы биологических жидкостей назначаются только в качестве первичного этапа диагностики.
Время оседания эритроцитов
Анализ СОЭ (скорость оседания эритроцитов) важен при выявлении ревматоидного артрита. Этот показатель определяется в процессе проведения общего анализа крови. Основывается исследование на том, с какой скоростью происходит оседание красных кровяных телец в материале, находящемся в пробирке. Когда они объединяются и склеиваются с патологическими агентами, то становятся тяжёлыми и оседают быстрее, чем должно быть в норме. Это является показателем того, что в организме идет воспалительный процесс.
Ускоренное оседание красных кровяных телец свидетельствует о развитии в организме острого или хронического воспалительного процесса.
Биохимия крови
Во время биохимического анализа крови у больного выявляются различные биохимические соединения, которые показывают развитие того или иного патологического процесса. В результате можно определить не просто наличие в организме воспаления, но и его степень. Если выявляется присутствие в крови гаптоглобина, то это означает, что воспаление протекает бурно. При ревматоидном артрите в анализе крови показатели воспаления особенно высокие.
Показывает наличие аутоиммунных нарушений и повышение количества фибриногена в крови. В норме показатель вещества 2-4 г/л, а при поражении суставов – выше в несколько раз.
Не пропустите: Что можно есть и что нельзя при ревматоидном артрите суставов
В биохимический анализ входит и проверка показателя сиаловых кислот. При отсутствии проблемы со здоровьем показатель 2-2,33 ммоль/л. Если уровень вещества выше, то это указывает на поражение суставов и соединительных тканей, при котором происходит активное разрушение коллагена.
Показатель С-реактивного белка
Этот белок участвует в иммунологических процессах, активируя их. При сбое в работе иммунной системы он начинает продуцироваться против собственных тканей организма. Данный компонент в высокой концентрации является показателем бурного воспалительного процесса. Однако определить природу и локализацию воспаления по С-белку невозможно.
Ревматоидный фактор
Это показатель наиболее тяжёлого состояния больного. Ревматоидным фактором называются особые белки (антитела), вырабатываемые иммунной системой, действие которых направлено против соединительных тканей организма. Таким образом, эти антитела выступают в роли аутоантигенов, взаимодействующих с иммуноглобулинами класса G. Этот показатель позволяет точно определить аутоиммунную природу болезни и назначить необходимое больному лечение, которое поможет снизить разрушающее действие на ткани.
В ряде случаев ревматоидный фактор не является показателем артрита и может сигнализировать о глистной инвазии, а также о васкулите.
Антицитруллиновые антитела
Цитруллин – вещество, находящееся в составе соединительных тканей. При аутоиммунном заболевании происходит выработка защитных белков, и в крови появляются антицитруллиновые антитела. Их присутствие указывает на развитие болезни в 95% случаев. В норме показатель составляет 3 единицы на 1 мм крови. Если же имеет место патология, то происходит повышение показателя до 58, а иногда и 87 единиц. Чем дольше аутоиммунный процесс разрушает ткани суставов, тем более выраженным будет показатель.
Антинуклеарные антитела
Эти белковые соединения образуются иммунной системой и действуют против ДНК клеток. Определить присутствие их важно, если после установления наличия у человека воспаления не получается выявить его причину. Эти белки специфичны для ревматоидного артрита и легко определяются в крови. Выявление антител к ДНК – один из самых точных методов определения болезни.
Гепатит-маркеры
Гепатиты С и В могут проявляться не специфически, а в форме аутоиммунного поражения суставов. В такой ситуации о наличии болезни можно понять только по присутствию воспалительного процесса в тканях сустава. Если по результатам анализа крови выявлен гепатит, то после его лечения признаки артрита проходят у 90% больных.
Полезное видео
Смотрите на видео о ревматоидном факторе при ревматоидном артрите:
Если подозрение на атеросклероз, обследование должно быть проведено в полном объеме. Оно включает анализ крови, в том числе биохимический, а также многие другие. Какие еще стоит сдать?
Такая патология, как ревматоидный васкулит, является продолжением артрита, добавляя больному много новых проблем. Какие симптомы начала патологии? Какое будет выбрано лечение?
Для определения наличия стрептококковой инфекции и других назначают анализ АСЛ-О. Есть установленная норма в крови для взрослых и детей. Каковы причины того, что может быть значение повышено? О чем расскажет показатель?
Определяют протеин в крови при подозрениях на многие патологии, в том числе онкологию. Анализ помогает определить норму, повышенные показатели реактивного с и протеина s. Стоит разобраться и со значениями: кровь на эозинофильный катионный протеин, тотал. Сгущает или нет кровь?
Берутся анализы на васкулит для подбора дозировки лекарств и степени прогрессирования заболевания. О чем расскажет диагностика по анализам крови? Какие сдают лабораторные и инструментальные при геморрагическом васкулите, чтобы его определить?
Сделать анализ крови на холестерин полезно даже абсолютно здоровому человеку. Норма у женщин и мужчин отличается. Биохимический и развернутый анализ ЛПВП правильно сделать натощак. Подготовка требуется. Обозначение поможет расшифровать врач.
Заболевание ревмокардит, симптомы которого могут быть нечеткими, возникает преимущественно у детей в возрасте 5-15 лет. Может быть первичным, возвратным, острым или хроническим. Диагностика боли в сердце затруднена ввиду схожести с другими патологиями, лечение в больнице.
Когда проводится липидограмма, норма покажет состояние сосудов, наличие в них холестерина. Расшифровка показателей у взрослых, а также размер триглицеридов, ЛПВЛ помогут выбрать лечение — диету или медикаменты. Когда нужна развернутая?
Лабораторная диагностика инфаркта миокарда включает общие анализы крови и мочи. Своевременность проведения, правильная расшифровка поможет назначить лечение.
Значимость лабораторных исследований
При уточнении диагноза такого сложного вида патологии анализы при ревматоидном артрите можно разделить на:
- специфические — позволяющие с высокой степенью достоверности подтвердить или опровергнуть предварительный диагноз;
- неспецифические — выявляют присутствие отдельных признаков и только в совокупности подтверждают диагноз.
Как правило, ревматоидный артрит диагностируется лишь на 7–8 год после его «дебюта». При этом у более 30% больных на разных стадиях развития заболевания ставят ошибочный диагноз. Особенно часто с диагностическими трудностями сталкиваются при попытке ранней диагностики патологии в возрастной группе пациентов до 30 лет. В начальной стадии прогрессирования заболевания инструментальные исследования имеют отрицательный результат. Поэтому разработка методов лабораторной диагностики патологии на максимально ранней стадии имеет большое значение.
Анализ крови при ревматоидном артрите помогает обнаружить циркулирующие аутоантитела и маркеры острой фазы воспалительного процесса. Специфическим анализом является определение ревматоидного фактора и выявление антител к циклическому цитруллинированному пептиду (АЦЦП). Именно исследование на АЦЦП стало передовым шагом в диагностике ранних форм ревматоидного артрита и определении патологии при серонегативной форме заболевания или при отсутствии выраженных симптомов.
По данным исследования НИИР РАМН, у пациентов с выявленным Р-фактором признаки ревматоидного артрита отмечались уже через год после проведенного исследования у 56% обследованных. Среди тех, у кого результат был отрицательным, через тот же период времени патология развилась у 44%.
В то время как при позитивном результате на АЦЦП заболевание через год развилось у 70% обследованных, а при негативном — у 30%. Приведенные результаты убедительно доказывают высокую валидность, чувствительность и информативность метода, которым проводится исследование АЦЦП.
Общее представление об РА
Ревматоидный артрит (РА) ― это заболевание, при котором в соединительной ткани начинается воспалительный процесс. Воспаление приобретает хронический характер, развивается очень медленно. Но дегенеративные разрушения соединительной ткани, вследствие этого аутоиммунного процесса, невозможно восстановить. Медикам и по нынешний день достоверно не известна настоящая причина ревматизма суставов. Одно точно установлено, что импульс к началу воспалительного процесса в соединительной ткани, провоцирует определенный сбой в деятельности иммунитета.
При ревматической патологии связок, иммунная система человека вырабатывает антитела для борьбы с клетками собственного организма. Некоторые клетки соединительной ткани ошибочно принимаются иммунитетом за чужеродные микроорганизмы. Конкретно для борьбы с ними защитные силы производят иммуноглобулины, которые и способствуют развитию воспаления в суставах. Из-за непрестанного хронического воспаления соединительная ткань постепенно разрушается, что может привести к инвалидности, если не начать своевременное лечение.
Вот эти самые ревматоидные антитела, то есть маркеры ревматизма суставов, и можно выявить в анализе крови обследуемого пациента. Когда есть подозрения на ревматоидный артрит, анализы крови помогают поставить наиболее точный диагноз. Неоспоримым преимуществом является тот факт, что лабораторные исследования крови позволяют обнаружить аутоантитела на самой ранней стадии, когда ревматизм суставов можно не только приостановить, но и полностью вылечить. Для РА характерно протекание без ярко выраженных симптомов десятилетиями. А показатели крови при сдаче лабораторного анализа покажут аутоантитела уже спустя полтора месяца после начала ревматоидного заболевания соединительной ткани.
Диагностика болезни
Точный диагноз этого заболевания ставится в промежутке от 9 до 12 месяцев от его начала, поскольку ранние стадии проявления его крайне схожи с многими другими недугами. В 1987 году Американская коллегия ревматологов разработала 7 критериев диагностики ревматоидного артрита: утренняя скованность, наличие Р-фактора в сыворотке, специфические узелки, симметричное поражение определенных типов суставов, остеопения и костные эрозии. Для подтверждения диагноза достаточно подтверждения минимум четырех.
Применяют следующие методы диагностирования:
- лабораторные анализы;
- артроскопия — инструментальное исследование полости сустава с помощью оптического прибора;
- рентгенограмма суставов по определенным разработанным методикам;
- сцинтиграфия суставов — определение содержания радиоактивного элемента технеция в суставе;
- биопсия синовиальной оболочки сустава – микроскопическое исследование фрагмента ткани поврежденного сустава;
- магнитно-резонансная томография (МРТ) для исследования степени деформации суставов;
- ультразвуковое исследование (УЗИ) суставов, пораженных внутренних органов при тяжелых стадиях заболевания.
Симптомы и диагностика заболевания
К стрептококкам организм человека не адаптирован. Он производит вещества (макрофаги), которые яростно борются с вредоносным вирусом. Сердечно-сосудистая система и опорно-двигательный аппарат накапливают эти вещества в большом количестве. Проверка крови на ревмопробы позволяет быстро выявить вирус.
Главными симптомами заболевания являются:
- лихорадка, пониженный иммунитет;
- головная боль, быстрая утомляемость, бессилие;
- хруст в суставах (ревматоидный артрит);
- одышка, сердцебиение, сердечные боли;
- аннулярная сыпь;
- ревматоидные узелки под кожей проявляются в тяжелой форме;
- в запущенной стадии – поражение органов (легких, почек, печени).
Диагностика ревматизма – одна из сложных задач во врачебной практике.
Чтобы поставить точный диагноз, врачу требуются разные методы, помогающие исследовать организм.
Показатели СОЭ повышены, увеличена скорость оседания эритроцитов до 20-30 мм/ч, число лейкоцитов значительно повышено.
Повышаются показатели фибриногена до 10-12 г/л. Рост уровня альфа-глобулинов и снижение уровня гамма-глобулинов.
Повышение антистрептококковых антител. Повышение числа иммуноглобулинов, снижение числа Т-лимфацитов.
Анализ на АЦЦП
Анализ на АЦЦП обязательный при ревматоидном артрите
АЦЦП – определение титра к циклическому цитруллинированному пепдиду. Данный анализ позволяет диагностировать артрит на самых ранних стадиях. Анализ на АЦЦП при ревматоидном артрите является обязательным, он может выявить заболевание, даже если показатели по другим исследованиям находятся в пределах нормы.
АЦЦП вырабатываются в крови на самом раннем этапе развития артрита. В этот период симптомы еще отсутствуют, но уже можно диагностировать заболевание. На сегодняшний момент это исследование считается одним из самых достоверных.
Цитруллин вырабатывается, когда обменные процессы в организме функционируют в нормальном режиме. Под влиянием ревматоидного артрита изменяется ферментный состав крови, поэтому пептид цитруллина воспринимается как чужеродный объект. Иммунная система начинает работать в усиленном режиме, производя антитела, направленные на уничтожение цитруллина. Анализ АЦЦП способен определить наличие цитруллина в крови, это позволяет выявить начало артрита на самых ранних стадиях.
Показатели анализа крови при ревматизме
Для диагностики ревматизма используют те же методы, что и для других болезней, влияющих на соединительные ткани.
При острой стадии ревматизма показатели анализа крови имеют свои изменения:
- Может быть выявлен нейтрофильный лейкоцитоз. В фазе обострения болезни показатели достигают 18000-20000 в 1 мм. куб.
- При остром полиартрите РОЭ может достигать 60-70 мм/час. При заболевании показатели РОЭ передают степень обострения заболевания.
- При снижении очага воспаления в суставах, уменьшается и количество СОЭ. Но полное восстановление происходит не сразу.
- Активность РП можно определить по белку крови. Глобулин и фибриноген увеличиваются, альбумин снижается при остром развитии ревматизма, особенно при артрите.
- Уровень а2-глобулинов увеличивается с 11 до 23%.
- Повышение гамма-глобулинов с 19 до 25%.
- Очень высокий фибриноген плазмы до 1% вместо 0,5%.
- Количество мукопротеинов увеличивается в 2 раза, а в острой форме в 3 раза, если сравнить с нормой. Показатели повышаются при поражении суставов.
- Повышение титра антистрептолизина-О с 200-250 единиц до 2000-4000.
Анализы при артрозе
Артроз – хроническое заболевание суставов, приводящее к их разрушению. Процессы воспаления при этом недуге выражены не так остро, они прогрессируют в течение длительного периода времени. И хотя некоторые симптомы похожи на проявления ревматоидного артрита (боль, скованность и припухлость), эти заболевания существенно отличаются.
В биохимическом анализе крови при артрозе нет характерных изменений, в отличие от артрита в данном случае не выявляются маркеры воспаления.
Общий анализ крови в большинстве случае остается без изменений. Процессы протекают медленно, вяло и не имеют острой симптоматики, поэтому СОЭ и количество лейкоцитов находятся в пределах нормы. Увеличение этих показателей возможно только при вовлечении в процесс крупных суставов, где развивается большое по площади воспаление, из-за чего человек страдает от выраженной боли.
Для дифференциальной диагностики, помимо лабораторных анализов, используют рентген, МРТ и эндоскопические методы обследования.
Результаты исследований должен оценивать квалифицированный врач, который учитывает жалобы больного, данные объективного осмотра и результаты инструментальных обследований. Но иметь представление о том, какие анализы сдают при артрите, не помешает никому, ведь болезнь может появиться у любого человека, и причины ее возникновения до сих пор точно не изучены.
Определение заболеваний
В общей сложности насчитывается около ста ревматических болезней, которые можно обнаружить, но ревмопробы назначаются для определения самых распространенных заболеваний.
Полученные результаты сможет расшифровать только специалист путем сопоставления норм и отклонений. По полной картине он имеет возможность назначить лечение.
Основными причинами, по которым назначаются ревмопробы:
- Боли в спине и суставах.
- Ломота суставов и их отечность.
- Ноющие мышцы и связки.
- Сильные головные боли.
- Высокая температура тела, продолжающаяся больше половины месяца.
- Подагра, волчанка и прочие заболевания.
Какие анализы входят в ревмопробы
Специфическими пробами при заболеваниях аутоиммунной природы считают определение ревматоидного фактора и антистрептолизина О. К общим исследованиям, которые помогают в определении степени активности воспаления, относят:
- С-реактивный протеин;
- антинуклеарные антитела;
- общеклинический анализ – количество лейкоцитов и СОЭ.
Ревматоидный фактор
Представляет собой несколько аномальных белков крови (иммуноглобулины), которые вырабатываются при аутоиммунных процессах.
Чем выше уровень ревматоидного фактора, тем более распространенным и агрессивным является заболевание, а поражение охватывает не только суставное поверхности, но и внутренние органы. У детей бывает отрицательным при наличии клинических проявлений, а у пожилых пациентов обнаруживают повышение без симптоматики.
Поэтому его самостоятельная диагностическая ценность невысокая, необходимо оценивать результаты в комплексе с врачебным обследованием и другими анализами.
Антистрептолизин О (АСЛ-О)
Появляется при контакте организма со стрептококком. Представляет собой антитела к его токсину (стрептолизину). Его повышение расценивают как признак перенесенного заболевания, но увеличение концентрации (титра) бывает и у здоровых людей – носителей инфекции.
Однократный анализ не информативен, его нужно повторять несколько раз еженедельно для оценки улучшений под влиянием лечения, необходимости смены антибиотика или тактики лечения.
С-реактивный протеин
Наиболее надежный и чувствительный показатель воспаления и разрушения тканей. Его вырабатывают клетки печени под влиянием бактерий, иммунных комплексов или частей поврежденных клеток (при травме или некрозе).
Если ревматоидный фактор и антистрептолизин О могут быть и при отсутствии признаков болезни, то С-реактивный протеин всегда отражает патологический процесс. Его уровень возрастает прямо пропорционально стадии воспаления, тяжести болезни. Он похож по значимости на СОЭ общего анализа крови, но повышается и снижается раньше.
Хронические болезни вне стадии обострения не дают высоких значений этого белка, но и при таком варианте течения можно контролировать минимальные изменения при помощи высокоточных лабораторных методов.
Даже пациенты, кажущиеся здоровыми, но имеющие повышенный С-реактивный белок крови, могут входить в группу риска инфаркта миокарда и головного мозга, распространенного атеросклероза и тромбоэмболических осложнений.
Антинуклеарные антитела
Это белки, которые начинают образовываться при разрушении клеток. При аутоиммунных заболеваниях нуклеиновые кислоты служат симулятором для В-лимфоцитов к выработке антител. Тест на их наличие положителен почти у 90 процентов пациентов с болезнями соединительной ткани – синдром Шегрена, сочетанные поражения соединительной ткани.
Повышение также бывает и при онкологических, любых воспалительных реакциях в организме, но обычно такие отклонения менее стойкие, чем при коллагенозах.
Общий анализ крови и СОЭ
Для определения степени воспаления используют содержание лейкоцитов в крови. Эти клетки отвечают за антимикробную защиту. Помимо общего количества оценивают и процентное содержание каждого вида, определяя лейкоцитарную формулу. Скорость оседания эритроцитов (СОЭ) отражает белковый состав крови и ее вязкость.
Эти показатели относятся к неспецифическим индикаторам воспалительного процесса. Их достоинством является быстрота и простота анализа, а недостатком – множество факторов, которые могут изменить результат.
Анализ крови, расшифровка СОЭ
Анализы на ревматоидный артрит: СОЭ крови (норма показателя)
К сожалению, ревматоидный артрит достаточно опасное заболевание, которым страдают люди трудоспособного возраста.
Воспалительный процесс начинается из-за:
- постоянных сильных стрессов,
- инфекций,
- травм.
Ревматоидный артрит, по сути своей, воспалительный процесс, который протекает в суставах и оболочках суставов.
У большинства пациентов наблюдаются следующие симптомы:
- легкие,
- кровеносная система,
- соединительная ткань.
- общий клинический анализ крови,
- биохимический и иммунологический анализ крови,
- артроскопия,
- МРТ суставов,
- рентгеноскопия.
- гастроэнтерологом,
- кардиологом,
- пульмонологом и другими врачами.
Степень анемии при подтвержденном ревматоидном артрите напрямую связана с силой воспалительного процесса.
Помимо прочего, с помощью биохимического анализа крови обнаруживают те показатели, какие характерны и для других коллагенозов:
- увеличенный уровень фибриногена и гаптоглобина,
- высокий уровень пептидов и сиаловых кислот.
- усиление перекисного окисления липидов,
- снижение антиоксидантной активности,
- уменьшение содержания глюкозаминогликанов.
СОЭ это скорость оседания эритроцитов. У здорового человека она в пределах 5-12 мм/час.
Важно помнить, что своевременная диагностика является гарантией успешного лечения ревматоидного артрита.
К сожалению, ревматоидный артрит относится к хронической, склонной к прогрессированию патологии, затрагивающей не только суставы. Поэтому, когда возникает чувство скованности суставов, особенно по утрам, трудности с выполнением мелких, требующих точности работ, которые раньше были доступны, следует обратиться за консультацией к ревматологу.
Диагностика ревматоидного артрита включает в себя:
- Клиническое обследование с первичным врачебным осмотром.
- Дополнительное лабораторное исследование крови.
- Дополнительное инструментальное исследование поражённых заболеванием органов.
Первая, обязательная составляющая диагностики – общий анализ крови при ревматоидном артрите. Обычно забор проводится из пальца, но допускаются варианты взятия крови из вены. Доктор назначает данный вид лабораторного исследования при появлении болей в суставах более 2- х недель, утренней скованности и наличии специфических ревматоидных узелков.
Скорость оседания эритроцитов – главный критерий наличия воспаления в организме. Эритроциты – красные кровяные тельца, переносящие кислород. Если взять кровь на анализ – они постепенно выпадают в осадок, что является абсолютно нормальным (показатели нормы у мужчин составляет до 9 мм/ч, женщин 14 мм/ч).
При артрите возникает хроническое воспаление, прогрессирующее с течением времени. Если заболевание усугубляется наличием осложнений, анализы показывают более высокие значения СОЭ.
Лейкоциты
Лейкоциты – это клетки иммунной системы, защищающие наш организм от чужеродных агентов. При ревматоидном артрите наш собственный иммунитет ошибочно атакует собственную соединительную ткань и разрушает суставы. В результате в кровь попадает большое количество частичек отмершей ткани, которую необходимо «обезвредить».
Эту роль берут на себя лейкоциты – они захватывают и переваривают остатки разрушенных клеток, затем погибают. Компенсаторно наш иммунитет начинает вырабатывать лейкоциты в повышенном количестве, чтобы обеспечить бесперебойную защиту организма. Поэтому их уровень значительно повышается от нормального значения (становится более 4-9*109 г/л).
Общий анализ крови при ревматоидном артрите
Гемоглобин
Уровень гемоглобина – показатель жизнеспособности эритроцитов. При воспалении развивается анемия – довольно частое явление, появляющееся по причине разрушения красных кровяных телец. Если норма для мужчин составляет 130-160 г/л, а для женщин 120-140 г/л, то при развитии ревматоидного артрита анализы показывают его снижение относительно нижней границы.
Такой метод исследования является специфическим для диагностики ревматоидного артрита. В ходе его проведения определяются изменения специфических показателей, говорящие в пользу ревматоидного артрита.
Это признак наличия воспаления, сопровождающего артрит. Как и предыдущие критерии, С-реактивный белок при ревматоидном артрите не является специфическим, но может повышаться в острую фазу. В данном случае этот показатель играет важную роль в контроле лечения – если его уровень снижается, это может говорить о хорошей эффективности проводимой терапии. Поэтому доктор обязательно назначит исследование на СРБ – его нормальное значение составляет 4,8 мг/л.
Фибриноген
Это специфический белок, отвечающий за свёртываемость крови. При ревматоидном артрите возникает повреждение суставов, дающее сигнал иммунной системе для выработки лейкоцитов и фибриногена. Благодаря такому комплексному воздействию иммунитет находится в постоянной «боевой готовности» – при возникновении повреждения, раны быстро закупориваются тромбоцитами, а разрушенные ткани и чужеродные агенты уничтожаются лейкоцитами. Поэтому уровень фибриногена повышен от нормальных значений (1,9-3,8 г/л) – чем выше показатель, тем сильнее воспаление и прогрессирование артрита.
Сиаловые кислоты
Эти вещества говорят о повреждении соединительной ткани. Суставы разрушаются и в норме, но не в таком количестве, а лейкоциты успевают их переваривать. При ревматоидном артрите иммунные антитела атакуют суставы, разрушенные частички попадают в кровоток в большом количестве, а иммунитет не справляется с их утилизацией. Фактически – это и есть сиаловые кислоты, уровень которых не должен превышать 1,8 ммоль/л.
Гаптоглобин
Это фермент, участвующий в создании новых эритроцитов. Они образуются из гемоглобина, свободно циркулирующего в крови, который появляется из отмерших красных кровяных телец. При ревматоидном артрите преобладает воспаление и разрушение эритроцитов – уровень гемоглобина повышается, что компенсаторно способствует повышению гапотоглобина для его утилизации. В результате значение описываемого фермента поднимается выше 3 г/л.
Для анализов при ревматоидном артрите суставов используется кровь, взятая из пальца, и венозная. Обычно забор материала двух видов производится одновременно. Материал для лабораторного исследования сдавать следует утром с 7 до 11 часов.
Кровь берёт медицинский работник, квалификация которого это позволяет. Перед тем, как делать прокол, кожу протирают антисептиком. Если пациент принимает постоянно какие-то лекарственные средства, то необходимо предупредить об этом при сдаче анализа, из-за того, что действие этих препаратов может изменить показатели ревматоидного фактора.
Как понизить РФ
Стоит ли волноваться, если результат анализа на РФ показал положительный результат?
Прежде всего необходимо убедиться, что результат правильный. Экспресс-тесты, используемые при диспансеризации, дают лишь приблизительный результат. Четверть всех положительных результатов является ложными.
Предрасполагающие факторы, вызывающие ложноположительный результат:
- Обострение аллергии;
- Избыток в крови с-реактивного белка, образующегося при остром воспалении;
- Неадекватная реакция комплемента;
- Избыток липидов в крови обследуемого;
- Повышенное содержание в сыворотке криоглобулинов;
- Некорректная техника взятия крови для пробы.
Чтобы убедиться в правильности результата, анализ крови на РФ надо повторить. Перед исследованием больному рекомендуют на несколько дней исключить из рациона пищу, богатую жирами. Кровь сдают на пустой желудок, 8-12 часов спустя последнего приёма пищи. Для повторного анализа используют другие, более точные методики, включающие иммуноферментный анализ, турбидиметрическое исследование или нефелометрию.
Уровень ревматоидного фактора является важным критерием, который нельзя оставлять без внимания. Однако он не является специфическим признаком, достаточным для окончательной постановки диагноза. Так, у части больных ревматоидным артритом анализы регистрируют отрицательный РФ или обнаруженная концентрация находится в пределах нормы. Этот вариант артрита называют серонегативным. Такой тип артрита часто наблюдается у пожилых женщин. Ревматоидный артрит в детском и юношеском возрасте также протекает без повышения уровня РФ.
Анализ на РФ является лишь составной частью проводимого всестороннего обследования. Параллельно с лабораторной диагностикой доктор проводит опрос, выявление жалоб, визуальный осмотр, которые помогают оценить характер нарушений у больного и выбрать для конкретного случая дополнительные методы обследования.
Определившись с диагнозом, врач приступает к лечению. Методы индивидуального лечения выбираются с учётом стандартов, разработанных для каждого конкретного заболевания. Как правило, благодаря всесторонней терапии происходит снижение ревматоидного фактора. Снижение показателя ревматоидной пробы служит критерием оценки успешного лечения. Назначая лечение, врач не ставит самоцелью снижение показателей ревматоидных проб. Он последовательно занимается комплексным лечением болезни. По мере выздоровления симптомы заболевания становятся менее выраженными, параллельно с ними постепенно сходит на нет и ревматоидный фактор.
Анализы на ревматоидный артрит: СОЭ крови (норма показателя)
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Аминокислоты. В большинстве случаев ревматоидного полиартрита констатируется понижение аргинина, тирозина и гистидина.
Феномен КВ. Наличие клеток KB не влияет отрицательно на прогноз ревматоидного полиартрита.
Профессор Шт. Шуцяну
«Лабораторные исследования при ревматоидном полиартрите, анализы» статья из раздела Ревматология
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Причины заболевания
В клинической картине болезни можно выделить общие, суставные и внесуставные проявления.
Методы диагностики
Ревматологический скрининг
Для того чтобы поставить диагноз ревматического или аутоиммунного заболевания, необходимо оценить все анализы крови на острофазовые и специфические показатели одновременно. Для этого их объединили в комплекс, который назвали ревматологическим скринингом (отбором). Его назначают пациентам из группы риска. К ней относятся люди с атипичными и стертыми признаками:
- хроническая усталость;
- длительное незначительное повышение температуры тела;
- постоянная головная боль;
- снижение работоспособности;
- необъяснимое похудание.
Лабораторная диагностика помогает исключить или подтвердить изменения иммунного ответа организма. Если обнаружены нарушения ревмопроб, то больного направляют на более точные инструментальные методы обследования. В процессе лечения периодически контролируют анализы ревмокомплекса для оценки тяжести болезни, результатов применения медикаментов, определения дозировок и продолжительности приема препаратов.
А здесь подробнее об анализе АСЛ-О.
Ревмопробы помогают выявить воспаление, степень его тяжести при аутоиммунных патологиях и ревматизме. В комплекс анализов входит общий (развернутая лейкоцитарная формула, СОЭ), ревматоидный фактор, антинуклеарные антитела и антистрептолизин О. Их результаты оценивают вместе с клиническими проявлениями, сопутствующими болезнями, применяют для скрининга и в процессе контроля за лечением.
Хотя значения показателей выдает лаборатория, поставить по их повышению диагноз может только врач. Ни один из тестов, входящих в ревмопробы, не является на 100% специфичным.
Нормальные показатели
Для данного анализа норма – условное название. Нужно понимать, ревмопробы представляют комплекс исследований, которые состоят из определения разных самостоятельных показателей, которые будут никак не связаны между собой.
Каждый из исследуемых показателей имеет свои индивидуальные нормы. Они существенно зависят от возраста, физиологического состояния организма, анамнеза жизни и болезни.
Ревмопробы отрицательные
Об отрицательных результатах говорят, когда показатели находятся в пределах нормы, либо ниже её. Все зависит от конкретной пробы. Низкие показатели указывают на функциональное состояние, например, беременность, переутомление, нервное перенапряжение.
Ревмопробы положительные
Конкретные показатели зависят от вида исследования. Например, показатели СРБ повышаются при развитии в организме острого воспалительного процесса. При этом на увеличение стрептококков указывает антистрептолизин.
Нужно учитывать, что ревмопробы могут незначительно повыситься после употребления в пищу жирных, жареных блюд, после интенсивной нагрузки. Некоторые показатели могут оставаться повышенными после перенесенного инфекционного заболевания, у людей пожилого возраста, что связано с многими изменениями, происходящими в организме.
Ревмопробы у детей
Детям приходится иногда сдавать ревмопробы. Чаще такая потребность возникает на фоне воспалительных и инфекционных заболеваний. При подозрении на стрептококковую инфекцию, нужны показатели антистрептолизина.
Многие научные исследования подтвердили, что у детей школьного возраста уровень антистрептолизина от многих факторов, даже от региона проживания.
Нужно учитывать, что даже наличие высокого титра антистрептолизина еще не говорит о наличии заболевания, поскольку антитела достаточно долго, а иногда даже всю жизнь, сохраняются после перенесенного заболевания.
Высокий титр может говорить о том, что ребенок обладает устойчивым иммунитетом по отношению к стрептококковой инфекции. После лечения высокое содержание антител наблюдается на 5-6 неделю, потом медленно возвращается к показателям нормы. Восстановление может происходить от 1 месяца до нескольких лет и даже больше.
Уровень серомукоидов указывает на развитие инфекции, включая, ветрянку, краснуху, корь. Высокий этот уровень в первые дни заболевания. У новорожденных, в отличие от взрослых, СРБ не является показателем инфекции. Уровень белка может не повыситься даже при развитие сепсиса. Причина состоит в функциональной незрелости иммунной системы, почек, печени и других систем.
Специфические и неспецифичесике тесты
Определение уровня АЦЦП является самым информативным из современных методов раннего диагностирования заболевания, так как антитела к циклическому цитруллинированному пептиду вырабатываются задолго до того, как больной почувствует первые симптомы заболевания. Разница между возможными и существующими сроками установления патологии составляет более 10-15 лет, что дает надежду на быстрое начало лечения, то есть еще до возникновения необратимых изменений в суставах.
Так, например, в результате множества клинических исследований была установлена достоверная связь между наличием Р-фактора и внешним воздействием на организм внешних и внутренних факторов, что снижает прогностическую ценность этого показателя.
Диагностическая чувствительность тестов разная, поэтому для получения цельной картины анализируются результаты всех перечисленных исследований. Ниже в таблице приведены полученные в результате клинических исследований показатели чувствительности методов исследования:
| Принятое сокращение | Расшифровка | Показатель чувствительности (%) |
| АМЦВ | Аутоантитела к модифицированному цитруллинированному виментину | 78 |
| АЦЦП | антитела к циклическому цитрулиннированному пептиду | 77 |
| IgМ РФ | Р- фактор представленный иммуноглобулином IgМ | 71 |
| IgА РФ | Р- фактор представленный иммуноглобулином IgА | 43 |
| АКА | Антикератиновые антитела | 43 |
| ARA33 | Антитела к ядерному антигену RA33 | 31 |
| АНФ | Антинуклеарный фактор | 31 |
Обычно при подозрении на данную патологию должны сдаваться анализы АЦЦП и РФ. Но если они будут отрицательными, то может быть назначено углубленное обследование, которое включает АМЦВ и ARA33. Так, например, IgМ РФ определяется не только при остром воспалительном процессе, но и при злокачественных процессах в пожилом возрасте. Поэтому и разрабатываются комплексы анализов, которые помогут увеличить чувствительность методов исследования.
Иммунологические анализы проводят с помощью иммуноферментного анализа. В настоящее время апробируются и другие методы исследования, которые помогут повысить достоверность результатов и просчитать риск развития патологии еще до ее возникновения. Так, например, оцениваются методы генного, транскриптомного и протеомного анализов, которые позволяют проанализировать генетически обусловленные риски появления патологий суставов.
Антитела к циклическому цитрулиновому пептиду А-ЦЦП, А-ССР, anti-CCP
Тест на выявление anti-CCP вошел в лабораторную практику, можно сказать, недавно, ведь сами антитела были описаны только в 1998 году. Однако высокая чувствительность и специфичность для РА позволила новому исследованию быстро занять место лучшего маркера ревматоидного артрита. Антитела к циклическому цитрулиновому пептиду взяли на себя ключевую роль в развитии данного патологического состояния.
Исследование А-ССР проводится с помощью передового иммунохимического метода с электрохемилюминисцентной детекцией (ECLIA). К сожалению, пока не каждая лаборатория может гордиться внедрением новой технологии. Анализ требует участия дорогостоящего оборудования и специальных тест-систем, закупаемых за рубежом, что иным медицинским учреждениям оказывается не по карману.
Норма anti-CCP — «отрицательный результат», до 20 Ед/л.
Симптомы
Основные проявления ревматоидного артрита:
- неприятные ощущения при пальпации;
- покраснение и припухлость «костяшек»;
- дискомфорт в суставах;
- тугоподвижность после длительного состояния покоя;
- образование подкожных шишек;
- симметричность очагов воспаления и др.
Редактор нашёл для вас ещё два интересных материала:
- Массаж и народные средства при лечении артрита пальцев рук
- Методы блокады болей при периартрите суставов
Для подтверждения аутоиммунных заболеваний используется ревмокомплекс из несколько видов маркеров:
- Антистрептолизин-О (АСЛО) – выявление защитных клеток организма к антигенам стрептококка. Это своеобразный анализ на ревматизм, АСЛО в крови помогает отличить подобную болезнь от ревматоидного артрита (концентрация данного маркера при таких патологиях разная).
- Ревматоидный фактор (ревмофактор). При ревматоидном заболевании в крови появляется белок, который иммунитет принимает как инородное тело и начинает вырабатывать против него защиту. Тест на ревмофактор заключается в обнаружении таких антител к собственным антигенам. Результаты позволяют идентифицировать заболевание соединительных тканей.
- С-реактивный белок (С-РБ) – вид ревмопроб, который указывает на острый воспалительный процесс в мягких тканях. Анализ помогает выявить патологию и назначить антибактериальную терапию.
- Общий белок. Маркер даёт возможность определить уровень протеина и его составляющих – альбумина и глобулина.
- Циркулирующие иммунные комплексы (ЦИК). Выявление клеток, которые повреждены защитными соединениями организма.
- Общий анализ крови (с лейкоцитарной формулой) – изучение биологического материала на предмет изменения числа лимфоцитов или нейрофилов. Исследование помогает выявить воспаление, вызванное инфекциями.
Ревматологический анализ даёт возможность точно определить вид, локализацию негативных изменений в мягких тканях. Изучение ревмопроб в биохимическом анализе крови позволяет предотвратить дальнейшее развитие опасной болезни и подобрать эффективное лечение.
При каких симптомах показано обследование
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Сдавать анализы на ревматоидный артрит необходимо при появлении следующих симптомов:
- Появление суставной скованности, которая наблюдается длительное время.
- Очаги воспаления проявляются симметрично.
- Появление подкожных уплотнений, которые являются ревматоидными узелками.
- Появление покраснения и отечности на пораженном участке.
Специального метода исследования крови при артрите нет. Берется общий анализ крови, проводится такое же ее исследование, как если бы подозревались иные заболевания. Забор крови также проводится стандартно: из вены.
После взятия небольшого количества крови ее обследуют по различным показателям. Рекомендуется заказывать расширенный анализ крови (по 21 показателю).
Полученные данные позволяют определить в организме наличие источника инфекции или воспаления. Причем оба этих процесса могут быть изолированы друг от друга (только инфекция или только воспаление). Изолированное воспаление часто говорит об аутоиммунном заболевании, что может быть причиной артрита.
Общий анализ крови
Если при артрозе общий анализ крови ничего специфического не показывает, то при артрите иная ситуация. С помощью такого исследования можно выявить ревматоидную форму артрита на основе изменений в составе крови.
Подтверждением ревматоидного артрита может являться увеличение скорости оседания эритроцитов. Однако нарушение СОЭ может наблюдаться и при других заболеваниях, поэтому данный показатель принимается во внимание только как дополнительный (если другие показатели или симптомы тоже указывают на артрит).
Если на фоне увеличения СОЭ имеются боли в суставах, повышенная температура тела, скованность в движениях пораженных суставов – все это указывает на ревматоидный артрит. Однако если эти симптомы сопровождаются сыпью, геморрагией, рвотой – следует заподозрить иные патологии (прежде всего исключить менингит или осложнения гриппа).
Скорость оседания эритроцитов позволяет не только подтвердить наличие ревматоидного артрита, но и выяснить степень его «запущенности» (активности). То есть данный тест позволяет определить стадию заболевания.
Сам факт увеличения СОЭ говорит о наличии воспаления. Пока СОЭ повышено, можно говорить об активности воспаления и о том, что вызвавшее его заболевание прогрессирует.
Биохимия крови
Биохимия крови позволяет подтвердить наличие воспалительного процесса и определить его степень. Показатель гаптоглобина (белка острой фазы) указывает на активность воспаления.
Чем больше удается обнаружить гаптоглобина в крови – тем сильнее воспаление и тем быстрее оно прогрессирует. Обращают также внимание на уровень фибриногена. Повышенный уровень этого вещества указывает на острую фазу аутоиммунного заболевания.
Нормой фибриногена в плазме крови является показатель в 2-4 г/л. Все, что выше – патология.
Отслеживают и уровень сиаловой кислоты. В норме она должна содержаться в плазме крови на уровне 2-2.33 ммоль/литр. Если количество сиаловой кислоты увеличено, то речь идет о воспалении. Также это может указывать на деструкцию коллагена.
Уделяют внимание еще и пептидам, иммуноглобулинам и белкам сыворотки (они же серомукоиды).
Ревматоидный артрит разделяется на два типа: серопозитивный и серонегативный.
Серопозитивный артрит – это наиболее тяжелая форма ревматоидного артрита, требующая немедленного медикаментозного лечения в условиях стационара.
Ревматоидным фактором зовутся иммунные белки, которые оказывают влияние на клетки соединительной ткани. Именно этот показатель позволяет выявить тип болезни. При серонегативном типе уровень ревматоидного фактора составляет
lt;25 ME/мл, при серопозитивном – более 59 МЕ/мл.
Однако одно лишь наличие повышенного ревматоидного фактора не говорит о наличии заболевания. Этот показатель нужно обязательно соотносить с клинической картиной.
АСЛО – это продуцируемые при системной стрептококковой инфекции специфические антитела. Чаще всего АСЛО образуются при инвазии гемолитическим стрептококком типа «А», который приводит к развитию ревматизма.
Используя показатель АСЛО можно дифференцировать (различить) ревматоидный артрит от ревматизма. При ревматизме Антистрептолизин О существенно повышается, а при ревматоидном артрите остается без значимых изменений (возможно лишь несущественное повышение его уровня).
Однако повышение уровня АСЛО возможно при реактивной форме артрита, когда причиной является инфекционное поражение иных органов (то есть, не суставов). Причиной реактивной формы могут быть кишечные инфекции, ЗППП или инфекционные/гнойные поражения ЛОР-органов.
АЦЦП – это продуцируемые организмом при аутоиммунной реакции вещества, которые чаще всего в больших количествах продуцируются при ревматоидной форме артрита. Организм ошибочно принимает свои ткани за чужеродные и атакует их, чему способствует увеличение уровня АЦЦП.
Это очень ценный метод диагностики ревматоидного артрита, так как показатель АЦЦП позволяет выявить болезнь еще на ранней, доклинической, стадии. Обычно уровень АЦЦП повышается в крови за 6-12 месяцев до клинического проявления заболевания.
Антиядерные антитела/АНА (что и является антинуклеарными антителами) – это антитела в организме человека, которые продуцируются против отдельных элементов ядер клеток собственных тканей. Подобная проблема часто наблюдается при красной волчанке, для диагностики которой эта методика идеально подходит.
Однако исследование на антинуклеарные антитела можно использовать и для диагностики ревматоидного артрита. Дело в том, что примерно у 10-15% больных с ревматоидным артритом наблюдается усиленное продуцирование антиядерных антител.
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!
С-реактивный белок
Исследование на С-реактивный белок является одним из самых лучших способов определить наличие артрита и его тип. При воспалительных процессах в синовиальной жидкости, даже если они маловыраженные, происходит мгновенное увеличение количества С-реактивного белка.
Здоровый человек имеет в крови количество С-реактивного белка не более 0,002 г/литр. При аутоиммунных заболеваниях (системных, локальных) его уровень повышается до 10 мг/литр и более. По количеству С-реактивного белка можно судить о качестве проводимой терапии.
После начала медикаментозной терапии его уровень должен снизиться во много раз уже на 2-3 сутки с начала лечения. Если этого не происходит, нужно либо увеличивать дозировку средств, либо кардинально менять схему терапии.
Маркеры гепатитов
Воспаление суставов может наблюдаться не только при артритах/артрозах, но и при заболеваниях печени. В частности, при гепатитах В и С наблюдается клиника, очень схожая с артритом. Суставы набухают, воспаляются и могут болеть.
Поэтому в рамках дифференциальной диагностики (исключения) часто назначается анализ на маркеры гепатитов, чтобы исключить их в качестве «виновников» симптомов артрита. Но даже если артрит подтвержден, этот анализ может быть назначен.
Дело в том, что при ревматоидной форме заболевания очень сильно ухудшается состояние печени. Поэтому локальный иммунный ответ не сможет справиться даже с простейшими вирусами, тем более с вирусами гепатитов В и С.
Поэтому при обнаружении маркеров гепатитов назначают превентивную терапию для предотвращения заражения ослабленной печени.
Исследование мочи при подозрении на артрит проводится далеко не всегда. Обычно такой анализ нужен в случае, если предполагается наличие аутоиммунного заболевания, как причины артрита. Цель исследования мочи в этом случае заключается в обнаружении иных повреждений в организме, связанных с аутоиммунными реакциями.
Результаты исследования могут показать вовлечение почек в патологический процесс. Именно почки чаще всего поражаются при аутоиммунных заболеваниях, что может косвенно указывать на наличие у пациента ревматоидного артрита (что логично, ведь он вызван аутоиммунными реакциями).
При других формах артрита обычно никаких значимых изменений в моче не обнаруживается. Присутствие белка никоим образом не указывает на артрит, это может быть просто «артефакт» или последствия иного заболевания.
Анализ синовиальной жидкости позволяет не только обнаружить артрит, но и выяснить его вид. Кроме того, исследуя синовиальную жидкость можно оценивать эффективность терапии, направленной против артрита или артроза.
Используя такую методику обследования, можно без труда обнаружить псориатический, ревматоидный или септический артрит. Диагноз может быть ясен уже на этапе забора материала (из-за помутнения синовиальной жидкости, что уже указывает на артрит).
| Признак: | Показатели: |
| Количество клеток: | более 10000 в 1 мкл |
| Доминирующий вид обнаруженных клеток: | полинуклеары и плазмоциты |
| Количество фагоцитов: | 6-80% и более |
| Концентрация белка: | существенно повышена |
Таблица приведена для ознакомления.
Ревматоидный фактор в биохимическом анализе крови
При сдаче биохимического анализа крови на ревматоидный фактор важно соблюдать ограничения в питании накануне (запрещен алкоголь и жирная пища), избегать стрессов. Определение ревмофактора бывает количественным и качественным (по латекс-тесту), второй метод быстрее показывает его наличие, но не позволяет оценить изменения в динамике
Смотрите на видео об анализе на ревматоидный фактор:
Как подготовиться и сдавать правильно
Чтобы подготовится и сдать правильно кровь для анализа на ревматоидный фактор, нужно:
- отказаться на 8-12 часов от приема любой пищи, пить чистую воду разрешается;
- прийти в лабораторию до 12 часов;
- за сутки исключить алкоголь, жирную пищу, жареные и острые блюда;
- ограничить физическую активность.
На протяжении часа до взятия крови нельзя курить, активно двигаться и нервничать.
Что показывает
Анализ показывает наличие аутоиммунного воспаления в организме. Чем больше РФ в крови, тем более активный и распространенный процесс. Тем не менее при небольших отклонениях от нормы у детей возможно тяжелое течение болезни. У пожилых пациентов, наоборот, повышенный ревмофактор еще не означает патологию
Поэтому все полученные данные оценивает только врач, так как важно учесть клинические проявления и данные других методов обследования
Как и сколько делается
Анализ делается 6-8 часов или 15 минут в зависимости от метода. Используют количественное определение или латекс-тест на ревматоидный фактор – качественная проба.
Количественный анализ
Есть несколько вариантов, которые применяют в лаборатории:
- реакция антиген-антитело (пассивная агглютинация);
- взаимодействие с ферментом (иммуноферментный);
- иммунотурбидиметрический – по оптической плотности.
Последний метод наиболее распространен, при нем оценивают мутность раствора. Чем больше иммунных комплексов, тем более плотный раствор. Индивидуальный показатель сравнивают с образцом и устанавливают концентрацию РФ в МЕд/л.
Результат уровня ревмофактора при количественном методе выдают на следующий день, но при необходимости исследование можно провести за 6-8 часов.
Качественный тест
Качественным анализом является латекс -тест. Он позволяет ответить на вопрос, есть ли РФ в крови. Его достоинства:
- проводится за 15 минут;
- не нужны дорогие реактивы и приборы;
- достоверность по сравнению с количественным – 93-99%.
- обнаружит концентрацию только от 8 единиц;
- не даст возможности определить результат лечения, так как есть только 2 варианта ответа – наличие и отсутствие РФ.
Латекс-тест
Латексный тест представляет собой аналитическую систему (ячейки), в которой имеется иммуноглобулин G. Если в крови есть РФ в достаточном количестве, то произойдет его соединение с этим белком, что визуально дает изменение цвета и структуры сывороточной жидкости.
Диагностика ревматизма — какие анализы необходимо сдать больному?
Ревматизм – заболевание, способное не только вызвать боль и недомогание у человека, но и снизить качество его жизни. Только своевременное лечение позволит остановить процесс прогрессирования патологии. Чтобы начать терапию, необходимо поставить правильный диагноз. Диагностика ревматизма включает процедуры, по результатам которых врач сможет выявить недуг.
Диагностические процедуры
Диагностика ревматизма проводится в условиях медицинского учреждении. Хотя некоторые симптомы бывают ярко выраженными, иногда они напоминают признаки других заболеваний, что может ввести врача в заблуждение. Поэтому назначают анализы и обследования.
Не все знают, какие нужно сдать анализы на ревматизм. Чтобы определить данное заболевание, проводят:
- ЭКГ;
- УЗИ сердца;
- Рентген суставов;
- Анализы крови.
Только врач по анализу крови на ревматизм суставов может поставить диагноз. Самолечение при данном заболевании недопустимо. Патология прогрессирует быстро, а восстановить разрушенные ткани не удастся.
Рассмотрим методики, позволяющие определить ревматизм. Так как заболевание провоцируется инфекцией, важен каждый аспект диагностики, в том числе и клинический анализ крови.
Электрокардиограмма (ЭКГ) – важный этап диагностики ревматизма. При данном заболевании изменения в организме затрагивают работу сердечной мышцы. ЭКГ позволяет вовремя определить их.
При обследовании специалист обратит внимание на частоту сердечных сокращений и ритм работы сердца.
ЭКГ – безболезненная и неинвазивная процедура. На ее выполнение уходит немного времени, а результаты позволяют оценить важные жизненные показатели. Процедура позволяет выявить даже незначительные отклонения в работе сердца.
Проведение электрокардиограммы не требует особой подготовки. Однако, чтобы получить достоверные данные, важно учесть следующие рекомендации:
- Перед выполнением обследования избегать стресса и переутомления;
- Не употреблять накануне алкоголь и отказаться от курения хотя бы за несколько часов до диагностики;
- Избегать физических нагрузок;
- Перед проведением ЭКГ лучше не завтракать и не пить кофе или крепкий чай;
- Ограничить употребление жидкости накануне процедуры;
- Не пользоваться в день обследования кремами или другими увлажняющими средствами для тела, чтобы не уменьшить силу сцепки кожи и электродов.
ЭКГ проводится в горизонтальном положении. Нужно освободить верх тела от одежды. Медработник закрепляет на теле человека электроды. Затем в течение нескольких минут специальный прибор снимает показатели. Пациент не чувствует ни боли, ни дискомфорта. Результаты выдаются сразу.
Ультразвуковое обследование (УЗИ) сердца при подозрении на ревматизм –необходимый метод диагностики, так как у пациентов с таким диагнозом всегда присутствуют нарушения в состоянии его стенок. В большинстве случаев заболевания поражаются все три стенки сердца.
Своевременное проведение ультразвукового исследования позволяет заметить ревматические изменения на самых ранних стадиях.
Какой бы метод УЗИ сердца для лабораторной диагностики ревматизма не применялся, пациентам важно соблюдать следующие рекомендации:
- Не переедать накануне выполнения;
- Отказаться от алкоголя, курения и кофеина;
- Не нагружать себя физически;
- Отказаться от препаратов, влияющих на работу сердца, в том числе успокоительных или стимуляторов.
На показатели может повлиять наличие астмы и искривления грудной перегородки. Если есть такая формулировка диагноза, об этом важно сообщить врачу-диагносту.
Рентген суставов
Лабораторная диагностика ревматизма суставов с помощью рентгенологического исследования дает возможность определить, насколько сильно костная и хрящевая ткани подверглись патологическим изменениям. Полученные данные позволяют оценить состояние пациента и подобрать более качественную терапию.
Подготовки к рентгену не требуется. Процедура безболезненна. Показатели готовы сразу. Методика не рекомендована беременным и детям до 6 месяцев. Есть ограничение на частоту проведения данного обследования.
Клинические исследования крови
При ревматизме в анализе крови наблюдается изменение многих показателей. Именно поэтому анализ крови назначается всегда.
Проводят следующие виды диагностики крови:
- Общий анализ;
- Биохимию;
- Иммунологический анализ.
В анализе общем стоит обратить внимание на следующие показатели:
- Повышение СОЭ до 20-30 мм;
- Повышение лейкоцитов в несколько раз выше нормы.
Биохимическое исследование крови дает возможность оценить уровень фибриногена, альфа-глобулинов и гамма-глобулинов. Повышение двух первых показателей и снижение третьего – признак ревматизма.
Иммунологическое исследование крови позволяет подтвердить стрептококковую этиологию развития ревматизма. Анализ выявляет антитела к бактерии. В крови повышается уровень иммуноглобулинов и снижаются Т-лимфоциты.
Расшифровка результатов
Только специалист может прокомментировать гемотест и дать название всем понятиям. Он знает течение болезни, картину жалоб и другие обследования. Здесь даны общие показатели:
- С-реактивный белок в здоровом состоянии равен 0. При воспалительном процессе максимально – 5мг/л.
- Норма ЦИК в любом возрасте составляет 30-90 ед/мл.
- РФ (ревматоидный фактор) у детей до 12 лет – 12,5 МЕ/мл, у взрослых до 50 лет – 14 МЕ/мл.
- Антистретолизин у здоровых пациентов до 14 лет – до 150 ед, у взрослых до 200 ед.
- Альбумин у ребенка до 14 лет – 38-54 г/л, у взрослых до 60 лет – 65-85 г/л, после 60 лет – 63-84 г/л.
- Белок крови до 15 лет – 58-76 г/л, до 60 лет – 65-85 г/л, после 60 лет – 63-84 г/л.
Часто почувствовав недомогание, больной не торопится в медицинское учреждение, а пытается самостоятельно справиться с симптомами болезни.
В случае с ревматизмом такой подход недопустим. Установить точный диагноз сможет специалист, а промедление грозит серьезными осложнениями в здоровье. Только анализ крови при ревматизме суставов поможет предотвратить серьезные последствия заболевания. А врач-ревматолог составит лечение на подавление стафилококковой инфекции, которая стала причиной плохого самочувствия.
Как правильно сдавать анализ крови
Ревмопробы обладают достаточной точностью, но для достоверности итогов требуется подготовка к обследованию. Из-за особенностей проведения анализа кровь не должна содержать много жиров. Поэтому из рациона за 2 — 3 дня до диагностики исключают любую острую, жареную и жирную пищу, торты, пирожные, сливочное масло.
Не рекомендуется переедать в это время, особенно нежелательны застолья со спиртными напитками. За день алкоголь полностью запрещен.
Кровь берут из вены натощак. Это означает, что после последней еды и приема напитков должно пройти не менее 8 — 10 часов. Питьевую воду без добавок можно не ограничивать. За 1 — 2 часа нельзя курить, заниматься спортом, тяжелой физической работой, нервничать. На протяжении получаса до исследования требуется полный физический и эмоциональный покой.
Если пациенту необходима физиотерапия или инструментальная диагностика, то на них нужно пойти после анализа крови.
Подготовка к анализам
Человеку, обратившемуся к специалисту с подозрением на РА, потребуется сдать несколько видов анализа крови. Для того чтобы они оказались достоверными, нужна специальная подготовка.
В чем она заключается:
- Накануне исследования необходимо отказаться от спиртного и курения.
- Также рекомендуется прервать прием НПВС, противозачаточных, антибиотиков и глюкокортикоидных препаратов. Если сделать это невозможно, следует уведомить врача о проводимой терапии.
- За 2–2,5 часа до анализа нужно ограничить нервные и физические нагрузки. На процедуру лучше прийти заранее, чтобы 15–20 минут спокойно посидеть и отдышаться.
- Если в этот же день пациенту требуется посетить физиотерапевтический кабинет, рентген или другое диагностическое мероприятие, сделать это следует после анализов.
Кроме перечисленных факторов, на достоверность результатов могут повлиять месячные у женщин. Поэтому время для процедуры желательно выбрать через 4–5 дней после окончания менструации.
Анализы при ревматоидном артрите нужно сдавать до 10 часов утра, натощак. В ином случае кровь для тестов может свернуться, что сделает невозможным проведение скрининга.
Ревматоидный фактор норма
В норме у взрослых (женщин, мужчин) и детей ревматоидный фактор в крови не должен быть выше 30 МЕд/мл. По возрасту различий нет, но у пожилых нередко бывает до 35 единиц.
У мужчин и женщин
Вне зависимости от возраста, у мужчин и женщин ревматоидный фактор в крови в норме определяется в интервале 0-30 МЕд/мл. После 50 лет начинается небольшое возрастание показателей и к 65 годам допускается верхняя граница на уровне 35 единиц.
В лаборатории может быть принято измерение в ЕД/мл, тогда в бланке будет указано значение под названием референсное, оно обычно меньше 20 единиц, что и будет соответствовать нормальному.
У детей
У детей норма не отличается от взрослых, но часто встречаются заниженные показатели, которые не отражают степень аутоиммунного воспаления. Повышение при юношеском ревматоидном артрите бывает не более чем у 10%. Поэтому педиатры всегда оценивают полученные данные только в комплексе с другими ревмопробами.
Причины заболевания
информация для прочтения
Ревматоидный артрит носит хронический системный характер, поражает суставы, ткани и внутренние органы человека. Природа этого недуга до конца не исследована, однако доказано, что развитию патологии способствуют следующие факторы:
- стрессы, переживания, нервные срывы;
- вредные привычки;
- неправильное питание;
- частые инфекционные и бактериологические заболевания и др.
Причинами развития ревматоидного артрита также могут стать травмы суставов, переохлаждение, работа на вредном производстве, наследственный фактор и т. п.
Важно! К сожалению, полностью вылечить данный недуг невозможно. Медицина способна лишь улучшить состояние больного и протекание болезни, частично вернув двигательную активность поврежденным суставам.
Ревматоидный артрит может развиваться годами без видимых симптомов. Иногда заболевание быстро прогрессирует и за несколько лет делает из пациента калеку.
Читатели часто изучают вместе с этим материалом:
- Как распознать болезнь Стилла у взрослых и детей
- Правильное питание в борьбе с развитием артрита суставов
Расшифровка результатов
Проводя пробы, можно выявить не только наличие заболевания, но и степень его тяжести. Существует несколько типов ревматических проб, они проводятся для выявления следующих патологий и отклонений от нормы:
- ревматоидного фактора;
- наличия антител к стрептококку;
- уровня С-реактивного белка;
- уровня белка плазмы;
- показателей работы почек (мочевина, креатинин).
Ревматоидный фактор является показателем острого воспалительного процесса. У здорового человека он отсутствует либо не превышает 14 МЕ/мл. Увеличение показателя означает наличие острых патологий, таких как мононуклеоз, гепатит, ревматоидный артрит, аутоиммунные заболевания.
Небольшое превышение показателя нормы может быть вызвано несоблюдением требований при подготовке к анализу. К таким нарушениям относятся употребление жирной пищи накануне сдачи, физические нагрузки и употребление спиртных напитков. Некоторое количество вещества всегда присутствует в организме пожилых людей.
Существуют медицинские препараты, которые в качестве побочного действия снижают показатель ревматоидного фактора, из-за чего результат искажается. Поэтому от приема лекарств необходимо отказаться заблаговременно, или в случае невозможности прекращения лечения учитывать их действие.
Количество антител рассматривается вместе с другими показателями наличия инфекции, так как небольшое превышение нормы может быть вызвано стрессом, физической нагрузкой. К занижению показателя приводит прием некоторых гормональных и антибактериальных средств.
С-реактивный белок отвечает за вывод из организмов продуктов распада клеток. Превышение нормы показателя свидетельствует о наличии заболеваний костной системы. На уровень белка также влияют хирургические вмешательства и полученные травмы. Поэтому в случае наличия таковых проведение анализа откладывают на некоторое время.
Уровень белка в плазме крови увеличивается при наличии инфекционных заболеваний. Это происходит из-за возрастания количества антител к возбудителям инфекции. Если количество белка превышает норму, это свидетельствует об обезвоживании организма. Низкий уровень вещества может быть вызван болезнями желудочно-кишечного тракта, сердечной недостаточностью, онкологическими заболеваниями и передозировкой некоторых препаратов.
Ревматоидный фактор повышен причины
Причины повышения ревматоидного фактора связаны с наличием аутоантител. Его выявляют при таких заболеваниях (в 75-80% случаев):
- ревматоидный артрит, но отсутствие не снимает диагноз, при высоких показателях болезнь имеет тяжелое и быстро прогрессирующее течение;
- другие аутоиммунные синдромы: Шегрена, смешанная криоглобулинемия (пятнистая сыпь, боль в суставах, сильная слабость).
Гораздо реже (у 5-20% пациентов) обнаруживают рост показателей при склеродермии, красной волчанке, дерматомиозите и васкулите. Все эти болезни относятся также к аутоиммунным, или коллагенозам
Важно учитывать, что появление РФ отражает уже развернутую картину болезни, так как он переходит в кровь с 2-6 месяца от первых симптомов
Ревматоидный фактор может быть повышен при смешанной криоглобулинемии
Из-за наличия неспецифического воспаления РФ может быть в крови при:
- эндокардите после перенесенной ангины;
- сифилисе;
- хроническом гепатите;
- циррозе печени;
- вирусной инфекции;
- краснухе;
- эпидемическом паротите.
Причинами роста РФ при онкологии чаще всего бывают опухоли крови и толстого кишечника.
Анализ синовиальной жидкости
Образец синовиальной жидкости получают при проведении пункции — прокола суставной сумки специальными инструментами. Его исследование часто позволяет выявить происхождение патологии. При обнаружении в синовии примесей крови и (или) мелких фрагментов гиалинового хряща, врач предполагает развитие у пациента посттравматического артрита.
Если в синовиальной жидкости содержится гнойный экссудат, то проводятся дальнейшие исследования для установления причины его появления, например, патогенных микроорганизмов. Наличие в синовии кристаллов мочевой кислоты указывает на тяжелое течение подагры.
Виды ревмопроб
Как уже отмечалось выше, однозначной трактовки этого термина нет в классической медицине. Поэтому неизменно возникает вопрос, какие анализы надо сдавать на ревмопробы? Для диагностики какого-либо системного заболевания, чаще всего, определяют следующие показатели:
- Ревматоидный фактор – это особые антитела, которые вырабатываются клетками иммунитета (лейкоцитами) и поражают соединительную ткань. Несмотря на свое название, их повышение в крови свидетельствует не только о наличии ревматоидного артрита, но и ряда других заболеваний;
- АнтиДНК – еще одно вещество, которое вырабатывают лейкоциты при наличии аутоиммунного воспаления. Оно имеет конкретную мишень, в отличие от ревматоидного фактора – нити ДНК в клетках, где заключена большая часть генетической информации. Именно поэтому наличие в крови АнтиДНК приводит к большому количеству нарушений в различных органах;
- HLAB27 – специфический ген, который отвечает за предрасположенность к ряду аутоиммунных патологий, в том числе к ревматоидному артриту, болезни Бехтерева, уретроокулосиновиальному синдрому и других. Его обнаружение у пациента с характерными симптомами одного из вышеперечисленных заболеваний позволяет его подтвердить в 90% случаях;
- Антинуклеарный фактор – группа антител, появляющихся в крови при аутоиммунных патологиях. Основная их цель – ядра клеток, преимущественно соединительнотканных органов.
Около 10-20 лет назад к перечисленному списку обследований нередко добавляли маркеры, которые помогали обнаружить перенесенную в прошлом стрептококковую инфекцию: Антистрептолизин (АСЛ-О), Антистрептокиназу и Антистрептогиалуронидазу. Это помогало обнаружить или исключить наличие острой ревматической лихорадки (ревматизма) у больного. Однако в настоящее время, это заболевание практически исчезло в РФ, благодаря адекватному лечению инфекций верхних дыхательных путей.
Другие анализы
Существуют и другие анализы, подтверждающие ревматоидный артрит. Правда, они менее информативны, но в некоторых случаях способны удостоверить первоначальный диагноз. Например, анализ мочи может показать поражение почек, что очень часто бывает именно при РА.
Другой вид исследований — АСЛО — представляет собой скрининг на иммунные тела, появляющиеся в крови при стрептококковой инфекции. Используя этот показатель, нетрудно дифференцировать ревматоидный артрит от других суставных патологий. Кроме того, повышение антистрептолизина О в анализах возможно при реактивном варианте артрита, когда причиной воспаления становятся очаги инфекции в других органах.
Диагностика артритов вызывает массу вопросов даже у опытных специалистов. Ни один врач не может определить поражение только на основании клинической картины. А если учесть, что воспаление суставов нередко начинается бессимптомно, то проблема становится еще более трудноразрешимой. И именно анализы на ревматоидный артрит помогают обнаружить недуг на самых ранних сроках.
В статье «Какие анализы на ревматизм необходимо сдать для постановки диагноза» использованы материалы:
http://ocrb.ru/artrit/laboratornaya-diagnostika-revmatoidnogo-artrita.html
http://lechiserdce.ru/sustavyi/metodyi-diagnostiki/23001-analizyi-revmatizme.html
http://sustavi.guru/analizy-na-revmatizm.html
http://medspina.ru/artrit/revmatoidnyj-analizy-dlya-diagnostiki.html