- от автора Jose
Что такое острый гепатит, симптомы и методы лечения
Острые гепатиты – группа заболеваний, характеризующихся воспалением и дегенеративными изменениями в печени. Механизм их возникновения может быть разным. Но по своему течению они делятся на острые и хронические. Если лечение первой формы гепатита не проводится, происходит хронизация патологических процессов и повышается риск развития осложнений. Поэтому важно уметь распознать первые симптомы болезни и приступить к принятию лечебных мер.
Острый гепатит чаще всего возникает при поражении печении гепатотоксическими веществами или вирусной инфекцией. Но иногда причиной его развития оказывается сбой в работе иммунной системы. Во всех случаях длительное воздействие этих факторов приводит к повреждению и разрушению клеток органа: появляется воспаление и отек печени, нарушаются ее функции.
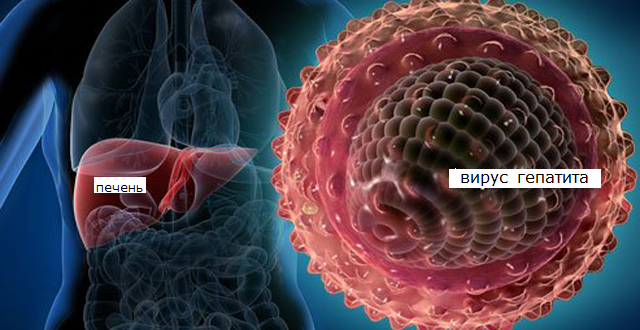
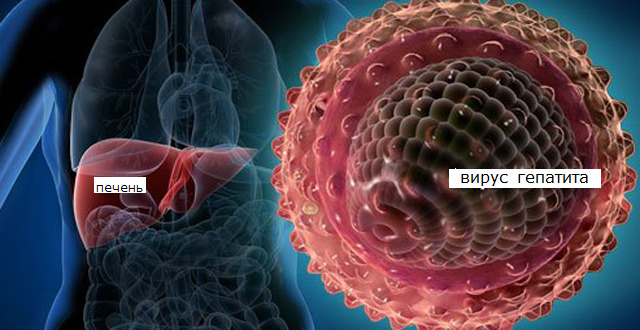
Поражение печени вирусом гепатита
Если сравнивать хроническую форму заболевания и острую, последняя имеет ряд отличий. Для нее характерны:
- более выраженные симптомы;
- внезапное поражение печени;
- несколько итогов течения.
Разные формы гепатита развиваются определенным образом (Табл. 1). В 90% случаев острый гепатит заканчивается выздоровлением. Но он также может перейти в хроническую форму или стать причиной летального исхода: все зависит от варианта развития патологических процессов и того, когда было начато их лечение.
Таблица 1 – Особенности острого разных форм течения гепатита
Клиническая картина при остром гепатите может дополняться и такими симптомами:
- мышечные, суставные боли;
- тошнота;
- рвота;
- осветление стула;
- анорексия.
Признаки острой формы заболевания непостоянны: они периодические усиливаются или вовсе исчезают. Их проявление наблюдается в течение 1-2 месяцев. Далее симптоматика или проходит совсем, или меняет характер, свидетельствуя о хронизации процесса.
В эту группу воспалительных заболеваний печени входят 7 гепатитов. Их развитие провоцируют вирусы таких видов, как A, B, C, D, E, F, G. Попадая в организм, вирус поражает печеночные клетки: их функции нарушаются. В результате этого:
- ухудшается процесс образования жирных кислот;
- увеличивается синтез факторов некроза опухоли;
- возрастает количество триглицеридов.
Со временем клетки органа замещаются соединительной тканью: диагностируют фиброз. Если патология не лечится, развивается цирроз, появляются патологии в других органах.
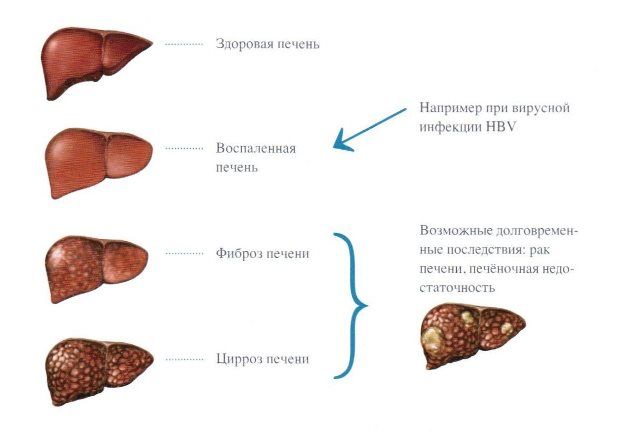
Возможные последствия гепатита
К основным причинам возникновения вирусного гепатита относятся:
- переливание инфицированной крови;
- незащищенный половой контакт;
- использование средств личной гигиены больного или носителя вируса;
- пересадка зараженного костного мозга;
- уколы одной иглой;
- проведение операции, нанесение тату или прокалывание ушей нестерильными инструментами.
Вероятность заражения вирусами, вызывающими гепатит, выше у людей, которые часто переживают стрессы, испытывают эмоциональное и физическое перенапряжение, пренебрегают здоровой пищей. Все эти факторы приводят к снижению иммунитета и повышению риска проникновения инфекции в организм.
Для острых вирусных гепатитов свойственны симптомы желтухи и интоксикации. Самостоятельно определить вид вирусной инфекции невозможно: все гепатиты имеют схожие симптомы. Поставить правильный диагноз способен только врач. Выраженность клинических признаков зависит от того, какой вирус стал причиной воспаления печени (Табл. 2).
Таблица 2 – Особенности острого развития гепатита в зависимости от возбудителя
Чтобы подтвердить или опровергнуть наличие вирусного гепатита, необходимо пройти комплексное обследование. Диагностику болезни начинают с осмотра, сбора жалоб и анамнеза пациента. Для установления типа вируса и степени тяжести поражения печени назначаются лабораторные исследования (Табл. 3).
Таблица 3 – методы обследования при остром гепатите
В перечень диагностических процедур также входят инструментальные виды обследования:
- УЗИ.
- Магнитно-резонансная (компьютерная) томография.
- Биопсия.
При острых вирусных гепатитах показано лечение в стационаре. Назначается комплексная терапия: соблюдение диеты, применение медицинских средств и ограничение физической активности.
При легком и средней степени тяжести течения заболевания назначают прием витаминов, гепатопротекторов (Эссенциале, Гепабене), желчегонных препаратов (Холосас) или интерферонов (Реальдирон, Альтевир). Симптоматическая терапия и гепапротекторы рекомендуются в тяжелых случаях.
При правильно подобранном и вовремя начатом лечении прогноз при острых вирусных гепатитах благоприятный: наступает полное выздоровление. Исключения возможны в случаях молниеносного и бессимптомного течения заболевания: они часто становятся хроническими и сопровождаются осложнениями. Последствиями болезни могут стать:
- печеночная энцефалопатия;
- цирроз;
- гепатоцеллюлярная карцинома;
- недостаточность печени.
Развиваются, если в печеночные клетки попадает высокая доза веществ, провоцирующих некроз ее тканей. В эту группу входят гепатиты таких видов:
Лекарственный. Возникает при однократном приеме больших доз препаратов. Спровоцировать его развитие могут медицинские средства таких групп:
- противосудорожные (Фенобарбитал);
- понижающие высокую температуру (Парацетамол, Аспирин);
- противовирусные (Интерферон, Амантадин);
- сульфаниламиды (Бисептол, Сульфадиметоксин).
Профессиональный. Острый гепатит этого вида возникает при попадании в организм:
 мышьяка;
мышьяка;- фосфора;
- пестицидов;
- хлорированных углеводов;
- альдегидов;
- фенолов;
- производных бензола.
Вызванный растительными ядами. К ним относятся токсины:
- выделяемые сорняками (горчак, крестовик);
- содержащиеся в грибах (поганка).
Еще один вид токсического гепатита – алкогольный. Он возникает при ежедневном употреблении больших доз этанолсодержащих напитков на протяжении 3-5 лет. Острая форма заболевания может развиться внезапно, после нескольких дней запоя.
Вероятность развития токсического гепатита выше у тех, кто работает в химической промышленности, принимает медицинские средства без предварительной консультации врача и у лиц, злоупотребляющих алкоголем. В группу риска также входят дети, женщины и люди старше 60 лет.
Острый гепатит легкой формы часто протекает практически бессимптомно. На тяжелое отравление токсическими веществами указывают такие симптомы:
- интенсивные боли в правого подреберья (появляются через 2-5 дней);
- интоксикационный синдром: повышенная температура, упадок сил, потеря аппетита, тошнота и рвота (возможны примеси крови), головная боль;
 кровоточивость десен;
кровоточивость десен;- геморрагическая сыпь;
- затрудненное дыхание;
- диарея;
- нарушение ориентации в пространстве;
- артралгия;
- мышечные боли;
- угнетение сознания;
- желтуха (проявляется вместе с симптомами интоксикации);
- увеличенная печень, селезенка.
Выраженность симптомов и последовательность их проявления зависит от вида токсического гепатита. При их возникновении нужно сразу же позвонить в скорую помощь. До приезда врача можно вызвать у больного искусственную рвоту (если яды попали в пищеварительный тракт): это предотвратит проникновение токсинов в кровь. При наличии у человека высокой температуры рекомендуется приложить ко лбу холодный компресс.
Острый токсический гепатит диагностируют после сбора анамнеза, оценки выраженности клинических признаков заболевания и получения результатов лабораторных и инструментальных видов обследования. Назначаются:
- общий и расширенный анализ крови;
- исследование мочи;
- тест на наличие вирусного гепатита, ВИЧ;
- копрограмма;
- рентгенография;
- ультразвук;
- сцинтиграфия, КТ или МРТ печени;
- допплерометрия печеночных сосудов;
- биопсия.
Больные острым токсическим гепатитом обязательно госпитализируются в стационар. Пациентам назначается:
 промывание желудка;
промывание желудка;- соблюдение постельного режима;
- дезинтоксикационная терапия (внутривенное введение растворов электролитов, плазмаферез);
- коррекция питания;
- прием витаминов группы B, гепапротекторов (Эссенциале, Гептрал) и препаратов, усиливающих отток желчи (Холензим, Холосас);
- при отравлении ядами грибов дополнительно приписывают антидоты (Атропин).
При устранении факторов, провоцирующих появление заболевания, течение легкой формы острого гепатита заканчивается выздоровлением. В тяжелых случаях возможно возникновение таких осложнений:
- печеночная кома;
- цирроз;
- печеночная недостаточность.
Помимо вирусов и токсинов, спровоцировать развитие воспалительных процессов в печени способны другие факторы. Рассмотрим такие виды поражений в таблице (Табл. 4).
Таблица 4 – Менее распространенные виды острых гепатитов
Гепатит представляет собой воспалительное заболевание печени, при котором разрушается ее структура. Различают острый и хронический гепатит, которые отличаются друг от друга характером течения болезни. Острая форма, как правило, развивается на фоне вирусной инфекции, однако причины также могут крыться в паразитарной инвазии, алкогольном и токсическом отравлении организма, радиационном облучении и т. д.
Гепатит острой формы более чем в 90% случаев имеет инфекционную, алкогольную или лекарственную этиологию. Остальные 10% приходятся на отравление организма токсинами, радиацией и т. д. При этом около половины случаев вирусного заболевания приходятся на гепатит В, и чуть более 40% — на гепатит А. Остальные вирусные гепатиты (С, D, E) встречаются в практике менее, чем в 9% случаев. Подвержены вирусной разновидности заболевания в большей степени люди в возрасте до сорока лет.

Что касается алкогольного и медикаментозного гепатита, то от него страдают пациенты старшей возрастной категории. Это обусловлено в первую очередь снижением активности иммунитета у пожилых людей, а также заболеваниями сердечно-сосудистой и эндокринной систем. Кроме того, в группу риска попадают пациенты, страдающие от сахарного диабета и онкологии.

Статистика показывает, что смертность от острого гепатита при отсутствии прочих патологий у пациента, не превышает 0,1%. С возрастом этот показатель растет в геометрической прогрессии. Из этого также следует, что шансы на излечение у молодых людей гораздо выше, чем у пожилых, что, в принципе, актуально и для большинства остальных болезней.
Гепатит — серьезное заболевание и многих людей интересует вопрос, по каким причинам оно может возникнуть. Таких причин на самом деле может быть множество:
- Попадание в организм вирусной инфекции (возбудителей гепатита А, В, С, D или E).
- Размножение энтеровирусов в кишечнике.
- Паразитарная инвазия, в частности — глисты.
- Мононуклеоз.
- Сепсис.
- Алкоголизм.
- Отравление токсинами (зачастую это происходит на промышленных предприятиях).
- Отравление ядами (в том числе и ядами насекомых, зверей, пресмыкающихся и т. д.).
- Длительный прием антибиотиков.
- Прием препаратов на гормональной основе (в особенности — содержащих в себе мужские половые гормоны).
- Использование ингибиторов МАО.
- Прием лекарств против туберкулеза.
- Получение значительных ожогов кожи.
- Токсикоз во время беременности.
- Облучение организма радиацией.
- Переливание крови, не подходящей по группе.
Так как вирусные гепатиты передаются от человека к человеку через кровь и прочие биологические жидкости, в группу риска в первую очередь попадают люди, которые:
- Имеют беспорядочные половые связи.
- Принадлежат к числу гомосексуалистов.
- Часто сдают кровь на анализ или выступают в качестве донора.
- Делают себе внутривенные или внутримышечные инъекции (в том числе и наркоманы).
- Зачастую получают травмы с повреждениями кожи.
- Работают в медицинских учреждениях, в частности, на должности хирурга или медсестры в манипуляционном кабинете.
- Проживают на одной жилплощади с носителями вируса.
- Используют чужие средства гигиены (бритву, полотенце, зубную щетку и т. д.).
Также стоит добавить, что вирусный гепатит может передаваться по нисходящему пути — от матери к ребенку во время родов. Получить инфекцию также можно при бытовом контакте. Например, во время рукопожатия с инфицированным человеком, если и у вас, и у него имеются царапины или ссадины на ладонях.
Симптоматика острого гепатита во многом зависит от того, что стало причиной его развития, и к какой категории относится заболевание. Так, симптомы гепатита А и алкогольного гепатита при всем желании нельзя назвать идентичными.
1) Острый вирусный гепатит А. Встречается в 40% случаев заболеваемости вирусным гепатитом. В некоторых странах Африки более 80% всех вирусных заболеваний приходится именно на этот недуг. Страдают от него в основном дети в возрасте от трех до десяти лет, которые не прошли вакцинацию после рождения. Процент пациентов среди людей в возрасте старше тридцати лет минимален, но в последние годы наблюдается тенденция на повышение заболеваемости людей из этой возрастной группы.
Передаваться острый гепатит А может не только через кровь, но и фекально-оральным, водным путем, при половом контакте и т. д. Инфицированный человек опасен для окружающих во время инкубационного периода развития заболевания, когда в его организме идет размножение клеток вируса. Самое страшное, что в этот промежуток времени пациент не испытывает никаких симптомов, по которым можно было бы выявить гепатит. При острой форме болезни инкубационный период длится около месяца, после чего дают о себе знать первые симптомы:
- недомогание, слабость, снижение трудоспособности;
- повышение температуры тела без причин;
- изменение цвета мочи на более темный;
- изменение цвета каловых масс (выделения из кишечника могут становиться слишком светлыми);
- пожелтение кожи и белков глаз (при наличии осложнений в виде желтухи и цирроза печени).
Зачастую симптомы возникают спонтанно и приводят к резкому ухудшению состояния пациента. Большинство людей никак не связывают это с гепатитом, списывая плохое самочувствие на отравление пищей, грипп и т. д. Однако, здесь как раз самое главное — как можно быстрее обратиться к врачу и приступить к лечению. На ранних стадиях гепатит А поддается терапии гораздо легче, чем на поздних, что следует учитывать при появлении симптомов.
2) Острый вирусный гепатит В. Наиболее распространен в нашей стране (от него страдают 50% всех пациентов с вирусным гепатитом). Заболеванию, как правило, подвержены люди в возрасте от двадцати до пятидесяти лет. У детей оно встречается редко. В отличие от гепатита А, гепатит В не передается фекально-оральным путем. Тем не менее заражение может произойти посредством бытового контакта, половым путем и через кровь.
Инкубационный период, во время которого идет размножение клеток вируса в организме носителя, для острого гепатита В составляет от двух до шести месяцев. При этом картина развития болезни может быть как выраженной, так и стертой. При выраженной пациент может испытывать все характерные для такой формы гепатита симптомы: повышение температуры, слабость, изменение цвета кала и мочи и т. д. При стертой картине симптоматика может ограничиваться только недомоганием и слабостью. Бывают случаи, когда симптомы вообще не дают о себе знать до самого окончания инкубационного периода и перехода заболевания в активную стадию.
3) Острый вирусный гепатит С. Встречается в практике гораздо реже остальных вирусных гепатитов. Страдают от него пациенты в возрасте от двадцати до сорока лет. Передаются возбудители заболевания, как правило, через кровь. Инкубационный период гепатита С может длиться до пяти месяцев, но иногда он составляет не более одного-двух месяцев.
Самая большая опасность острого гепатита С заключается в том, что он не выражается никакими симптомами вплоть до перехода болезни в активную стадию. При этом симптоматика дает о себе знать в самом конце инкубационного периода такими проявлениями:
- тошнотой;
- болью в суставах;
- слабостью, недомоганием;
- повышением температуры тела.

К сожалению, все эти симптомы очень сложно связать именно с гепатитом, так как они не являются характерными. Большинство людей пренебрегают ими, списывая плохое самочувствие на другие причины. Если ситуацию пускать на самотек, острый вирусный гепатит С может за короткие сроки привести к циррозу печени и заболеваниям желчевыводящей системы. При этом эффективной вакцины от этого заболевания не существует, что исключает возможность предохранения от него заранее.
4) Острый алкогольный гепатит. Развивается на фоне алкоголизма, в процессе которого печень поражается токсинами и утрачивает часть своих функций. При этом пациент совсем необязательно может быть алкоголиком в привычном смысле этого слова. Для развития заболевания достаточно употреблять алкоголь в средних дозах, но с определенной регулярностью. Например, каждый день после работы выпивать литр пива в течение нескольких лет.
В отличие от вирусных разновидностей заболевания, алкогольный гепатит имеет свои симптомы и сопутствующие болезни, по которым его можно легко выявить. К ним относятся:
- тремор верхних конечностей;
- полинейропатия;
- увеличение грудных желез у мужчин;
- хронический панкреатит;
- гипертензия;
- контрактура Дюпюитрена;
- изменение цвета кожи.
Если пациент посетил врача в первые несколько дней после злоупотребления спиртными напитками, гепатит у него выявить еще проще. Как правило, интоксикация в таких случаях выражается:
- отечностью языка;
- белым налетом на языке;
- выраженным тремором;
- тахикардией.
5) Острый лекарственный гепатит. Длительный прием определенных разновидностей медикаментов на химической основе также может привести к поражению печени и, как следствие, к гепатиту. Наиболее опасными в этом смысле являются препараты:
Также в группу риска попадают пациенты, длительное время принимающие:
- антидепрессанты;
- антибиотики;
- салуретики;
- контрастные йодсодержащие препараты;
- психотропные средства;
- противоязвенные средства;
- лекарства против ревматизма.
Практика показывает, что от лекарственного гепатита чаще страдают женщины (в два-три раза чаще, чем мужчины). Однако объяснить причины этого феномена до сих пор так и не удалось. В ряде случаев причиной развития такого типа гепатита является не сам прием лекарств, а особенности организма пациента. Грубо говоря, если вы принимаете антидепрессанты, это не говорит о том, что вы находитесь в группе риска.
В целом механизм развития острого гепатита на фоне приема лекарств прост. Так называемые ксенобиотики (к которым относятся в том числе и перечисленные препараты), попадающие в организм извне, теряют свои токсические свойства в печени. Естественно, что это влияет на природный фильтр нашего организма не самым лучшим образом. Ситуация усугубляется при совмещении нескольких разновидностей препаратов и при наличии врожденных или приобретенных патологий печени.
После того как острый гепатит минует стадию развития и выходит на «финишную прямую», его симптомы можно классифицировать в зависимости от того, к какой разновидности он принадлежит. Так, различают типичную, холестатическую и молниеносную формы заболевания.
1) Симптомы типичной формы гепатита включают:
- боли в области печени;
- пожелтение кожи и белков глаз;
- подъем температуры тела;
- повышение уровня прямого билирубина в крови;
- повышение уровня уробилина в моче;
- понижение содержания стеркобилина в кале;
- угнетение сознания, нарастание явлений интоксикации (при печеночной недостаточности).
Безжелтушная форма заболевания отличается более мягким течением болезни и не сопровождается гипербилирубинемией. Пожелтение кожи и глаз при таком сценарии также не имеет места.
2) Холестатическая форма характерна для пациентов с патологиями печени и желчевыводящих путей в анамнезе. Преимущественно им подвержены люди старшей возрастной категории. Симптоматика в таких случаях выражена:
- зудом и покраснением кожи;
- увеличением активности щелочной фосфатазы;
- отсутствием стеркобилина в кале;
- длительным течением желтухи.
3) Молниеносное течение в подавляющем большинстве случаев характерно для острого вирусного и лекарственного гепатита. Никаких предпосылок для ухудшения самочувствия пациента не наблюдается. Симптомы дают о себе знать быстро и, как правило, выражаются:
- тахикардией;
- болями в области печени;
- сладковатым привкусом во рту;
- энцефалопатическими нарушениями (сонливостью, дезориентацией);
- усилением кровоточивости.

При подозрении на острый гепатит пациента в первую очередь должен осмотреть гастроэнтеролог. Если в ходе осмотра были выявлены характерные отклонения от нормы, пациенту могут назначить такие методы диагностики:
- Взятие биохимических проб печени.
- Серологический анализ.
- УЗИ печени и желчного пузыря.
- МРТ печени и желчевыводящих путей.
- МСКТ органов брюшной полости.
- Пункционную биопсию печени с морфологическим исследованием биоптата (назначается при алкогольном гепатите).
Для подтверждения диагноза «острый гепатит» пациента могут отправить на осмотр к эндокринологу, а также назначить обследование с применением:
- радиоизотопной сцинтиграфии печени;
- ретроградной холангиопанкреатографии.
После постановки диагноза «гепатит в острой форме» пациента в первую очередь следует оградить от воздействия гепатотоксических препаратов и алкоголя. В рацион вносятся изменения (рекомендуется придерживаться диеты №5). Обильное питье и постельный режим являются обязательной составляющей лечения.
При легком и среднем течении заболевания пациенту могут быть назначены витамины и гепатопротекторы (Силимарин, Эссенциале форте, Катерген). При тяжелом течении болезни назначается парентеральная и инфузионная терапия. Если имеет место вирусный или алкогольный гепатит, пациенту запрещено давать кортикостероиды.
Для лечения вирусного гепатита могут быть использованы противовирусные и иммунокорригирующие препараты, а также ингибиторы протеолиза. Применение гемосорбции и обменного замещения плазмы крови назначается сугубо индивидуально. В тех случаях, когда на фоне вирусного гепатита у пациента развилась печеночная недостаточность, для подавления активности инфекции может быть использован пенициллин или его аналоги: Ампициллин и Оксациллин.
Если речь идет о вирусном гепатите, то его профилактика сводится к таким мерам:
- Пользуйтесь только одноразовыми шприцами для инъекций.
- Мойте руки с мылом перед принятием пищи.
- Вступайте в половой акт со случайными партнерами только с использованием презерватива.
- Пользуйтесь только личными средствами гигиены.
- Старайтесь избегать повреждений кожи (царапин, ушибов и т. д.).
- Как можно реже посещайте больницы, а при посещении не контактируйте с другими пациентами.
Что касается алкогольного, лекарственного, токсического и прочих видов специфических гепатитов острой формы, то их профилактика очевидна. Так, для того чтобы избежать алкогольного гепатита — не злоупотребляйте алкоголем, а чтобы предотвратить развитие лекарственного гепатита — воздержитесь от приема гепатотоксических препаратов.
Острый гепатит в большинстве случаев развивается быстро и без каких бы то ни было симптомов, не считая слабости, головокружения, слегка повышенной температуры тела и т. д. Диагностировать на ранних стадиях его легко, но проблема заключается в том, что пациент не видит смысла в посещении клиники, так как его состояние остается удовлетворительным. Обращение к врачу обычно совершается только в момент обострения, когда предотвратить все негативные последствия заболевания уже не представляется возможным. Поэтому как можно внимательнее следите за своим самочувствием и помните, что даже такие симптомы, как субфебрильная температура тела, могут свидетельствовать о заболеваниях печени.
Диагностировать это смертельно опасное заболевание трудно. Острая форма гепатита С может не сопровождаться симптомами, только на ранней стадии у врача есть возможность провести соответствующие анализы, выявить вирус и своевременно назначить лечение. Эта фаза длится сравнительно недолго, болезнь протекает латентно и часто вообще не проявляется. Хронический ВГС можно обнаружить уже только тогда, когда начнутся структурные изменения в клетках печени. Поэтому важно как можно раньше обнаружить инфекцию и начать терапию.
 Такой диагноз в отечественной клинической практике ставится редко. Это связано с тем, что острая форма гепатита С может иметь малосимптомный или даже асимптомный характер. Врачи испытывают трудности с созданием специального диагностического теста, который бы позволил идентифицировать острую стадию ВГС и дифференцировать ее от хронической.
Такой диагноз в отечественной клинической практике ставится редко. Это связано с тем, что острая форма гепатита С может иметь малосимптомный или даже асимптомный характер. Врачи испытывают трудности с созданием специального диагностического теста, который бы позволил идентифицировать острую стадию ВГС и дифференцировать ее от хронической.
Специалисты отмечают, что слабое формирование гуморального иммунитета – особенность патогенеза гепатита С. Вирус HCV не интегрируется в геном инфицированных гепатоцитов, для острой формы заболевания характерен крайне слабый процесс антителообразования. Антитела появляются поздно – только спустя 6-8 недель после инфицирования и практически не оказывают на возбудитель нейтрализующего воздействия.
Инкубационный период этого заболевания длится, в среднем, от 5 до 7 недель. В это время вирус адаптируется и активно размножается в организме носителя. ОВГС может сопровождаться желтухой, но лишь в 20-25% случаев. Это затрудняет диагностику.
Как долго длится острая стадия гепатита С? Продолжительность фазы зависит от множества факторов, в среднем, клиническая симптоматика заболевания сохраняется от 2 до 12 недель. По прошествии этого периода ситуация самостоятельно разрешается, и болезнь переходит в хроническую форму.
Безжелтушная форма заболевания протекает без каких-либо специфических признаков. Симптомы острой стадии гепатита С в этот период не отличаются от проявлений других парентеральных гепатитов и многих видов инфекционных заболеваний:
- боль в суставах и ломота в теле;
- слабость;
- дискомфорт в правом подреберье и в эпигастральной области;
- повышение температуры;
- снижение аппетита и тошнота;
- головная боль;
- зуд и высыпания на коже;
- метеоризм, диарея.
Через 10 дней клиническая ситуация может измениться и ведущими симптомами становятся: расстройства функций пищеварения, увеличение размеров и изменение консистенции печени. В 20% случаев при вирусном гепатите С диагностируют спленомегалию. Фульминантные формы встречаются редко, но острая стадия инфекции может протекать тяжело.
После того, как врач точно установил диагноз, больному назначается постельный режим и специальное питание. Придерживаться щадящей диеты при остром гепатите С необходимо на всех стадиях заболевания: продромальная фаза, период разгара и реконвалесценция. Основная особенность диеты – ограничения в употреблении жиров (70-80 г/сутки), белков (80-90 г), углеводов (300-350 г). Форма – перетертая пища, энергетическая ценность – до 2500 ккал, сроки – от 4 до 6 недель (при обычном течении недуга).
Для верификации возбудителя сегодня используют несколько типов диагностических тестов:
- анализ методом рекомбинантного иммуноблоттинга (группа низкого риска);
- иммуноферментный анализ (группа высокого риска);
- молекулярные методы выявления HCV RNA (для подтверждения диагноза и определения генотипа).
Основная направленность лечения острого гепатита С – предупреждение хронизации заболевания. До недавнего времени для этих целей использовались, в основном, препараты на основе интерферона и рибавирина. Курс включал регулярные инъекции на протяжении 48 недель. Польза от такой терапии часто была сопоставима с негативными последствиями от приема лекарств.
Развитие фармакологии позволило создать противовирусные препараты нового образца, которые бы могли стать заменой классическим лекарствам от гепатита или, как минимум, дать возможность снизить их прием. В вопросах разработки таких образцов преуспели США, а также страны, которые сотрудничали с американскими учеными и организовали собственное производство по лицензии. К ним относится Индия, где выпускаются доступные по цене аналоги американских противовирусных препаратов прямого действия – дженерики. Такие лекарства на основе софосбувира, даклатасвира и ледипасвира продемонстрировали высокую эффективность при лечении острой формы заболевания и всех известных генотипов вируса гепатита С. Препараты способствуют выздоровлению в 90% случаев – при использовании их в комплексе с другими терапевтическими средствами. Наша компания специализируется на продаже лицензированных дженериков.