- от автора Jose
Причины возникновения боли в спине и ее лечение
Боль в позвоночнике: причины, симптомы, лечение, профилактика

- Характеристика болевого синдрома
- Причины появления
- Заболевания позвоночника
- Патологии внутренних органов
- Диагностика
- Лечение
- Профилактика
Более 90% взрослого населения развитых стран периодически испытывают боль в позвоночнике. Причиной патологической реакции могут стать заболевания спины, но иногда появление болевого симптома связано с нарушением работы внутренних органов. В этом случае решающую роль играет постановка точного диагноза. Дифференцировать заболевание может только врач, сделать это без медицинского обследования невозможно. Лечебная схема назначается по итогам диагностики и включает купирование боли и терапию основной патологии.

Характеристика болевого синдрома
Боль в позвоночнике не является нормой и относится к разряду патологических синдромов. Она беспокоит пациентов независимо от возраста и пола. Болевой синдром может возникнуть в любой части позвоночника, но чаще встречается в самых активных отделах – поясничном и шейном. Нижняя часть спины подвергается колоссальным нагрузкам, поэтому область поясницы страдает в первую очередь.
Боль может носить различный характер и отличаться по длительности. Кратковременная болевая реакция чаще является физиологической. Это острый болевой синдром, который хорошо купируется обезболивающими препаратами. Такой вид боли не представляет угрозу для здоровья человека и через несколько дней проходит самостоятельно.
Острый болевой синдром, который сопровождается повышением температуры тела, развивается при инфекционных или воспалительных состояниях. Если признаки интоксикации отсутствуют, возможно, это начало развития патологии опорно-двигательного аппарата. При постоянной боли можно утверждать о хроническом течении болезни.
По характеру болевой синдром бывает:
- пронзительный;
- острый;
- тянущий;
- ноющий;
- тупой;
- пульсирующий.
Боль может быть точечной или распространенной, иррадиирующей из других частей тела. Насторожить должны:
- ночной болевой синдром, который появляется в покое;
- хронические болевые ощущения, интенсивность которых не зависит от перемены положения тела;
- опасным состоянием является нарушение акта мочеиспускания и дефекации, когда человек не ощущает позывы сходить в туалет.
Иногда сильная боль в грудном отделе позвоночника возникает на фоне одышки, сопровождается чувством сдавливания за грудиной и отдает в левую конечность, лопатку, ключицу. Такая клиническая картина может указывать на развитие жизнеугрожающего состояния, при котором медлить с вызовом «скорой помощи» нельзя.
Причины появления
Возникновение болевой реакции происходит под воздействием патологических и физиологических факторов.
У здорового человека боль в позвоночнике может появиться по следующим причинам:
- резкое движение (поворот, наклон) – происходит перерастяжение мышечной ткани, что влечет раздражение болевых рецепторов;
- интенсивная нагрузка – выполнение непривычных движений или физических упражнений с высокой интенсивностью приводит к окислительным реакциям в мышцах и образованию молочной кислоты;
- травмы позвоночника (перелом, ушиб, подвывих позвонков), растяжения мышц, связок является причиной резкой боли, которая появляется в момент травмирования и усиливается по мере возникновения отека.
Боль во время длительного стояния и при ходьбе может провоцировать избыточный вес. У людей с ожирением нередко болит спина в нижней ее части. Это объясняется повышенной нагрузкой, которые оказывают лишние килограммы на поясничный отдел.
Заболевания позвоночника
Основой осевого скелета человека является позвоночный столб. Он состоит из подвижно соединенных позвонков, между которыми находятся межпозвонковые диски. С возрастом или под влиянием причинных факторов хрящевая ткань дисков разрыхляется и деформируется. Такие изменения называются дегенеративно-дистрофическими. В результате развивается остеохондроз. Причиной боли в позвоночнике становятся осложнения деструктивной болезни – межпозвонковая грыжа и остеофиты (наросты на позвонках). Образования оказывают компрессионное воздействие на спинномозговые корешки.
Болью проявляются и другие болезни позвоночника:
- Болезнь Бехтерева (анкилозирующий спондилоартрит) – хроническое заболевание, поражающее поясничный отдел позвоночника. Характеризуется болью в позвоночнике, которая появляется при длительном нахождении в горизонтальном положении, чаще всего в ночное время.
- Спондилолистез – смещение вышележащего позвонка по отношению к расположенному ниже. Болевой импульс при этом заболевании распространяется на нижние конечности, что особенно ощущается после физической нагрузки.
- Радикулопатия (корешковый синдром) – это комплекс болевых и неврологических симптомов, возникающий при сдавливании спинномозговых корешков. Боль проявляется в виде приступов люмбаго.
- Артроз фасеточных суставов – дегенеративно-дистрофическая патология, поражающая мелкие суставы, соединяющие позвонки. Заболевание проявляется умеренной болью, которая становится выраженной, если присоединяется синовит (воспаление синовиальной сумки).
- Стеноз позвоночника – это сужение позвоночного канала, которое проявляется болью в позвоночнике, которая проходит в положении сидя, перемежающейся хромотой.
- Гемангиома – доброкачественная опухоль больших размеров, которая вызывает болезненность и жжение после нагрузки или во время сна. Локализация боли зависит от расположения разрастания.
- Рак позвоночника – первичное или вторичное злокачественное новообразование сопровождается тянущей болью, которое при динамическом развитии болезни становится выраженным. Боль в позвоночнике присутствует постоянно, интенсивность его не меняется при смене положения тела, а также при приеме анальгетиков.
Искривление позвоночника (сколиоз, патологический лордоз кифоз) приводит к болевым ощущениям при сильной деформации.

Патологии внутренних органов
Спинномозговые корешки, выходящие из отверстий, иннервируют все части тела человека, включая внутренние органы. Поэтому боль в позвоночнике может быть следствием развития патологического процесса в отдаленном очаге.
Распространенными причинами болезненности в области позвоночника является поражение желудочно-кишечного тракта:
- гастрит и язва желудка и 12-перстной кишки;
- холецистит – воспаление стенок желчного пузыря;
- желчнокаменная болезнь – появления камней в желчном пузыре;
- энтероколит – воспаление тонкого и толстого кишечника.
При заболеваниях ЖКТ боль возникает в области желудка или правого подреберья и распространяется на поясничный отдел позвоночника.
Тянущие боли в нижней части позвоночника свидетельствуют о воспалении органов мочевыделительной системы:
- пиелонефрит – воспаление почечных лоханок;
- цистит – поражение мочевого пузыря;
- простатит у мужчин – воспалительное поражение предстательной железы;
- аднексит – заболевание матки и придатков у женщин;
- почечнокаменная болезнь – острая боль в пояснице появляется при движении камней (почечная колика);
- киста яичника – доброкачественная опухоль у женщин.
Во время беременности боли в поясничном отделе сопровождают увеличение нагрузки на позвоночник за счет быстро растущего плода на последних месяцах беременности, а также повышенной выработкой женских половых гормонов (прогестерона и эстрогена).
Боль в позвоночнике может указывать на поражение:
- дыхательной системы – плеврит, пневмония;
- сердца и сосудов – инфаркт миокарда, стенокардия;
- нервной системы – межреберная невралгия проявляется болью в грудном отделе.
Нередко причиной болевого синдрома в позвоночнике, распространяющегося на всю правую половину спины, является вегетативная дисфункция. Это заболевание сопровождается частой сменой настроения, бессонницей, учащением сердцебиения, приступами бронхоспазма.
Диагностика
Для постановки правильного диагноза требуется проведение дифференциальных диагностических мероприятий. Лечит боль в позвоночнике ортопед или вертебролог. Дополнительно может понадобиться консультация:
- травматолога;
- гастроэнтеролога;
- гинеколога;
- уролога;
- кардиолога;
- пульмонолога;
- онколога.
В тяжелых случаях позвоночник смотрит нейрохирург, если есть необходимость хирургического вмешательства. Обследование начинается с визуального осмотра и сбора анамнеза с выявлением жалоб, длительности течения патологии. В зависимости от клинической картины назначаются лабораторные и аппаратные методы исследования:
- общий анализ крови и мочи;
- электрокардиограмма;
- рентгенография;
- магнитно-резонансная томография.
При подозрении на поражение внутренних органов назначают ультразвуковое обследование.
Лечение
Терапевтическая тактика подбирается с учетом основного заболевания. Устранение причины боли является первостепенным в лечении неприятного симптома.
Чтобы облегчить состояние, проводится лекарственная терапия для купирования боли в позвоночнике:
- НПВС для снятия болевого синдрома и воспаления – Кеторолак, Диклофенак, Кетопрофен;
- миорелаксанты для устранения мышечного спазма – Мидокалм, Сирдалуд;
- витамины группы В, чтобы улучшить иннервацию пораженного участка – Мильгамма, Нейромультивит.
Для усиления терапевтического эффекта миорелаксанты назначаются в комплексе с витаминами группы В. Для снятия острого приступа проводят местные блокады с Новокаином, Лидокаином.
В рамках восстановительной терапии проводят сеансы массажа для улучшения кровообращения и питания тканей, восстановления тонуса мышечной ткани. Во время стойкой ремиссии показаны физиотерапевтические процедуры:
- лекарственный электрофорез;
- магнитотерапия;
- лечение ультразвуковыми волнами;
- грязевые ванны;
- парафиновые аппликации.
При заболеваниях позвоночника избавиться от боли поможет мануальная терапия, проведенная квалифицированным специалистом. Чтобы восстановить функциональность позвоночника укрепить мышечный корсет подбирают комплекс лечебной гимнастики.
Профилактика
Боль в позвоночнике – опасный симптом, который сможет значительно ухудшить качество жизни человека. Уменьшить риск его появления поможет соблюдение правил здорового образа жизни:
- правильно питаться;
- вести активный образ жизни;
- избегать тяжелых физических нагрузок и травм;
- своевременно лечить хронические заболевания;
- носить профилактические ортопедические стельки и корсет.
При появлении первых симптомов, указывающих на начинающееся заболевание, медлить с визитом к врачу нельзя. Ранняя диагностика увеличивает шансы на быстрое выздоровление.
Почему болит спина — 67 причин боли в зависимости от её локализации
С появлением дискомфорта в позвоночнике сталкивается практически каждый человек. Употребляя обезболивающие препараты, большая часть населения даже не задается вопросом о том, почему болит спина, списывая негативные проявления на простуду, сквозняки или последствия растяжения. А между тем болезненный синдром (БС) может быть тревожным сигналом появления серьезных патологий.

В разных частях
Боли в спине имеют различный характер.
Среди них различают:
- Схваткообразные. Отличаются периодичностью.
- Нарастающие. В процессе возникновения патологических состояний происходит увеличение степени интенсивности дискомфортных проявлений.
- Кинжальные. Являются следствием неотложных состояний.
- В форме прострелов. Регистрируются при нарушениях функциональности позвоночного столба.
- Постоянные или монотонные.
Кроме этого боль в спине может быть двух видов:
- Проецируемая. Распространяется по ходу нервных волокон. Может иррадиировать в дистальные участки тела.
- Отраженная. Появляется при сбоях в работе внутренних органов.
В правой части
Существует ряд обстоятельств, которые объясняют, почему болит спина справа. Ими являются:
- результат гиподинамии, из-за чего мышцы брюшного пресса теряют упругость и эластичность, при этом вся нагрузка возлагается на позвоночный столб;
- травмы и ушибы мягких тканей;
- выполнение физической работы в неестественной позе (с неравномерной нагрузкой).
Кроме естественных факторов причиной дискомфортных ощущений в спине могут быть заболевания внутренних органов и опорно-двигательного аппарата.
Данный симптом может быть частью клинической картины при следующих болезнях:
- Заболевания дыхательной системы. При воспалении легких (правосторонняя пневмония), кроме болей в спине, пациент жалуется на появление сухого кашля, общую слабость, подъем температурного показателя тела.
- Колющий БС справа наблюдается при плеврите. Он сопровождается отхождением гнойной мокроты и затруднением дыхания.
- Патологии печени и желчного пузыря. БС отличается длительностью течения. Для его купирования применяют обезболивающие или спазмолитические препараты. Клиническую картину дополняют признаки интоксикации (тошнота, рвота, нарушение акта дефекации).
- Заболевания ЖКТ. При панкреатите или гастрите болевой синдром обычно локализуется с левой стороны, но нередко иррадиирует в правую сторону.
- Болезни мочевыводящих путей проявляются продолжительной ноющей или тупой болезненностью. Она возникает на фоне частого мочеиспускания, с появлением эритроцитов (крови) в моче. Отличительным признаком является то, что больной человек не может найти удобного положения тела, чтобы снизить боль в спине.
- Аппендицит. Кроме неприятных ощущений в животе больной отмечает, что болит спина с правой стороны. Дополнительной симптоматикой является появление тошноты и рвотного рефлекса, подъем температурного показателя тела, общий упадок сил.
- Гинекологические патологии. Дискомфортные проявления справа регистрируются при возникновении внематочной беременности, воспалении придатков или из-за роста кистозных уплотнений яичников.
- Остеохондроз. Болезненность может локализоваться как с правой, так и с левой стороны. Она сопровождается скованностью в движениях, и увеличивается при физической работе (особенно если человек ее выполняет впервые). В запущенных формах наблюдается иррадиация в пальцы рук с их онемением.
В левой части
Локализация боли в спине слева может быть основным или дополнительным симптомом в клинической картине многих болезней.

Она может возникать в следующих случаях:
- Болезни позвоночного столба. Чаще всего пациент предъявляет жалобы на то, что болит спина по причине остеохондроза, межреберной невралгии или при защемлении нерва. Клиническую картину дополняет скованность в движениях, иррадиация в верхнюю конечность, потеря чувствительности в пальцах.
- Болезни желудка и кишечника. Симптоматика болевых проявлений дополняется наличием тошноты, рвоты, расстройством стула и повышенным газообразованием. Данные признаки появляются при развитии панкреатита, кишечных колик, холецистита.
- Кардиологические болезни. Острый болезненный синдром сзади под ребрами в сочетании с одышкой и чувством жжения за грудиной — характерный признак инфаркта миокарда.
- В бронхах и легких БС может наблюдаться при развитии пневмоторакса, плеврита, бронхита или пневмонии. Он может усиливаться при вдохе, и уменьшаться на выдохе.
В области поясницы
Поясничная область начинается от места, где кончаются ребра, и заканчивается копчиком. Чаще всего пациенты, обращаясь за врачебной помощью с жалобами на боль в спине, подразумевают именно поясницу.
Причинами поясничных болей становятся следующие состояния:
- 90% всех случаев поясничных болей объясняются нарушением функциональности позвоночного столба (остеохондроз, грыжи между позвонков, сколиоз, радикулит). Для этих состояний характерна симптоматика в виде внезапных прострелов.
- В 6% болезненность в пояснице являются следствием нарушения работы мочевыделительных органов. Этот признак проявляется при пиелонефрите, цистите, гломерулонефрите или при образовании конкрементов (камней) в почках.
- 4% составляют болезни других внутренних органов (желудок, кишечник).
В области лопаток
Болезненность в области лопаток человек может ощущать в разных местах локализации:
- Болевой синдром локализуется под лопатками. Такой характер БС отмечается при наличии язв и эрозий в желудке. При этом основной эпицентр негативных ощущений сосредоточен в зоне эпигастрия, а иррадиация отдает под лопатку.
- Сжатие грудной клетки, ноющие и тупые боли нередко становятся причиной остеохондроза или миозита.
- Когда болит спина между лопатками, то с большой долей вероятности можно предположить о локализации межреберной невралгии (если БС происходит в виде прострелов). В случае развития пневмонии болезненные ощущения усиливаются при кашле и на пике вздоха.
- БС в лопатке чаще всего проявляется как посттравматическое последствие. Симптоматика негативных ощущений усиливается при движении верхними конечностями.

Вдоль позвоночника
Причиной боли в спине вдоль позвоночника могут быть следующие состояния:
- Люмбалгия. Проявляется остро после поднятия тяжестей.
- Сутулость, сколиоз или кифоз вызывают дискомфортные ощущения, которые проявляются тянущим или ноющим БС.
- Грыжевое выпячивание между позвонками приводит к сдавливанию нервных корешков, из-за чего появляется жжение по ходу позвоночного столба. При этом происходит потеря чувствительности в спине.
- Шейный и грудной остеохондроз приводит к изменениям остистых отростков позвонков, что становится следствием постоянного травмирования их нервных окончаний. Это вызывает боль в спине и скованность в движениях.
- Травмы провоцируют острый и резкий болевой синдром. При повреждении спинного мозга происходит потеря чувствительности в нижних конечностях.
- Артрит характеризуется постепенным нарастанием дискомфорта, с появлением хруста и щелканьем в области позвонков.
- Эндометриоз и аднексит вызывают чувство дискомфорта в области позвоночника вследствие анатомического расположения женских репродуктивных органов (в нижней части живота).
Ниже поясницы
Пояснично-крестцовый отдел наиболее часто испытывает нагрузки из-за неправильного подъема тяжести, длительной ходьбы или от пребывания в сидячем положении. Но эти ситуации только отчасти объясняют, почему болит спина ниже поясницы.
Дискомфорт возникает при:
- патологических изменениях в позвоночнике (артроз, остеохондроз, грыжевое выпячивание между позвонками);
- после травмирования крестца или копчика;
- при нарушении осанки (сколиоз или лордоз).
Болезненность в крестцовом отделе появляется при заболеваниях мочеполовой сферы, запорах, холецистите или гастрите. У женщин этот симптом может свидетельствовать о наступлении беременности или климактерического периода. Иногда он предвещает наступление менструального цикла.
Болезненность в спине после сна
Иногда человек отмечает сильную усталость и разбитость после ночного отдыха.

Чаще всего этому способствуют следующие факторы:
- неправильная организация спального места (слишком жесткий или мягкий матрас);
- повышенные физические нагрузки или большой объем работы в течение дня;
- деструктивные изменения с нарушением функциональности позвонков и дисков между ними;
- возрастные изменения в хрящевой ткани межпозвоночных дисков;
- последствия перенесенных травм;
- воспаления во внутренних органах брюшной полости.
Болезненность в мускулатуре
Патологические процессы в позвонках и межпозвоночных дисках изменяют структуру костной и хрящевой ткани. Из-за этого происходит перенапряжение мышц и сухожильных фасций. Это приводит к тому, что организм реагирует возникновением БС.
В некоторых случаях отмечается, что спина болит после длительного нахождения на сквозняке или при переохлаждении. Эти два фактора способствуют проявлению миозита, при котором болезненность локализуется в поверхностных мышцах. Отличительной его особенностью является увеличение дискомфорта при пальпации или, когда пациент пытается совершить повороты или наклоны туловищем. Иногда его симптоматика появляется после растяжений и ушибов.
Болезненный синдром в мышечных группах часто возникает из-за интенсивных тренировок у спортсменов. В этом случае перегруженные мышечные волокна теряют свою эластичность, в них появляются уплотнения, которые выявляются при пальпации.
Причины болезней
Болевые ощущения в спине диагностируют при различных заболеваниях.
К ним относят:
- патологические процессы в позвоночнике (грыжи, спондилит, артралгии, радикулит);
- инфаркт миокарда, аневризма аорты;
- болезни желудка и кишечника (панкреатит, колит);
- образование конкрементов в почках, холецистит, печеночные колики.
При этом все заболевания имеют разную этиологию, что учитывается при выборе тактики лечения.
Дегенеративные патологии
Дегенеративные изменения происходят в хрящевой и костной ткани. Нарушение морфологической структуры вызывает дистрофию, из-за чего возникает остеохондроз, спондилез или спондилоартроз.
Среди провоцирующих факторов деструктивных изменений выделяют:
- нарушение метаболизма, вызывающего недостаточное поступление питательных веществ к межпозвоночным дискам;
- ограниченное поступление в организм полезных микроэлементов;
- большие нагрузки и перенесенные травмы;
- сбои в работе эндокринной системы;
- вредные привычки, к примеру, табакокурение и чрезмерное пристрастие к алкогольным напиткам;
- гиподинамия и сидячий образ жизни.
Воспалительные болезни
Заболевания, приводящие к воспалениям в позвоночнике, могут возникать как самостоятельно, так и являться следствием осложнений патологий. Они регистрируются в редких случаях, но представляют серьезную угрозу для здоровья пациента.

Очаг воспаления может локализоваться в разных отделах позвонка:
- в переднем отделе чаще всего диагностируется спондилит, дисцит или спондилодисцит;
- локализация в заднем отделе провоцирует развитие остеомиелита, спондилоартрита или паравертебрального абсцесса;
- если инфицируется позвоночный канал, то воспаление проявляется развитием абсцесса или эпидуритом.
Кроме этого, ткани позвоночника могут поражаться вследствие туберкулеза, бруцеллеза, трихинеллеза (разновидность гельминтоза).
Данный вид патологий отличается резкими болевыми приступами в мышечных группах, которые трудно устраняются приемом анальгетиков. Клиническая картина может дополняться сопутствующими симптомами, например, скачкообразным повышением температурного показателя тела и потерей чувствительности на отдельных участках позвоночного столба.
Миофасциальный синдром
Миофасциальный синдром отличается хроническим течением с формированием в мышечной ткани уплотнений в виде болевых (триггерных) точек. Это вызывает не только сильный дискомфорт, но и приводит к уменьшению двигательной активности, вследствие чего пациент быстро утомляется даже от незначительной физической нагрузки.
Вероятность развития миофасциального синдрома повышается в разы при следующих ситуациях:
- остеохондроз, спондилоартроз, травмы и ушибы;
- в случае диагностики сколиоза или при плоскостопии;
- если работа связана с повторением стереотипных движений;
- при нарушении психоэмоционального состояния (если это происходит при повышенном мышечном напряжении).
Важное значение в клинической практике уделяется состоянию триггерных точек. Они бывают активными или латентными.
Учитывая это, они классифицируются следующим образом:
- Острая форма. Триггерные точки находятся в активном состоянии и вызывают чувство дискомфорта при попытке совершить какое-либо движение.
- Подострая. Негативные проявления исчезают в состоянии покоя.
- Хроническая. Латентное состояние вызывает лишь незначительный дискомфорт в соответствующей области.
Кроме этого, чтобы осуществить правильный выбор терапии, в неврологии принята классификация по этиологическому принципу:
- первичные триггерные точки формируются вследствие мышечных повреждений;
- вторичные регистрируются при нарушении функциональности суставов и соматических органов.
Физиологические причины
По-другому группу физиологических причин вызывающих болезненность в мышечном корсете называют бытовыми. Они не требуют лечения и проходят сами по себе, после небольшого отдыха.
К ним относят:
- выполнение тяжелой физической работы на протяжении длительного времени;
- ослабление или усталость организма;
- неправильно выбранная поза при ночном отдыхе или совершении однообразных действий во время работы;
- плохая организация места для ночного сна;
- плохо подобранный матрас или подушка.
Чтобы установить причину боли в спине, необходимо обратиться к доктору, так как для этого может потребоваться прохождение ряда диагностических мероприятий. Это позволит определиться с тактикой лечебного процесса, что не допустит перехода болезни в запущенную форму.
Видео по теме
Почему болит спина
С болью в спине встречался каждый человек. У кого-то боль временная, у кого-то – постоянная. В надежде заглушить дискомфорт большинство больных принимает анальгетики или нестероидные противовоспалительные препараты, не задумываясь о причинах сильной боли. Из-за такого халатного отношения к здоровью впоследствии развиваются серьезные патологии и осложнения.
При возникновении неприятных ощущений стоит сначала выявить причину и только после этого приступать к лечению.
Содержание статьи:
- Почему болит спина?
- Причины болей в спине:
- Почему болит спина после сна?
- Болезни, связанные с суставами и позвоночным столбом
- Болезни, связанные с мускулатурой
- Патологии спинного мозга
- Боль в спине по причине психосоматики
- Причины болей в спине по локализации:
- Боль в правой части
- Боль в левой части
- Боль в области поясницы
- Боль в области поясницы справа
- Боль в области поясницы слева
- Защемление нерва
- Межпозвонковая грыжа
- Боль в области лопаток
- Боли вдоль позвоночника и в спине
- Боли ниже поясницы
- Симптомы, которые сопровождают болевой синдром в спине
- Когда необходимо как можно быстрее обратиться к врачу?
- Диагностика
- Лечение боли в спине:
- Как облегчить или снять боль в домашних условиях?
- Чем обезболить, если нет обезболивающих?
- Что еще помогает?
- Медицина против боли: методы врачебного вмешательства
- Профилактика
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Причины болей в спине
Выяснить, почему болит спина, непросто. Дело в том, что позвоночник одновременно является опорой, защитой, амортизацией тела. Если появилась хроническая боль в спине, дело – в нарушении какой-либо из этих функций.
Если чувствуется боль в спине между лопаток, она может быть связана с бронхитом и кашлем. Если болят мышцы спины, дискомфорт может объясняться перенапряжением из-за подъема тяжестей накануне. Боль в спине справа или слева может быть вызвана внезапным поворотом корпуса.
Есть более серьезные причины периодических резких болей. Например, воспаление внутренних органов, конкременты в почках, ушиб позвоночника. Если диагностика спины не показала дегенеративных изменений, стоит обследовать внутренние органы. Так, дискомфорт в области поясницы может быть симптомом нефроза.
В том или ином случае лечение разное, поэтому в первую очередь нужно установить причину.
Разновидности болезней по характеру болей в спине
Возможные причины ноющей боли:
- миозит;
- люмбаго;
- межпозвонковая грыжа.
Обостряется при подъеме тяжестей, физической работы, переохлаждении, долгом нахождении в одном положении.
Причины стреляющей боли в конечности:
- межпозвонковая грыжа;
- радикулит;
- остеохондроз.
Дискомфорт усиливается при ходьбе, наклонах, кашле и чихании. Чувствуется слабость в ногах и руках.
Причины пульсирующей боли:
- межпозвонковая грыжа;
- остеохондроз;
- люмбаго;
- спондилез.
Дискомфорт не проходит даже после приема анальгетика.
Возможные причины распирающей и давящей боли:
- в области грудной клетки – ТЭЛА и инфаркт миокарда;
- на любом участке позвоночника – спондилоартроз;
- в области поясницы – кишечная непроходимость;
- в области шеи – атеросклероз.
Ноющая боль в спине (острая и хроническая)
Люмбаго (стреляющая в пояснице). Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней.
Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы.
Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке.
Острая, отдающая в конечности
Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении.
Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении.
Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге.
Пульсирующая боль, сильная, может не проходить после приема анальгетика
Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез.
В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз.
Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз.
Почему болит спина после сна
После пробуждения утром чувствуется скованность, дискомфорт и боль ниже лопаток, в правом или левом боку, в области поясницы. Эти ощущения могут быть связаны не только с неправильным положением во время сна или отдыхом на неправильно подобранном матраце. После сна спина болит по следующим причинам:
- днем выполнялась физическая работа с резким подъемом тяжестей;
- мышцы спины ослаблены;
- диагностирована межпозвонковая грыжа или остеохондроз;
- случилось переохлаждение;
- позвоночник искривлен, из-за чего мышцы неравномерно сокращаются;
- ожирение, из-за которого нагрузка на позвоночник распределяется неравномерно;
- беременность;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Болеть спина в области позвоночника может из-за развития таких патологий опорно-двигательного аппарата, как:
- Анкилозирующий спондилоартрит. Паравертебральные мышцы спазмируются, поэтому для облегчения дискомфорта больной отклоняет корпус вперед. Со временем позвонки древенеют, воспаляются и срастаются, поэтому гибкость и подвижность позвоночника нарушается.
- Спондилолистез и спондилолиз. Из-за этих болезней боль в основном локализуется в поясничном отделе. Позвонки смещаются вперед или назад и сдавливают нервные окончания;
- Остеохондроз. Амортизация позвоночника ухудшается. Диски между позвонками растрескиваются, разрывается фиброзное кольцо, а через образовавшиеся трещины ядро диска выходит наружу и ущемляется.
- Ревматоидный артрит. Развивается в коленях, плечах, тазобедренном суставе и переходит на шейный отдел позвоночника. По утрам чувствуется скованность и прострелы из-за избыточного давления на нервы пораженными позвонками.
- Остеомиелит. Инфицирование костной ткани позвоночника вызывает воспаление и острую мышечную боль.
- Болезнь Рейтера в результате воспаления мелких поддерживающих мышц спины.
- Межпозвонковая грыжа из-за того, что во время движения выпячивание между позвонками сжимается и ущемляется.
Болезни, связанные с мускулатурой
При выяснении причин боли в спине часто обнаруживаются уплотнения и спазмы мышечного корсета, который поддерживает позвоночник. Подвижность нарушается в результате:
- Фибромиалгии. Спина болит от шеи и до поясницы. Прослеживаются неврологические симптомы – повышается чувствительность при нажатии на определенные точки спины.
- Полимиозита. Воспаляются мышцы спины из-за переохлаждения, перенапряжения. Больно повернуть корпус, чувствуется мышечная слабость.
- Дерматомиозита. Воспаляется кожный покров вблизи поперечно-полосатой и гладкой мускулатуры спины.
- Болезни Шарко. Воспаляются периферические нервы, проходящие вдоль позвоночника. Ухудшается чувствительность, нарастает слабость мышц, изменяется походка.
- Ревматической полимиалгии. Сложно поднять руки и встать на ноги без помощи постороннего. Заметна асимметрия спины.
Патологии спинного мозга
Часто болит спина из-за ущемления спинного мозга. Спинной мозг – это связующее звено между головным мозгом и туловищем. Он проходит от головы до копчика в спинномозговом канале между позвонками. От спинного мозга отходит 31 ответвление. Каждый нерв отвечает за иннервацию того или иного участка тела. Спина может болеть из-за ущемления или воспаления какого-либо участка спинного мозга в результате:
- сдавливания спинномозговых оболочек из-за перелома позвоночника, абсцесса или гематомы;
- нарушения мозгового кровообращения;
- воспаления близлежащих мышц;
- недостатка витаминов и минералов;
- кровоизлияния;
- осложнения сифилиса или ВИЧ;
- рассеянного склероза;
- опухоли спины разной этиологии.
Боль в спине по причине психосоматики
Все чаще дискомфорт в спине не связан с физическими заболеваниями. После прохождения обследования не выявляется патология, а это означает, что боль в спине и суставах вызвана психологическими факторами. Неприятные ощущения могут быть спровоцированы депрессией, хроническим стрессом, нервным перенапряжением, сексуальной неудовлетворенностью. На нервной почве изменяется походка, обостряются прострелы, появляются чувствительные нарушения.
Причины боли в спине по локализации
В разных точках спины и позвоночника дискомфорт может быть вызван разными факторами. Рассмотрим их подробнее.
Боль в правой части
Чаще всего правый бок со стороны спины болит из-за лордоза, кифоза или сколиоза, а также смещения межпозвоночного диска. Можно предположить развитие следующих патологий:
- аппендицит;
- почечнокаменная болезнь;
- холецистит;
- сальпингит;
- оофорит;
- нефрит;
- ожирение;
- миозит.
Боль в левом части
Если неприятные ощущения локализуются под ребром или около поясницы слева со стороны спины, возможно развитие:
- спленита;
- мочекаменной болезни;
- защемления позвоночника;
- дуоденита.
Боль слева в области подреберья указывает на бронхит, плеврит, межреберную невралгию, патологии сердца. Если болит левый бок со стороны спины снизу, медики предполагают заболевание органов малого таза.
Боль в области поясницы
Поясничный отдел позвоночника – наиболее подвижный участок, подвергающийся большой нагрузке. Из-за этого пять поясничных позвонков чаще всего воспаляются от радикулита, межпозвонковой грыжи и остеохондроза. Чуть реже диагностируются:
- инфекции – туберкулез позвоночника или бруцеллез;
- болезнь Рейтера;
- ревматоидный артрит;
- остеопороз;
- ишиас;
- люмбоишиалгия.
В области поясницы справа
Жгущая и режущая боль чуть выше поясницы появляется при искривлении позвоночника, туберкулезе позвоночника, невралгии, остеомиелите. Болезненность распространяется не только на костные ткани, но и на мышечный корсет.
Тянущая боль сигнализирует о развитии сколиоза, миозита, дегенеративных изменениях в позвонках. Если терапия не приносит результата в течение нескольких месяцев, больного обследуют на предмет злокачественной опухоли.
Острая и резкая боль говорит о необходимости диагностики конкрементов в мочевом или желчном пузыре, воспаления почек или новообразований в них.
В области поясницы слева
Чаще всего левый бок болит снизу после бега или спортивной тренировки. Обычно это проходит через несколько часов. Но если ноющая боль только нарастает, нужно исключить вероятность нарушения кровообращения, сколиоза и остеохондроза. Чаще всего эти диагнозы возникают у людей, которые работают сидя.
Постоянная боль слева во время ходьбы характерна для больных сахарным диабетом, радикулитом. Отличительная особенность – она проходит в состоянии покоя.
Наиболее опасная боль слева между левой лопаткой и поясницей во время инфаркта миокарда. Неприятные ощущения иррадиируют по левой половине туловища, поэтому нужно быстро оказать медицинскую помощь.
Стреляет в левый бок поясницы при язве желудка, однако разница – в характере боли. Боль в этом случае острая, «кинжальная».
Защемление нерва
Ишиас – это сдавливание седалищного нерва без разрушения миелиновой оболочки. Чаще всего ишиас – это последствие остеохондроза. Боль в этом случае отличается острыми и резкими прострелами, которые отдают в нижнюю конечность, крестец, поясницу.
Нерв может ущемиться на поздних сроках беременности из-за изменения центра тяжести. Реже патология вызвана спазмом грушевидной мышцы, стенозом позвоночного канала, инфекцией костной ткани.
Межпозвонковая грыжа
Грыжа – это выпячивание ядра диска после разрушения фиброзного кольца и снижения эластичности диска. Деформация связана с повышенной нагрузкой на позвоночник, недостатком питательных веществ и нарушенным обменом веществ. При малейшей нагрузке и подъеме тяжестей расстояние между позвонками уменьшается, поэтому грыжа выпячивает больше. Боль острая и резкая. Она отдает в ягодицу, руку или ногу, а также сопровождается снижением чувствительности конечностей.
В области лопаток
Парные кости в области ключицы и плечевых костей связывают мышцы спины и плечевой корсет. Боль локализуется под лопатками, между ними, в левой или правой части, между ребер. В зависимости от причины боль в спине в области лопаток может возникать спонтанно, через равный промежуток времени, приступообразно.
Характеристика боли указывает на возможный диагноз:
- Если боль тупая или ноющая, нарастает постепенно, купируется медикаментозно, возможно, развивается язва желудка. В этом случае боль сопровождается диспепсией, изжогой, горечью во рту, тошнотой.
- Если боль ноющая и отдает в плечо, усиливается при движении рукой, развивается лопаточно-реберный синдром. Сопровождается хрустом сустава.
- Если боль невыносимая и усиливается во время вдоха, движения корпусом, кашля или чихания, то это межреберная невралгия.
- Если болит между лопаток, но при этом кружится голова, изменяется артериальное давление, немеют руки, то это остеохондроз.
- Если болит под лопаткой слева, при этом дискомфорт чувствуется в груди и под ключицей, то обострилась стенокардия.
Боли вдоль позвоночника и в спине
Боль по всему позвоночнику или в конкретной точке говорит о том, что зажаты нервные окончания. Обострение случается при искривлении.
Если болит несильно, можно предположить протрузию. По мере нарастания неприятных ощущений протрузия может перерасти в остеохондроз.
Позвоночная боль встречается при миалгии, остеоартрозе, переломе позвонка, спондилезе. При болезни Бехтерева боль постоянная и резкая.
Причины боли ниже поясницы
В основном пояснично-крестцовый отдел подвержен остеохондрозу и спондилоартрозу, но реже поясница и копчик болят из-за смещения межпозвоночных дисков, сколиоза, беременности, эндометрита, вульвита, цервицита, болезни Крона, язвенного колита.
Симптомы, которые сопровождают болевой синдром в спине
Клиническая картина спинальной боли зависит от локализации:
Головные боли и головокружения
Изменение количества мочеиспусканий
Онемение и слабость рук вплоть до кончиков пальцев
Онемение и слабость нижних конечностей, в том числе ягодиц и пальцев ног
Скачки артериального давления
Ощущение скованности в груди
Низкая чувствительность при опорожнении кишечника
Мушки и вспышки в глазах
Боль между лопаток и под ними
Эректильная дисфункция и снижение либидо
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Обычно за несколько дней боль утихает. Если дискомфорт только нарастает, боль интенсивная, то нужна медицинская помощь.
Вызвать бригаду медиков или обратиться в клинику самостоятельно стоит в следующих случаях:
- недавно произошла травма позвоночника или ушиб спины;
- не удается найти удобное положение тела, при котором становится лучше;
- ночью состояние ухудшается;
- больному меньше 20 лет или он старше 55 лет;
- больного лихорадит;
- нарастает неврологическая симптоматика – конечности немеют, покалывают, слабеют;
- изменилась походка;
- чувствуются прострелы в голень;
- кортикостероиды и нестероидные противовоспалительные средства не облегчают боль;
- конечности немеют, покалывают, слабеют.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3 D -изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки. Только важно не перегревать больное место.
Что еще помогает?
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
Медицина против боли: методы врачебного вмешательства
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяжелые сумки. Лучше распределять покупки равномерно на два пакета.
- Не носить сумку через плечо. Полезнее для спины – рюкзак с двумя лямками.
- Маленького ребенка нужно носить с прямой спиной, не прогибаться назад. Совсем малыша лучше всего носить на груди в специальном слинге, а чуть подросшего – сзади.
- При переносе тяжелых предметов не наклоняться и не поворачиваться корпусом.
- Не наклоняться при уборке – использовать удлинитель для ручки пылесоса и швабру (не мыть полы одной только тряпкой, стоя на коленях).
- Чаще употреблять в пищу виноград, яблоки, клубнику, грушу, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следить за балансом магния и калия в рационе. Употреблять орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключить вредные привычки – алкоголь и курение.
- Заниматься плаванием, бегом (но только с амортизирующими стельками и в специальной спортивной обуви), ходить на лыжах.
Обязательно посещайте врачей для профилактических осмотров, чтобы не допустить ухудшения ситуации при наличии болезни и вовремя начать лечение.
Хронические и острые боли в спине: причины и методы лечения
Согласно данным медицинской статистики, острые боли в спине выступают второй по частоте встречаемости причиной потери человеком трудоспособности. Минимум 80% людей хотя бы раз страдали от них. Они могут возникать эпизодически или наблюдаться при обострениях заболеваний позвоночника. Но в любом случае острые и хронические боли в спине требуют грамотного лечения и целенаправленного воздействия на причины их возникновения.
Помочь точно установить, что спровоцировало развитие болевого синдрома и назначить соответствующее ситуации лечение помогут врачи SL Клиника. У нас вам будут оказаны медицинские услуги европейского уровня по доступным ценам.

Острая боль в спине: причины
Острой болью называют ту, которая сохраняется менее 6-ти недель. У большинства она проходит в течение 2 недель. Хотя изначально предугадать, сколько она будет сохраняться невозможно. Тем не менее практически в половине случаев аналогичные или более сильные приступы повторяются в дальнейшем и переходят в разряд хронических болей.

Острая боль может иметь разную интенсивность, быть тупой, жгучей и т. д. Иногда она отдает в руки, ноги, ягодицы. Так называемые прострелы в спине нередко возникают после переохлаждения, чрезмерных физических нагрузок и в результате получения растяжений. Между воздействием травмирующего фактора и непосредственно проявлением болевого синдрома может пройти несколько дней, а проявится он под действием незначительного физического усилия, например, наклона.

Также они могут быть следствием травмы спины или выступать первыми проявлениями заболеваний позвоночника, включая:
- остеохондроз ;
- межпозвоночные грыжи;
- спондилоартроз;
- стеноз позвоночного канала и пр.
Повышают вероятность возникновения проблем со спиной:
- частые стрессы;
- регулярные повышенные физические нагрузки;
- лишний вес;
- частое и продолжительное стояние.
Кроме сильного дискомфорта в спине, могут присутствовать головные боли, чувство жжения в ногах, головокружение. Обо всех этих симптомах обязательно нужно сообщить врачу на приеме.
Независимо от того, какая анатомическая структура была повреждена первой, это влечет за собой целую цепь последовательных изменений, усиливающих дискомфорт. Первоначально в очаге поражения образуются факторы воспаления, вызывающие отечность и раздражающие нервные волокна. В ответ на это нередко возникает мышечный спазм, что еще более усугубляет ситуацию и провоцирует нарушение кровообращения на пораженном участке. Это приводит к снижению количества поступающих к очагу поражения питательных веществ и кислорода, а также задержанию в нем продуктов метаболизма.
Лечение острой боли в спине
Чтобы облегчить боль, стоит лечь на спину на жесткую поверхность. Это позволит мышцам спины расслабиться и снять нагрузку с позвоночника. Для усиления эффекта под колени и под голову можно подложить ортопедические подушки, но при этом важно избегать прогиба в пояснице. При сильных болях допускается кратковременный прием препаратов группы НПВС. В дальнейшем обязательно нужно обратиться к неврологу или спинальному хирургу для определения причины возникновения болевого синдрома.
В кратчайшие сроки нужно посетить врача при отсутствии улучшения в течение недели, повторении приступа или иррадиации боли в ступни или колени, нарушении мочеиспускания и дефекации. С целью диагностики имеющихся нарушений больным показано:
- МРТ;
- КТ;
- рентген;
- биохимический анализ крови;
- ОАК.
На основании полученных результатов исследований и особенностей симптоматики врач ставит диагноз и разрабатывает тактику лечения. При острых болях, лишающих человека трудоспособности, ему может быть предложено выполнение блокады позвоночника, купирующей болевой синдром за несколько минут.
После стихания дискомфорта важно не задерживаться в постели. Умеренная физическая нагрузка, дополненная специальными упражнениями лечебной гимнастики, является наилучшей профилактикой повторения подобных приступов в будущем.
Обращаясь в SL Клиника вы однозначно получите качественное лечение болевого синдрома и причин его вызывающих. Мы сможем разработать максимально эффективную тактику лечения и быстро купировать боль с помощью грамотно сделанной, доступной по цене блокады.
Хронические боли в спине: причины
От тянущих хронических болей в спине люди страдают не менее часто. Они могут обостряться и переходить в приступ острой боли, полностью выключающей человека из привычного ритма. Чаще всего она являются следствием:
- Малоподвижного образа жизни, что приводит к ослаблению мышечного корсета. Это провоцирует увеличение нагрузки на позвоночный столб и сжатие позвонков. Результатом становятся остеохондроз , протрузии межпозвонковых дисков и грыжи межпозвонковых дисков, спондилоартроз.
- Нарушения осанки. Длительное сохранение любого положения тела, в котором нарушаются естественные изгибы позвоночника, провоцирует его искривление и развитие сколиоза или кифоза. Это влечет за собой дегенеративные изменения в межпозвоночных дисках, перераспределение нагрузки на мышцы и защемление нервных корешков.
- Ослабление мышц брюшного пресса. Поскольку они выполняют роль опоры для внутренних органов и частично разгружают позвоночник, при их слабости происходит возрастание нагрузки на поясницу, что усиливает лордоз и провоцирует хроническую боль. Кроме малоподвижного образа жизни, ослабление мышц живота может быть следствием беременности или ожирения.
- Возрастных изменений. С течением лет межпозвоночные диски постепенно обезвоживаются, что вызывает снижение их эластичности, прочности и величины. Окружающее желеобразное пульпозное ядро фиброзное кольцо усыхает и становится более хрупким. Нагрузки провоцируют образование в нем трещин, что приводит к формированию протрузий и грыж. Образовавшееся выпячивание может сдавливать близко лежащие кровеносные сосуды, нервные корешки, спинной мозг, что и провоцирует появление болевого синдрома.
К числу заболеваний, сопровождающихся хроническими болями в спине, принадлежат:
- остеохондроз ;
- спондилоартроз;
- остеопороз ;
- межпозвоночные грыжи;
- фасеточный синдром;
- болезнь Бехтерева;
- спондилолистез ;
- ревматоидный артрит;
- межреберная невралгия;
- онкологические заболевания и другие.
Распространенной причиной появления хронической боли является изнашивание фасеточных суставов. Расположенные в них хрящи так же склонны к истончению при чрезмерных нагрузках на позвоночник. В результате при движении они перестают выполнять амортизирующую функцию, что провоцирует трение костных фрагментов и развитие воспаления.
Лечение болей в спине
Тактика лечения разрабатывается на основании того, какие нарушения были обнаружены в ходе диагностических исследований. При выявлении заболеваний позвоночника изначально назначается консервативная терапия, включающая:
- медикаментозную терапию;
- физиотерапию;
- массаж;
- ЛФК.
Консервативная терапия
При лечении болей в спине важен комплексный индивидуальный подход. В зависимости от причины их возникновения пациентам назначается прием ряда лекарственных средств, в частности:
- НПВС – препараты этой группы оказывают противовоспалительное и обезболивающее действие, но при длительном приеме отрицательно влияют на состояние органов ЖКТ;
- кортикостероиды – средства с выраженными противовоспалительными свойствами, назначаемые в средне-тяжелых и тяжелых случаях;
- миорелаксанты – способствуют устранению повышенного мышечного тонуса и спазмов;
- антидепрессанты – помогают устранить психологический дискомфорт, часто снижающий эффективность проводимой консервативной терапии;
- средства для местного применения – мази или гели, содержащие противовоспалительные, разогревающие или охлаждающие компоненты способны помочь уменьшить выраженность болевого синдрома и практически не вызывают побочных эффектов;
- хондропротекторы – содержащие глюкозамин и хондроитин препараты благотворно влияют на состояние хрящевой ткани, повышают ее эластичность и способствуют восстановлению нормальной толщины.

В легких случаях достаточно перорального приема лекарственных средств. Но в более сложных ситуациях пациентам могут назначаться внутрисуставные инъекции. При сильных болях рекомендуется делать блокады однократно или целым курсом, который может включать до 10 процедур.

Для повышения эффективности медикаментозной терапии пациентам назначаются сеансы массажа и физиотерапия. Правильное воздействие на мышцы спины способствует активизации кровотока и лимфотока, улучшению обменных процессов и устранению мышечных спазмов. Мануальная терапия весьма эффективна при деформациях позвоночного столба, в особенности сколиозе 1–2 степени. Регулярные сеансы помогают восстановить нормальное положение позвоночника и устранить давление на внутренние органы.
В рамках физиотерапевтического лечения больным назначаются сеансы:
- УВЧ;
- магнитотерапии;
- токов Бернара;
- лазерной терапии;
- электрофореза;
- УФО;
- бальнеологического лечения.
Если в течение полугода не удается добиться улучшения состояния или возникает риск развития осложнений, больным может быть предложено хирургическое лечение имеющихся заболеваний.
Хирургическое лечение
Современные методы оперативного вмешательства отличаются высоким уровнем эффективности и безопасности. Они позволяют быстро устранить патологическую причину развития болевого синдрома и часто не требуют пребывания в стационаре. Но большинство малоинвазивных и микрохирургических методов может быть применено только при обращении больных к спинальным хирургам на ранних стадиях развития заболевания.
Показаниями к оперативному лечению выступают:
- прогрессирующие грыжи межпозвонковых дисков;
- стеноз позвоночного канала;
- секвестрированные грыжи;
- переломы позвоночника;
- сколиоз 3–4 степени;
- тяжелые формы спондилоартроза;
- компрессия спинного мозга или его нервных корешков;
- гемангиомы тел позвонков;
- нестабильность отдельных сегментов позвоночника;
- синдром сдавления конского хвоста.
Вид операции хирург определяет, основываясь на тяжести состояния пациента. При одном и том же диагнозе хирургическое лечение может быть проведено разными способами, отличающимися степенью инвазивности, эффективностью, длительностью реабилитации и стоимостью.
В последнее время большой популярностью пользуются малоинвазивные методы хирургического лечения. С их помощью осуществляется лечение межпозвоночных протрузий, грыж межпозвонковых дисков, гемангиом и ряда других заболеваний. Малоинвазивная хирургия занимает не более часа, причем после ее выполнения пациент может практически сразу же ходить и покинуть клинику в тот же или на следующий день.
Огромными достоинствами метода является хороший косметический эффект (в большинстве случаев весь необходимый хирургический инструментарий вводится через точечные проколы мягких тканей), легкость реабилитации и доступная цена. В случае межпозвоночных грыж более перспективным методом может считаться только холодноплазменная нуклеопластика или гидропластика ( гидродискэктомия).
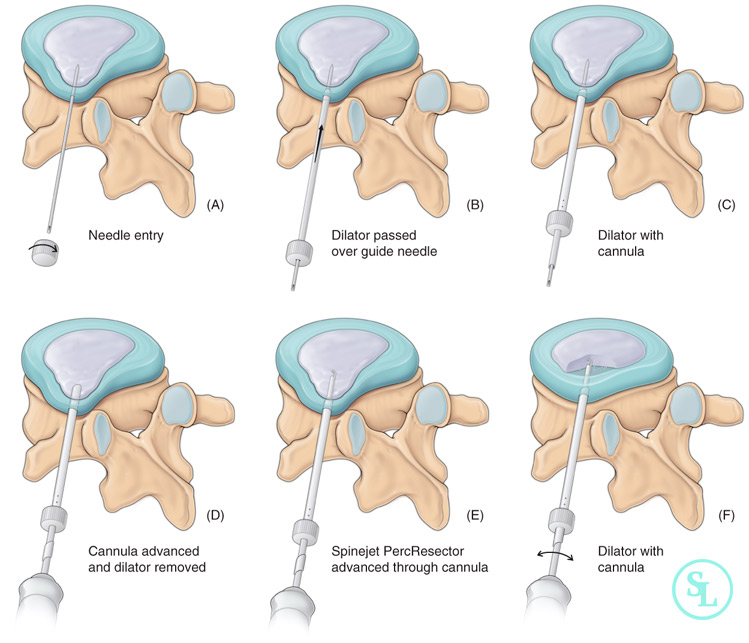
В ситуациях, когда микрохирургические техники не могут быть применены, хирурги проводят открытые операции. В ходе них можно полностью удалить патологически измененные образования, выровнять тяжелые деформации позвоночника, заменить не поддающиеся восстановлению структуры имплантатами и добиться нормального функционирования позвоночника с помощью монтирования металлических титановых конструкций.
Стоимость лечения боли в спине от 64 000 до 140 000 руб и зависит от:
— процедуры с помощью которой будет проводиться лечение (консервативное лечение, радиочастотная абляция, нуклеопластика);
— Клиники и класса палаты (где будет выполняться лечение).
Цена включает в себя:
— Прибывание в клинике ;
— Расходный материал (если это радиочастотная абляция или нуклеопластика)
— Лекарственные препараты.
— Блокады;
— Тракционное лечение;
— Физиолечение.
Все услуги клиники и стоимость приведены в прайсе
Современная спинальная хирургия способна справиться практически с любыми проблемами спины. Все новейшие методы оперативного лечения заболеваний позвоночника доступны для вас в SL Клиника. Наша команда врачей разных профилей поможет вам избавиться от острых или мучительных хронических болей в спине в максимально сжатые сроки.
Профилактика появления болей в спине
После завершения приступа и притупления болевых ощущений, чтобы избежать повторного эпизода, рекомендуется:
- не поднимать слишком тяжелые предметы;
- не наклоняться;
- больше ходить пешком;
- отказаться от тяжелого физического труда;
- при сидячей работе регулярно прерываться для разминки.
В статье «Причины возникновения боли в спине и ее лечение» использованы материалы:
http://artosustav.ru/boli/bol-v-pozvonochnike/
http://bolit.net/lechenie-boli-v-spine/153-pochemu-bolit-spina.html
http://www.gruzdevclinic.ru/o-klinike/stati/pochemu-bolit-spina