- от автора Jose
Профилактика и лечение хронической почечной недостаточности
Мочекаменная болезнь — это заболевание обмена веществ, вызванное различными эндогенными и/или экзогенными причинами, включая наследственный характер, и характеризующееся наличием камня(ей) в почках и мочевых путях.
Этиология гломерулонефрита (ГН), особенно хронического, изучена недостаточно. Наблюдения последних лет свидетельствуют, что причиной его является не только стрептококковая инфекция, как полагали ранее. В литературе описаны случаи острого ГН, когда при тщательном обследовании больных доказательств в .
Бактериемический (эндотоксический) шок у урологических больных является одним из наиболее тяжелых осложнений воспалительных заболеваний и сопровождается высокой летальностью (30—70%). Вызывается он эндотоксинами как грамположительных, так и грамотрицательных микроорганизмов, но при втором виде.
Нарушение оттока по почечной вене при уменьшении просвета на любом участке магистрального венозного ствола приводит к застойной почечной венозной гипертензии. Таков механизм повышения венозного давления в почке при нефроптозе, тромбозе почечной вены, рубцовом ее стенозировании, ретроаортальном распо.
Общепринятой классификации хронической почечной недостаточности не существует. Большинство их них ориентируют клинициста на выявление и лечение поздних стадий хронической почечной недостаточности, при потере 60—80% нефронов и снижении скорости клубочковой фильтрации менее 30 мл/мин, что практи.
Хронической почечной недостаточностью называют длительный (от трех месяцев и более) процесс нарушения выделительной функции почек, носящий необратимый характер.
Во время заболевания в крови накапливаются азотистые шлаки, которые у злорового человека выводяться из организма с мочой. В результате нарушается работа почек, появляется уремия, то есть, самоотравление организма, в ходе которого в крови скапливаются токсические продукты азотистого обмена, нарушается кислотно-щелочное равновесие.
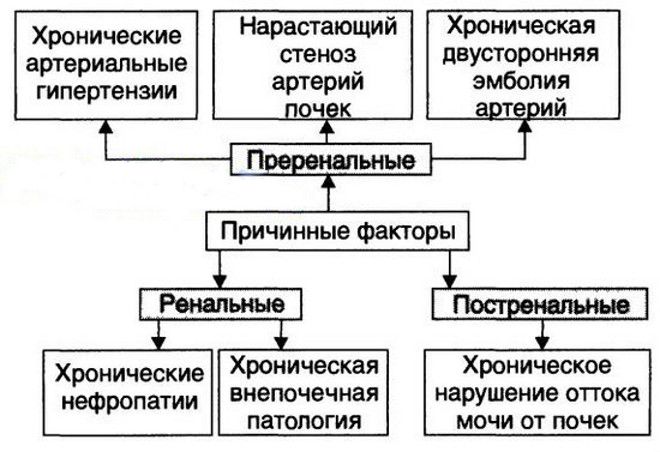
Причинами возникновения хронической почечной недостаточности являются поражения почек, спровоцированные такими заболеваниями, как сахарный диабет, артериальная гипертензия, вирусный гепатит В и С, подагра, малярия, а также системными болезнями соединительной ткани. Хроническая почечная недостаточность может развиться на фоне пиелонефрита в хронической форме, мочекаменной болезни, поликистоза почек, под воздействием токсических веществ и лекарств.

Основные причины хронической почечной недостаточности
Классификация хронической почечной недостаточности весьма сложна. Более того, не существует общепринятой системы. В российской медицине выделяют четыре стадии заболевания:
- латентная;
- компенсированная;
- интермиттирующая;
- терминальная.
Причины хронической почечной недостаточности:
- хронический гломерулонефрит;
- хронический пиелонефрит;
- тубулоинтерстициальный нефрит;
- врожденные аномалии развития почек;
- сахарный диабет;
- подагра;
- амилоидоз;
- поликистоз почек;
- сужения почечных артерий;
- системная красная волчанка;
- склеродермия;
- геморрагические васкулиты;
- артериальная гипертензия;
- мочекаменная болезнь;
- гидронефроз;
- опухоли, приводящие к сдавлению мочевыводящих путей.
На первой стадии симптомы хронической почечной недостаточности могут вовсе не проявляться. Возможно и наличие следующих признаков:
- слабость в вечернее время;
- сухость во рту;
- быстрое утомление после физической нагрузки;
- нарушение электролитного состава крови;
- белок в моче.
На второй стадии слабость, сухость во рту и утомляемость возникают все чаще. Другими признаками являются:
- увеличение количества суточного выделения мочи (оно достигает 2,5 литров);
- учащенное ночное мочеиспускание;
- обезвоживание;
- существенные изменения в биохимическом анализе крови и исследовании мочи.
На третьей стадии происходит дальнейшее ухудшение работы почек. К слабости, утомляемости и сухости во рту добавляются:
- чувство жажды;
- снижение аппетита;
- тошнота;
- рвота;
- боль и тяжесть «под ложечкой»;
- понос;
- сухость, зуд кожи, желтоватый оттенок;
- подергивания мышц;
- боль в области сердца;
- повышение артериального давления;
- одышка;
- кровотечения из носа;
- кожные кровоизлияния;
- желудочно-кишечные кровотечения.
- высокий уровень мочевины, а также креатинина в крови.
Для этой стадии хронической почечной недостаточности характерны фазы улучшения и ухудшения состояния пациента. Стоит знать, что простудные заболевания, ангина, фарингит протекают тяжелее.
Признаками последней стадии являются:
- падение фильтрационных возможностей почек до минимального уровня;
- постоянно повышенный уровень мочевой кислоты и креатинина в крови;
- нарушения электролитного состава крови;
- мочевая интоксикация;
- критически низкие отметки количества выделяемой в сутки мочи. В некоторых случаях мочи и вовсе может не выделяться;
- постоянный запах мочи от человека, так как выделение продуктов азотистого обмена происходит с потом.
В некоторых случаях состояние больных даже на этой стадии на протяжении определенного отрезка времени может быть удовлетворительным, но разрушительные процессы в организме продолжаются. К ним относятся:
- дистрофия сердечной мышцы;
- отек легких;
- нарушения в системе кровообращения, в работе нервной системы;
- снижение иммунитета;
- ухудшение сна и памяти;
- депрессии, часто в тяжелой форме;
- приступы сердечной астмы;
- нарушение сознания;
- частые инфекционные заболевания, пневмонии, ускоряющие развитие почечной недостаточности;
- коматозное состояние.
Все изменения в организме необратимы.
Диагностика хронической почечной недостаточности должна быть комплексной. Проводятся лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови;
- анализ мочи;
- проба Реберга – Тореева для определения степени почечной недостаточности, стадии болезни и отображения функционального состояния почек.
К инструментальным исследованиям относятся:
- УЗИ мочевыводящей системы;
- пункционная биопсия;
- рентген.
Больным показаны консультации следующих специалистов:
Лечение хронической почечной недостаточности зависит от стадии заболевания. На первой лечится основное заболевание, купируются воспалительные процессы в почках.
На второй стадии к лечению основного заболевания добавляют препараты, направленные на снижение темпов прогрессирования почечной недостаточности. Задачей врача при следующей стадии болезни является выявление и лечение осложнений. Пациенту также назначают препараты, замедляющие процесс развития почечной недостаточности. Больным с последней стадией показана так называемая заместительная терапия (гемодиализ и перитонеальный диализ), а в конечном итоге пересадка почки. Диализ используется как поддерживающее лечение во время ожидания пересадки.
Гемодиализ состоит в выведении из организма токсических веществ, нормализации водного и электролитного баланса. Плазма крови фильтруется с помощью аппарата «искусственная почка». Продолжительность каждой сессии составляет от четырех часов, а проводить их нужно не менее трех раз в неделю.

При перитонеальном диализе в брюшную полость пациента устанавливается катетер, через который затем вводится специальный раствор для диализа. Осуществляется обмен между раствором и кровью, результатом которого будет удаление вредных веществ и избытка воды. Через несколько часов раствор сливается. Такую процедуру больной может проводить себе сам.
Профилактика хронической почечной недостаточности состоит в своевременном выявлении и лечении заболеваний, которые ведут к развитию недуга. Пациенты, которым диагностируется почечная недостаточность, находятся под постоянным наблюдением нефролога. Больным обязательно контролировать массу тела, артериальное давление, сдавать анализы крови и мочи. Им назначают осмотр главного дна, электрокардиограмму, УЗИ органов брюшной полости. Немаловажно вести правильный образ жизни, соблюдать диету.
. или: Вторично сморщенная почка, нефросклероз
- Полиурия — увеличение количества мочи (более 2 литров за сутки), это первый признак поражения почек.
- Накопление избыточной жидкости в тканях приводит к образованию отеков, чаще в области лодыжек и на лице (типичные « почечные» отеки — с утра на лице, вокруг глаз).
- Анемия (малокровие) вследствие нарушения кроветворной функции почек.
- Периферическая полинейропатия — поражение нервов конечностей (больше нижних), проявляющееся нарушениями чувствительности, ощущением жжения кожи конечностей, синдромом » беспокойных ног» (состояние, при котором возникают неприятные ощущения в нижних конечностях, заставляя ими постоянно шевелить), затем присоединяются мышечная слабость, мышечные подергивания, дрожание рук, судороги в голенях.
- Артериальная гипертензия (повышение артериального давления выше 139/89 мм рт ст).
- Поражение органов пищеварения: снижение аппетита, тошнота, рвота, запах мочи изо рта, задержка газов и стула.
- Снижение иммунитета и частое присоединение бактериальных и вирусных инфекций (грипп, ангина и др).
Выделяют следующие стадии развития хронической почеченой недостаточности:
- Латентная стадия:
- пациент может не предъявлять жалоб, или у него возникают: утомляемость при физической нагрузке, слабость, появляющаяся к вечеру, сухость во рту.
- Компенсированная стадия:
- жалобы больных те же, но возникают они чаще;
- выделение мочи до 2,5 литров в сутки;
- появление характерных отеков лица по утрам.
- Интермиттирующая стадия:
- общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается, неприятный вкус во рту, тошнота и рвота, отеки на лице;
- кожа приобретает желтоватый оттенок, становится сухой, дряблой, шелушится;
- мышцы теряют тонус, мелкие подергивания мышц, тремор (дрожание) пальцев и кистей, иногда появляются боли в костях и суставах;
- могут значительно тяжелее протекать обычные респираторные (органов дыхания) заболевания, ангины, фарингиты;
- консервативная (без хирургического вмешательства) терапия дает возможность улучшить состояние, но увеличение физической нагрузки, психическое напряжение, погрешности в диете, ограничение питья, инфекция, операция могут привести к ухудшению функции почек и усугублению симптомов.
- Терминальная стадия:
- эмоциональная лабильность (апатия сменяется возбуждением), нарушение ночного сна, сонливость днем, заторможенность и неадекватность поведения;
- лицо одутловатое, отечное, серо-желтого цвета, кожный зуд, волосы тусклые, ломкие;
- нарастает дистрофия (снижение массы тела), характерна гипотермия (пониженная температура тела), аппетита нет, голос хриплый;
- изо рта ощущается запах мочи, язык обложен налетом, живот вздут, часто повторяются рвота, срыгивания, нередко понос, стул зловонный, темного цвета;
- поражаются другие органы — возникает дистрофия (снижение размера и объема органа) сердечной мышцы, перикардит (воспаление сердечной сумки), недостаточность кровообращения, отек легких, энцефалопатии (нарушение сна, памяти, настроения, возникновение депрессивных состояний); нарушается выработка гормонов, возникают изменения в свертывающей системе крови, нарушается иммунитет;
- азотистые продукты обмена выделяются с потом, и от больного постоянно пахнет мочой.
- Хронические заболевания почек:
- гломерулонефрит (двустороннее иммуновоспалительное заболевание почек),
- пиелонефрит (воспаление почек на фоне бактериальной инфекции),
- интерстициальные нефриты (воспаления почек небактериальной природы без разрушения нефронов (почечные клетки, непосредственно вырабатывающие мочу) и распространения воспалительного процесса на чашечно-лоханочную систему — систему, по которой происходит отток готовой мочи).
- Поражение почек, возникающие при заболеваниях, связанных с нарушением обмена веществ (подагра (отложение солей мочевой кислоты в суставах), сахарный диабет (недостаточность гормона инсулина), заболевания щитовидной железы).
- Системные заболевания соединительной ткани (системная красная волчанка (заболевание, поражающее капилляры и соединительную ткань, оказывая таким образом влияние на весь организм), системная склеродермия (поражение соединительной ткани кожи и внутренних органов — отеки, уплотнение, отмирание тканей), ревматоидный артрит (поражение мелких суставов) и др., сопровождающиеся поражением почек.
- Заболевания, сопровождающиеся обструкцией (закупорка) мочевых путей:
- мочекаменная болезнь (образование камней в почках и мочевыводящих путях);
- опухоли почек и мочевыводящих путей;
- стриктуры (сужение) мочевыводящих путей (мочеточников, уретры);
- доброкачественная гиперплазия (разрастание ткани) или рак предстательной железы;
- рак мочевого пузыря и т.д.
- Врожденные аномалии развития почек и мочеточников:
- поликистоз почек (порок развития, при котором вся почка представляет собой скопление множественных кист (пузырей), не выполняющих нормальные функции почки,
- удвоение почки,
- одностороннее отсутствие почки при наличии патологии в другой,
- нейромышечная дисплазия мочеточников (недоразвитие или отсутствие мышечного слоя мочеточника, характеризующееся резким его расширением на всем протяжении);
- Первичные поражения почки — отравления солями тяжелых металлов (свинец, ртуть, кадмий).
Врач нефролог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб (снижение аппетита, тошнота, рвота, снижение количества выделяемой мочи, заторможенность, сонливость, одышка, боли в животе).
- Анализ анамнеза жизни (были ли у пациента травмы почек, отравления, тяжелые кровопотери, есть ли хронические заболевания с поражением почек, связаны ли условия жизни или работы с постоянными интоксикациями (краски, растворители) и т.д.).
- Общий осмотр: уровень сознания, цвет кожи, артериальное давление, частота дыхания и т.п.
- Исследование мочевыделительной системы: пальпация почек через живот, поколачивание области поясницы (может быть болезненность на стороне поражения).
- Анализ крови — возможны:
- анемия (снижение уровня гемоглобина и количества эритроцитов – красных клеток крови), так как почки вырабатывают гормон, стимулирующий выработку эритроцитов (красные кровяные клетки);
- повышение продуктов распада белка – креатинина, мочевины, которые в норме должны выделяться почками.
- Анализ мочи: возможно уменьшение или увеличение объема выделяемой мочи при далеко зашедшей хронической почечной недостаточности, появление белка, увеличение уровня мочевины и креатинина (в норме удаляются почками).
- Проба Зимницкого (определение количества и относительной плотности мочи в 8 трехчасовых порциях в течение суток при обычных для больного условиях питания и питьевого режима) — позволяет выявить характерные признаки функциональной недостаточности почек: полиурию (суточный диурез более 2000 мл), снижение относительной плотности мочи (до 1,000–1,010) и никтурию (преобладание ночного диуреза над дневным).
- Проба Реберга (вычисление количества мочи, образовавшейся в минуту времени, и определение концентрации креатинина (конечный продукт обмена белка) в крови и в моче) — позволяет определить эффективность происходящей в почечных клубочках (те частички почки, где образуется моча) фильтрации вредных веществ из крови.
- УЗИ (ультразвуковое исследование) почек — позволяет получать изображение органа и оценить наличие каких-либо изменений.
- Рентгенография почек, в том числе с введением специальных рентгенконтрастных веществ (эти вещества окрашивают мочевые пути и четко видны на рентгеновской пленке) в кровь.
- Эндоскопические методы (введение инструмента с видеокамерой в мочеиспускательный канал и далее по мочеточнику в почку).
- Радионуклидные методы (введение в кровь безвредного радиоактивного вещества и отслеживание, как оно выделяется почкой под специальным датчиком) — уточняется характер поражения ткани почек или их мочевыделительной системы, признаки воспаления, наличие камней или опухоли и т.д.
- УЗДГ ( ультразвуковая допплерография) сосудов почек — применяется для выявления нарушений кровотока в сосудах (УЗИ в специальном режиме, позволяющем видеть движущиеся частицы).
- Биопсия почки — взятие маленького кусочка ткани исследуемого органа специальной длинной иглой для дальнейшего исследования его под увеличением микроскопа.
- Компьютерная томография — вид рентгеновского обследования, позволяющий получить на компьютере послойное изображение органов.
- Уремия (самоотравление организма продуктами распада азотистых веществ) и нарастающая уремическая кома (бессознательное состояние, глубокое нарушение функций систем дыхания и кровообращения) приводят к летальному исходу (смерти).
- Осложнения со стороны сердечно-сосудистой системы:
- сердечная недостаточность;
- ишемия (недостаточное кровоснабжение) и инфаркт миокарда (отмирание части сердечной мышцы);
- нарушения ритма сердца;
- перикардит (воспаление сердечной сумки).
- Стойкое повышение артериального давления выше 139/89 мм рт. ст., не поддающееся лечению.
- Обострения гастрита.
- Осложнения диализа (процедура очищения и фильтрации крови вне организма с помощью аппарата « искусственная почка»):
- стойкая артериальная гипертензия;
- анемия (малокровие);
- периферическая нейропатия — нарушение чувствительности в области стоп и кистей;
- нарушение всасывания кальция и, как следствие, повышенная ломкость костей.
- Снижение либидо (влечения, желания заняться сексом).
- Предотвращение причин, вызывающих развитие хронической почечной недостаточности, в частности лечение таких хронических заболеваний, как пиелонефрит (воспаление почек на фоне бактериальной инфекции), гломерулонефрит (двусторонне поражение почек), мочекаменная болезнь (образование камней в почках и мочевыводящих путях).
- Отказ от вредных привычек (курение, алкоголь, наркотики).
- Рациональное и сбалансированное питание.
- Исключение необоснованного применения лекарственных препаратов (антибиотиков, антидепрессантов и т.д.).
1. Урология. Н.А. Лопаткин. ГЭОТАР-МЕД, 2004.
Что делать при хронической почечной недостаточности?
- Выбрать подходящего врача нефролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
нефролог назначит правильное лечение при хронической почечной недостаточности
В статье использованы материалы:
http://medbe.ru/materials/urologicheskie-zabolevaniya/profilaktika-i-lechenie-khronicheskoy-pochechnoy-nedostatochnosti/
http://xn—-7sbbpetaslhhcmbq0c8czid.xn--p1ai/%D1%85%D1%80%D0%BE%D0%BD%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F-%D0%BF%D0%BE%D1%87%D0%B5%D1%87%D0%BD%D0%B0%D1%8F-%D0%BD%D0%B5%D0%B4%D0%BE%D1%81%D1%82%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D0%BE%D1%81%D1%82
http://lookmedbook.ru/disease/hronicheskaya-pochechnaya-nedostatochnost