Симптомы и лечение препателлярного бурсита
Причины возникновения препателлярного бурсита коленного сустава, симптомы, методы лечения, профилактика, осложнения и прогноз заболевания
Препателлярный бурсит коленного сустава (аббревиатура: ПБКС) – воспалительное заболевание синовиальной сумки в передней части колена, которое приводит к различным нарушениям. В статье мы разберем препателлярный бурсит коленного сустава, симптомы и лечение.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) ПБКС системы обозначают кодом M70.4.
Препателлярный бурсит: что это такое?
При ПБКС отмечается отек на колене, который может быть нежным на ощупь, но ограничивает подвижность конечности. Расстройство чаще всего вызывается травмой колена, либо одним острым ударом, либо хронической травмой. ПБКС обычно встречается у людей, чьи профессии требуют монотонной физической нагрузки.
Окончательный диагноз состояния обычно может быть сделан после того, как была получена клиническая история пациента. Физическое обследование также поможет прояснить картину болезни. Лечение ПБКС зависит от тяжести симптомов. Мягкие случаи могут требовать только отдыха. Определенные варианты лечения используются для тяжелых септических случаев, включая внутривенные антибиотики, хирургическое орошение сумки и бурсэктомию.
 Бурсэктомия
Бурсэктомия
ПБКС различают небактериальной (мягкая) и бактериальной формы. Асептический бурсит вызван хронической перегрузкой или тупой травмой. Бактериальный бурсит обычно развивается на основе открытого нарушения бурсы с вторичной бактериальной инвазией. Иногда заболевание развивается вследствие других патогенных микроорганизмов.
Почему возникает препателлярный бурсит?
Точная частота этого состояния неизвестна. Трудно оценить эпидемиологию расстройства, поскольку только тяжелые септические случаи требуют госпитализации. ПБКС чаще встречается у мужчин, чем у женщин. Он влияет на все возрастные группы, но с большей вероятностью в септической форме возникает у детей.
В организме имеются синовиальные сумки в разных местах, которые позволяют костям, мышцам и сухожилиям не тереться друг о друга. Сумка также защищает кости от износа и повреждений. Сумка может воспаляться из-за перегрузки, падения или инфекции. В результате она набухает.
Бурсит возникает особенно часто у людей, которые лежат на коленях. Состояние может появляться и у тех, кто молится на коленях. ПБКС встречается в практике определенных видов спорта, таких как дзюдо.
В человеческой анатомии сумка представляет собой небольшой мешочек, наполненный синовиальной жидкостью. Ее цель – уменьшить трение между смежными структурами. Надколенная сумка является одной из нескольких сумок коленного сустава. Она располагается между коленной чашечкой и кожей. Сумки легко воспаляются при раздражении, поскольку их стенки очень тонкие.
Бурсит вызывается либо единичной острой травмой колена, либо множественными микротравмами. Травма может привести к экстравазации соседних жидкостей в сумку, что стимулирует воспалительную реакцию. Этот ответ происходит в две фазы: сосудистая, в которой увеличивается поток крови к окружающей области, и клеточная, в которой лейкоциты мигрируют из крови в пораженный участок. Другие возможные причины включают подагру, саркоидоз, сахарный диабет, злоупотребление алкоголем, уремию и хроническую обструктивную болезнь легких. Некоторые случаи являются идиопатическими, хотя могут быть вызваны травмой, которую пациент не помнит.
Преднадколенниковая и локтевая сумки чаще всего подвержены септическому бурситу. [10] Септический ПБКС обычно возникает, когда травма колена вызывает абразию, хотя также возможно, что инфекция может быть вызвана бактериями, перемещающимися через кровь. Приблизительно в 80% септических случаев инфекция вызвана Staphylococcus aureus. Другими распространенными инфекциями являются Streptococcus, Mycobacterium и Brucella. Крайне редко септический бурсит вызывается анаэробами, грибами или грамотрицательными бактериями. В отдельных случаях инфекция может быть вызвана туберкулезом.
 Золотистый стафилококк
Золотистый стафилококк
Признаки хронической формы болезни
Первичным симптомом бурсита является отек области вокруг коленной чашечки. Обычно он не вызывает значительной боли, если не оказывается давление непосредственно на опухшее место. Опухшая область может быть красной (эритема), теплой на ощупь или окруженной целлюлитом. В таких случаях бурсит часто сопровождается лихорадкой. В отличие от артрита, предварительный бурсит обычно не влияет на подвижность колена, хотя это может вызвать некоторый дискомфорт, когда колено полностью согнуто.
Диагностика заболевания
Существует несколько видов воспалений, которые могут вызвать боль в колене, включая растяжения, бурсит и травмы мениска. Диагноз препателлярного бурсита может быть сделан на основе физического осмотра и наличия факторов риска в истории болезни человека. Отек и нежность в передней части колена, в сочетании с профессией, которая требует частых стояний на коленях, указывают на бурсит. Отечность множественных суставов наряду с ограничением подвижности может указывать на артрит.
Физического осмотра и истории болезни обычно недостаточно, чтобы дифференцировать инфекционный и неинфекционный бурсит. Часто требуется аспирация суставной жидкости, а также определение клеточной культуры. Диагноз «септический преднадколенниковый бурсит» может быть поставлен, если обнаружено, что жидкость содержит больше 1500 нейтрофилов на микролитр – порог, значительно меньший, чем у септического артрита (50 000 клеток на микролитр). Туберкулезную инфекцию можно подтвердить рентгенографией и анализом мочи.
Как лечить хронический бурсит колена?
Асептический бурсит можно лечить с помощью отдыха, применения льда и противовоспалительных препаратов, особенно ибупрофена. Тяжелые случаи могут потребовать тонкоигольной аспирации жидкости из сумки, иногда в сочетании с инъекциями кортизона. Некоторые исследования показали, что инъекции стероидов не могут быть эффективным вариантом лечения. После лечения бурсита реабилитационные упражнения могут помочь улучшить суставную механику и уменьшить хроническую боль.
Нестероидные противовоспалительные препараты ингибируют ЦОГ-1 и ЦОГ-2. Торможение может быть постоянным или обратимым. Фермент участвует в синтезе простагландинов и тромбоксанов. НПВП оказывают три важных эффекта, которые достигаются за счет снижения синтеза воспалительных медиаторов:
- Противовоспалительный эффект: ингибирование воспалительных признаков;
- Антипиретический эффект: снижение температуры тела;
- Анальгетический эффект: подавление боли.
Мнения различаются в зависимости от того, какие варианты лечения наиболее эффективны для септического бурсита. Многие ученые рекомендуют курс пероральных антибиотиков, обычно оксациллина натрия или цефрадина. Также они утверждают, что операции и дренаж не нужны. Уилсон Макдональд считает, что пероральные антибиотики неэффективны и рекомендует внутривенные антибиотики для лечения инфекции. Некоторые авторы предлагают хирургическое орошение сумки с помощью подкожной трубки. Другие предполагают, что бурсэктомия может потребоваться для трудноразрешимых случаев; данная операция – амбулаторная процедура, которая может быть выполнена менее чем за полчаса.
Получать рекомендации по лечению можно только от врача. Не рекомендуется обращаться за консультацией к целителям или людям без медицинского образования. Неправильное лечение может ухудшить течение болезни, поэтому требуется соблюдать осторожность в применении медикаментов.
Как предотвратить заболевание?
Можно предотвратить начало бурсита или ухудшение симптомов, избегая травмы колена или частых стояний на коленях. Защитные коленные подушечки также могут помочь предотвратить бурсит пациентам, чьи профессии требуют частой работы на коленях. В баскетболе, американском футболе и других видах спорта требуется в обязательном порядке носить наколенники.
 Футбол
Футбол
Совет! Не рекомендуется заниматься терапией гнойного бурсита в домашних условиях непроверенными народными средствами или нетрадиционными лечебными мерами. Некоторые препараты могут усугубить симптоматику болезни (проявления) и замедлить процесс заживления. При любых заболеваниях сочленений костей рекомендуется обращаться к доктору за консультацией. Необдуманное применение лекарств может привести к непредсказуемым последствиям.
Препателлярный бурсит: симптомы и способы лечения
Причины
Главной причиной развития препателлярного бурсита является травма колена – при падении происходит кровоизлияние в бурсу. Нарушается целостность сосудов и ухудшается микроциркуляция, провоцируя застой крови. Все эти факторы увеличивают вероятность развития воспаления.
Можно выделить несколько основных причин бурсита:
- Бытовые и спортивные травмы колена.
- Хронические инфекционные процессы – сифилис, гонорея и другие провоцируют скопление гноя в суставной сумке.
- Артриты.
- Внедрение патогенных микроорганизмов через открытые раны кожных покровов колена.
- Профессиональная деятельность, сопряженная с чрезмерной нагрузкой и травмированием.
- Системные аутоиммунные заболевания.
- Патологии обменных процессов – сахарный диабет, подагра и другие.
Симптомы
Главными симптомами, сопровождающими препателлярный бурсит, являются отек в области сустава и боль. Отечность появляется спустя 1-2 дня после начала болезни. Если бурсит спровоцирован травмой, визуально отмечается гематома в области удара. Если болезнь вызвана микротравмой, то первые симптомы могут возникнуть через несколько недель после повреждения.
Другими характерными симптомами являются:
- Резкая боль и жжение при пальпации и движении конечности.
- Хромота.
- Ограниченная амплитуда движения ногой (больной ощущает затруднения при попытке согнуть или разогнуть конечность).
- Покраснение и гипертермия кожных покровов в области воспаленного сустава.
- Ухудшение общего самочувствия, подъем температуры тела (такие симптомы характерны при присоединении гнойного процесса).
Коварство болезни заключается в том, что после травмы боль в колене воспринимается как норма, и человек обращается к специалисту только после появления других симптомов воспаления.
Препателлярный бурсит колена делят на виды в зависимости от характера клинических проявлений:
- Острая форма – симптоматика развивается сразу после травмирования коленного сустава или серьезной физической нагрузки. В среднем болезнь длится от 2 до 7 дней. Гнойные процессы обычно отсутствуют, скапливается серозный экссудат. Симптомы воспаления выражены ярко.
- Хроническая форма – нарушается кровоснабжение и отток лимфы в суставе. Патологический процесс длится долгое время, при этом яркие симптомы заболевания отсутствуют. Вокруг сустава формируются кисты, ограничивается подвижность конечности.
При острой форме препателлярного бурсита экссудат находится внутри бурсы. В результате внедрения патогенной микрофлоры начинается инфекционный процесс, воспаление распространяется на окружающие мягкие ткани.
Гнойный экссудат выходит наружу через свищ или же скапливается в суставе, провоцируя артрит. После исчезновения клинических признаков болезни очаговые поражения бурсы инкапсулируются, легко воспаляясь повторно и провоцируя рецидивы.
Какой врач лечит препателлярный бурсит?
Диагностикой и лечением бурсита надколенника могут заниматься несколько специалистов – хирург общей практики, травматолог, ортопед, ревматолог или артролог.
Диагностика
Диагностика препателлярного бурсита включает в себя целый комплекс мероприятий:
- Сбор анамнеза – специалист собирает все сведения о заболевании: симптомы, начало болезни, образ жизни больного, предшествующие травмы, наличие хронических заболеваний.
- Внешний осмотр – выявляется отечность, болезненность при пальпации, амплитуда движения конечности.
- Лабораторные исследования – общий анализ крови и мочи, микроскопическое исследование отделяемого из бурсы после пункции сустава.
- Рентгенографическое исследование коленного сустава.
- МРТ или КТ.
Лечение
При повреждении бурсы коленного сустава лечение всегда комплексное, включающее прием медикаментозных препаратов, физиотерапию, использование наружных лекарственных средств. Главная цель терапии – ослабление симптомов и воздействие на причину воспалительной реакции.

Выбор лекарственных препаратов зависит от причины болезни, наличия патогенной флоры, глубины повреждения и наличия сопутствующих патологий опорно-двигательного аппарата. Лечение всегда начинают с иммобилизации коленного сустава – на конечность надевают фиксирующие устройства – повязки, ортезы, бандажи, бурсопротекторы.
В зависимости от симптомов назначают несколько препаратов разных групп:
- Для снятия болевого симптома и устранения признаков воспаления показаны нестероидные противовоспалительные препараты – Ибупрофен, Нимесулид, Диклофенак, Вольтарен. Возможно применение таблетированных форм, растворов для инъекций или наружных средств.
- Антибактериальные препараты широкого спектра действия показаны при выявлении инфекционного процесса в бурсе. Лекарство вводят как в суставную сумку, так и внутримышечно. Обычно отдается предпочтение цефалоспоринам – Цефокситин, Цефтриаксон. Антибиотики могут быть назначены и после микробиологического исследования с определением чувствительности возбудителя к группе антибактериальных средств.
- При травматическом повреждении колена возможно проведение блокады – в околосуставные ткани вводят обезболивающие препараты, способствующие снятию острой боли. Их подбирают индивидуально.
- При отсутствии инфекции для снятия боли и скорейшего устранения воспаления могут быть назначены стероидные препараты. В околосуставные ткани трижды вводят Гидрокортизон или Преднизолон.
- Для снятия спазма мускулатуры и сосудов используют миорелаксанты в таблетках, например, Баклофен.
После устранения острых симптомов воспаления больному показана физиотерапия. В лечении препартеллярного бурсита эффективно несколько методов:
- УВЧ – за счет нагрева мягких тканей расширяются сосуды и улучшается кровоснабжение, тем самым процесс регенерации проходит быстрее.
- Ультразвуковое воздействие – применяется при хронических формах бурсита. Ультразвуковые волны ускоряют обменные процессы в костной и хрящевой ткани, проницаемость сосудистой стенки увеличивается.
- Ударно-волновое воздействие – волны низкого и среднего диапазона воздействуют на поврежденные ткани, устраняя хроническое воспаление и улучшая кровоток.
Препателлярный бурсит можно лечить и народными методами, комбинируя их с традиционной терапией. С их помощью возможно ослабление болевого синдрома, снятие отечности, улучшение кровоснабжение тканей.
При бурсите колена наиболее эффективны следующие методы:
- Хвойная ванна – трехлитровую банку заполняют до середины иглами и шишками молодой сосны. Растения заливают кипятком до краев и оставляют на пару часов настаиваться. Затем отвар кипятят в течение получаса и снова настаивают в течение 12 часов. Готовое концентрированное средство добавляют в ванны с водой и лежат в ней в течение 20 минут.
- Свежие листья капусты разминают до выделения из них сока и накладывают на больное колено, зафиксировав с помощью бинта. Для усиления эффекта можно накрыть конечность теплой тканью. Листы нужно менять на новые каждые 4 часа.
- Компрессы из корня лопуха – 2 столовые ложки сухого растения заливают литром воды и кипятят в течение 5 минут. Затем снимают с огня и дают настояться 20 минут. Средство остужают, смачивают им марлю и накладывают на сустав. Компресс держат 2 часа, дополнительно ногу накрывают теплой тканью для усиления эффекта.
Крайней мерой лечения препателлярного бурсита является хирургическое вмешательство. Его проводят только при неэффективности различных консервативных мер. Одним из вариантов операции является пункция, в процессе которой специальным шприцом отсасывается содержимое бурсы и в полость вводятся антибактериальные или стероидные препараты. С помощью такой процедуры возможно приостановить процесс воспаления, а внутрисуставное введение лекарственных средств дает больший эффект, чем пероральный прием.
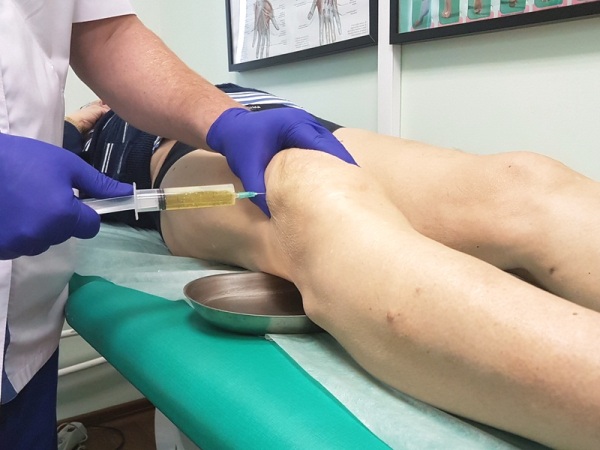
При отсутствии положительной динамики после пункции прибегают к крайней мере – полное иссечение сумки. В таком случае пациенту потребуется дольше времени на реабилитацию после операции.
Осложнения
Гнойный инфекционный бурсит может осложняться такими серьезными патологиями, как остеомиелит, артрит, сепсис и свищи.
Профилактика
Специфической профилактики заболевания не существует. При наличии предрасполагающих факторов предотвратить развитие препателлярного бурсита можно, ограничив чрезмерную физическую нагрузку, используя специальные наколенники или фиксаторы при занятиях спортом. Не менее важной мерой является своевременное выявление и лечения травматических повреждений коленного сустава.
Препателлярный бурсит – излечимое заболевание, но положительного эффекта можно добиться только при своевременной диагностике и вовремя начатой терапии. Важно проводить курс лечения до конца для предотвращения перехода болезни в хроническую форму.
Автор: Юлия Хайманова, врач,
специально для Ortopediya.pro
Полезное видео про бурсит коленного сустава
Препателлярный бурсит: симптомы и лечение заболевания суставов
Суставы – сложные соединения, обеспечивающие подвижность человеческого скелета.
На некоторые из них постоянно приходятся серьезные физические нагрузки, из-за чего значительно повышается риск развития различных болезней.
Одной из распространенных патологий опорно-двигательного аппарата является препателлярный бурсит коленного сустава, сопровождающийся воспалением соответствующей синовиальной сумки (бурсы).
Препателлярный бурсит: для исключения серьезных осложнений важно своевременно распознать симптомы и провести лечение заболевания суставов.
Согласно статистике, наиболее часто воспалительные процессы поражают синовиальные сумки, расположенные в области коленного сустава.
Причины возникновения
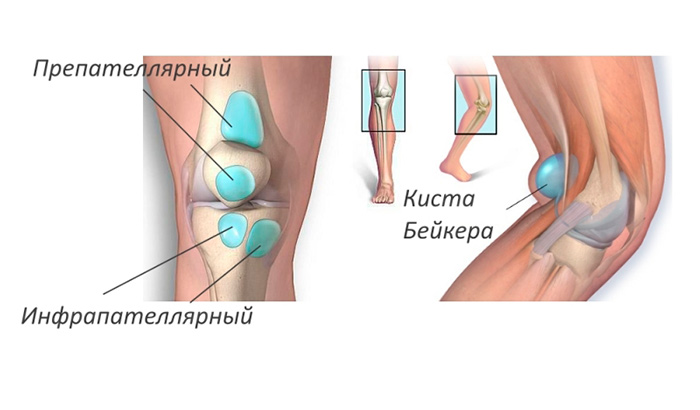
Препателлярная бурса расположена в передней части колена, сразу же над коленной чашечкой.
Как и прочие синовиальные сумки, она выполняет амортизирующие функции, предотвращает излишнее трение сустава, окружающих мягких и костных структур, дабы защитить костные и хрящевые ткани от повреждений.
Препателлярный бурсит является одним из наиболее распространенных видов данной патологии в области колена.
Это обусловлено большой амплитудой движения и нагрузкой именно на те сочленения, которые взаимодействуют с препателлярной синовиальной сумкой.
Само понятие бурсит означает воспалительный процесс, локализующийся в самой бурсе.
При этом экссудативная жидкость, находящаяся внутри сумки, вырабатывается в повышенных количествах и изменяется по составу, становится кровянистой или гнойной.
Также патологический процесс сопровождается деформацией стенок синовиальной сумки, что в дальнейшем грозит нарушением двигательных функций.
Причины развития препателлярного бурсита могут быть разными, но в большинстве случаев началу воспалительного процесса способствуют различные факторы и события:
- Негативное механическое воздействие – речь идет о травмах разной степени тяжести, растяжениях, разрывах связок, ударах, падениях, ушибах, переломах и т.д.
- Раны в области препателлярной сумки – не только глубокий порез, но также небольшая царапина и другое нарушение целостности кожного покрова могут стать причиной занесения в бурсу патогенных микроорганизмов, из-за которых начнется воспаление.
- Микроповреждения синовиальной сумки – в этом случае препателлярный бурсит развивается в результате регулярных высоких нагрузок. В группу риска входят профессиональные спортсмены, но начаться болезнь может из-за поднятий тяжестей, постоянного пребывания на ногах и даже в случае ожирения.
- Инфекционное поражение бурсы развиваются при распространении инфекции по организму с кровотоком или лимфотоком. Причиной становятся такие заболевания, как сифилис, туберкулез, гонорея.
Помимо перечисленных пунктов, спровоцировать возникновение препателлярного бурсита могут аллергические реакции, нарушения аутоиммунного характера и многое другое.
Симптомы препателлярного бурсита
Клиническая картина препателлярных бурситов может несколько отличаться, что зависит от характера течение заболевания, причин его развития и стадии прогрессирования.

Но даже учитывая такое разнообразие факторов, можно выделить наиболее вероятные симптомы, обратив внимание на которые, следует обратиться за медицинской помощью:
- Четко локализованный болевой синдром, который практически не выходит за пределы области сустава. По характеру – тупые боли, их интенсивность растет по мере развития патологии. Болевые ощущения усиливаются при физических нагрузках, сгибании колена или его пальпации.
- Отечность – выраженный симптом, имеет свойство усиливаться по мере прогрессирования воспалительного процесса. Отек вызван как увеличением размеров пораженной бурсы, так и постепенным распространением воспаления на близлежащие ткани.
- Нарушение двигательных функций – сокращается амплитуда сгибания и разгибания ноги. Из-за усиливающихся болей на пораженную конечность тяжело становиться и передвигаться.
- Так как препателлярная бурса расположена над коленной чашечкой, именно в этой области появляется покраснение кожи и повышается температура.
- Если речь идет о гнойном бурсите, болезненные ощущения становятся более выраженными, появляется жжение в суставе, острые интенсивные боли, усиливающиеся при незначительных движениях. Повышается температура тела до высоких цифр.
Диагностика заболевания
Для постановки диагноза необходима консультация врача –травматолога или хирурга.
Специалист проводит первичный осмотр, в который входит пальпация больного сустава, выяснение состояния пациента, оценка интенсивности болей, а также устанавливается первопричина развития болезни.
Кроме этого, необходим ряд дополнительных диагностических мероприятий:
- Пункция – забор синовиальной жидкости из воспаленной бурсы для проведения микроскопического исследования и бактериального посева.
- Рентген сустава – подтверждаются или исключаются физиологические повреждения (трещины, ушибы, переломы и прочее);
- УЗИ сустава для определения содержимого синовиальной сумки (наличие гноя, крови и т.д.), а также оценки размеров воспаленной бурсы, точной локализации.
- Исчерпывающие сведения о течения патологического процесса дает МРТ.
Лечение препателлярного бурсита
Препателлярный бурсит коленного сустава – лечение данной патологии зависит от причин ее развития и тяжести течения.
Однако общей рекомендацией врачей, относящейся ко всем видам бурситов, является максимальный покой для поврежденного сустава.
Речь идет о полной минимизации нагрузок, вплоть до фиксации колена с его последующим обездвиживанием до полного выздоровления.
Для этого применяются тугие повязки или бандажи, может быть наложена шина.
Основные цели в ходе лечения выглядят следующим образом:
- Купирование болезненных ощущений.
- Устранение отечности.
- Борьба с воспалительным процессом.
- Восстановление подвижности сустава.
При адекватном лечении и соблюдении всех рекомендаций врача, до полноценного выздоровления проходит от 2 до 3 недель
Медикаментозное
Если говорить о методах медикаментозной терапии, в ходе лечения применяется комплекс препаратов таких групп:
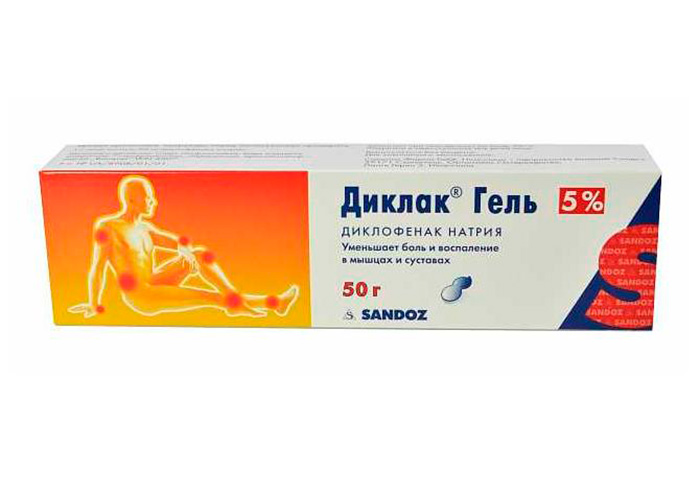
- НПВС или нестероидные противовоспалительные средства – в большинстве случаев назначаются в виде мазей, например, «Диклофенак» или «Диклак гель». Препараты этой группы эффективно устраняют воспаление, снижают боли, а также обладают незначительным жаропонижающим эффектом локального действия.
- Антибиотики – обязательно применяют в тех случаях, когда заболевание было спровоцировано инфекционным агентом. Назначаются преимущественно антибиотики широкого спектра действия, но после результатов пункции может быть назначен препарат направленного действия.
- Хондропротекторы – важнейшая группа препаратов, когда речь идет о повреждениях бурсы, ведь эти лекарственные средства способствуют регенерации хрящевой ткани. Один из препаратов данной группы является «Хондроксид».
- Также в комплексе с медикаментозным лечением применяются физиопроцедуры, например, УВЧ, ультразвук, электрофорез и прочее. Физиотерапия позволяет значительно ускорить процесс выздоровления, быстро снизить воспалительный процесс и устранить боли.
Операция
Хирургическое вмешательство требуется в тех случаях, когда консервативные методы терапии не дают результатов или у больного начинаются осложнения.
Также операция является необходимой мерой при инфекционном поражении синовиальной сумки.
В ходе операции проводится вскрытие полости бурсы, после чего из нее выкачивается инфицированная синовиальная жидкость.
Затем сумка промывается специальным дезинфицирующим раствором.
После операции необходимы регулярные перевязки, а также полноценная антибиотикотерапия в комплексе с противовоспалительными средствами.
В тяжелых случаях проводится полное иссечение синовиальной сумки, после чего начинается длительный восстановительный период.
Реабилитация
Реабилитационные мероприятия начинаются только после полноценного лечения, когда воспалительный процесс сошел на нет и больной не ощущает никаких болей. Основная цель – восстановление подвижности сустава.

Для этого необходимы длительные массажные процедуры, выполнять которые должен исключительной опытный массажист соответствующего профиля.
Также пациенту показаны занятия ЛФК под руководством опытного инструктора для возобновления подвижности в коленном суставе.
Заключение
Препателлярный бурсит – крайне опасное заболевание, с которым может столкнуться каждый человек. Тем не менее, патология успешно поддается лечению в 90% случаев.
Чтобы повысить шансы на быстрое и полноценное выздоровление, а также избежать осложнений, важно обратиться за помощью как можно раньше.
Видео: Подкожный препателлярный бурсит коленного сустава
Препателлярный бурсит: причины, симптомы, лечение

Препателлярный бурсит также называют коленом горничной или коленом плотника. Бурса – это заполненный жидкостью мешок, который обеспечивает уменьшение трения между рядом расположенными поверхностями. Препателлярная бурса расположена поверхностно, между кожей и надколенником. Воспаление бурсы называется бурситом. Это воспаление может иметь инфекционную природу (30%) или неинфекционную природу (70%). Прямое падение на коленную чашечку, острая травма, повторные удары или трение коленом могут вызвать препателлярный бурсит. Другие причины включают инфекции или такие воспалительные состояния, как подагра, сифилис, туберкулез или ревматоидный артрит. Препателлярный бурсит часто возникает при выполнении специфических работ, которые предполагают пребывание на коленях в течение длительного периода времени (садовники, механики и т.д.)
Клинически значимая анатомия
Надколенник представляет собой треугольную кость, располагающуюся в переднем отделе коленного сустава. Когда вы сгибаете или разгибаете колено, он скользит в межмыщелковой борозде бедренной кости. Сухожилие надколенника представляет собой плотную структуру, которая соединяет нижнюю часть надколенника с большеберцовой костью. Верхняя часть надколенника соединена с четырехглавой мышцей, которая осуществляет разгибание колена и двигает надколенник вверх. Бурсы вокруг колена можно разделить на две группы – те, которые располагаются вокруг надколенника (супрапателлярная бурса, поверхностная и глубокая инфрапателлярная бурсы и препателлярная бурса) и те, которые залегают в других местах (бурса гусиной лапки и подвздошно-большеберцовая бурса).
Эпидемиология
Препателлярный бурсит чаще случается у мужчин, чем у женщин, и может возникнуть в любом возрасте. 80% людей с препателлярным бурситом – мужчины в возрасте от 40 до 60 лет. В 1/3 случаев препателлярный бурсит носит септический характер и в 2/3 – несептический. Инфекционный препателлярный бурсит чаще возникает у детей, чем у взрослых. Препателлярный бурсит встречается достаточно часто, по крайней мере, с ежегодной частотой 10/100 000. Частота возникновения препателлярного бурсита, вероятно, недооценивается, поскольку большинство случаев не являются септическими и только пациенты с наиболее тяжелыми состояниями требуют госпитализации в больницу.
Этиология
- Прямая травма/удар в передний отдел коленного сустава.
- Частые падения на колено.
- Причиной данного состояния может быть постоянное трение между кожей и надколенником. В результате удара повреждаются кровеносные сосуды, что приводит к воспалению и отеку бурсы. На самом деле нагноение гематомы встречается достаточно редко из-за ограниченного кровоснабжения ткани бурсы.
- Инфекция. Обычно при септическом препателлярном бурсите происходит разрыв кожи поверх бурсы, что приводит к отеку и боли вокруг этой области. Это происходит, когда бактерия (например, S. Aureus, 80% случаев) прошла через мягкие ткани вследствие повреждения кожного покрова и начинает размножаться внутри бурсы. Инфицирование бурсы сопровождается болью, отеком. Лихорадкой и лейкоцитозом.
- Сопутствующие воспалительные заболевания – ревматоидный артрит, подагра и др.
Характеристика/Клиническая картина
- Боль.
- Отек.
- Гиперемия колена.
- Ограничение амплитуды движений коленного сустава.
- Если бурсит вызван инфекцией, боль сопровождается лихорадкой и ознобом.
Диагностика
Диагностика бурсита основана на сборе анамнеза (начало симптомов, характер боли в колене, как симптомы влияют на их образ жизни и т.д.) и физическом обследовании. С целью исключения перелома или повреждения мягких тканей в некоторых случаях необходимо выполнить рентгенографию, КТ или МРТ. Если неизвестно, инфицирована бурса или нет, можно сделать артроцентез. Обычно это делается по трем причинам: (1) получить информацию для постановки диагноза, (2) снять давление в суставе и облегчить боль, (3) выполнить введение лекарственного препарата.
Дифференциальная диагностика
Препателлярный бурсит часто путают с другими причинами боли в колене, включая:
- Повреждение медиальной коллатеральной связки.
- Повреждение латеральной коллатеральной связки.
- Остеоартрит.
- Бурсит гусиной лапки.
- Повреждение задней крестообразной связки.
- Ревматоидный артрит.
- Разрыв сухожилия надколенника.
- Хондромаляция надколенника.
- Пателлофеморальный болевой синдром.
Физическое обследование
Физический осмотр включает в себя оценку на предмет:
- гиперемии колена;
- эритемы;
- болезненности;
- отека;
- боли;
- амплитуды движений.
Когда есть ограничение амплитуды движений или отек, врач может рекомендовать удаление внутрисуставной жидкости. Эта жидкость может быть отправлена в лаборатории для выяснения, заражена ли бурса.
Общие тесты на инфекцию: окрашивание по Граму, подсчет лейкоцитов (повышенное число лейкоцитов в синовиальной жидкости указывает на воспалительный процесс) и определение уровня глюкозы (снижение уровня глюкозы также может указывать на воспаление). Окрашивание по Граму используется для выявления специфических возбудителей. Не все бактерии могут быть идентифицированы. Даже когда тест дает отрицательный результат, нельзя полностью исключить септический бурсит.
Лечение
Лечение препателлярного бурсита зависит в первую очередь от причины бурсита и во вторую очередь от патологических изменений в бурсе. Основной целью лечения является контроль воспаления.
Друзья, этот и другие вопросы будут подробно разбираться на семинаре «Диагностика и терапия проблем суставов нижних конечностей». Узнать подробнее…
- В первые 72 часа после травмы или при появлении первых признаков воспаления соблюдение режима RICE (покой, лед, компрессия (давящая повязка), приподнятое положение конечности).
- Нестероидные противовоспалительные препараты могут облегчить боль. Средства, оказывающие местное воздействие, также могут быть хорошим выбором для уменьшения побочных эффектов со стороны желудочно-кишечного тракта. В случаях септического препателлярного бурсита для подавления воспалительного процесса применяют антибиотики.
- Инъекции кортикостероидов.
Хирургическое лечение
При неэффективности консервативного лечения хронического/посттравматического препателлярного бурсита эффективной процедурой является амбулаторная артроскопическая бурсэктомия под местной анестезией. Артроскопическое или эндоскопическое иссечение бурсы демонстрирует лучшие результаты, чем открытая операция.
Физическая терапия
Для начального лечения препателлярного бурсита эффективен метод RICE (уровень доказательности 2a). «Фаза покоя» подразумевает короткий период иммобилизации. Этот период должен быть ограничен первыми днями после травмы. Покой уменьшает метаболические запросы поврежденных тканей и снижает приток крови. Использование льда приводит к локальному снижению температуры, сужению сосудов и уменьшению кровотечения. Холод также уменьшает выраженность болевого синдрома, что связано с повышением порога раздражения свободных нервных окончаний и синапсов. Не оставляйте лед слишком долго (не более 20 минут за один раз с интервалом 30-60 минут). Компрессия позволяет уменьшить внутримышечный кровоток в зоне поражения, а также уменьшить отек. Возвышенное положение конечности гарантирует, что гидростатическое давление будет уменьшаться, что приведет к уменьшению количества интерстициальной жидкости. Это также уменьшает давление в местных кровеносных сосудах и помогает ограничить кровотечение. Однако, эффективность RICE-метода не была доказана ни в одном рандомизированном клиническом исследовании.
Как только воспаление стихнет, можно переходить к легким растяжкам и упражнениям, что позволит восстановить амплитуду движений и укрепить мышцы, а также уменьшить нагрузку на сухожилия и коленный сустав. Лечебная гимнастика для укрепления и растяжения мышц колена, включает упражнения на статическое сокращение четырехглавой мышцы бедра. Это должны быть такие упражнения, которые пациент сможет выполнять на дому 1-3 раз в день. Цель реабилитации заключается в том, чтобы пациент возобновил свою повседневную активность.
Чтобы понять, работает ли упражнение, вы должны положить пальцы на внутреннюю сторону четырехглавой мышцы – в момент выполнения упражнения вы почувствуете ее сокращение. Пациент должен удерживать ее в таком положении в течение 5 секунд. Упражнение можно повторить 10 раз с максимальной силой. Важно не забывать, что это упражнение должно быть безболезненным.
Растяжка четырехглавой мышцы также является хорошим упражнением, поскольку она уменьшает трение между кожей и сухожилием надколенника. Когда сухожилие надколенника более гибкое, возникает меньше трения. Физиотерапевт может помочь пациенту, используя методы электротерапии. Большое значение имеет разъяснение пациентам роли наколенников при выполнении профессиональной деятельности.
Профилактика
Для предотвращения препателлярного бурсита следует избегать травм или перегрузки мышц. Перед тренировками необходимо делать разминку. Если вы играете в волейбол, желательно носить наколенники. В случае падения, они минимизируют прямое механическое воздействие на коленную чашечку. Они также необходимы при выполнении профессиональной деятельности, связанной с длительным пребыванием на коленях. Еще одна важная вещь, которая позволяет избежать препателлярного бурсита, — это выполнение упражнений для поддержания эластичности, силы и выносливости мышц ног.
В статье «Симптомы и лечение препателлярного бурсита» использованы материалы:
http://ortopediya.pro/sustavy/bursit/prepatellyarnyj.html
http://bursit.info/kolennyiy/prepatellyarnyj-bursit.html
http://kinesiopro.ru/blog/prepatelljarnyj-bursit-prichiny-simptomy-lechenie/