- от автора Jose
Тяжесть в животе – симптом нарушений в работе желудочно-кишечного тракта или других патологических процессов в организме. Периодическая тяжесть в животе не рассматривается как патология, тогда как хронический симптом этого характера требует консультации у врача и последующего лечения. Самовольный приём медикаментов для устранения этого симптома может привести не только к осложнениям, но и к смазанной клинической картине, что чревато последствиями.
Тяжесть внизу живота может быть обусловлена следующими этиологическими факторами:
- неправильное питание — частые перекусы, фастфуд, злоупотребление жирным, острым, слишком солёным;
- переедание;
- еда перед сном;
- употребление слишком большого количества еды за один приём;
- злоупотребление спиртным и курение;
- длительное лечение «тяжёлыми» медикаментами — антибиотики, гормональные препараты;
- синдром раздраженного кишечника;
- частые стрессовые ситуации, нервное перенапряжение;
- хронические гастроэнтерологические патологии.
Также часто наблюдается тяжесть в животе при беременности. В данном случае, если нет других симптомов или общего плохого самочувствия, рассматривать этот симптом, как признак патологии не следует. Если тяжесть внизу живота имеет продолжительный характер, следует обратиться к гастроэнтерологу за консультацией.
Что касается гастроэнтерологических патологий, то тяжесть внизу живота может быть обусловлена следующими недугами:

Постоянная тяжесть в животе требует консультации гастроэнтеролога, так как в этом случае симптом является проявлением определённого патологического процесса. Следует понимать, что любой недуг ЖКТ может стать причиной развития серьёзных осложнений, в том числе и аденокарциномы.
Если тяжесть внизу живота наблюдается только после приёма пищи, то клиническая картина может иметь следующие симптомы:
- отрыжка после приёма пищи, иногда с привкусом потреблённой ранее еды;
- метеоризм;
- незначительное нарушение в работе ЖКТ.
При наличии гастроэнтерологической патологии, симптоматика может иметь такие дополнительные признаки:
- тошнота, иногда с приступами рвоты;
- вздутие живота;
- тяжесть в левом боку живота;
- ощущение перенасыщения даже после потребления минимального количества пищи;
- ухудшение аппетита;
- нестабильный стул — резкие приступы диареи могут сменяться длительными запорами;
- изжога;
- тяжесть в животе наблюдается практически постоянно;
- резкая потеря веса;
- после потребления пищи человека могут беспокоить боли в желудке, которые различаются по характеру проявления и продолжительности.
Основным признаком того, что тяжесть в животе является признаком гастроэнтерологической патологии, является боль в желудке. Характер боли, локализация и продолжительность будет зависеть от первопричинного фактора.
При наличии такого симптома нужно обращаться к врачу, а не заниматься самолечением. Своевременно начатое лечение позволит избежать серьёзных осложнений.
При наличии вышеописанных симптомов следует обратиться к гастроэнтерологу. Изначально проводится физикальный осмотр пациента, с пальпацией живота и выяснением общего анамнеза. В ходе беседы врач должен выяснить, как питается пациент, принимал ли какие-либо медикаменты, имеет ли хронические патологии ЖКТ. Для постановки точного диагноза назначаются такие лабораторно-инструментальные методы обследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- ультразвуковое и рентгенологическое исследование органов брюшной полости;
- дыхательный уреазный тест;

Дополнительные гастроэнтерологические исследования назначает врач, в зависимости от текущей клинической картины и анамнеза заболевания.
Как избавиться от тяжести в животе, может сказать только врач, после точной постановки диагноза и выявления этиологии данного симптома. Если причиной тяжести в животе стало нарушение гормонального фона или развитие онкологического процесса, то проводится соответствующая базисная терапия, возможно хирургическое вмешательство.
Вне зависимости от причины развития данного патологического процесса, больному назначается диетотерапия, которая подразумевает следующее:
- исключение острого, жирного, жареного;
- следует свести к минимуму продукты, которые вызывают вздутие живота и метеоризм;
- питание должно осуществляется 4–5 раз в сутки небольшими порциями;
- предпочтение отдаётся блюдам, приготовленным на пару, в перетёртом или пюреобразном виде.
Что касается медикаментозной терапии, то врач может назначить следующее:
- препараты для улучшения моторики желудка;
- обезболивающие;
- спазмолитики;
- средства для восстановления микрофлоры желудка.
Длительность, режим приёма и дозировку назначает только лечащий врач. Самовольное употребление медикаментов недопустимо. Лечение народными средствами возможно, но только после консультации с врачом.
Специфических методов профилактики нет. Нужно в целом соблюдать правила здорового образа жизни и правильно питаться.
Регулярное возникновение тяжести и вздутия в животе заставляет задуматься над способами избавления от такого симптома. Если нет подозрения на более тяжелое заболевание, о котором такая симптоматика свидетельствует, то можно воспользоваться одним из имеющихся способов и избавиться от тяжести в желудке.
Ни одна симптоматика не бывает беспричинной. В данном случае следующий перечень причин провоцирует появление вздутия в животе после еды:
- Во время принятия пищи происходит избыточное заглатывание воздуха.
- Употребление пищи с высоким содержанием клетчатки, которая провоцирует газообразование.
- Употребление продуктов, в которых содержится воздух. Например, мороженного.
- Тяжесть постоянно возникают из-за быстрого темпа в еде или регулярных «перекусов» на ходу.
Важно: в некоторых случаях такая симптоматика наблюдается пред менструацией, но это не является симптомом, который требует лечения.
Вздутие живота может сопровождаться различными дополнительными проявлениями, которые не стоит игнорировать. Очень важно разобраться в причинах подобных проявлений. От характера проявлений зависит процесс, протекающий в организме, требующий лечения.
Если кроме тяжести в желудке и избыточного газообразования добавляются сопутствующие симптомы, то это повод незамедлительно обратиться к специалисту.

Как было указано выше, многие из факторов могут свидетельствовать о более серьезном заболевании. Какая именно болезнь присутствует в организме, может выяснить только врач.
Обобщая все проявления, из-за которых следует обратиться к врачу, можно выделить:
- расстройство желудка, которое не прекращается несколько дней подряд, при этом с каловыми массами выделяется гной и кровь;
- ярко выраженная симптоматика обезвоживания;
- затруднения в движении из-за сильно проявляющегося болевого синдрома в животе;
- при вздутии наблюдается асимметрия живота;
- чувство тошноты сохраняется на протяжении недельного периода;
- рвотные позывы или рвота с выделением крови;
- повышение температуры до уровня в 40 градусов;
- регулярный озноб и поступление холодного пота;
- судорожное состояние, доходящее до обморока.
Перечисленные признаки говорят о том, что кишечник или желудок нездоровы. В такой ситуации самолечение только усугубит ситуацию, поскольку истинных причин болезни узнать не представляется возможным.
Важно: при вздутии живота происходит нежелательное надавливание на внутренние органы, что негативно сказывается на здоровье.
Если же не наблюдается сопутствующей симптоматики, и нет причин думать, что дискомфортные проявления в животе – это какое-либо заболевание, то можно воспользоваться нижеуказанными способами, которые быстро избавят от нежелательных проявлений:

- Имбирный чай с добавлением корицы быстро устраняет дискомфортную симптоматику. Кроме этого, перечисленные компоненты купируют и боли в животе. Такие приправы можно добавлять регулярно в пищу.
- Мята. Заваренная 1 ст.л. мяты на 200 мл воды способна предотвратить появления нежелательных симптомов. Настаивать средство нужно полчаса, а употреблять перед едой. В сутки следует принимать не менее 400-500 мл. Такое средство помогает убрать напряжение в мускулатуре и восстановить нормальную работу пищеварения. Также борется с тошнотой.
- Крушину, ромашку, валериану и мяту смешивают по 1 ст. ложке и заливают литром холодной воды. Чтобы все необходимые вещества перешли в водный раствор, необходимо выдержать его не менее 6 часов. Принимают средство дважды за сутки в первой и во второй половине дня перед принятием пищи. Такое средство устранит спазм, избавит от боли и выведет избыток газов.
Кроме перечисленных быстродейственных средств, можно воспользоваться таблетками или другими препаратами от вздутия в животе:

- При помощи препарата Газ-икс или Фазайм быстро уходит избыточное количество газов. Кроме указанных препаратов подойдут любые, в состав которых входи симектион.
- Обычный активированный уголь, принятый из расчета 1 таблетка на 10 кг веса также избавит от дискомфорта в животе, но злоупотреблять средством не стоит, оно выводит полезные вещества из организма.
- Препарат Смекта подойдет в случае проявления расстройства желудка.
- Мезим укорит выработку необходимых для переваривания ферментов, чем естественным способом устранятся неприятные ощущения в животе.

Чтобы не страдать от вздутия живота каждый раз после еды, стоит придерживаться некоторых рекомендаций по этому поводу:
- Убрать из ежедневного рациона пищу, способствующую газообразованию. Кроме известных продуктов, как бобовые, черный хлеб, яблоки и др. в этом списке могут присутствовать такие, на которых организм имеет индивидуальную реакцию.
- Исключить употребление искусственного заменителя сахара (сорбит) и продуктов, в которых он содержится.
- Если по какой-то причине нет желания отказываться от бобовых культур, то прежде чем их готовить, необходимо обязательно замочить на несколько часов.
- Молочные продукты употреблять можно только тем, кто уверен в том, что организм в состоянии полностью усваивать лактозу. В ином случае от молочных продуктов следует отказаться.
Кроме того, что необходимо следить за потребляемой пищей, ее количеством, нужно выделять время для физических нагрузок. Если нет возможности полноценно заниматься спортом, то можно выполнять обычную гимнастику. Такая мера будет обеспечивать нормальную циркуляцию крови и обеспечивать здоровый процесс пищеварения.
Достаточно много способов имеется для того, чтобы устранить в короткие сроки тяжесть в животе, однако лучше выявить причину проявления такой симптоматики и устранить ее. В таком случае дискомфортные ощущения не будут беспокоить вовсе.

Впечатление от самой вкусной и изысканной еды становится испорченным, если после нее в животе возникает чувство тяжести. Кажется, что вместо замечательных блюд внутрь попали огромные камни, от которых хочется побыстрее избавиться.
Неприятный симптом может локализоваться в какой-то определенной области (в одном из подреберий, в подложечной зоне, в околопупочной области, нижних отделах) или чувствоваться по всему животу. Такую тяжесть доктора относят к проявлениям диспепсии (желудочной, панкреатической, кишечной и др.).
Ее кратковременное ощущение встречается у более 80% людей (например, после приема непривычных блюд в экзотическом ресторане) и не является серьезной проблемой. Но если тяжесть возникает ежедневно и значимо изменяет качество жизни в не лучшую сторону, то она может оказаться проявлением заболевания.
Чаще всего тяжесть в животе появляется в результате временного или необратимого понижения двигательной и/или секреторной (способности к выработке пищеварительных соков, расщепляющих разные компоненты еды) функции органов пищеварительного тракта. Она сопровождает гипокинетические и гипотонические состояния. Тяжесть может возникать из-за:
1. Первичного поражения пищеварительной системы (функциональная или органическая гастроэнтерологическая патология);
2. Вторичных расстройств пищеварения на фоне:
- лихорадочных состояний различного происхождения (инфекционные болезни, распад опухоли и др.);
- отравления алкоголем, его суррогатами, кофеином, никотином, лекарствами;
- гиподинамии;
- продолжительного постельного режима;
- серьезных расстройств кровообращения;
- психических недугов (депрессии, шизофрении и др.);
- беременности;
- почечной недостаточности.
Из гастроэнтерологических и диетических причин в качестве «виновников» тяжести в животе после употребления пищи наиболее часто наблюдаются:
 нерациональное питание;
нерациональное питание;- функциональная диспепсия;
- гастрит со сниженной секреторной функцией;
- панкреатит с внешнесекреторной недостаточностью (чаще хронический);
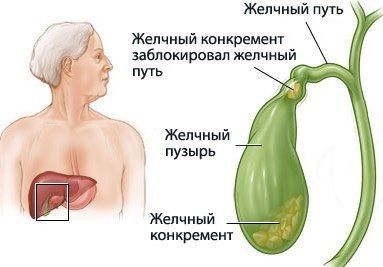
- дисфункции билиарного (желчевыводящего) тракта;
- кишечный дисбактериоз с гнилостной или бродильной диспепсией;
- колит;
- энтерит;
- дисахаридазные недостаточности (трегалазная, лактазная и др.);
- синдром раздраженного кишечника;
- глистные инвазии.
Обычно тяжесть в животе зависит от характера употребляемой пациентом пищи. Она, как правило, провоцируется жирными и высокобелковыми продуктами (мясом, молочной пищей, рыбой, наваристыми супами, кремовыми кондитерскими изделиями и др.). Особенно часто ее вызывают блюда с большим количеством тугоплавких животных жиров, которые долго расщепляются, представляя собой серьезную нагрузку для практически всех пищеварительных органов, и замедляют эвакуацию съеденной пищи из желудка. Кроме того, тяжесть может вызываться едой, богатой простыми углеводами (белые каши, сладости, выпечка, карамель и др.). Они стимулируют размножение сахаролитической микрофлоры, усиливающей брожение в кишечнике.
Рассматриваемый тягостный симптом редко возникает один, как правило, он сочетается с прочими диспепсическими проявлениями (тошнотой, потерей аппетита, рвотой, чрезмерным газообразованием, расстройствами стула, отрыжкой, избыточным слюнотечением, урчанием, переливанием в животе и др.) или болевым синдромом.
Так как симптом тяжести в животе встречается при самых разных болезнях, пациентам, у которых он имеется, нужно непременно обследоваться. Лечение «вслепую» не только бывает бесполезным, но и может даже принести вред в виде аллергических реакций, провокации болей, усугубления имеющихся жалоб и присоединения к ним новых и др. Поэтому лучше показаться хорошему специалисту. Он подробного расспроса, врачебного осмотра, анализа медицинской карты сможет определить, какое же именно обследование следует выполнить конкретному больному.
В зависимости от наличия показаний пациенту могут назначить:
- фиброэзофагогастродуоденоскопию (эндоскопическая процедура обнаруживает воспалительные явления, косвенные признаки атрофии слизистой, расстройства моторики и тонуса желудка, а также двенадцатиперстной кишки, позволяет выполнить хромоскопию и осуществить взятие фрагментов слизистой);
- морфологический анализ (именно осмотр взятой слизистой под микроскопом объективно устанавливает ее атрофию, сопровождающуюся угнетением выработки желудочных ферментов и соляной кислоты);
- гастрохромогастроскопию (методика уточняет кислотообразующую активность желудка и распространенность атрофических изменений, для этого через тефлоновый катетер, введенный в желудок через специальный канал эндоскопа, разбрызгивают особый краситель конго-рот и анализируют степень окрашивания);
- рН-метрию внутрижелудочную по Линару (благодаря внутрижелудочным рН-датчикам, которые помещают в зону кислотной выработки и в зону ощелачивания, проводится объективная оценка желудочного секреторного потенциала, помимо уточнения базального желудочного кислотовыделения методика позволяет осуществлять более информативные нагрузочные пробы с гистамином, инсулином, пентагастрином, атропином для возбуждения или подавления кислотопродукции);
- фиброилеоколоноскопию (эндоскопическое обследование толстой и самой нижней части тонкой кишки может определить расстройства кишечного тонуса и моторики, визуализировать воспалительные процесс, иногда само исследование служит лечебной процедурой, после очистки и расправления петель кишечника пациент отмечает существенное облегчение, информативность во многом зависит от качества подготовки);
- энтероскопию (эндоскопический осмотр всей тонкой кишки оценивает состояние ее слизистой, двигательную активность);
- эндовидеокапсулу (пациент глотает специальное маленькое устройство, оснащенное миниатюрной видеокамерой, проходя по всему пищеварительному тракту, оно ведет съемку, предоставляющую возможность впоследствии выявить различные патологические изменения слизистой, тонуса, перистальтической активности);
 рентгенологические исследования с контрастными взвесями (рентгеноскопия желудка, пассаж бария по кишечнику, холецистография, ирригоскопия с оценкой толстой кишки и др. уточняют двигательную активность пищеварительной трубки и желчного пузыря, обнаруживают воспалительные процессы);
рентгенологические исследования с контрастными взвесями (рентгеноскопия желудка, пассаж бария по кишечнику, холецистография, ирригоскопия с оценкой толстой кишки и др. уточняют двигательную активность пищеварительной трубки и желчного пузыря, обнаруживают воспалительные процессы);- КТ/МРТ-исследования пищеварительных органов;
- гепатохолецистографию (радиоизотопный метод регистрирует весь процесс прохождения выработанной печенью желчи по разным участкам билиарного тракта, поэтому успешно выявляет как гипокинетические, так и гипотонические нарушения);
- ультрасонографию с нагрузочными тестами для исследования сократительной активности желчного пузыря, работы сфинктеров);
- дуоденальное зондирование (по количеству, виду и времени выделения разных порций полученной желчи можно верифицировать дискинетические явления, функцию отдельных мышечных клапанов – сфинктеров желчевыводящего тракта, с целью большей информативности исследование иногда дополняют тестом с красителем – метиленовым синим);
- копрограмму (распространенный и дешевый метод позволяет получить самое первичное представление о работе пищеварительных желез, он обнаруживает дефекты расщепления жиров, белков, а также углеводов(стеаторею, креаторею и амилорею), яйца и цисты паразитов);
- анализ крови на гастрин и пепсиногены;
- оценка уровня панкреатических ферментов крови (ферменты: эластаза, липаза, амилаза могут понижаться при угнетении продукции панкреатического сока, но метод недостаточно объективен);
- определение эластазы-1 в стуле (ее снижение свидетельствует о клинически значимом снижении продукции ферментов поджелудочной железой, причем на результаты теста никак не влияют принимаемые больным средства заместительной терапии);
- тесты, устанавливающие внешнесекреторную панкреатическую недостаточность (пищевой тест Лунда, секретин-холецистокининовый, прозериновый, солянокислый, панкреатолауриновый, йодолиполовый тесты, проба с бензоилтирозилпарааминобензойной кислотой и др.);
- посев кала на дисбактериоз (бактериологический метод фиксирует нехватку или избыток определенных микроорганизмов);
- дыхательные тесты: с D-ксилозой, водородный (выявляют непереносимость лактозы);
- провокационные пробы с сахарозой, трегалозой, фруктозой, D-галактозой;
- молекулярные и иммунологические тесты на наличие паразитов.
Лишь после всестороннего обследования можно начинать лечение. Объем и характер лечебных мероприятий должны определяться доктором после выяснения точной причины тяжести в животе. Обычно они включают:
 Обычно лечебное питание подбирается на основании выявленной патологии. Для каждого недуга органов пищеварения существует своя специализированная диета. Например, больным с целиакией предписывают стол а/г по Покровскому (аглютеновую диету) со строгим исключением большинства злаковых.
Обычно лечебное питание подбирается на основании выявленной патологии. Для каждого недуга органов пищеварения существует своя специализированная диета. Например, больным с целиакией предписывают стол а/г по Покровскому (аглютеновую диету) со строгим исключением большинства злаковых.
Кроме того, устранить тяжесть в животе можно путем предварительного ведения пищевого дневника. Скрупулезное фиксирование всех съеденных продуктов, времени их употребления и возникновения тех или иных проблем в самочувствии помогает установить взаимосвязь между пищей и тяжестью в животе. После этого остается лишь убрать их из питания. Подобный диетический метод называют элиминационным. Иногда он даже позволяет диагностировать заболевание (лактазную недостаточность, сахаридазную недостаточность, целиакию, пищевую аллергию и др.), вызванное определенной пищевой непереносимостью.
Безусловно, основными точками приложения назначаемых лекарств являются причина недуга и механизмы его развития, а не отдельный, пусть даже весьма тягостный симптом. Однако для преодоления тяжести в животе, которая провоцируется едой, доктора чаще всего рекомендуют:
- препараты заместительной терапии;
- регуляторы двигательной способности пищеварительных органов (прокинетики или холекинетики).
Лекарственные средства, относящиеся к заместительной терапии, предназначены для возмещения сниженной или утраченной секреторной функции (желудка или поджелудочной железы).
При подтвержденном угнетении кислопродукции пациентам советуют принимать такие медикаментозные препараты с пепсином или соляной кислотой, как пепсидил, абомин, ацидин-пепсин, сок желудочный. Лечение дополняют полиферментными средствами (панзинорм, фестал, дигестал, мезим-форте, энзистал и др.).
В случае панкреатической экзокринной недостаточности упор делают на назначении современных мощных полиферментов (креон, микразим, панцитрат, эрмиталь и др.). Их рекомендуют в высоких дозах и иногда пожизненно.
Для стимуляции перистальтики и налаживания скоординированной двигательной активности разных участков пищеварительной трубки доктора, как правило, предписывают больным прокинетики. Ими являются метоклопрамид (реглан, церукал), итоприд (ганатон), домперидон (мотониум, мотилиум, пассажикс, мотилак). В запущенных случаях иногда назначают прозерин или убретид (например, при послеоперационной атонии).
С целью способствования большему сокращению желчного пузыря с одновременным расслаблением сфинктеров-клапанов пациентам нередко советуют холекинетики. К ним относятся карлсбадская соль, сорбит, берберин, ксилит, магния сульфат, настойка барбариса, циквалон.
В качестве вспомогательных методик могут применяться разные физиотерапевтические процедуры, комплексы специально подобранных гимнастических упражнений, лечение минеральными водами, траволечение.