- от автора Jose
Юношеский кифоз или болезнь Шейермана-Мау
Кифоз Шейермана — мау
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Кифоз Шейермана — мау
 Кифоз означает, что в норме существует наклон грудного отдела позвоночника вперед в пределах 20-40 градусов. Грудной отдел позвоночника состоит из 12 позвонков. Этот отдел позвоночника соединяется с ребрами и является частью задней стенки грудной клетки (область грудной клетки между шеей и диафрагмой). Хотя грудной отдел в норме должен иметь наклон, но при изгибе более чем 40 — 45 градусов это уже считается патологией. Иногда это патология описывается как «круглая спина» или «горбатость». Есть много причин избыточного кифоза, включая проблемы с осанкой, такие как сутулость. Но наиболее серьезные причины: консолидированные переломы позвоночника, ревматический артрит, остеопороз, или кифоз Шейермана-Мау.
Кифоз означает, что в норме существует наклон грудного отдела позвоночника вперед в пределах 20-40 градусов. Грудной отдел позвоночника состоит из 12 позвонков. Этот отдел позвоночника соединяется с ребрами и является частью задней стенки грудной клетки (область грудной клетки между шеей и диафрагмой). Хотя грудной отдел в норме должен иметь наклон, но при изгибе более чем 40 — 45 градусов это уже считается патологией. Иногда это патология описывается как «круглая спина» или «горбатость». Есть много причин избыточного кифоза, включая проблемы с осанкой, такие как сутулость. Но наиболее серьезные причины: консолидированные переломы позвоночника, ревматический артрит, остеопороз, или кифоз Шейермана-Мау.
Кифоз Шейермана — Мау – это «кифоз развития», означающий, что это заболевание происходит во время роста организма. Одностороннее уплощение позвонков является причиной этого заболевания. Позвонки обычно имеют прямоугольную форму и располагаются друг над другом как стандартные блоки с мягкой прокладкой между ними (межпозвонковые диски). При изменении формы позвонков в виде клина (что отмечается при кифозе Шейермана) происходит увеличение наклона позвоночника. Эта болезнь развивается у подростков, в то время как кости находятся в стадии роста. Вероятность этого заболевания у мужчин в 2 раза больше чем у женщин. Позвоночник при осмотре сбоку имеет форму вытянутой S. Эта форма позвоночника, данная природой, помогает правильно перераспределять вес и выдерживать различные нагрузки. Шейный и поясничный отдел позвоночника изгибаются немного вовнутрь, а грудной отдел наружу. Основная весовая нагрузка приходится на поясничный отдел позвоночника, но вместе с другими отделами это позволяет позвоночнику выполнять свои функции.
Нередко при кифозе Шейермана — Мау отмечается наличие таких аномалий, как узлы Шморля (грыжи Шморля). Эти узлы — области, где диск между позвонком продавливается в кость в основании позвонка. Многие специалисты обратили внимание на утолщение связки проходящей вдоль передней части позвоночника при болезни Шейермана _Мау. Связки – структуры необходимые для соединения костей друг с другом (в том числе в позвоночнике). Некоторые специалисты в области заболеваний позвоночника считают, что увеличение плотности передней продольной связки может быть причиной развития деформаций позвонков. Уплотненная связка может сыграть определенную роль в детском возрасте, вызывая больший рост задней части и меньший передней части позвонка.
Причина возникновения кифоза Шейермана-Мау до сих пор не ясна, но существует много теорий его развития. Шейерман, датский радиолог, в честь него и названа болезнь, первым обратил внимание на эту патологию. Он предположил, чтобы причиной развития этого заболевания может быть «асептический некроз» кольцевой части хряща тела позвонка. Это означало, что хрящ деградировал в результате плохого кровообращения. Шейерман полагал, что этот прерванный таким образом рост костной ткани во время развития, приводит к клиновидной деформации позвонков.
Часть исследователей считает, что пусковым механизмом может быть любая травма в зоне ростка костной ткани в период старта созревания. В то время как другие связывают это процесс с нарушенной биомеханикой в пубертатном возрасте или же нарушениями в мышцах позвоночника.
Также, отмечается генетическая детерминированность этого заболевания. Первоначально, Шейерман заметил эту патологию у сельскохозяйственных рабочих, которым в силу профессии приходилось часто наклоняться. Но связь этого заболевания с чрезмерными физическими нагрузками была в дальнейшем опровергнута. Однако социальный статус, оказалось, влияет на степень прогрессирования этого заболевания.
Симптомы
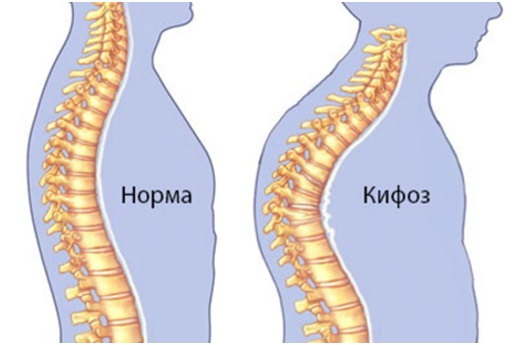
 Симптомы кифоза Шейермана — Мау, как правило, развиваются в раннем подростковом возрасте – в период становления половой зрелости, который происходит между 10 и 15 годами. К сожалению, определить первые признаки появления болезни достаточно сложно так, как рентгенологические признаки появляются только в возрасте 10-11. Болезнь часто обнаруживается случайно, когда родители отмечают сутулость и плохую осанку. Иногда подросток может испытывать дискомфорт в спине при длительном сидении. Развитие гиперкифоза медленное и поэтому к врачам обращаются при визуально выраженных изменениях. При болезни Шейермана – Мау позвоночник становится очень ригидным – затрудняется и наклон, и разгибание спины. Кроме того появляются боли в спине. Симптоматика нарастает по мере роста и взросления. Иногда кифоз Шейермана-Мау сопровождается еще и сколиозом (боковым искривлением позвоночника). В разных странах процент людей с этим заболеванием колеблется от 1 до 5. В основном большинство пациентов ничего не беспокоит. Но у части пациентов возникают проблемы с органами дыхания и нарушения функции органов кровообращения из-за ригидной грудной клетки.
Симптомы кифоза Шейермана — Мау, как правило, развиваются в раннем подростковом возрасте – в период становления половой зрелости, который происходит между 10 и 15 годами. К сожалению, определить первые признаки появления болезни достаточно сложно так, как рентгенологические признаки появляются только в возрасте 10-11. Болезнь часто обнаруживается случайно, когда родители отмечают сутулость и плохую осанку. Иногда подросток может испытывать дискомфорт в спине при длительном сидении. Развитие гиперкифоза медленное и поэтому к врачам обращаются при визуально выраженных изменениях. При болезни Шейермана – Мау позвоночник становится очень ригидным – затрудняется и наклон, и разгибание спины. Кроме того появляются боли в спине. Симптоматика нарастает по мере роста и взросления. Иногда кифоз Шейермана-Мау сопровождается еще и сколиозом (боковым искривлением позвоночника). В разных странах процент людей с этим заболеванием колеблется от 1 до 5. В основном большинство пациентов ничего не беспокоит. Но у части пациентов возникают проблемы с органами дыхания и нарушения функции органов кровообращения из-за ригидной грудной клетки.
Диагностика и лечение
 Для врача важно выяснить начало заболевания, наличие сопутствующих заболеваний, наличие этого заболевания у родственников. Кроме того, важен осмотр, позволяющий увидеть наличие деформации. Наиболее достоверно рентгенологическое исследование. Рентген позволяет дифференцировать кифоз Шейермана-Мау с нарушением осанки (нет нарушения формы позвонков). При кифозе Шейермана характерна деформация не менее трех позвонков. И часто наличие узлов Шморля. Аналогичные изменения бывают при подагре в старшей возрастной группе, Болевой синдром четко коррелирует со степенью деформации.
Для врача важно выяснить начало заболевания, наличие сопутствующих заболеваний, наличие этого заболевания у родственников. Кроме того, важен осмотр, позволяющий увидеть наличие деформации. Наиболее достоверно рентгенологическое исследование. Рентген позволяет дифференцировать кифоз Шейермана-Мау с нарушением осанки (нет нарушения формы позвонков). При кифозе Шейермана характерна деформация не менее трех позвонков. И часто наличие узлов Шморля. Аналогичные изменения бывают при подагре в старшей возрастной группе, Болевой синдром четко коррелирует со степенью деформации.
Консервативные методы лечения направлены на сохранение функциональности позвоночника. В основном, консервативное лечение заключается в лечебной гимнастике, щадящих занятий на тренажерах и корсетировании. Физические упражнения за счет создания мышечного корсета позволяют улучшить биомеханику позвоночника. Корсеты при длительном ношении (в течение 2 лет) позволяют в подростковом возрасте уменьшить угол искривления. Корсеты можно использовать и у пожилых пациентов, чтобы поддержать позвоночник и уменьшить боль, но это не будет влиять на угол искривления у этих пациентов. При наличие болей можно использовать физиотерапию.
Но если угол искривления более 75 градусов, то показаны хирургические методы лечения.
Болезнь Шейермана-Мау ( Юношеский кифоз )
Болезнь Шейермана-Мау – это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника – сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
МКБ-10
- Причины
- Патанатомия
- Классификация
- Симптомы
- Диагностика
- Лечение болезни Шейермана-Мау
- Цены на лечение
Общие сведения
Болезнь Шейермана-Мау (юношеский кифоз) – прогрессирующее усиление грудного кифоза. У 30% больных сочетается со сколиозом. Первые проявления возникают у подростков, на этапе наиболее активного роста ребенка. Достаточно распространенная патология, выявляется у 1% детей старше 8-12 лет, одинаково часто поражает девочек и мальчиков. В тяжелых случаях искривление позвоночника может становиться причиной развития неврологических осложнений, затруднять работу легких и сердца.
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
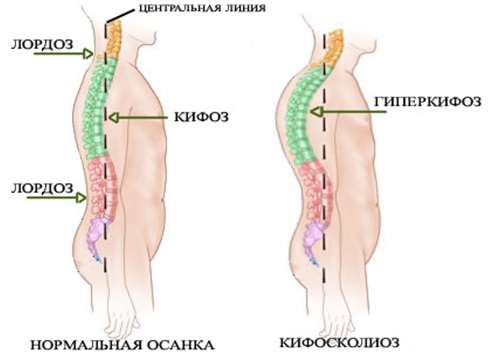
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной – назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
- Латентный. Страдают дети в возрасте 8-14 лет. Симптоматика стертая. В покое болевой синдром отсутствует или слабо выражен. Возможны неприятные ощущения или неинтенсивные боли в спине после нагрузки. Преобладает постепенно прогрессирующая деформация позвоночника. При осмотре выявляется увеличение угла грудного кифоза либо плоская спина с чрезмерно выраженным поясничным лордозом. Возможно небольшое ограничение подвижности – наклоняясь вперед, пациент не может дотянуться вытянутыми руками до стоп. Избыточный кифоз не исчезает даже при попытке максимально разогнуть спину.
- Ранний. Наблюдается у пациентов 15-20 лет. Беспокоят периодические или постоянные боли в нижнегрудном или поясничном отделе позвоночника. Иногда формируются грыжи диска. В отдельных случаях может возникать компрессия спинного мозга.
- Поздний. Выявляется у больных старше 20 лет. Развивается остеохондроз, грыжи, деформирующий спондилез, спондилоартроз и оссифицирующий лигаментоз. Дистрофическое поражение позвоночника часто становится причиной сдавления нервных корешков, вследствие чего может нарушаться чувствительность и движения в конечностях.
С учетом уровня поражения различают:
- Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
- Пояснично-грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем – через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Хороший результат обеспечивает профессиональный массаж. Он улучшает кровообращение в мышцах спины, активизирует обмен веществ в мышечной ткани и делает мышцы более пластичными. Пациентам с кифозом ежегодно рекомендуется проходить не менее 2 курсов массажа продолжительностью в 8-10 сеансов. Схожий лечебный эффект наблюдается и у лечебных грязей. Курсы грязелечения также проводят 2 раза в год, один курс состоит из 15-20 процедур.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях – при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
Юношеский кифоз – как с этим бороться?
Кифоз наблюдается у большинства детей школьного возраста. В период активного роста нагрузки на позвоночник вызывают деформацию. Своевременная диагностика и терапия позволяют выровнять осанку и предотвратить последствия болезни.
- Определение
- Код МКБ-10
- Симптомы и признаки
- Причины
- Диагностика
- Лечение
- Осложнения
- Вывод
Определение
Болезнь Шейермана-Мау (юношеский кифоз) – это искривление грудного отдела позвоночника, путем клиновидного деформирования 7, 8 и 9 позвонков. Их передняя часть уменьшается в высоте. Возникает в период активного роста скелета.
Изменяется осанка больного. Ребенок сутулится, плечи выступают вперед, грудная клетка опадает внутрь. Деформируется диафрагма, малышу тяжело дышать. При запущенной форме, страдают соседние позвонки, образуется горб.
Код МКБ-10
По международной классификации болезней 10-го просмотра (МКБ-10) нарушению присвоен код М42.0. Относится к разделу «деформирующие дорсопатии». Он означает термин в медицине, обозначающий болевые синдромы спины и патологии позвоночника, вызванный искривлением позвонков и межпозвоночных дисков.
Симптомы и признаки
Основные признаки кифоза:
- сутулость;
- горбатость;
- боли в мышцах и спине;
- головокружение;шум в ушах;
- ребенок быстро устает.
Степень зависит от вида, причин и стадии кифоза. Болезнь классифицируют по нескольким категориям.
Кифоз 1 степени
- физиологический;
- патологический кифоз у детей.
Первый тип формируется до семи лет. Угол наклона позвоночного столба – от 15° до 30°. Изгибы помогают выдерживать нагрузки при передвижении в вертикальном положении.
Патологический кифоз – это искривление, которое нуждается в лечении. Есть четыре степени деформации:
- легкая степень (I) – искривление 30°;
- умеренная степень (II) – угол кривизны 31°- 50°;
- высокая степень (III) – до 60°;
- тяжелая степень (IV) – больше 70°.
На первой стадии заболевание незаметно. Жалобы на усталость, быструю утомляемость. Начало терапии на этом этапе позволяет полностью исправить кривизну.
Второй этап видно невооруженным глазом. Проявляется горб, грудная клетка «впадает», поясница прогибается.

Кифоз 2 степени
Кифоз 3 степени
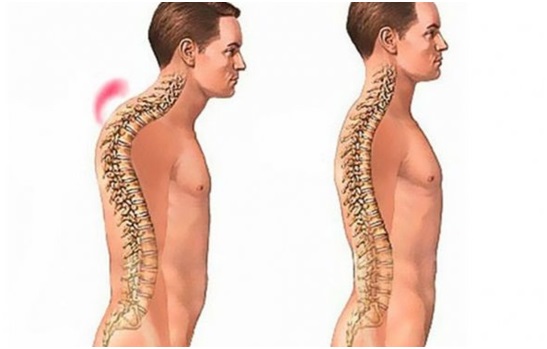
Самый опасный – гиперкифоз. Искривление проявляется большим горбом. Грудная клетка сжата. Начинаются проблемы с дыханием, работой сердечно-сосудистой системы. Диафрагма давит на желудок, вызывает нарушения пищеварения.
Кифоз грудного отдела вызывает нарушения кровообращения в мозге. Больной жалуется на головокружение, боль, шум в ушах.
Выделяют врожденную форму и приобретенную. Нарушения поражают разные участки позвоночника:
- Грудной кифоз. Искривлены позвонки в области диафрагмы. Ребенок жалуется на затруднение дыхания, проблемы со стулом, онемение конечностей, учащенный пульс, мурашки на коже.
- Поясничный кифоз. Поражает позвоночник в области поясницы. У больного немеют ноги, недержание мочи и кала. Ощущаются боли в пояснице, ягодицах, ногах.
По возрасту выделяют — младенческий кифоз (как осложнение рахита), детский, подростковый, юношеский кифоз.
Причины
Развитие деформаций позвоночника у детей зависит от разных факторов:
- Врожденный кифоз является следствием внутриутробных отклонений. Позвонки и межпозвоночные диски неправильно развиваются на стадии формирования. Позвоночник формируется на 7 – 8 неделе беременности. Если женщина болеет инфекционным или вирусным заболеванием, принимает тератогенные лекарственные препараты, возможна задержка развития.
- У малыша может быть генетическая предрасположенность к патологии позвоночника или специфическое строение позвонков.
- Приобретенная форма болезни может проявиться через ряд факторов и патологий. Самая распространенная – искривление в области грудной клетки.
Формирование грудного кифоза у ребенка связано с физиологическими, психологическими факторами, также от влияния посторонних воздействий (травмы, операции, образ жизни):
- Неправильная осанка и слабая мускулатура вокруг позвоночника. Встречается в подростковом возрасте, чаще у девочек. Нередко сопровождается сколиозом.
- Сидячий образ жизни. Во время занятий или игры за компьютером, школьники невольно сутулятся. Это ходит в привычку, постепенно хребет деформируется.
- Высокий рост может стать причиной «психологической сутулости». Дети стесняются того, что отличаются от остальных, поэтому хотят казаться ниже.
- Болезнь Шейермана-Мау в основном диагностируют у мальчиков в подростковом возрасте. Специалисты не пришли к единому выводу, что вызывает эту форму заболевания. Возможные причины – осложнение остеопороза, разрастание костной ткани позвонков.
- Паралитический грудной кифоз – это осложнение детского церебрального паралича, полиомиелита. Страдают дети в раннем возрасте. Мускулатура, которая удерживает спинной хребет, атрофируется.
- Посттравматическая сутулость характерна после травм спины. Разновидность этой патологии – послеоперационное деформирование. Развивается от неправильной фиксации позвоночного столба, несоблюдения пациентом режима и советов врачей.
- Рахитический синдром типичен при рахите. Эта болезнь поражает детей младше года. Причина – недостаток витамина Д, ограничение ребенка в прогулках на свежем воздухе, вредное питание.
к содержанию ↑
Диагностика
Начальные стадии кифоза обнаружить тяжело. Если ребенок жалуется на усталость, боли в спине или другие из указанных симптомов, его нужно показать специалисту.
Если визуально симптомы не заметны, врач проводит тест:
- Маленький пациент наклоняется вперед. В таком положении ярко выражено искривление;
- Невролог проверяет, нет ли защемления нервных окончаний. Внимательно прослушивают легкие. Затрудненное дыхание может быть причиной сжатой грудной клетки;
- После визуального осмотра ребенка направляют на рентген. На снимке отчетливо видны изменения позвонков.

Для подробного обследования врач назначает магнитно-резонансную томографию (МРТ) или компьютерную томографию.
Лечение
Лечение кифоза напрямую зависят от степени болезни. Ранние стадии можно исправить консервативными методами:
- Основа терапии подросткового кифоза – ЛФК (лечебная физическая культура). Комплекс лечебной физкультуры подбирают индивидуально каждому пациенту. Учитывают возраст, физическую подготовку, состояние здоровья, стадия болезни и локализацию искривления. Занятия непродолжительные, чтобы не перегружать организм. Занимаются через день, это позволяет мышцам отдохнуть. При выполнении упражнений не должно быть болевого синдрома.
- Благотворно влияют на организм плавание и велосипедный спорт. Укрепляются мышцы спины, выравнивается осанка, увеличивается выносливость. Эти виды спорта улучшают работу легких. Во время движения клетки насыщаются кислородом.
- В комплексе с гимнастикой полезно пройти курс лечебного массажа. С помощью этой процедуры снимают напряжение мышц. Налаживается кровоснабжение в зоне деформации. Правильный массаж расслабляет весь организм и снимает стресс. Во время массажа увеличивается приток крови, улучшаются обменные процессы.
Основные правила лечебного массажа при кифозе:
- плавные мягкие движения;
- не давить на зону деформации;
- перед процедурой нужно расслабить мышцы легкими поглаживаниями;
- противопоказана процедура во время менструации.
- Для выравнивания спины используют тракционную терапию – метод вытяжения. Назначают только в комплексе с другими процедурами. С помощью этого способа растягиваются спинные мышцы, увеличивается зазор между позвонками. Уменьшается давление на нервные окончания и кровеносные сосуды, поэтому проходит боль, нормализируется кровообращение. После процедуры больной носит корсет и выполняет укрепляющие упражнения.
- сухое вытяжение (больной лежит на наклонной поверхности, тело вытягивается под силой своего веса с использованием груза);
- подводное вытяжение (щадящий метод, так как вода поддерживает тело и расслабляет мускулатуру);
- пассивное вытяжение с помощью физических упражнений.
- Для поддержания правильной осанки и устранения болевого синдрома, ребенку подбирают специальный корсет.
- Мануальная терапия – это комплекс ручных приемов, направленных на коррекцию искривления позвоночника. Терапевты отдаляют поверхности позвонков друг от друга. Процедура проводится строго по методике, без резких движений, чтобы не повредить хребет и мышечную ткань.
Тяжелые стадии кифоза невозможно вылечить консервативными методами. При запущенной стадии врач вынужден назначить хирургическое вмешательство.
Показания к операции:
- сильные боли;
- прогрессирующее искривление хребта;
- осложнения функций внутренних органов.
Во время операции хирург устраняет деформацию и укрепляет позвоночник специальными системами (винты и соединительные стержни).
После хирургии больной проходит курс реабилитации. Назначают процедуру можно только в зрелом возрасте.
Осложнения
Кифоз позвоночника у детей важно своевременно диагностировать и лечить. Несвоевременная терапия и ее отсутствие вызывает ряд осложнений.
Первый сигнал – формируется горб. Ребенок ощущает боли при движении. Осложненное дыхание – причина кислородного голодания (гипоксии). Возможны неврологические расстройства (паралич ног).
Кифоз может стать причиной межпозвоночной грыжи. Тогда необходимо хирургическое вмешательство.
Вывод
Юношеский кифоз хорошо поддается лечению на ранних стадиях. При первых признаках — обследоваться у врача и начать процедуры. Лучшая терапия – это профилактика. Поэтому следует вести здоровый образ жизни, правильно питаться, регулярно посещать врачей.
Кифоз в юношеском возрасте – болезнь Шейермана-Мау
Фото с сайта keywordhouse.com
Второе название синдрома Шейермана – остеохондропатия. Появляется в детском возрасте, потом прогрессирует. Своевременная консервативная терапия позволяет остановить патологию и избежать операции.
Механизм развития болезни
Что такое болезнь Шейремана-Мау? Это искривление позвоночника, возникающее в период активного взросления организма. Особенность патологии – развитие кифоза в грудном отделе, в результате чего голова и шея сильно отклоняются вперед, появляется сутулость, а позднее – горб.
Точный патогенез неизвестен, но предполагается, что болезнь Шейермана появляется при врожденных дефектах костной и соединительной ткани и при воздействии провоцирующих факторов. Это приводит к развитию следующих изменений:
- уменьшение высоты передней части тел нескольких грудных позвонков, позвоночник изгибается вперед и появляется сутулость;
- стремясь компенсировать нарушения, утолщается связочный аппарат, что провоцирует припухлости и наросты;
- суставной диск частично вдавливается в тело позвонка, это приводит к изменению геометрии спины и ухудшению состояния при болезни Шейермана-Мау;
- при юношеском кифозе изменяется форма грудной клетки, в результате чего легкие и сердце сдавливаются, нарушается их работа.
Позднее состояние пациента ухудшается: по мере искривления диафрагма давит на органы брюшной полости. Это приводит к нарушению пищеварения, провоцирует одышку, постепенно появляются запоры.
Причины и факторы риска
Точной этиологии, которая провоцирует развитие заболевания, не установлено. Клиницисты выделяют триггерные факторы, под действием которых возникают нарушения в позвонках и может появиться юношеский кифоз. К таким относятся:
- Генетика– наблюдается отягощенная наследственность по нарушению осанки, из-за которой может возникнуть патология Шейермана-Мау.
- Остеопороз– это разрушение костной ткани, которое может появиться в раннем возрасте. При таком условии часто появляется юношеский кифоз в грудном отделе.
- Остеохондроз– иногда повреждаются не сами позвонки, а суставные диски. Это провоцирует ряд патологических изменений, под действием которых разрушается костная ткань. Подробнее про остеохондроз→
- Травмы позвонков– особо опасны компрессионные переломы. Это резкое вертикальное сдавливание, в результате чего костный элемент разрушается, позднее срастается уже в неправильной позиции.
- Трофические расстройства – из-за нарушений кровообращения ткани позвоночника становятся хрупкими, теряют эластичность. В результате при повреждениях или под нагрузкой появляется кифоз Шейермана-Мау.
- Гормональные сбои – одной из предполагаемых причин появления юношеского кифоза является переходный возраст, во время которого наблюдается неравномерный рост скелета и мышечной массы. Кости могут вырасти, но не набрать прочности.
- Отравления – на первом месте стоит курение и алкоголь. Никотин и спиртное могут спровоцировать множество болезней, одной из которых является патология Шейермана-Мау.
- Ожирение– избыточный вес негативно сказывается на опорно-двигательном аппарате, который носит на себе массу всего тела. Юношеский кифоз позвоночника – частое явление при таком состоянии.
- Мышечные спазмы – если мышцы, корректирующие осанку, находятся в длительном сокращении, это провоцирует ряд нарушений в позвоночнике. Синдром Шейермана-Мау появляется из-за кифоза в среднем и нижнем отделах спины.
- Склероз замыкательных пластинок – это костное утолщение по краям тел позвонков. Иногда такая патология идет «в букете» с юношеским горбом.
Для развития синдрома нужно, чтобы причинное условие воздействовало длительное время. Это способствует формированию патологических изменений, из-за которых деформируется костная ткань. Поэтому очень важно начать лечить заболевание Мау на ранних стадиях, пока геометрия твердых тканей сильно не нарушена, а часть повреждений еще обратима.
Дополнительные факторы риска, которые могут спровоцировать болезнь Шейермана:
- недоношенность, ранний родовой процесс;
- родовые травмы;
- длительные уроки с согнутой спиной;
- повреждения спины на физкультуре или во время домашней работы;
- раннее ожирение;
- акселерация;
- курение и алкоголь в раннем возрасте.
Причинные факторы могут спровоцировать не только юношеский кифоз, но и другие патологии. Если исключить их сразу, можно избежать множества тяжелых заболеваний.
Виды и симптомы
Обычно клинические проявления болезни позвоночника Шейермана-Мау возникают постепенно. На начальных этапах дети не предъявляют никаких жалоб, иногда появляется небольшой дискомфорт в спине. При движениях, наклонах и поворотах может отмечаться болезненность, скованность. Ребенок начинает сутулиться, позвоночник изгибается назад – формируется кифоз. В тяжелых случаях появляются выраженные симптомы, ограничивающие жизнь больного. Клиническая картина разнится в зависимости от стадии заболевания и уровня поражения.
Симптомы болезни Шейермана-Мау по стадиям
Под такой классификацией понимается постепенное прогрессирование юношеского кифоза и разрушение позвонков. На начальных этапах симптомы выражены слабо, со временем искривление ухудшается и приносит страдания больному.
Болезнь Шейермана подразумевает три стадии:
- Скрытая стадия юношеского кифоза – это бессимптомный период, который начинается в 8-10 лет. Для него характерно отсутствие жалоб, иногда появляется небольшая ноющая боль в позвоночнике, которая усиливается при физической нагрузке. При осмотре отмечается прямая спина в грудном отделе или сильный прогиб поясницы вперед.
- Ранняя стадия юношеского кифоза – от 15 до 20 лет. Симптомы усиливаются, искривление прогрессирует, отмечается болезненность, иногда появляются грыжи, немного укорачивается спина.
- Поздняя стадия юношеского кифоза– для нее характерен период от 20 до 25 лет. Виден горб, отмечается боль в позвоночнике и конечностях. Нарушена работа легких, сердца и органов пищеварения.
Симптомы болезни Шейермана-Мау по локализации
Юношеский кифоз может развиваться в двух отделах – в грудном отделе позвоночника или на границе с поясницей. Это классификация болезни по локализации, каждая форма сопровождается определенными симптомами.
Для грудной формы характерна следующая клиническая картина:
- боль между лопаток и ниже;
- скованность движений;
- кифоз в грудном отделе;
- онемение рук, судороги;
- нарушение дыхания, расстройства пищеварения.
Болезненность объясняется сдавливанием нервных корешков или спинного мозга. По ощущениям она колющая или давящая, иногда жгучего характера. Из-за нарушения формы тел позвонков ребенок не может распрямить спину, при движениях защемление усиливается. По мере прогрессирования горба возрастает давление на сосуды и нервы, идущие к мышцам и коже рук, в результате чего нарушается чувствительность, появляются судороги.
Болезнь Шейермана в грудопоясничной области проявляется:
- болезненностью в середине спины;
- нарушением подвижности позвоночника;
- поясничным лордозом;
- онемением нижних конечностей;
- расстройством работы внутренних органов.
При юношеском кифозе в пояснице вся симптоматика проявляется на уровне поражения. Особо опасно защемление нервного сплетения, образующее седалищный нерв – это провоцирует симптомы ишиаса.
К какому врачу обращаться при болезни Шейермана-Мау?
При подозрении на юношеский кифоз, следует обратиться к ортопеду. Врач этой специальности ведет больных с заболеваниями опорно-двигательного аппарата.
После осмотра доктор назначит дальнейшее обследование. Если наблюдаются признаки сдавливания спинного мозга и его ветвей, показана дополнительная консультация невролога. При поражении внутренних органов проходят кардиолога, терапевта, гастроэнтеролога.
Диагностика
Доказать юношеский кифоз и сделать окончательное заключение можно только после прохождения инструментального обследования. Для этого пациенту назначают:
- Рентген или КТ– показывают геометрию позвоночника, костные деформации. На компьютерную томографию направляют при неэффективности первого метода, для уточнения зоны поражения и при наличии осложнений.
- МРТ– более безопасный метод, который также показывает нарушение осанки, отражает состояние мягких тканей. Может определить предполагаемую причину и сопутствующие осложнения.
Иногда назначаются анализы крови и мочи для выявления осложнений болезни Шейермана-Мау, регулярные осмотры невролога. Для оценки работы сердца может быть проведена ЭКГ, состояние желудка покажет гастроскопия.
Лечение
Лечение синдрома Шейермана-Мау консервативное, нацеленное на восстановление осанки и выправление естественной формы спины. При регулярной терапии симптомы постепенно стихают, стабилизируется состояние пациента.
ЛФК при болезни Шейермана-Мау

Фото с сайта yazdorov-rostov.ru
Лечебная гимнастика при болезни Шейермана-Мау необходима для коррекции осанки, упражнения выполняются систематически. Классическая программа включает следующие комплексы:
- растягивание позвоночника под весом тела – выполняется на турнике;
- стоя на четвереньках – прогибается поясница вниз и запрокидывается голова назад, затем наоборот, вгибается поясница и опускается голова;
- лежа на животе – руки в замок за спиной, тянуть их, стремясь достать до пят, отрывая грудную клетку от пола;
- переворачиваемся на спину – колени прижимаем к груди, обхватываем руками, стремимся максимально расслабить поясницу;
- в этой же позиции – руки в стороны, лопатки прижимаем к полу, обе ноги сгибаем в коленях, голени параллельно полу. По очереди отводим таз и согнутые ноги вправо и влево.
На заметку: такой комплекс ЛФК при болезни Шейермана-Мау рекомендуется проводить ежедневно, каждый подход по 2-3 минуты. Нельзя делать упражнения при наличии болей – это только усугубит самочувствие и спровоцирует прогрессирование искривления.
Массаж при болезни Шейермана-Мау
При юношеской болезни Шейермана-Мау массаж нужен для расслабления мускулатуры и выправления осанки. Методика разминки следующая:
- поглаживание – вдоль позвоночника снизу вверх;
- растирание – поочередно круговые движения снизу вверх и наоборот;
- надавливания – массажист обеими руками делает резкие движения на центр позвоночника, частично используя массу тела;
- постукивания – ребрами ладоней по бокам от позвонков;
- заканчиваем процедуру растиранием и поглаживанием.
Массаж при болезни Шейермана-Мау должен проводиться постоянно, желательно ежедневно. При наличии дискомфорта разминка откладывается до восстановления самочувствия.
Корсет при болезни Шейермана-Мау
Для коррекции осанки показано ношение ортопедического корсета. Выбирать модель самостоятельно не рекомендуется, нужно обязательно проконсультироваться с врачом.
Подбирается корсет в зависимости от следующих факторов:
- возраст;
- пол;
- масса тела;
- вид заболевания.
При юношеском кифозе актуальны корсеты для выправления осанки, носить их придется несколько лет и регулярно показываться врачу. За период взросления ребенка сменяются модели в соответствии с возрастом.
Медикаменты при болезни Шейермана-Мау
Болезнь Шейермана лечится при помощи лекарств, но такая терапия по большей части симптоматическая. Она направлена на облегчение состояния пациента и возвращение подвижности спины.
Группы препаратов, которые показаны к применению:
- Анальгетики (Найз, Диклофенак) – назначают для обезболивания.
- Глюкортикостероиды (Преднизолон, Бетаметазон) – эти гормоны являются мощными обезболивающими, назначаются при неэффективности предыдущей группы лекарств.
- Седативные препараты (Циркулин, Глицин) – выписывают для снятия тревожности и нервного перенапряжения.
- Витамины – (В1, В6, В12) показаны для укрепления иммунитета и восстановления тканей.
- Препараты кальция (Кальцитонин, Кальций Д3)– восстанавливают костную ткань, являются хорошим дополнением к лечебной гимнастике.
Рекомендации по образу жизни при болезни Шейермана-Мау
Если выявлена юношеская болезнь Шейермана-Мау, рекомендуется соблюдать следующие правила:
- ограничить нагрузку на спину – запрещается поднимать более 5 кг, противопоказаны тяжелые виды спорта;
- подобрать ортопедический матрас и подушку – это предотвратит искривление и защемление нервов;
- следить за здоровьем – регулярно делать гимнастику и массаж, посещать врача, поддерживать осанку.
Осложнения
Исход болезни Шейермана-Мау зависит от возраста, в котором была выявлена патология, и от того, когда началась поддерживающая терапия. Если не лечить синдром, постепенно появятся следующие осложнения:
- необратимое нарушение осанки, развитие горба;
- потеря чувствительности в конечностях;
- легочная и сердечная недостаточность;
- постоянные расстройства кровообращения.
Профилактика
Основой профилактики болезни Шейермана-Мау является коррекция осанки, умеренные занятия спортом, своевременное посещение доктора. При подозрении на искривления проводится массаж, гимнастика, ношение корсета по показаниям врача. Исключение вредных привычек и ведение задорого образа жизни существенно снижает риск развития патологии.
Болезнь Шейермана-Мау начинает развиваться с 8 лет, первыми признаками является нарушение осанки в виде кифоза в грудном отделе или лордоза в пояснице. У патологии три стадии, последовательно сменяющие друг друга. На ранних этапах эффективна консервативная терапия. Корректировка образа жизни улучшает прогноз.
Автор: Денис Филин, врач,
специально для Vertebrolog.pro
Полезное видео про болезнь Шейермана-Мау
Список источников:
- Аврунин А.В. Формирование остеопоротических сдвигов в структуре костной ткани / А.С. Аврунин, Н.В. Корнилов, А.В. Суханов, В.Г. Емельянов. СПб.: Ольга, 1998 — 67 с.
- Калашникова Е.В. Моделирование деформации позвоночника типа болезни Шойермана-Мау в эксперименте /Е.В. Калашникова // Бюл. Сибирск. отд. РАМН. 1998. — № 3. — С. 19-23.
- Козырев Г.С. Центр тяжести человека в норме и при некоторых заболеваниях опорно-двигательного аппарата / Т.С. Козырев: Автореф. дис… д-ра биол. наук. — Харьков, 1962. — 25 с.
- A longitudinal study of congruent sagittal spinal alignment in an adult cohort / T. Kobayashi, Y. Atsuta, T. Matsuno [et al.]//Spine. — 2004. — Vol. 29. — P. 671-676.
В статье «Юношеский кифоз или болезнь Шейермана-Мау» использованы материалы:
http://www.dikul.net/wiki/kifoz-shejermana-mau/
http://www.krasotaimedicina.ru/diseases/traumatology/scheuermann
http://columna-vertebralis.ru/iskrivleniya-pozvonochnika/kifoz/yunosheskiy-kifoz.html
http://vertebrolog.pro/iskrivlenie-pozvonochnika/kifoz/bolezn-shejermana-mau.html