- от автора Jose
Что делать, если появилась деформация Хаглунда?
Деформация Хаглунда: причины и диагностика
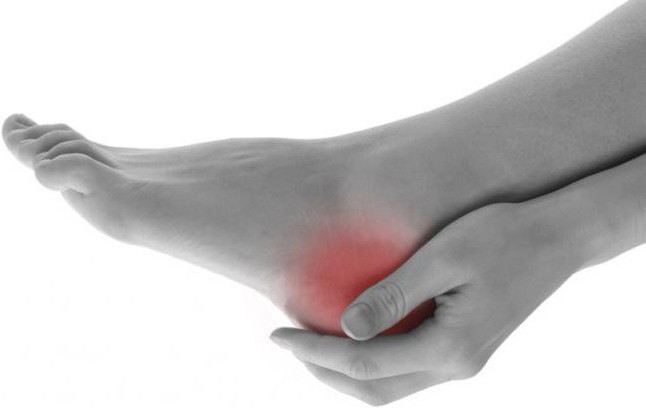
Нарост на пяточной кости, который располагается выше ахиллова сухожилия, назван в честь ученого, который открыл и впервые описал данное заболевание. Оно именуется так: деформация Хаглунда. Это весьма распространенная патология. Она является одной из причин болевых ощущений в задней части пяточной кости. Распознать данный недуг достаточно сложно. Симптомы и клиническая картина очень похожи на ревматоидный артрит и бурсит ахиллова сухожилия. Именно поэтому порой бывает сложно правильно поставить диагноз и назначить соответствующее лечение.
Описание заболевания
Для того чтобы понять, какая патология получила название «деформация Хаглунда», необходимо разобраться в предназначении пяточной кости в организме человека.
Это самая крупная кость в стопе. К ней прикреплено одно из сильных сухожилий – ахиллово. Его работа заключается в сгибании подошвы стопы. То есть человек прыгает, бегает, ходит на пальчиках именно благодаря ему. Для свободного скольжения сухожилия над пяточной костью предусмотрена заднепяточная слизистая сумка. Именно так устроена нога человека.
При интенсивном воздействии на это сухожилие слизистая сумка воспаляется. В результате защитой реакции организма начинает формироваться патологический хрящ. Процесс этот длится годами. Хрящ чаще всего обрастает остроконечными шипами. В результате воздействия на ахиллово сухожилие и постоянно нарастающего давления на сумку воспаление усиливается. Вместе с этим увеличиваются отек и боль. Достаточно наглядно демонстрируют, как развивается деформация Хаглунда, фото, приведенные в статье.
Так как патологический процесс занимает не один месяц, и на начальных стадиях отсутствуют какие-либо болевые ощущения, заметить небольшую шишку трудно. Как правило, пока не возникает дискомфорт, никто не беспокоится о наросте. К сожалению, при запущенной патологии очень трудно от нее избавиться. Именно поэтому важно вовремя обратиться к специалисту для диагностики.
Причины заболевания
На сегодняшний день ни один ученый не может с полной уверенностью сказать, почему возникает деформация Хаглунда. Большинство специалистов считает, что заболевание имеет генетическую предрасположенность. И практически все уверены, что на причину возникновения влияют определенные факторы.
Источники, приводящие к развитию заболевания:
- сильно завышенный свод стопы;
- косолапость;
- преобладание в гардеробе обуви с высокими задниками;
- плоскостопие;
- ношение тесной обуви.
Симптомы заболевания
Признаки недуга главным образом зависят от дискомфорта и степени воспалительных процессов. Врачи рекомендуют внимательно ознакомиться, какими проявлениями сигнализирует о себе деформация Хаглунда.
Симптомы, характерные для патологии:
- Самым первым признаком заболевания является визуальное увеличение пятки.
- Из-за постоянных воспалительных процессов, происходящих вокруг нароста, ощущается дискомфорт, наблюдается покраснение.
- Иногда хорошо заметно изменение цвета кожных покровов.
- Трение нароста может спровоцировать отек. Нередко появляется водяной пузырь на задней поверхности пятки.
- Сам нарост не всегда хрящеобразный. Он может быть как твердым, так и мягким на ощупь.
Трение и давление на суставную сумку приводят к периодическим воспалениям в данной зоне. Однако этот процесс не всегда может привести к формированию нароста. Иногда он становится причиной возникновения ретрокальканеального бурсита.
Диагностика патологии
Важно своевременно выявить, что в пяточной области развивается деформация Хаглунда. Поэтому при обнаружении вышеописанных симптомов следует, не тратя времени, обратиться к врачу.
Для постановки диагноза предпринимают следующие исследования:
- Рентген. Его назначают в первую очередь. Он позволяет определить нарост. Кроме того, дает представление о структуре данного образования. При помощи рентгена можно определить, отличается ли нарост костными тканями.
- МРТ. Если рентген показал, что в наросте отсутствует костная составляющая, необходимо определить состояние слизистой сумки, ахиллова сухожилия и мягких тканей стопы. Продиагностировать это можно с помощью магнитно-резонансной томографии.
Несвоевременное выявление заболевания способно привести к серьезным последствиям. Ахиллово сухожилие в любое время может разорваться. Такая ситуация нередко происходит даже при отсутствии сильной физической нагрузки. Данное осложнение продиктовано постоянным воздействием нароста на сухожилие.
Устранение проблемы
Если поставлен диагноз «деформация Хаглунда», как лечить данную патологию?
По своей специфике воздействия на недуг методы борьбы с ним разделяются на два вида:
- консервативная терапия;
- хирургическое вмешательство.
Лечение выбирают исходя из степени запущенности заболевания. Чаще всего изначально предлагают консервативный метод терапии. И только в том случае, если он не помогает, прибегают к хирургическому вмешательству.
Методика консервативного лечения
В большинстве случаев пациенты обращаются к врачу с острым воспалительным процессом в пяточной зоне. Это один из основных симптомов, которым проявляется деформация Хаглунда. Лечение в такой ситуации начинается с устранения воспалительного процесса.
Для борьбы с недугом специалисты рекомендуют следующие мероприятия:
- Воспользуйтесь удобной обувью. Когда воспаление достигает пика активности, нельзя надевать кроссовки или мокасины с закрытыми задниками. Лучше всего для этого подойдут шлепки или сандалии.
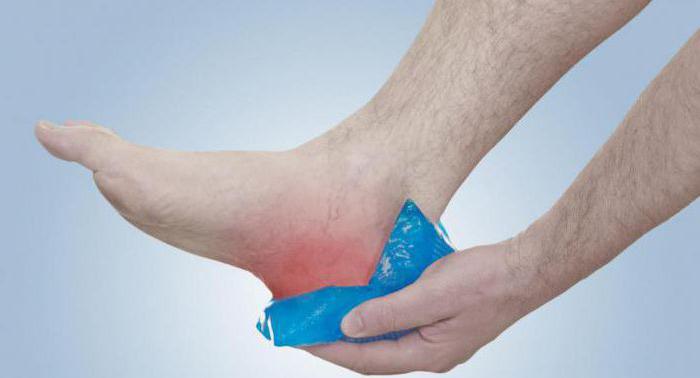
- Применение ледяных компрессов. Чтобы отечность не распространялась, рекомендуется приложить к шишке холодную грелку.
- Назначение противовоспалительных местных средств. Для снятия болевых ощущений рекомендуется воспользоваться болеутоляющими. Лучше использовать мази «Траумель», «Вольтарен», «Долобене».
- Употребление НПВП. Для быстрого эффекта врач назначит определенные таблетки. При сильнейшем дискомфорте могут быть рекомендованы инъекции. Как правило, показаны следующие лекарства «Найз», «Нурофен», «Кетонал».
- Назначение физиотерапевтических мероприятий. Врач может порекомендовать такие процедуры: ударно-волновая терапия, лазеротерапия, магнитотерапия.
- Использование ортеза голеностопного сустава. Он позволяет снизить нагрузку на сухожилие.

Строгое выполнение данных рекомендаций в большинстве случаев дает положительные результаты. Болезнь отступает.
Методика хирургического лечения
К сожалению, не во всех случаях консервативная терапия оказывается эффективна в борьбе с таким недугом, как деформация Хаглунда. Операция остается единственным методом улучшить состояние.
В зависимости от степени и формы деформации врач подбирает наиболее эффективный вид хирургического вмешательства.
Суть операции заключается в удалении костного нароста. Это ослабляет давление на ахиллово сухожилие и слизистую сумку. Если нарост сопровождается сильными болями, отеком и воспалением, то приходится иссекать более обширные участки. Вместе с наростом удаляют слизистую сумку. Если этого не сделать, то болевые ощущения останутся.
Различают три основных вида хирургического вмешательства:
- открытый метод;
- эндоскопический способ;
- корригирующий метод остеотомии пяточной кости.
Послеоперационный период
В большинстве случаев больные после хирургического вмешательства способны самостоятельно передвигаться. Но при этом им необходимо слегка уменьшить нагрузку.

Сразу после операции назначают:
- Медикаментозные препараты. Рекомендуют антибиотики, обезболивающие и противовоспалительные лекарства.
- Перевязки. Их проводят до полного заживления раны.
- Физиопроцедуры. Для уменьшения отека и болевого синдрома назначается курс лазеро- или магнитотерапии.
Реабилитация пациента при первом методе хирургического вмешательства проводится 5 недель, при других операциях – в течение трех месяцев.
Деформация Хаглунда: лечение народными средствами
Если шишку заметили на ранних стадиях, то на помощь может прийти нетрадиционная медицина. Существует множество прекрасных способов по избавлению от деформации Хаглунда.
Лечение народными методами может базироваться на подручных средствах:
- Йод способен снять воспаление и боль. Можно им мазать шишку. Отличные результаты обеспечит добавление йода в компресс.
- Прекрасный эффект даст следующий метод. Изначально намазывают шишку измельченным хозяйственным мылом. Затем, обмыв кожу, наносят на нее йодную сетку.
- Вместо мыла можно натереть шишку камфорным маслом. После этого так же, как и в предыдущем случае, наносят сетку из йода.
Целители рекомендуют еще несколько действенных мероприятий, после которых отступает деформация Хаглунда.
Народные средства, способные отлично бороться с патологией:
- На помощь может прийти обычный столовый картофель. Его нужно почистить и отварить кожуру. В полученном отваре рекомендуется парить ноги. Подливайте воду по мере остывания. Это наиболее доступный и эффективный метод лечения, который можно неограниченно проводить.
- Полезные свойства прополиса трудно переоценить. Он обладает обезболивающими и антибактериальными качествами. Вам понадобится небольшой шарик прополиса. Его хорошо разминают в руке. Затем натирают шишку. Проводить такую процедуру необходимо ежедневно. Вместо чистого прополиса можно использовать его спиртовую настойку.
- Рекомендованы компрессы, в которые входят: 1 часть лимона, 1 часть йода и «Аспирин» (2 таблетки). Компресс прикладывается ежедневно в течение 3 суток. Затем следует сделать небольшой перерыв (на несколько дней) и снова возобновить лечение.

В совокупности с вышеизложенными средствами необходимо обильное питье. Подойдут настои на березовых почках, бруснике или толокнянке.
Профилактика
Чтобы избежать неприятного заболевания, стоит соблюдать несколько важных рекомендаций и предостережений:
- Откажитесь от твердых задников на обуви.
- Для людей с плоскостопием рекомендовано постоянное ношение специальной стельки с супинатором. Лучше всего, если она будет изготовлена под анатомию вашей ноги.
- Если у вас высокий свод стопы, то категорически запрещается носить обувь на сплошной подошве.
- Любителям активного спорта необходимо отказаться от хождения на пятках. Неприемлем бег по твердым покрытиям.
Следите за состоянием ваших ног и отдавайте предпочтение удобной обуви. Ведь здоровье значительно ценнее, чем красота.
Деформация хаглунда
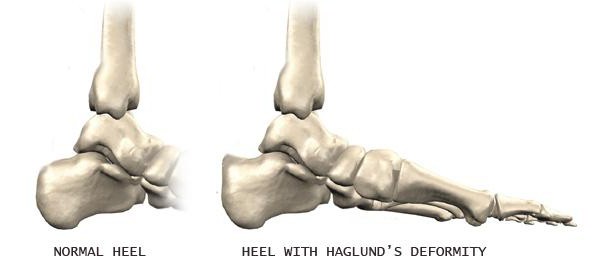
Болезнь Хаглунда характеризуется наростом на пятке, который локализуется выше ахиллова сухожилия. Название патология получила в честь шведского ортопеда Патрика Хаглунда, который в 1928 году впервые исследовал пяточный экзостоз.
Деформация Хаглунда достаточно распространенный патологический процесс с болями в заднем участке пяточной кости. Симптоматика имеет схожесть с ревматоидным артритом, бурситом ахиллова сухожилия. При диагностических мероприятиях доктора внимательно изучают результаты снимков и анализов, ставят точное заключение, после чего назначают грамотную терапию.
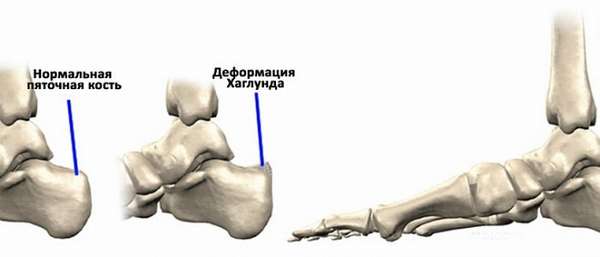
Анатомия и причины появления деформации
С уроков анатомии известно строение заднего отдела ступни. Стопа имеет:
- пяточную кость;
- ахиллово сухожилие, которое прикреплено к костному фрагменту;
- мягкотканый мешочек (бурса).
Жидкостная сумка расположена между костью и сухожилием. Она отвечает за гладкое скольжение без препятствий.
Как только на пяте образуется нарост, доктора не исключают развитие бурсита, при котором активизирует воздействие на пяту воспалительный процесс. Происходит раздражение мягких тканевых зон, находящихся рядом с бугорком.
Болезнь Хаглунда развивается по ряду причин. Среди наиболее распространенных факторов доктора считают:
- Анатомическую особенность – высокий свод стопы. У многих пациентов деформация провоцирует проявление симптомов заболевания пятки. Костный фрагмент стопы имеет наклон назад, при этом сухожилие больше трется об бугор ступни. Со временем здоровая пята изменяется в размерах, приобретая характерные признаки синдрома Хаглунда. Происходит патология на фоне постоянного раздражения в зоне задней стороны пяточной кости, воспаления в синовиальной сумке, сухожилии.
- Не исключают причину развития недуга — ригидность Ахилла, при котором сухожилие сильно трется об бугор пяты. Его эластичность, не выполняя полного функционала, уменьшает давление на бурсу.
- Наличие у пациента плосковальгусного изменения ступни, варуса пяточной кости. Патологии способны деформировать биомеханику ступни, увеличивая давление на кость пяты ахилловым сухожилием. На фоне процесса кость становится больше, проявляются воспалительные патологии, образуется нарост.
Болезнь Хаглунда имеет простое происхождение. Постоянное трение ахиллова сухожилия образует воспалительный процесс бурсы. Недуг может бессимптомно протекать несколько месяцев, медленно формируя хрящевой бугорок на пяте.
Важно знать, что появление хряща является защитной реакцией на раздражение. Организм защищается от раздражителей, улучшая биомеханику, но делает это медленней обычного, что и приводит к появлению наростов. Сначала образования могут быть незаметными. Спустя время они являются провокаторами боли, эстетического и психологического дискомфорта.
Исследуя патологический процесс, специалистами доказано, что основными причинами заболевания у людей без анатомических изменений стоп является:
- лишний вес, ожирение;
- деятельность, которая требует длительного пребывания в положении стоя;
- неудобная обувь.
Не исключают версию развития болезни – наследственность. По статистике многие дети, родители которых имели болезнь Хаглунда, со временем являются пациентами с данным диагнозом.
Симптомы
Болезнь Хаглунда выражает симптомы в зависимости от тяжести и степени патологических процессов. Для пациентов с деформациями стоп доктора рекомендуют проводить профилактические обследования, чтобы выявить экзостоз пяточной кости на ранних этапах развития. Основными клиническими проявлениями являются:
- Визуальные изменения пятки, она значительно увеличивается в размерах.
- Воспаления, возле появившегося нароста, провоцируют покраснения кожных покровов.
- На красных участках кожи могут появляться посинения.
- Постоянные трения являются провокаторами отека.
- На заднем участке пяты появляется водяной пузырь.
- Нарост может не иметь образованного хряща. Часто он бывает мягким при пальпации.
Продолжительное давление на суставную сумку развивает воспаление данного сегмента. Воспалительные процессы не всегда способствуют образованию наростов, иногда они становятся основной причиной появления ретрокальканеального бурсита.
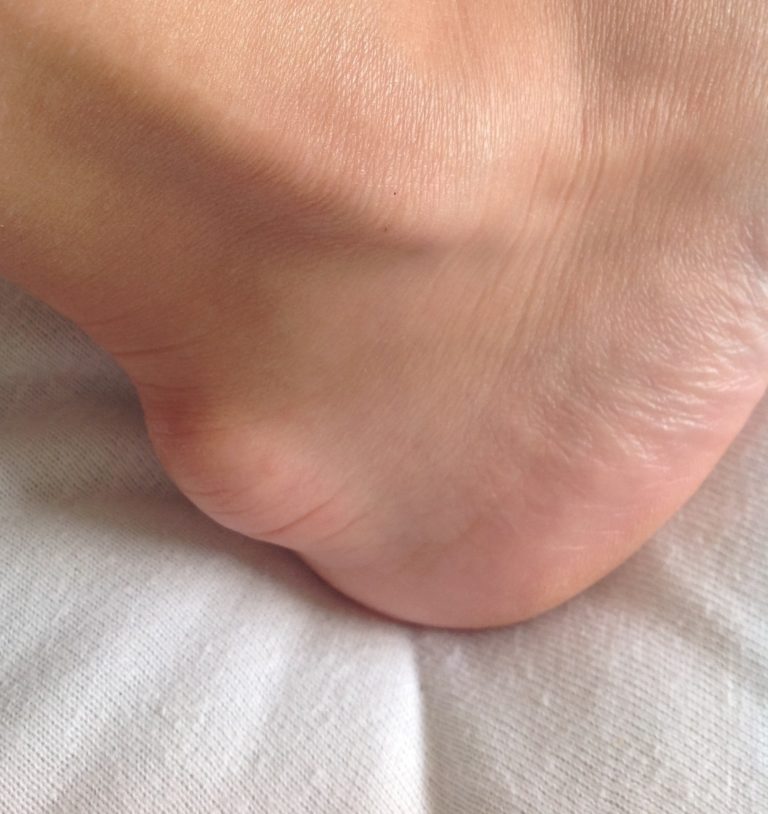
Лечение
При диагнозе деформация Хаглунда доктора рекомендуют комплексные меры терапии. Лечение предусматривает консервативные методики. В тяжелых и запущенных случаях не исключают хирургические манипуляции. Если пациент обратился к врачу на ранних стадиях развития болезни, практикуют способы купирования симптоматики народными средствами.
Терапия зависит от тяжести заболевания, анатомических особенностей ступни, возраста пациента. Важно выполнять все назначения доктора, своевременно проводить манипуляции, следовать советам опытных специалистов.
Консервативное
По статистике большая часть пациентов приходят к доктору во время острого воспаления на пяточном сегменте. Воспалительный процесс является основным клиническим признаком синдрома Хаглунда. Терапия в данной ситуации направлена на избавление от воспаления. Доктора советуют:
- Подобрать удобную обувку, чтобы минимизировать сильное трение свода пяточной зоны.
- При активизации воспаления запрещено носить обувь с закрытыми задниками. Лучше приобрести удобные шлепанцы, сандалии.
- Рекомендуют применять ледяные компрессы. Они помогают купировать острую боль, избавляют от активизации воспаления, снимают отечность. Компрессы разрешено прикладывать на 10-15 минут до 5 раз в день. Для манипуляции практичней всего использовать кубики льда, обмотав их тканевым отрезом. Можно прикладывать бутылку с холодной водой, делать компрессы смоченной в холодной жидкости тканью. Процедура не должна вызывать усиливающих болевых атак, пощипывания, раздражения.
- Сильные приступы боли купируют употреблением обезболивающих препаратов. В данном случае советуют использовать болеутоляющие мази, заслужившие доверие многих пациентов. Назначают Траумель, Долобене, Вольтарен.
- Тяжелое протекание патологии требует назначения инъекций.
При комплексном лечении специалисты практикуют физиотерапевтические манипуляции. Доктора направляют пациентов на ударно-волновые процедуры, лазеротерапию, магнитотерапию.
Снижает нагрузку на сухожилие ортез голеностопного сустава. При его применении с иными способами терапии заболевание отступает за короткий период времени.
Народное
Нетрадиционные методики народной медицины используются издавна. Эффективны они на ранних этапах образования бугорка.
Наши предки передавали поколениями знания, избавляющие от деформации ступни. Современная медицина пользуется советами известных знахарей. Важно перед манипуляцией проконсультироваться с доктором, и понимать, что только народные средства не всегда могут самостоятельно побороть патологию, их применяют в комплексе с медикаментами, физиотерапией.
Для лечения образовавшейся шишки используют йод. Средством можно мазать нарост. Эффективно избавляет от новообразования в первые дни компресс с добавлением раствора. Он снимает болевые приступы, не дает развиваться воспалению. Для манипуляции бугорок изначально намазывают хозяйственным мылом. После пораженный участок промывают теплой водой, насухо вытирают и рисуют йодную сетку. Такую же процедуру можно провести, заменив мыло камфорным маслом.
При выявлении шишки можно использовать картофель, который эффективно воздействует на образовавшиеся наросты. Часто применяют сырой овощ, натерев его на терке, делают компресс кашицей. Еще один вариант применения картофеля:
- овощ очищают от кожуры;
- кожуру отваривают 15-20 минут;
- в отваре советуют парить ноги перед сном.
Проводя процедуру надо помнить о мерах осторожности. Вода должна быть не выше 40 градусов. Как только она остывает, можно подливать горячий отвар, продолжая манипуляцию до 15 минут. Запрещено парить ноги при повышении температуры тела, плохом самочувствии.
Наблюдая на стопе новообразования надо вспомнить о целебных свойствах прополиса. Средство имеет антибактериальное, обезболивающее действие на пораженный участок стопы. Небольшой шарик прополиса разминают в руке до мягкой консистенции и натирают им пострадавшую пяту. Процедура эффективна при систематическом выполнении 1 раз в день не меньше двух недель.
Советуют делать компрессы. Для их приготовления понадобится:
- 0,5 лимона;
- 25 капель йода;
- 2 таблетки аспирина.
Аспирин растирают, добавляют сок лимона до образования однородной кашицы, после додают йод. Смесь накладывают на поврежденную зону, покрывая пленкой. Далее компресс фиксируют бинтом и держат 20-30 минут. Для результативности проводят манипуляцию три дня подряд 1 раз в сутки. После 2-3 дней перерыва процедуру можно повторить.

Открытое оперативное вмешательство
Операция проводится в случае неэффективности консервативного лечения. Хирургическая процедура заключается в удалении части пяточной кости. Перед манипуляцией пациенту вводят общий наркоз. Доктор долотом или пилой отсекает поврежденный сегмент костной ткани, которая провоцирует симптомы недуга. Обязательно удаляется воспаленная синовиальная сумка, чтобы патология не возобновила воздействие на пяту.
После операции с открытым доступом возможна высокая чувствительность послеоперационного рубца. Кожа имеет неэстетический вид, что часто вызывает психологические переживания у больного. Еще одним негативным следствием операции является долгий период реабилитации, при котором пациент не может иметь чувство комфорта в обуви с закрытым задиком.
Важно знать серьезные последствия хирургического вмешательства. Доктора при тяжелом протекании недуга запущенной формы не исключают повреждения ахиллова сухожилия, перелома пяточной кости.
По статистике каждый третий пострадавший сталкивается с длительными заживлениями образовавшейся раны. Часто прооперированный сегмент склонен к нагноениям. Иногда швы способны расходиться.
Обычно швы снимаются через десять дней. Если появляются осложнения, избавляют пациента от швов не быстрее, нежели через 14-16 дней. В современной хирургии часто используют материал, который по истечению 10 дней сам рассасывается. В данном случае снимать швы не потребуется.
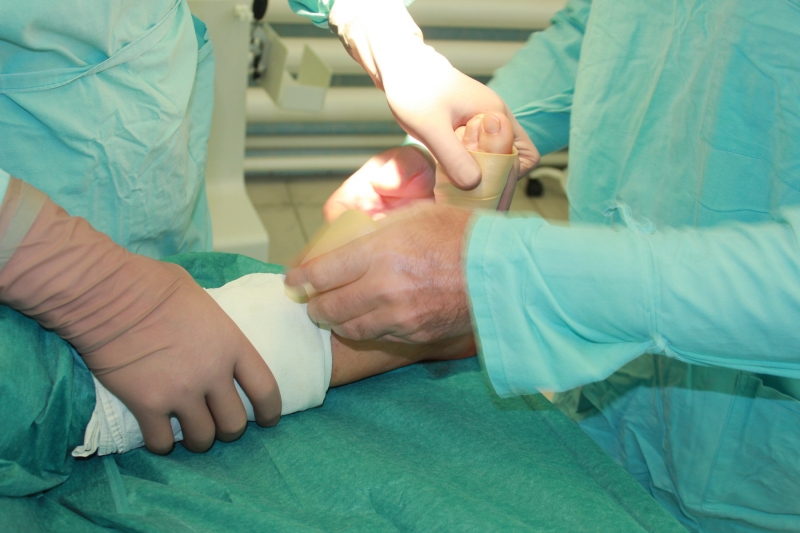
Эндоскопическое
Менее опасна для пациента малоинвазивная процедура. При эндоскопии образуется небольшая раневая зона, которая быстро заживает. Пациент за короткий период времени восстанавливает пораженный сегмент и приступает к нормальной трудовой деятельности. Эндоскопическое вмешательство часто применяют для профессиональных спортсменов, которые вынуждены за короткий период времени вернуться к занятиям и соревнованиям.
Манипуляцию проводят под местным или общим наркозом. Больного располагают на операционном столе в позицию на живот, чтобы пята была в распоряжении докторов. Ступня обязательно фиксируется. Ее положение должно быть в умеренно согнутом состоянии подошвы.
Доктор маркером отмечает на кожном участке проекцию ахиллова сухожилия, пяточной стопы, медиальный и латеральный порт. Сзади пятки делает отверстие троакаром. Операция проводится с использованием артоскопа. По медиальному порту проводится шейвер. Его насадка помогает устранить бурсу. После удаления улучшается обзор костных тканей. Доктора визуально изучают пяту, убирая фиброзные наросты, надкостницу.
Операция проводится быстро и крайне осторожно. Резектор расположен в сторону пяты, чтобы при вынужденном неосторожном движении не травмировать ахиллово сухожилие. Поверхность костного сегмента мягкая, что позволяет провести процедуру удаления образований без сложностей и нежелательных последствий. После удаления край кости закругляют, заглаживают.
Доктора после операционного вмешательства следят, чтобы в поврежденном месте не осталась костная стружка, которая способна вызывать воспалительный процесс. Операционное поле тщательно промывается специальными растворами.
Диагностика деформации Хаглунда
Задача доктора своевременно выявить развитие патологического процесса. Чтобы диагностика была точной, применяются мероприятия:
- Рентген. Это первая процедура, без которой доктор не может прогнозировать верный диагноз и назначать грамотное лечение. Фото рентгена позволяют изучить структуру новообразования.
- МРТ. Назначается в случае, если рентгенография подтвердила отсутствие в бугорке костной составляющей. Процедура помогает изучить слизистую сумки, показывает состояние мягких тканей ступни, ахиллова сухожилия.
Дополнительно назначают магнитно-резонансную томографию. По результатам исследований доктора диагностируют степень, форму, тяжесть патологии.
Реабилитация
В послеоперационный период пациенты чаще всего передвигаются самостоятельно. Доктора настоятельно рекомендуют минимизировать нагрузку на поврежденную пятку. Иногда советуют пользоваться костылями.
Специалисты обязательно назначают антибактериальную терапию, прописывают обезболивающие медикаментозные препараты. Ежедневно делают перевязки и направляют пациентов на физиотерапевтические процедуры для быстрого восстановления кожных покровов. При открытом операционном вмешательстве период реабилитации длится дольше трех месяцев. Эндоскопия требует восстановления в течение 5 недель.
Профилактика
Профилактические мероприятия зависят от предрасполагающих для развития патологии факторов. При наличии плоскостопия ортопеды советуют носить ортопедические стельки. Когда у человека высокий свод, следует отказаться от обуви на шпильках. Женщинам советуют подбирать обувку с каблуком не выше 4 сантиметров. При неправильной анатомии кости голени советуют не игнорировать хирургическую пластику.
Когда воспалительный процесс не провоцирует дискомфорта, болевых приступов, можно практиковать народные методики по уходу за кожными зонами стопы. Советуют проводить косметические процедуры для удаления загрубелой кожи в домашних условиях или же салонах красоты. При первых непонятных симптомах следует обязательно посетить доктора, во избежание развития сложных заболеваний с нежелательными осложнениями.
Болезнь Хаглунда

- Причины
- Симптомы
- Лечение
- Самое важное
- Видео по теме
Деформация Хаглунда представляет собой поражение пяточной кости в задней части, когда выше прикрепления ахиллова сухожилия появляется нарост – остеофит. Этот вид патологии вместе с бурситом и ревматоидным артритом является одним из самых распространенных видов заболевания и требует преимущественно хирургического лечения. Встречается преимущественно у взрослых старше тридцати лет, у детей диагностируется редко.
Причины
Болезнь Хаглунда является приобретенной патологией. Возникновение патологического отростка пяточной кости связано со следующими причинами:
- высокий свод стопы – эта анатомическая особенность у некоторых людей способствует развитию деформации Хаглунда, поскольку в данном случае изменена нормальная анатомия стопы. Пяточная кость наклонена назад и ахиллово сухожилие гораздо больше трется об пяточный бугор. Незаметно для пациента ранее нормальная пятка начинает приобретать характерные черты для деформации Хаглунда и увеличивается в размерах. Следствием этого становится постоянное раздражение задней стороны пяточной кости, воспалительный процесс в синовиальной сумке и сухожилии;
- ригидность ахилла также усиливает частоту появления случаев деформации Хаглунда, поскольку сухожилие намного сильнее обычного трется об пяточный бугор, а его эластичность способствует уменьшению давления на бурсу;
- плосковальгусная деформация стопы и варус пяточной кости – наличие у пациента таких дефектов способствует изменению биомеханики стопы, увеличению давления на пяточную кость ахилловым сухожилием, вследствие чего кость увеличивается в размерах, воспаляется и на ней появляется нарост.
Патогенез заболевания достаточно прост. При постоянном трении ахиллового сухожилия развивается воспаление бурсы. Ситуация может развиваться в течение нескольких месяцев, в течение которых медленно формируется хрящевой нарост на пяточном бугре.
В результате давления на синовиальную сумку и ахиллово сухожилие у человека все больше усиливается воспалительная реакция. При этом увеличивается отечность пятки, появляется болезненность, покраснение. В зоне пятки ощущается повышенная температура.
Долгое время пациенты могут не обращать внимания на небольшой нарост, пока он не приносит резко болезненных симптомов. Обычно на этом этапе консервативное лечение уже не помогает, поэтому врачи советуют, как можно раньше обращать внимание на появление подобных наростов и своевременно устранять их.
Симптомы
Деформация Хаглунда долгое время протекает без каких-либо видимых изменений со стороны нижней конечности. Первые проявления патологии не беспокоят пациентов, поскольку негативные изменения со стороны пятки развиваются довольно медленно. Иногда синдром Хаглунда может представлять из себя лишь патологический экзостоз и не более того, даже не нарушая функцию стопы.
При развитии воспалительного процесса симптоматика становится более явной и приносит пациентам множество неприятных ощущений. Поначалу боли появляются только тогда, когда человек начинает ходьбу, но вскоре визуализируются патологические изменения со стороны пятки.
Косточка на пятке распухает, краснеет, прикосновение становится сильно болезненным. Присоединяется воспаление синовиальной сумки, которое может перерасти даже в гнойный бурсит. Нога отекает, трудно носить обувь. Боль становится постоянной – при ходьбе и в состоянии покоя. Появиться болезнь Хаглунда может как на одной ноге, так и на обеих.
Лечение
Лечение патологии возможно как консервативными, так и оперативными методами. Выбор методики во многом зависит от стадии, на которой больной обратился к врачу. При выраженном воспалительном процессе консервативные методики неэффективны, приходится прибегать к операции, а вот на раннем этапе многие пациенты успешно останавливают патологический процесс при помощи народных методов лечения.
Консервативное
Консервативное лечение может справиться исключительно с незначительными по объему деформациями. Лечение деформации Хаглунда включает в себя в первую очередь превентивные меры:
- ношение специальной обуви с мягких задником или вовсе без него, чтобы не натиралась пятка;
- применение при воспалении нестероидных противовоспалительных препаратов – Вольтарен, Долобене, Траумель;
- использование обезболивающих средств – Нурофен, Найз, Кеторол;
- при повышенной нагрузке применение ортеза;
- прикладывание льда каждые полчаса после физической нагрузки, если наблюдается усиление боли и отечности в пятке;
- проведение физиотерапевтического лечения – лазеротерапия, ударно-волновое лечение, магнитотерапия, массаж.
Выраженные деформации лечению плохо поддаются. В данном случае консервативные методы терапии малоэффективны и врачи предлагают пациентам лечение оперативным путем. Операция может быть проведена двумя способами – при помощи классического оперативного доступа или эндоскопическим путем.
Народное
Заболевание Хаглунда на раннем этапе можно лечить народными средствами. Судить об эффекте лечения можно через несколько месяцев, если же положительной динамики не наблюдается, необходимо обратиться к доктору.
Ножные ванны помогут снять болезненность и будут профилактикой развития воспаления.
Среди рецептов народного лечения заболевания отметим наиболее эффективные:
- ножные ванны с солью, в которые необходимо добавить несколько капель йода, ромашковый настой и 200 г хвои, только свежей, и залить все это пятью литрами горячей воды. Время ванночек – 20 минут;
- компрессы – на область деформации необходимо прикладывать компресс из тертого чеснока или редьки. Жидкую массу выкладывают на марлю и приматывают компресс к ноге, утепляя пищевой пленкой. Подобные компрессы можно делать из меда и спирта в равных пропорциях, из капустных тертых листьев и капустного сока с цветками сирени. Прикладывать массу необходимо на всю ночь;
- болезненное место на пятке можно смазывать свиным жиром, можжевеловым маслом, розмарином или эвкалиптом;
- настой прополиса с маслом, приготовленным в пропорции один к семи, необходимо принимать внутрь по одной ложке до приема пищи в течение двух недель;
- йодная сеточка – эффективное средство с целью профилактики воспаления, наносить необходимо каждый вечер в течение десяти дней;
- сырой картофель – применяется в виде аппликаций. Необходимо натереть одну крупную или две средних картофелины и выложить массу на бинт или марлевую повязку и примотать к пятке сзади, сверху утеплив пищевой пленкой. Выдерживают компресс целую ночь, делая аппликации две недели;
- помогает и рецепт с черносливом – необходимо разварить небольшое количество крупных плодов чернослива, чтобы они стали очень мягкими, после чего разрезать плоды надвое и внутренними частями прикладывать чернослив к пятке в месте боли.
Открытое оперативное вмешательство
Техника проведения открытого вмешательства состоит в удалении части пяточной кости. Проводится обычно под общим наркозом. Преимущественно это задневерхний отдел. И также возможно проведение остеотомии пятки. При проведении операции преимущественно используется боковой и задний доступы. Послойно разрезаются мягкие ткани, и врачи получают доступ к пяточной кости, где четко просматривается пяточный бугор.
При помощи долота или пилы отсекается разросшаяся часть кости, которая и провоцировала симптоматику заболевания. При проведении оперативного вмешательства обязательным элементом операции является удаление синовиальной сумки. Обычно воспаление бурсы – типичный симптом деформации Хаглунда, поэтому оставлять воспаленную синовиальную сумку не представляется возможным – она снова станет причиной появления болей.
Негативными следствиями оперативного вмешательства открытым доступом является высокая чувствительность послеоперационного рубца и неэстетичность кожи в области проведения операции. Различным по времени бывает и период восстановления – некоторые пациенты еще долго не могут чувствовать себя комфортно в обуви, хотя срок больничного истек.
При неадекватной резекции может развиться тугоподвижность ахилла и проблемы со сгибанием стопы. У каждого третьего пациента возникают проблемы с заращением послеоперационной раны, нагнаиваются или расходятся швы.
После операции пациенты могут передвигаться самостоятельно, ограничивать нагрузку нужно лишь на прооперированную конечность. Иногда могут потребоваться костыли, если самостоятельное передвижение приносит дискомфорт. В период после операции назначаются антибактериальные средства и обезболивающие препараты. Перевязки делаются до полного заживления раневой поверхности. С целью уменьшения отечности пациентам рекомендована физиотерапия.
Швы снимаются приблизительно на десятый день, при возникновении осложнений – через две недели. Если швы деланы внутрикожным саморассасывающимся материалом, то вынимать нитки не нужно. Если у пациента только удален нарост на пятке, то восстановление займет примерно полтора месяца, а при переломе пяточной кости, что нередко бывает при выполнении вмешательства, реабилитация проходи до трех месяцев, пока не срастутся отломки.
Эндоскопическое
Эндоскопическое оперативное вмешательство, как и любая малоинвазивная техника, приносят пациенту меньше страданий и повреждений, нежели операция с открытым доступом. Раневая поверхность после внедрения инструментария настолько мала, что без проблем и быстро заживает, пациенту могут своевременно или даже раньше предполагаемого срока приступить к трудовой деятельности или вернуться к занятию спортом. Это крайне важно для тех больных, чья профессиональная деятельность связана с высокой физической активностью.
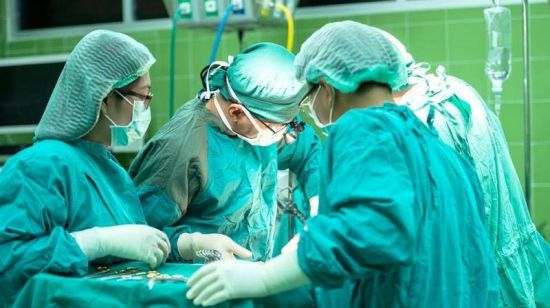
Оперативное вмешательство позволяет устранить проблему, но пациентам необходима двухмесячная реабилитация.
Операция проводится либо под местным, либо под общим наркозом. Пациент укладывается на операционный стол в позиции на живот, чтобы пятка была доступна врачам. Стопа при проведении операции фиксируется и располагается в положении умеренного сгибания подошвы.
На коже маркером отмечается проекция ахиллова сухожилия и пяточной кости, а также медиальный и латеральный порт. Латеральный порт формируется со стороны наружного края ахилла так, чтобы быть наравне с верхним краем пяточной кости.
В пространстве сзади пятки делается отверстие троакаром. Все оперативное вмешательство проводится под визуальным контролем при помощи артроскопа. Сквозь медиальный порт вводится шейвер, насадка которого помогает удалить бурсу. Когда воспаленная бурса уже удалена, гораздо лучше становится обзор костных элементов. Визуально врачи осматривают пятку, убирают надкостницу и фиброзную ткань.
Удаление бурсы происходит крайне аккуратно. Резектор ставится в положение, направленное в сторону пятки, чтобы при случайном неосторожном движении не повредить ахиллово сухожилие. Поверхность кости довольно мягкая, поэтому при удалении не возникает сложностей. Край кости после удаления закругляется и заглаживается.
После проведения всех манипуляций операционное поле промывается. Врачи тщательно следят за тем, чтобы не осталась костная стружка, которая впоследствии может вызвать воспаление. Весь ходе операции контролировался не только визуально, но и при помощи рентгенографии, чтобы контролировать объем удаленной кости.
Все колотые раны ушиваются, а пациенты выписываются из клиники в среднем на пятые сутки – именно к этому времени раны затягиваются первичным натяжением и пациентам не грозят осложнения. Можно даже частично опираться на поврежденную ногу.
Самое важное
Деформация Хаглунда является не только косметическим дефектом, но и серьезной патологией, которая может привести к серьезным осложнениям. Появление остеофита на задней стороне пятки неизбежно приводит к воспалению синовиальной сумки, поражению ахиллового сухожилия.
При возникновении первых симптомов необходимо обращаться в клинику, где будет назначено лечение. На первых порах оно может быть и консервативным, но при начале воспалительного процесса врачи склоняются к удалению нароста хирургическим путем, поскольку медикаментозное лечение грозит появлением рецидивов.
Причины и лечение болезни Хаглунда-Шинца народными методами
Под воздействием негативных факторов на пятке формируется нарост, образующий, так называемую, шпору. Деформация Хаглунда представляет серьезную проблему для привычной жизнедеятельности человека.
Описание заболевания
Для того чтобы понять, какая патология получила название «деформация Хаглунда», необходимо разобраться в предназначении пяточной кости в организме человека.
Это самая крупная кость в стопе. К ней прикреплено одно из сильных сухожилий – ахиллово. Его работа заключается в сгибании подошвы стопы. То есть человек прыгает, бегает, ходит на пальчиках именно благодаря ему. Для свободного скольжения сухожилия над пяточной костью предусмотрена заднепяточная слизистая сумка. Именно так устроена нога человека.
При интенсивном воздействии на это сухожилие слизистая сумка воспаляется. В результате защитой реакции организма начинает формироваться патологический хрящ. Процесс этот длится годами. Хрящ чаще всего обрастает остроконечными шипами. В результате воздействия на ахиллово сухожилие и постоянно нарастающего давления на сумку воспаление усиливается. Вместе с этим увеличиваются отек и боль. Достаточно наглядно демонстрируют, как развивается деформация Хаглунда, фото, приведенные в статье.
Так как патологический процесс занимает не один месяц, и на начальных стадиях отсутствуют какие-либо болевые ощущения, заметить небольшую шишку трудно. Как правило, пока не возникает дискомфорт, никто не беспокоится о наросте. К сожалению, при запущенной патологии очень трудно от нее избавиться. Именно поэтому важно вовремя обратиться к специалисту для диагностики.
Причины заболевания
На сегодняшний день ни один ученый не может с полной уверенностью сказать, почему возникает деформация Хаглунда. Большинство специалистов считает, что заболевание имеет генетическую предрасположенность. И практически все уверены, что на причину возникновения влияют определенные факторы.
Источники, приводящие к развитию заболевания:
- сильно завышенный свод стопы;
- косолапость;
- преобладание в гардеробе обуви с высокими задниками;
- плоскостопие;
- ношение тесной обуви.
Симптомы заболевания
Признаки недуга главным образом зависят от дискомфорта и степени воспалительных процессов. Врачи рекомендуют внимательно ознакомиться, какими проявлениями сигнализирует о себе деформация Хаглунда.
Симптомы, характерные для патологии:
- Самым первым признаком заболевания является визуальное увеличение пятки.
- Из-за постоянных воспалительных процессов, происходящих вокруг нароста, ощущается дискомфорт, наблюдается покраснение.
- Иногда хорошо заметно изменение цвета кожных покровов.
- Трение нароста может спровоцировать отек. Нередко появляется водяной пузырь на задней поверхности пятки.
- Сам нарост не всегда хрящеобразный. Он может быть как твердым, так и мягким на ощупь.
Трение и давление на суставную сумку приводят к периодическим воспалениям в данной зоне. Однако этот процесс не всегда может привести к формированию нароста. Иногда он становится причиной возникновения ретрокальканеального бурсита.
Болезнь Хаглунда
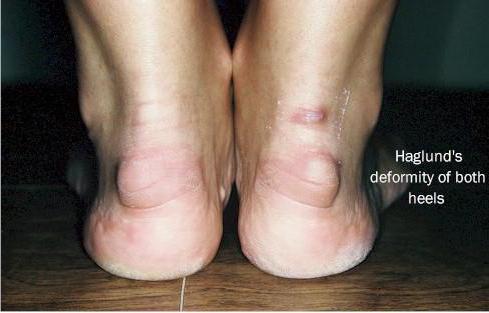
Болезнь Хаглунда – патологическое костное разрастание в области пяточного бугра, приводящее к развитию болевого синдрома и воспалительных изменений мягких тканей в пяточной области. Как и многие прочие деформации стопы чаще встречается у женщин, любящих покрасоваться на лабутенах. Задник обуви на высоком каблуке образует зону давления по задне-наружной поверхности пяточного бугра и приводит к сдавлению мягких тканей и синовиальной сумки расположенных между ахилловым сухожилием и пяточной костью.
Но нередко этот недуг развивается и у мужчин, носящих классические ботинки с жёстким задником. Собственно говоря, впервые болезнь Хаглунда была описана Patrick Haglund в далёком 1927 году на примере мужчин, играющих в гольф, так как традиционная обувь для гольфа выполнена из сильно дублёной кожи. Любая обувь с жёстким задником, малоразмерная или тесная обувь, особенно вкупе с большими физическими нагрузками могут привести к развитию Болезни Хаглунда. Помимо жёсткой обуви важное значение в формировании болезни Хаглунда играют высокий подъём стопы, варусное отклонение пяточной кости, укорочение ахиллова сухожилия.
Как часто бывает в медицинском сообществе, термин «болезнь Хаглунда», хотя и является широко распространённым, не является корректным. В настоящее время принято выделять Деформацию и Синдром Хаглунда. Под деформацией Хаглунда понимается хронически увеличенные задне-верхная и латеральная пяточные области с периодическими болевыми обострениями, а под синдромом Хаглунда – боль, обусловленную воспалением в ретрокальканеальной сумке, ахилловом сухожилии и поверхностной сумке ахиллова сухожилия, которая может не сопровождаться костным разрастанием.
Синдром Хаглунда является одной из частых причин болей в области ахиллова сухожилия и пятки. Диагноз не всегда удаётся поставить по клинической картине, так как многие другие заболевания этой локализации имеют схожую симптоматику, а костная деформация может быть не сильно выражена. Так изолированный ретрокальканеальный бурсит, инсерционный тендинит ахиллова сухожилия, системные заболевания, такие как синдром Рейтера и ревматоидный артрит могут сопровождаться той же симптоматикой. Соответственно и лечение в этих случаях потребуется совершенно иное.
— «шишка» на задней поверхности пятки.
— боль в области места пикрепления ахиллова сухожилия к пяточному бугру.
-отёчность в нижней трети ахиллова сухожилия и его места прикрепления.
-покраснение в нижней трети ахиллова сухожилия и его места прикрепления.
-все вышеперечисленные симптомы могут наблюдаться как на одной так и на обеих стопах.
Высокий подъём, или высокий свод (pes cavus) может быть одной из причин развития болезни Хаглунда. Так как ахиллово сухожилие прикрепляется к задней поверхности пяточного бугра, то изменение горизонтальной оси пяточной кости приводит к его натяжению и избыточному травмированию во время ходьбы.
Из за постоянной травматизации пяточной кости ахилловым сухожилием может развиваться костное разрастание, а ретроахиллярная синовиальная сумка становится воспалённой.
Второй причиной развития болезни Хаглунда может быть ригидное, плотное, укороченное ахиллово сухожилие. К этому могут приводить как анатомические особенности, так и тендинит или тендиноз самого ахиллова сухожилия.
Ещё одной причиной развития болезни Хаглунда является варусное положение пяточной кости. В норме человеческой стопе свойственен небольшой физиологический вальгус, то есть пяточный бугор откланяется немного кнаружи от продольной оси голени.
При варусном положении пяточной кости наружная часть пяточного бугра приходит в конфликт с сильно натянутым и трущимся о него ахилловым сухожилием, что в конечносм счёте приводит к формированию костного остеофита в данной области.
Диагностика болезни Хаглунда помимо клинической картины включает рентгенографию, УЗИ и в затруднительных случаях МРТ.
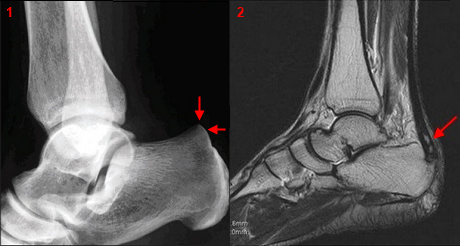
Рентгенография при болезни Хаглунда. При рентгенографии можно обнаружить характерное костное разрастание по задне-наружной поверхности пяточного бугра, исчезновение треугольника Кегера из-за ретроахиллярного бурсита (просветление позади ахиллова сухожилия), утолщение тени ахиллова сухожилия свыше 9 мм на 2 см выше края пяточного бугра из-за тендинита, увеличение угла Chauveaux-Liet меньше 12 °.
УЗИ (сонография) исследование ахиллярной области позволяет выявить признаки ретроахиллярного бурсита, инсерционного тендинита ахиллова сухожилия и саму деформацию Хаглунда.
МРТ является вспомогательным методом используемым в затруднительных случаях. Позволяет визуализировать утолщение и изменение сигнала в толще ахиллова сухожилия, ретрокальканеальный и ретроахиллярный бурсит, отёк костного мозга в области пяточного бугра. Позволяет дифференцировать болезнь Хаглунда от запущенных случаев инсерционной тендинопатии ахиллова сухожилия и ретроахиллярного бурсита.
Консервативное лечение направлено на снятие острого воспаления в ретроахиллярной синовиальной сумке и предотвращение её травматизации в будующем за счёт ношения ортопедической обуви. Для купирования болевого синдрома и снятия воспаления может быть выполнено введение ГКС длительного действия в смеси с наропином или маркаином в область ретроахиллярной сумки. Эту манипуляцию можно выполнить под УЗИ контролем, но в большинстве случаев она не представляет никаких трудностей учитывая подкожное расположение ахиллова сухожилия. Нельзя вводить ГКС непосредственно в сухожилие так как это вызовет дегенерацию его волокон и в последующем может привести к его разрыву. После снятия острого болевого синдрома показано ношение обуви на 5 см каблуке с мягким задников или вовсе без него.
Нестероидные противовоспалительные препараты и местная криотерапия также способствуют уменьшению болевого синдрома при остром заболевании. При неэффективности всех вышеуказанных мероприятий может быть применена краткосрочная гипсовая иммобилизация.
Хирургическое лечение болезни Хаглунда в большинстве случаев сводится к удалению части пяточного бугра которая конфликтует с ахилловым сухожилием, удаления рубцовой ткани в области ретроахиллярной бурсы, синовэктомии дитсальной порции ахиллова сухожилия, а при выраженных изменениях самого сухожилия удаление дегенеративно изменённых тканей и при необходимости его пластика.
Для выполнения операции может использоваться медиальный, латеральный параахиллярный, трансахиллярный или же эндоскопический малоинвазивный доступ. При выполнении открытого вмешательства резекция деформации осуществляется при помощи осцилляторной пилы и кусачек Люэра. При этом легче проконтролировать полноту резекции как непосредственно визуально так и пальпаторно. Однако 3-4 см разрез выглядит менее косметично и сроки реабилитации составляют от 6 до 12 недель.
Для открытого хирургического лечения болезни Хаглунда используется трансахиллярный или параахиллярный доступ. В клинических исследованиях не получено значимой разницы в функциональных результатах в зависимости от используемого доступа.
При выполнении эндоскопической кальканеопластики на коже с обеих сторон от ахиллова сухожилия производятся точечные разрезы через которые вводятся камера и инструмент. Диаметр троакаров 4,5 мм, диаметр камеры и инструмента 3,5 мм. Это обеспечивает отличный косметический результат.
Сначала с латеральной стороны устанавливается артроскоп, затем под визуальным контролем в ретроахиллярную сумку вводится обычная игла, после её позиционирования выполняется второй разрез по игле с медиальной стороны ахиллова сухожилия. В медиальный порт также вводится троакар 4,5 мм, затем производится удаление ретроахиллярной бурсы при помощи абблятора и шейвера для улучшения визуализации.
Слой периоста покрывающий деформацию Хаглунда также обрабатывается абблятором. Для определения места и степени импиджмента ахиллова сухожилия стопа переводится в положение максимальной дорсифлексии.
Далее выполняется удаление деформации Хаглунда при помощи артроскопического бура.
Контроль полноты удаления деформации выполняется рентгенологически.
Из положительных моментов эндоскопического вмешательства можно выделить отличный косметический результат, более быструю реабилитацию. Из отрицательных моментов – в некоторых случаях крайне сложно оценить необходимый объём резекции деформации опираясь только на эндоскопическую картину.
Хирургическое лечение при болезни Хаглунда оказывается эффективно в 90 % случаев.
Диагностика патологии
Важно своевременно выявить, что в пяточной области развивается деформация Хаглунда. Поэтому при обнаружении вышеописанных симптомов следует, не тратя времени, обратиться к врачу.
Для постановки диагноза предпринимают следующие исследования:
- Рентген. Его назначают в первую очередь. Он позволяет определить нарост. Кроме того, дает представление о структуре данного образования. При помощи рентгена можно определить, отличается ли нарост костными тканями.
- МРТ. Если рентген показал, что в наросте отсутствует костная составляющая, необходимо определить состояние слизистой сумки, ахиллова сухожилия и мягких тканей стопы. Продиагностировать это можно с помощью магнитно-резонансной томографии.
Несвоевременное выявление заболевания способно привести к серьезным последствиям. Ахиллово сухожилие в любое время может разорваться. Такая ситуация нередко происходит даже при отсутствии сильной физической нагрузки. Данное осложнение продиктовано постоянным воздействием нароста на сухожилие.
Диагностический поиск
Определением данного заболевания занимается врач-травматолог, хирург, подиатр (специалист по стопам) или ортопед. Доктора этих специальностей имеют все необходимые знания для постановки верного клинического диагноза и подбора необходимой терапии. Диагностика заключается в проведении:
- сбора жалоб и анамнеза заболевания (очень важно знать с чего началось заболевание, каким образом оно развивалось и какие меры были приняты пациентом);
- осмотра пораженной конечности (пальпация, проверка объема движений);
- лабораторных методов (для выявления признаков воспаления – клинический анализ крови, биохимия, общий анализ мочи);
- инструментальных исследований (рентген, ультразвуковое исследование, компьютерная или магнитно-резонансная томография).
Самым информативным методом является МРТ-диагностика. При проведении данного обследования можно поставить точный клинический диагноз и исключить другие болезни (например, артрит, туберкулез костей, фасциит, бурсит, подагру и другие).
Устранение проблемы
Если поставлен диагноз «деформация Хаглунда», как лечить данную патологию?
По своей специфике воздействия на недуг методы борьбы с ним разделяются на два вида:
- консервативная терапия;
- хирургическое вмешательство.
Лечение выбирают исходя из степени запущенности заболевания. Чаще всего изначально предлагают консервативный метод терапии. И только в том случае, если он не помогает, прибегают к хирургическому вмешательству.
Методика консервативного лечения
В большинстве случаев пациенты обращаются к врачу с острым воспалительным процессом в пяточной зоне. Это один из основных симптомов, которым проявляется деформация Хаглунда. Лечение в такой ситуации начинается с устранения воспалительного процесса.
Для борьбы с недугом специалисты рекомендуют следующие мероприятия:
- Воспользуйтесь удобной обувью. Когда воспаление достигает пика активности, нельзя надевать кроссовки или мокасины с закрытыми задниками. Лучше всего для этого подойдут шлепки или сандалии.
- Применение ледяных компрессов. Чтобы отечность не распространялась, рекомендуется приложить к шишке холодную грелку.
- Назначение противовоспалительных местных средств. Для снятия болевых ощущений рекомендуется воспользоваться болеутоляющими. Лучше использовать мази «Траумель», «Вольтарен», «Долобене».
- Употребление НПВП. Для быстрого эффекта врач назначит определенные таблетки. При сильнейшем дискомфорте могут быть рекомендованы инъекции. Как правило, показаны следующие лекарства «Найз», «Нурофен», «Кетонал».
- Назначение физиотерапевтических мероприятий. Врач может порекомендовать такие процедуры: ударно-волновая терапия, лазеротерапия, магнитотерапия.
- Использование ортеза голеностопного сустава. Он позволяет снизить нагрузку на сухожилие.
Строгое выполнение данных рекомендаций в большинстве случаев дает положительные результаты. Болезнь отступает.
Реабилитация
В большинстве случаев первые 7 дней оперированные пациенты передвигаются при помощи костылей, ограничивая нагрузку на ногу. Для уменьшения воспаления или предотвращения его развития врач назначает антибиотик и НПВС, а младший медицинский персонал регулярно проводит перевязки для скорейшего заживления раневой поверхности.
Для улучшения состояния пациента врачи рекомендуют проводить физиотерапевтические процедуры, такие как:
Курс лечения данным методом составляет не менее 10 процедур. Швы снимаются через 1,5 недели. Если были использованы рассасывающиеся нитки, то этого делать не нужно.
Если операция происходит открытым способом, то реабилитация занимает не более 1,5 месяца, а в более тяжелых случаях это может занять до трех месяцев, до момента полного срастания пяточной кости.
Методика хирургического лечения
К сожалению, не во всех случаях консервативная терапия оказывается эффективна в борьбе с таким недугом, как деформация Хаглунда. Операция остается единственным методом улучшить состояние.
В зависимости от степени и формы деформации врач подбирает наиболее эффективный вид хирургического вмешательства.
Суть операции заключается в удалении костного нароста. Это ослабляет давление на ахиллово сухожилие и слизистую сумку. Если нарост сопровождается сильными болями, отеком и воспалением, то приходится иссекать более обширные участки. Вместе с наростом удаляют слизистую сумку. Если этого не сделать, то болевые ощущения останутся.
Различают три основных вида хирургического вмешательства:
- открытый метод;
- эндоскопический способ;
- корригирующий метод остеотомии пяточной кости.
Патологические проявления
Изменение структуры пяточного бугра иногда протекает при отсутствии воспалительного процесса и болевых ощущений. Врачебный осмотр выявляет исключительно патологический экзостоз, который напоминает шишку на задней части пяточной кости.
Деформация встречается двух типов:
- Невоспаленный костный выступ;
- Поражение тканей с воспалением в синовиальной сумке и сухожилии.
У пациента диагностируется плотный нарост или, напротив, опухоль мягкой консистенции. Заболевание может начаться и без воспаления – оно присоединится позже при отсутствии грамотного лечения.
В ряде случаев пациент испытывает болевые ощущения и в состоянии покоя. Клиника деформации Хаглунда отличается наличием таких симптомов, как:
- Образование костного выступа на поверхности пятки сзади;
- Отечность и появление мозолей на пяточной кости;
- Усиление болевого синдрома при ходьбе или в расслабленном состоянии.
Послеоперационный период
В большинстве случаев больные после хирургического вмешательства способны самостоятельно передвигаться. Но при этом им необходимо слегка уменьшить нагрузку.
Сразу после операции назначают:
- Медикаментозные препараты. Рекомендуют антибиотики, обезболивающие и противовоспалительные лекарства.
- Перевязки. Их проводят до полного заживления раны.
- Физиопроцедуры. Для уменьшения отека и болевого синдрома назначается курс лазеро- или магнитотерапии.
Реабилитация пациента при первом методе хирургического вмешательства проводится 5 недель, при других операциях – в течение трех месяцев.
Самопомощь в домашних условиях
Лечение народными средствами не может заменить медикаментозное, но может неплохо дополнить его. Самыми распространенными рецептами народной медицины считаются следующие:
- Йодовые сетки, перед которыми шишку можно густо намазать хозяйственным мылом или натереть камфорным спиртом. Такое средство удобно, так как в нем используются только подручные средства.
- Действенным способом являются ванночки для ног с добавлением картофельной кожуры. Парить ноги необходимо при температуре 45-50 градусов С. Однако, перед тем, как использовать данный способ, необходимо проконсультироваться со специалистом. В некоторых случаях прогревания усугубляют воспалительный процесс.
- Ежедневные натирания отростка прополисом или спиртом. Такая процедура оказывает антисептический эффект.
- Компрессы. Наиболее распространенный рецепт включает в себя несколько ложек лимонного сока и йода, две таблетки Аспирина. Жидкостью пропитывают марлю, а затем прикладывают к шпоре на 15-20 минут. Такое лечение можно продолжать не дольше, чем в течение трех дней.
Деформация Хаглунда: лечение народными средствами
Если шишку заметили на ранних стадиях, то на помощь может прийти нетрадиционная медицина. Существует множество прекрасных способов по избавлению от деформации Хаглунда.
Лечение народными методами может базироваться на подручных средствах:
- Йод способен снять воспаление и боль. Можно им мазать шишку. Отличные результаты обеспечит добавление йода в компресс.
- Прекрасный эффект даст следующий метод. Изначально намазывают шишку измельченным хозяйственным мылом. Затем, обмыв кожу, наносят на нее йодную сетку.
- Вместо мыла можно натереть шишку камфорным маслом. После этого так же, как и в предыдущем случае, наносят сетку из йода.
Целители рекомендуют еще несколько действенных мероприятий, после которых отступает деформация Хаглунда.
Народные средства, способные отлично бороться с патологией:
- На помощь может прийти обычный столовый картофель. Его нужно почистить и отварить кожуру. В полученном отваре рекомендуется парить ноги. Подливайте воду по мере остывания. Это наиболее доступный и эффективный метод лечения, который можно неограниченно проводить.
- Полезные свойства прополиса трудно переоценить. Он обладает обезболивающими и антибактериальными качествами. Вам понадобится небольшой шарик прополиса. Его хорошо разминают в руке. Затем натирают шишку. Проводить такую процедуру необходимо ежедневно. Вместо чистого прополиса можно использовать его спиртовую настойку.
- Рекомендованы компрессы, в которые входят: 1 часть лимона, 1 часть йода и «Аспирин» (2 таблетки). Компресс прикладывается ежедневно в течение 3 суток. Затем следует сделать небольшой перерыв (на несколько дней) и снова возобновить лечение.
В совокупности с вышеизложенными средствами необходимо обильное питье. Подойдут настои на березовых почках, бруснике или толокнянке.
Диагностика: основные методы исследования
Наиболее чёткая диагностика наблюдается при рентгене или МРТ обследовании.
Поскольку образование не сопровождается изначально болями, то к врачу обращаются люди, нарост которых уже достиг полноценного размера. Доктор проводит анамнез и физикальное обследование. Для постановки диагноза врачи используют:
- рентген;
- МРТ.
Чаще заболевание легко определяется визуально, поскольку внешние изменения начинаются сразу, без болей и воспалений. Методом исключения наследственной предрасположенности и возможного травмирования устанавливается главная причина заболевания. МРТ используют в спорных ситуациях, когда определить степень поражения не удается, а снимки рентгена не показывают всю картину деформации кости и мягких тканей. Своевременное обращение к врачу позволит избежать осложнений, более того, лечение на ранних стадиях эффективней и не потребует оперативного вмешательства.
Игнорирование деформации может привести к разрыву сухожилия и инвалидности. В таких случаях никакой метод терапии не способен это исправить.
Профилактика
Чтобы избежать неприятного заболевания, стоит соблюдать несколько важных рекомендаций и предостережений:
- Откажитесь от твердых задников на обуви.
- Для людей с плоскостопием рекомендовано постоянное ношение специальной стельки с супинатором. Лучше всего, если она будет изготовлена под анатомию вашей ноги.
- Если у вас высокий свод стопы, то категорически запрещается носить обувь на сплошной подошве.
- Любителям активного спорта необходимо отказаться от хождения на пятках. Неприемлем бег по твердым покрытиям.
Следите за состоянием ваших ног и отдавайте предпочтение удобной обуви. Ведь здоровье значительно ценнее, чем красота.
Анатомия и причины появления деформации
Задние отделы стопы состоят из таких элементов: пяточная кость, ахиллово сухожилие и синовиальная сумка (мешочек, наполненный суставной жидкостью). Если конечность функционирует нормально, то все его составные части скользят нормально, кости не трутся друг о друга, мягкие ткани не повреждаются.
Болезнь Хаглунда возникает вследствие того, что сдавливается область между пяточной костью и ахилловым сухожилием. Выделяются такие причины появления проблемы:
- постоянная ходьба на внешней или внутренней стороне стопы;
- ненормальная длина ахиллова сухожилия;
- высокий свод стопы.
Заболевание может без видимых проявлений развиваться в течение длительного времени. Так как при излишнем давлении повреждается и синовиальная сумка, признаки воспалительного процесса становятся ярче.
В статье «Что делать, если появилась деформация Хаглунда?» использованы материалы:
http://fb.ru/article/252697/deformatsiya-haglunda-prichinyi-i-diagnostika
http://orto-optima.ru/deformaciya-haglunda/
http://sustavik.com/bolezni/bolezn-haglunda
http://medspina.ru/sustavy/deformaciya-haglunda-rentgen.html