- от автора Jose
Эффективное лечение спондилеза грудного отдела позвоночника
Спондилез грудного отдела позвоночника
- Общее определение заболевания
- Стадии развития
- Причины
- Симптоматика
- Диагностика
- Особенности лечения
- Возможные осложнения
- Профилактические мероприятия
- Видео по теме
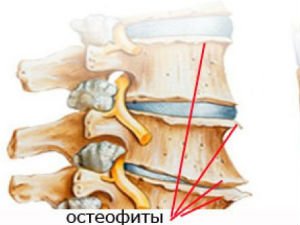
Спондилез грудного отдела позвоночника представляет собой патологическое состояние, при котором костная ткань начинает разрастаться, образуя остеофиты (острые наросты). Они оказывают негативное влияние на окружающие ткани, провоцируя сильную боль, ограничивая человека в движении. По мере прогрессирования позвонки начинают срастаться, что приводит к инвалидности пациентов. В грудном отделе диагностируется нечасто, так как эта область меньше всего подвержена нагрузкам, но патология часто начинает развиваться в результате микротравм.
Общее определение заболевания
Грудной спондилез – это хроническое заболевание, при котором позвонки разрастаются, начинают между собой соприкасаться, провоцируя неприятную симптоматику. Болевой синдром в области сердца часто путают с начинающимся инфарктом, и проходят обследование у кардиолога. Но в процессе диагноз уточняется, и пациента ставят на учет у врача-вертебролога.
Острые отростки на позвонках сокращают расстояние между сегментами, защемляют нервы, травмируют хрящевую ткань. Со временем они полностью срастаются, и отдел теряют свою подвижность. Диагностируется преимущественно в поясничном или шейном отделе, так как они наиболее подвижны, реже в грудном. В группе риска люди пожилого возраста, чья профессия связана с активной физической нагрузкой. Но начать свое развитие болезнь может намного раньше, не подавая характерных признаков.
Стадии развития
Деформирующий спондилез грудного отдела позвоночника развивается по определенному «сценарию». Каждый этап выделяется характерными признаками, изменениями костной ткани, появлением патологических отклонений. Постоянное действие провоцирующего фактора постепенно приводит к деформации позвонка, сдавливанию рядом расположенных нервных окончаний и кровеносных сосудов.
Выделяют несколько стадий болезни:
- Начальная . В этот период активно формируются костные наросты, как защитная реакция организма на негативное воздействие. Остеофиты постепенно начинают выходить за пределы позвоночной структуры. На данном этапе симптомы незаметны или полностью отсутствуют, так как нервные окончания еще не задеты.
- Вторая . Костные наросты начинают выходить за пределы грудного отдела позвоночника, и соприкасаются друг с другом, начинается процесс срастания. Компрессия корешков проявляется в виде острого болевого синдрома. При наличии инфекционного процесса возможно наличие и других признаков.
- Третья . Срастание позвонков провоцирует острую боль, мышечные зажимы, человек теряет способность нормально двигаться.
Начинать лечение стоит на начальной стадии, когда нет еще критических патологических изменений. Но без выраженной симптоматики, обнаружить его на этом этапе можно только случайно.
Причины
Провоцируют развитие заболевания разные негативные факторы. Это неравномерное распределение нагрузки на хребет при выполнении профессиональной деятельности или физических упражнений, статическая нагрузка на позвоночник или механическое его повреждение. Кроме этого, выделяют и другие причины:
- Нарушенная техника подъема тяжестей (например, тяжелая атлетика).
- Плохое питание, монодиеты, нарушение метаболизма.
- Постоянное пребывание в неудобной позе (за компьютерным столом, станком, оборудованием и прочее).
- Старческие изменения в организме.
- Генетическая предрасположенность к изменениям.
- Дефицит кальция или острый недостаток поступления питательных веществ.
- Нарушение кровообращения в грудном отделе.
- Переохлаждение, постоянное пребывание на сквозняке.
- Ожирение, избыточная масса тела, увеличивающая нагрузку на позвоночник.
- Сколиоз, кифоз и другие патологии.
Симптоматика
Характерных признаков заболевания не существует, поэтому его часто путают с остеохондрозом или спондилитом. На начальной стадии практически никаких проявлений нет. Обнаруживают его часто случайно, при прохождении диспансеризации или профессионального медосмотра. По мере прогрессирования пациенты могут заметить такие симптомы:
- Неприятные ощущения в области ребер или лопаток.
- Пронизывающая боль в области сердца.
- Тяжесть, сжатость и боль, напоминающие стенокардию.
- Ощущение нехватки воздуха, одышка даже при минимальных нагрузках.
- Онемение или покалывание пальцев.
- Мышечное напряжение и зажатость в верхней части спины.
- Снижение двигательной функции верхних конечностей.
- Ухудшение общего состояния при смене погоды.
- Быстрая усталость, даже при незначительных нагрузках.
- Усиление симптоматики в вечернее время.
Симптоматика заболевания схожа с спондилопатией, поэтому без уточнения состояния, именно такой диагноз и ставят. По мере развития патологический процесс может затронуть работу сердечной мышцы, или соседних органов, легочной части. Болевой синдром бывает разным, некоторые пациенты жалуются на острые приступы, другие на неприятное ощущение ноющего характера. При распространении поражения боль сопровождается сдавливанием или незначительным покалыванием в груди.
Диагностика
Основные симптомы спондилеза грудного отдела позвоночника являются основанием для обращения к врачу. Сначала стоит записаться к терапевту, который направит на консультацию к вертебрологу, неврапатологу и хирургу. После визуального осмотра и опроса пациента назначаются следующие виды исследований:
- Рентген. Проводится в прямой и боковой проекции для получения полной информации относительно состояния пациента. При помощи снимка можно обнаружить изменения размера позвонка, наличие срощенных сегментов или костных наростов, выходящих за пределы хребта.
- Компьютерная томография. Назначается при подозрении на компрессию спинного мозга. При помощи полученных снимков удается выявить точное место сужения канала, причину такого изменения.
- Магнитно-резонансная томография. Применяется при подозрении на дегенеративные изменения хрящевой ткани. Полученные результаты позволяют с высокой точностью определить состояние межпозвоночных дисков.
- Электронейромиелография. Она применяется для исследования состояния нервных окончаний и позволяет выявлять их деформацию.
- Ультразвук. Исследование проводится с целью выявить нарушения кровообращения в головном мозге. Назначается на запущенных стадиях, когда начались необратимые изменения.
- Радиоизотопное сканирование. Позволяет выявить воспалительный процесс и онкологические образования в организме.
Особенности лечения
Правильно подобранная терапия спондилеза позволяет замедлить патологический процесс, устранить проявление болевого синдрома, снять мышечное напряжение и укрепить хрящевую ткань, наладить обмен веществ в организме, укрепить мышечный корсет. Важной задачей, которая стоит перед врачом при выборе методики, не допустить дальнейшего разрастания остеофитов. Основными из них является медикаменты, физиотерапия или хирургическое вмешательство.
Медикаментозная терапия
Лекарственные препараты позволяют устранить неприятные болезненные ощущения, купировать отечность и воспаление при спондилезе. Это на время замедляет процесс прогрессирования, но не является полноценным лечением, и используются в комплексе с другими методиками.
Назначают врачи следующие виды медикаментов:
- Нестероидные противовоспалительные препараты («Ибупрофен», «Мовалис», «Диклофенак»). Они помогают избавиться от боли, останавливают процесс воспаления в мягких тканях, нормализовать работу нервных окончаний.
- Анальгетики («Анальгин», «Баралгин», «Новокаин»). Назначаются преимущественно в виде инъекций, для блокировки острой боли, которая не купируется НПВП. Они подавляет чувствительность нервных рецепторов в месте повреждения.
- Миорелаксанты («Мидокалм», «Баклофен», «Тизинидин»). Основное их предназначение устранение мышечного зажима в области поражения, а также снижение давления на нервные окончания. Препараты эффективно расслабляют мышечную ткань, что приносит пациенту облегчение.
- Хондропротекторы («Структум», «Терафлекс», «Дона»). Устраняют причину защемления нервных окончаний, а именно восстанавливают поврежденную хрящевую ткань, улучшают состояние дисков, ускоряют процесс регенерации. Это важно для восстановления нормального качества жизни пациента.
- Мази и гели местного действия («Найз», «Вольтарен», «Кетонал», «Фастум-гель»). Они оказывают согревающее воздействие, что облегчает боль. Воздействие местное, поэтому активное вещество попадает в кровоток в минимальном количестве.
- Витамины группы В («Мильгамма», поливитамины). Они улучшают состояние костной и соединительной ткани, влияют на метаболические процессы и позволяют пациенту быстрее восстановиться. Используются только в комплексе с другими препаратами.
Консервативное лечение актуально на начальных стадиях, когда боль не сильно выраженная и воспаление не распространилось на соседние ткани. Назначает препараты только врач, самолечение на любом этапе опасно для здоровья и жизни человека.
Физиотерапия
После купирования острой боли, в период ремиссии, пациенту рекомендуется посещать кабинет физиотерапии. Методики для лечения спондилеза подбираются всегда индивидуально, в зависимости от возраста, наличия противопоказаний или сопутствующих хронических патологий. В терапии спондилеза грудного отдела хорошо себя зарекомендовали следующие курсы физиотерапии:
- Электрофорез.
- Лазерная терапия. Современная методика позволяет запустить процесс регенерации костной ткани, купировать воспалительный процесс, избавить от неприятной боли. Проводится с использованием специального оборудования.
- Иглоукалывание. Эффективность воздействия иголками на определенные точки доказана давно. Методика достаточно сложная, поэтому требует наличия опыта и квалификации у специалиста. Правильно проведенный сеанс позволяет купировать воспалительный процесс, наладить обмен веществ, расслабить мышечную структуру, восстановить нормальное кровообращение в поврежденной области.
- Массаж. Определенные техники воздействия руками в области поражения позволяют нормализовать кровообращение, способствуют быстрой транспортировке питательных веществ в костную и хрящевую ткань, снимают боль и улучшают настроение пациента. В среднем курс составляет 10 дней. Доверять проведение сеанса стоит только специалистам с достаточным уровнем квалификации.
- Магнитотерапия. Магнитные поля создаются специальным аппаратом, и благотворно воздействуют на поврежденные ткани. В межпозвоночных дисках нормализуется метаболизм, купируется воспалительный процесс.
Если пациент игнорирует рекомендации посещать курсы физиотерапии, и только принимает препараты, эффект от лечения будет недолгим. Поэтому рекомендуется не пропускать посещение специалиста. Также стоит всегда сообщать врачу в процессе, если появляются неприятные ощущения, острая боль, ухудшение состояния.
Хирургическое вмешательство
Когда консервативные методики не дали ожидаемого результата, а состояние угрожает жизни и здоровью пациента, врачи принимают решение проводить операцию. В процессе удаляются костные наросты, а сросшиеся сегменты рассоединяются, таким образом, возвращается подвижность позвоночника.
Хирургия является радикальной методикой, поэтому к ней прибегают только в крайнем случае. После проведения требуется длительная реабилитация. Полученный результат будет стойким, только при полном изменении образа жизни.
Лечебная гимнастика
Одним из важных мероприятий по восстановлению подвижности позвоночника при спондилезе является лечебная гимнастика. Подбирает комплекс упражнений врач, исходя из индивидуальных критериев организма. Во внимание принимаются текущие клинические данные, результаты диагностических процедур, масса тела и возраст пациента, уровень его физической подготовки, наличие патологий в анамнезе.
Лечебная гимнастика при спондилезе, обнаруженном в грудном отделе, направлена на улучшение самочувствия и продления состояния ремиссии. В идеале результатом будет:
- Укрепленный мышечный корсет, улучшенное состояние связок и соединительной ткани.
- Снижение напряжения в спинных мускулах и месте поражения.
- Восстановление подвижности и гибкости позвоночника.
- Снижение давление на межпозвоночные диски и позвонки, уменьшение компрессии.
- Стимуляция кровообращения и метаболизма для эффективного питания поврежденного сегмента.
- Исправление осанки, обучение пациента правильным позам и движениям, для снижения перегрузки грудного отдела.
После постановки диагноза спондилез, лечебная гимнастика становится неотъемлемой частью жизни. Тренировки следует проводить в одно и то же время, соблюдая технику безопасности. Самыми простыми, но эффективными упражнениями считаются:
- Встать прямо, руки по швам, начать тянуть руки вверх, а пальцы ног на себя. Несколько подходов позволяет почувствовать приятное напряжение спинных мышц в грудном отделе.
- Лечь на пол на живот, поднять тело и удерживать его на локтях, при этом таз прижимается к полу.
- Встать ровно, руки развести в стороны и приподнять, сжать кулаки. Нижние конечности на ширине плеч. Делать вращательные движения сначала в одну сторону, затем в другую.
- Встать в исходное положение, развести руки в стороны и на вдохе, постараться свести лопатки вместе. После чего на выдохе снова вернуться в начальное положение.
- Встать на четвереньки, сделать упор в колени и ладони. На вдохе полный прогиб спины вверх, на выдохе – вниз. Повторить несколько раз.
Возможные осложнения
При отсутствии своевременного лечения спондилез грудного отдела может стать причиной нарушения дыхательной функции, компрессии внутренних органов. Кроме этого, опасны и другие осложнения:
- Нестерпимая боль, которая устраняется только эпидуральными блокадами.
- Образование протрузий и межпозвоночных грыж.
- Нарушение двигательной активности, паралич.
- Недержание мочи или самопроизвольная дефекация.
- Стеноз позвоночного канала.
- Нарушение половой функции.
Дегенеративные процессы, которые провоцирует спондилез, необратимы, поэтому начинать лечение можно как можно раньше. Консервативное лечение, физиотерапия и ЛФК могут лишь на время замедлить процесс, обеспечить стойкую ремиссию.
Профилактические мероприятия
Предотвратить развитие спондилеза гораздо проще, чем его в последствии лечить. Основные профилактические меры заключаются в умеренных физических нагрузках, постоянном контроле состояния здоровья, правильном режиме питания и соблюдение правил безопасности при занятиях спортом. Также врачи не рекомендуют употреблять в пищу большое количество соли, так как она провоцирует отеки и задержку жидкости в организме.
Полезны для здоровья регулярные тренировки, гимнастические упражнения, направленные на улучшения кровообращения и повышения эластичности ткани в позвоночнике. Помогут также в этом занятия плаванием, йога, зарядка по утрам. Стоит также отказаться от вредных привычек, курения, алкоголя, наркотических средств. При выявлении спондилеза следует незамедлительно начинать лечение для замедления процесса.
Спондилез грудного отдела позвоночника является серьезной патологией, которая не проходит сама по себе и требует комплексного лечения. Диагностируют ее с помощью рентгена, КТ и МРТ, после появления характерной симптоматики. Обращаться к врачу требуется при первых симптомов, не дожидаясь нестерпимой боли или неврологических нарушений. В этом случае терапия даст хорошие результаты.
Что это такое – спондилез грудного отдела позвоночника
Спондилез представляет собой заболевание, при котором изменяется анатомическая структура позвоночника, разрастается костная ткань, образуются остеофиты. Развитие патологии происходит по мере старения организма, но существуют и провоцирующие факторы, которые ускоряют спондилез. Поражение грудного отдела позвоночника встречается редко, в отличие от других форм болезни. Если вовремя не начать терапию, есть риск развития деформирующей патологии и других серьезных осложнений. В статье мы рассмотрим, чем опасен спондилез грудного отдела позвоночника, основные методы лечения.
Что такое спондилез ГОП
Спондилез грудного отдела позвоночника — дегенеративные изменения в позвоночнике, которые сопровождаются разрастанием костной ткани. Остеофиты являются защитной реакцией организма на появление дистрофии и трещин в позвоночнике. Очень часто они разрастаются до такой степени, что защемляют нервы, сосуды и мышечную ткань. Длительное протекание спондилеза может привести к сращиванию позвонков. Это скажется на подвижности всего позвоночника и работоспособности человека. Болезнь сопровождается различными болевыми синдромами. Человек может испытывать острую, ноющую и стреляющую боль в области груди.
А о том, что такое поясничный спондилез вы можете почитать в нашей статье.
Причины развития и факторы риска
Существует множество факторов, которые могут спровоцировать появление спондилеза. Среди причин появления болезни выделяют:
- генетическую предрасположенность;
- ревматоидный артроз;
- сопутствующие болезни (кифоз, сколиоз);
- повреждение грудного отдела позвоночника;
- профессиональное занятие спортом;
- недостаток микро- и макроэлементов из-за неправильного питания.
В зоне риска находятся люди, которые ежедневно испытывают чрезмерные нагрузки. Чаще всего заболевание возникает из-за травм грудного отдела позвоночника и возрастных изменений. При обследовании в больнице человек должен рассказать врачу о недавних травмах. Это поможет диагностировать болезнь.
В группе риска находятся пожилые люди, поскольку с возрастом запускаются дегенеративные процесс в опорно-двигательном аппарате.
Симптомы
Основными симптомами спондилеза являются различные виды боли. Помимо этого, могут возникать следующие проявления:
- ложная стенокардия;
- онемение кожных покровов;
- учащенное дыхание;
- недомогание в позднее время суток;
- мышечные спазмы.
На ранних этапах болезнь может никак не проявляться. По мере роста остеофитов состояние ухудшается. Болевой синдром в течение дня может проявляться в разных местах. Если человек находится в одном положении длительный период времени, боль усиливается.
Диагностика
В первую очередь осуществляется визуальный осмотр человека, исключение спондилеза шейного отдела. После этого назначаются лабораторные и аппаратные обследования. Для постановки точного диагноза используют следующие методы:
- рентгенографию;
- компьютерную томографию;
- электронейромиографию (ЭНМГ);
- УЗИ;
- МРТ.
В первую очередь делается рентген. С его помощью удается оценить степень поражения (количество и выраженность костных наростов). При помощи МРТ определяется состояние отдельных позвонков. Электронейромиография позволяет оценить состояние нервных волокон. УЗИ позволяет выяснить, имеется ли нарушение кровообращения головного мозга.
Во время диагностики нужно исключить заболевания со схожими симптомами. В первую очередь исключаются кардиологические болезни.
Лечение
Лечение направлено на устранение болевого синдрома, снятие воспаления, улучшение метаболических процессов в костной ткани и остановку роста остеофитов. Для этого используются:
- медикаменты;
- физиопроцедуры;
- ЛФК;
- хирургическое вмешательство.
Операция проводится только при тяжелом течении спондилеза. Если человек вовремя обратился за помощью, удастся провести эффективную консервативную терапию. К лечению необходимо подходить ответственно. Потребуется выполнять все назначения врача и скорректировать свой образ жизни. А после достижения первых результатов и устранения боли необходимо продолжать лечение до достижения стойкой ремиссии.
Медикаменты
Для лечения спондилеза грудного отдела позвоночника применяются следующие классы лекарств:
- нестероидные противовоспалительные препараты;
- кортикостероиды;
- хондропротекторы;
- миорелаксанты.
Нестероидные противовоспалительные и глюкокортикостероиды используются только в период обострения болезни для того, чтобы снять воспаление и болевой синдром. Они применяются ограниченный период времени. Чтобы снять мышечные спазмы, применяют миорелаксанты. Хондропротекторы способствуют регенерации хрящевой ткани и тормозят дегенеративные процессы.
Конкретные медикаменты и продолжительность их применения определяет врач, исходя из индивидуальных особенностей человека.
Физиотерапия
Физиотерапия является важной частью лечения спондилеза. Физиопроцедуры начинают использовать сразу же после устранения острых симптомов болезни. Врачи назначают проведение следующих процедур:
- электрофорез;
- воздействие ультразвуком;
- иглоукалывание;
- точечный массаж.
При помощи физиотерапевтического воздействия удается получить следующие эффекты: улучшить кровообращение в области поражения; снять болевой синдром и воспаление; избавиться от неправильного положения позвоночника. Любое воздействие должен проводить квалифицированный врач. Чтобы получить эффект от физиотерапии, необходимо пройти полноценный курс. Требуется минимум 4-5 процедур для достижения стойкого улучшения.
Лечебная гимнастика
Лечебная гимнастика позволяет избавиться от мышечной дистрофии и неправильной осанки. Выполняются следующие упражнения:
- Поднятие рук вверх через стороны. Необходимо принять исходное положение стоя, руки вдоль тела. Потребуется плавно поднять руки вверх через стороны, при этом голова тянется вверх, а поясница находится в зафиксированном положении. После этого руки возвращаются в исходное положение. Количество повторений — 10-12.
- Растягивание грудного отдела. Для этого упражнения потребуется гимнастическая палка или полотенце. Потребуется поднять палку или полотенце над головой на вытянутых руках, после этого медленно завести за голову. При выполнении упражнения человек должен испытывать растяжение в области груди.
ЛФК начинает использоваться только после одобрения врача. Он подбирает конкретный комплекс упражнений и дает рекомендации по выполнению.
При выполнении упражнений человек не должен испытывать чрезмерную усталость. Для этого все движения выполняются плавно.
Хирургические методы
Если консервативное лечение не дает результатов, прибегают к оперативному вмешательству. В ходе операции избавляются от остеофитов. Если позвонки срослись, то по возможности их пытаются разъединить. Стоит понимать, что любые операции на позвоночнике требуют высокой квалификации врачей. Даже после использования хирургической терапии дегенеративные процессы в костях могут продолжить развиваться. Поэтому после оперативного вмешательства требуется использовать консервативную терапию для профилактики рецидива спондилеза. Перед проведением операции всегда нужно попробовать все доступные методы лечения. Если остеофит не разрастается и не причиняет дискомфорта, заболевание считается купированным.
Народные рецепты
Народная медицина помогает достичь стойкой ремиссии и избавиться от незначительного воспаления и боли. При спондилезе грудного отдела позвоночника пользуются следующими рецептами:
- Растирание маслом пихты. Растирание пораженной области маслом пихты позволяет снять болевой синдром и оказывает релаксирующее воздействие на мышцы. Попросить провести массаж можно родственника.
- Растирание перцовой настойкой. Чтобы избавиться от болевого синдрома, может использоваться перцовая настойка. Для ее приготовления потребуется 30 грамм красного перца и 200 мл водки. Ингредиенты нужно смешать и настаивать 1-2 недели. Также можно приобрести готовый вариант в аптеке. Готовой настойкой натирают спину в области поражения.
Народные методы могут использоваться в период между применением аптечных лекарств. Они помогут избавиться от симптомов спондилеза.
Желательно не применять народные средства одновременно с гормональными аптечными медикаментами, так как это может повлиять на их эффективность.
Прогноз на выздоровление
При своевременном обращении к врачу прогноз благоприятный, но излечить полностью болезнь невозможно. Удается достичь стойкой ремиссии. К сожалению, избавиться от остеофитов без хирургического вмешательства не получится, но при правильном воздействии они перестанут беспокоить человека. При запущенном спондилезе требуется провести комплексное лечение с использованием хирургических методов устранения болезни. Достичь хороших результатов в устранении заболевания можно только при ответственном подходе к терапии. Человек должен выполнять профилактические действия, после того как будет достигнута ремиссия.
Осложнения
Спондилез грудного отдела позвоночника осложняется за счет роста остеофитов. По мере их развития они могут защемлять нервы, сосуды и мышечную ткань, приводя к различным расстройствам и появлению острой боли. Помимо этого, дегенеративные процессы в позвоночнике приводят к появлению грыж межпозвоночных дисков. При помощи комплексного воздействия осложнения могут быть предотвращены. На раннем этапе остановить развитие заболевания гораздо легче.
Деформирующий спондилез
Деформирующий спондилез сопровождается изменениями в костной ткани. Если не заниматься его лечением, человек может потерять работоспособность. Патология часто проявляется в пожилом возрасте, поэтому люди не обращают на нее внимание. Она осложняется сильными болями и защемлением нервов. Помимо этого, возникает большое количество остеофитов. Защемление нервов и сосудов — обратимый процесс. Если костная ткань разрастется слишком сильно, потребуется использовать хирургическое лечение.
Чем раньше будет начато лечение спондилеза грудного отдела позвоночника, тем меньше вероятность возникновения необратимых осложнений.
Профилактика
Профилактика позволяет предотвратить рецидив или первичное возникновение болезни. Необходимо придерживаться общих правил. Выделяют следующие профилактические меры:
- ведение здорового образа жизни;
- сбалансированное питание;
- регулярное обследование у специалиста;
- занятие гимнастикой, особенно если человек ведет малоподвижный образ жизни;
- нормализация осанки и поддержка мышечного тонуса.
Также потребуется исключить из жизни все провоцирующие факторы. Не следует поднимать тяжести. Если поднятие тяжелого груза неизбежно, нужно делать это с правильной техникой и прямой спиной. Следует поддерживать мышцы спины, которые отвечают за здоровую осанку. Для этого можно выполнять гимнастические упражнения.
Видео
В этом видео рассказывают, почему формируют остеофиты при спондилезе грудного отдела позвоночника.
Выводы
- Спондилез грудного отдела позвоночника может приводить к постоянным острым болям и потере работоспособности.
- Необходимо правильно диагностировать болезнь, используя аппаратные методы обследования.
- Лечение должно включать в себя прием медикаментов, физиопроцедуры и лечебную гимнастику.
- Профилактические действия должны стать частью жизни человека, если он столкнулся со спондилезом ГОП.
Чем лечить синовит лучезапястного сустава можно узнать в данном материале.
Лечение и симптомы остеохондроза поясничного отдела позвоночника
Общие и специфические симптомы остеохондроза грудного отдела позвоночника
Причины развития и симптомы унковертебрального артроза позвоночника
9 методов лечения остеохондроза шейного отдела позвоночника
Спондилез грудного отдела позвоночника: симптомы и лечение
Спондилез грудного отдела позвоночника – патология, при которой костная ткань разрастается, образуя острые шипы, остеофиты. Они деформируют окружающие ткани, вызывая боль, не давая пациенту нормально двигаться. Если спондилез в запущенной стадии, позвонки могут срастись, что еще критичнее скажется на подвижности позвоночника. В грудном отделе позвоночника спондилез развивается сравнительно нечасто, ведь эта область спины малоподвижна и меньше других подвержена микротравмам. Но симптомы вызывают беспокойство больных, так как боли отдают в сердце, печень, желудок. Ввиду этого люди часто тратят время на обследование у кардиолога, и лечение не удается начать вовремя. Вылечить спондилез груди полностью невозможно. Но медикаменты, ЛФК, физиотерапия и правильный образ жизни могут не дать остеофитам разрастаться. Только в самых крайних случаях врачи назначают операцию.
Сущность патологического процесса
Спондилез (спондилоартроз) грудного отдела позвоночника — это хроническое заболевание, при котором наблюдается разрастание костной ткани. Со временем наросты образуются на передних и боковых краях позвонков. По своему внешнему виду они напоминают шипы. Постепенно наросты (остеофиты) увеличиваются в размерах, приводя к ограничению подвижности позвоночника. Сдавление нервных окончаний влечет за собой появление сильной боли в грудном отделе.
Процесс образования наростов следует воспринимать в качестве компенсаторной реакции организма на дистрофические изменения, происходящие в тканях. Таким образом он пытается восстановить утраченные амортизационные функции структурных элементов. Остеофиты на некоторое время создают дополнительную опору для позвонков.
Разрастание костной ткани неминуемо влечет за собой сращение соседних элементов. Деформирующие особенности спондилеза обусловлены увеличением размеров наростов, обызвествлением связок позвонков. В результате действия перечисленных факторов происходят необратимые изменения в позвоночном столбе, он искривляется.
Многим людям знакомо другое заболевание опорного аппарата — остеохондроз. Спондилез грудного отдела позвоночника принято считать одним из его компонентов. В чем же разница? Остеохондроз — это процесс дегенерации межпозвонковых дисков, а спондилез подразумевает изменение тел позвонков патологического характера. Очень часто два заболевания объединяют. Диагноз «остеохондроз» становится обобщенным наименованием происходящих в позвоночном столбе изменений.
Патологический процесс обычно выявляется у людей в возрасте после 50 лет. Как показывают научные исследования, прогрессировать он начинает с 30-35 лет, при этом практически себя не проявляя. В этом и заключается вся опасность недуга. Если больной не предъявляет жалоб, шансы своевременно диагностировать болезнь ничтожно малы.
Что такое спондилез
Грудной спондилез – это хроническая патология позвоночника, при которой разрастаются позвонки грудного отдела. На краях позвонков, которые соприкасаются с межпозвоночными дисками, появляются острые образования из костной ткани. Они называются остеофиты и имеют свойство расти. В результате становится уже спинномозговой канал, защемляются нервы, травмируются хрящевые ткани дисков.
Причина появления остеофитов кроется в дегенеративных процессах хрящевой ткани межпозвоночных дисков. Тело пытается вернуть потерянную эластичность позвоночника и его высоту. Эти образования в самом деле выполняют свою функцию, но ценой множественных микротравм мышц, нервов и хрящей.
Со временем патология только прогрессирует, симптомы становятся серьезнее. В будущем процесс придет к тому, что появятся новые остеофиты, старые станут больше, срастутся позвонки и искривится сам позвоночник.
Основные причины
Деформирующий спондилез грудного отдела позвоночника обычно диагностируется у пожилых людей. С возрастом происходит постепенное изнашивание основных систем, коллагеновые волокна утрачивают былую упругость, а количество воды в организме сокращается. Ослабляются связки, снижается тонус скелетных мышц, уменьшается тургор межпозвоночных дисков.
Перечисленные изменения обязательно отражаются на состоянии опорного аппарата. Основные его структуры начинают принимать на себя чрезмерную нагрузку. В результате дегенеративные процессы распространяются не только на позвонки, но и на диски между ними.
Спондилез грудного отдела позвоночника не щадит даже молодых людей. Развитию патологии способствуют состояния, приводящие к усилению давления на соответствующую область опорно-двигательного аппарата. Среди них можно выделить:
- неправильную осанку;
- неврологические болезни, сопровождающиеся нарушением тонуса мышц;
- травмы позвоночника;
- нарушение минерального обмена.
Предрасполагающим к болезни фактором является изменение естественного изгиба столба позвоночника.
Характерные симптомы и признаки
Симптомы деформирующего спондилеза, прогрессирующего в области грудной части позвоночного столба, возникают преимущественно уже на поздних стадиях течения заболевания, сопровождающихся остеофитами и грыжами. Первые формируются в течение нескольких лет, не доставляя больному особых беспокойств. В большинстве случаев человек начинает жаловаться, когда наросты увеличиваются до такой степени, что развивающееся на их фоне воспаление поражает суставы.
Проявления деформирующего спондилеза
На поздних стадиях главным признаком деформирующего спондилеза являются очень сильные боли, локализирующиеся за грудиной, вдоль грудной клетки. В комплексе с болезненными ощущениями, отмечается ограничение нормальной функциональности и подвижности рук. По мере прогрессирования патологии, происходят нарушения чувствительности кожи. Может развиваться обездвиженность разной степени выраженности.
Боль как симптом спондилеза
Болезненные ощущения ни в коем случае нельзя игнорировать. Да и при наличии спондилеза это вряд ли получится сделать – даже несущественные телодвижения будут провоцировать ощутимое усиление болей. Важно понимать, что чем раньше обнаружится проблема, тем более быстрым, простым и сложным будет лечение.
Боли игнорировать нельзя. Нужно показаться врачу
Группа риска
Деформирующий спондилез грудного отдела позвоночника не является редким недугом. Его можно выявить практически у каждого второго пенсионера. Развитие патологии среди молодых людей особенно настораживает медиков. Им удалось определить так называемую группу риска. У входящих в нее пациентов вероятность развития заболевания увеличивается в несколько раз. Какие факторы способствуют возникновению недуга?
- Генетическая предрасположенность.
- Курение.
- Тяжелый физический труд.
- Длительные эмоциональные перегрузки.
- Избыточная масса тела.
Грудной отдел позвоночника в большей степени защищен от нагрузок, чем шейный или поясничный. Учитывая расположение в этом месте многих жизненно важных органов, последствия спондилеза могут оказаться достаточно серьезными.
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
1.Виды врожденных деформаций позвонков, связанных с нарушением онтогенеза
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии — синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
2.Виды врожденных аномалий позвоночника, связанные с нарушением филогенеза
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер — синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
3.Врожденные дефекты позвоночника комбинированного происхождения (онтофилогенетического)
Клиническая картина
Спондилез грудного отдела позвоночника характеризуется практически бессимптомным течением. Данный факт напрямую связан с малой подвижностью этой части опорной системы, благодаря чему она защищена от динамических и статических перегрузок.
Рост костных образований происходит постепенно. Они практически не ограничивают движения. Первые признаки расстройства возникают по причине компрессии корешков. Пусковым механизмом дискомфорта может служить глубокий вдох, переохлаждение или физическая нагрузка.
Какие имеет спондилез грудного отдела позвоночника симптомы?
- Боль в грудной клетке.
- Псевдостенокардия.
- Постоянное напряжение в мышечном каркасе.
- Онемение кожи в области рук, плечей и груди.
- Нарушение сна.
- Учащенное и неглубокое дыхание.
По мере прогрессирования недуга симптомы усиливаются, становятся более выраженными. Неприятные ощущения не покидают больного при ходьбе или работе. Улучшение состояния обычно наблюдается только в положении лежа.
Классификация
В ортопедической практике выделяется три стадии прогрессирования спондилеза грудного отдела позвоночника:
- Первая степень спондилеза характеризуется начальными изменениями в хрящевой ткани, которые не проявляются симптоматически. Внешне заметна небольшая деформация позвоночника, ощущается незначительная скованность при движениях.
- Вторая степень заболевания включает появление болевого синдрома, движения в области грудного отдела ограничены. В строении позвоночника развиваются стойкие изменения: остеофиты создают болезненное трение во время движения на фоне истощения межпозвоночного диска, на месте протрузии может образоваться межпозвоночная грыжа, что грозит присоединением неврологических проявлений.
- Грудной спондилез третьей степени является тяжелым состоянием, когда позвонки срастаются и образуют неподвижное соединение. При этом человек не может полноценно двигаться и ощущает постоянные боли. Развитие тяжелого течения служит причиной инвалидности.
Деформирующий спондилез может поражать шейный, грудной, поясничный или крестцовый отделы позвоночника. Повреждаться может один или сразу несколько отделов. При вовлечении в патологию одного позвоночно-двигательного сегмента речь идет о моносегментарном, нескольких – полисегментарном спондилезе. Естественно, последний имеет более выраженное и тяжелое течение.
Отдельно стоит упомянуть о болезни Бехтерева (анкилозирующий спондилез или спондилоартроз). Для патологии характерен ранний дебют (возраст пациента — 15-30 лет). Заболевание приводит к хроническому воспалению и деформации межпозвоночных суставов, а затем и к образованию анкилозов.
Классификация спондилеза в зависимости от рентгенологических признаков:
- Новообразованные остеофиты имеют небольшой размер, не выходят за пределы тел позвонков. Спондилез 1 степени обычно протекает бессимптомно.
- Остеофиты разрастаются по направлению друг к другу, огибая межпозвоночный диск. В некоторых случаях костные наросты образуют неоартрозы.
- Сросшиеся остеофиты формируют костную скобу, которая плотно соединяет тела двух смежных позвонков. Это приводит к нарушению функционирования позвоночно-двигательного сегмента.
Встречается в 75% случаев. Чаще всего развивается у людей, ведущих малоподвижный или сидячий образ жизни. От патологии страдают лица старше 55 лет. Появление патологических симптомов в молодом возрасте обычно указывает на деформирующий спондилез. Болезнью Бехтерева страдают преимущественно мужчины.
Из обсуждений на многочисленных форумах можно узнать, что шейный спондилез может долгое время протекать бессимптомно. Остеофиты, оссификацию передней продольной связки и признаки остеопороза нередко выявляют случайно, во время рентгенографии позвоночного столба. Боль в шее и другие неприятные явления возникают при развитии спондилоартроза, грыж МПД, радикулита, миофасциального болевого синдрома и т. д.
Наиболее частые симптомы шейного спондилеза:
- боль в области шеи, иррадиирующая в затылок, голову, уши, глаза и даже верхнюю конечность;
- частые головные боли, усиливающиеся к вечеру и исчезающие после полноценного отдыха;
- появление хруста при движениях, ухудшение подвижности, чувство напряжения, скованности и дискомфорта в шейной области;
- чувствительные расстройства, ощущение ползания мурашек и онемение в шее, затылке, плечах;
- периодические головокружения, мелькания мушек перед глазами, нарушение сна, снижение слуха и даже обмороки.
Для диагностики патологии используют рентгенографию и МРТ. Магнитно-резонансная томография является более информативной и позволяет выявить патологические изменения позвоночника на самых ранних стадиях.
Как лечить заболевание? Даже при наличии типичных симптомов лечение шейного спондилеза следует начинать лишь после консультации со специалистом и подтверждения диагноза. Терапия должна быть направлена на купирование болевого синдрома, снятие мышечного напряжения, восстановление подвижности позвоночника и улучшение состояния позвонков, межпозвонковых дисков и суставов.
Методы диагностики
Пациентам с диагнозом «спондилез грудного отдела позвоночника» лечение может назначить только врач. При подозрении на заболевание нужно обратиться за консультацией к неврологу.
После сбора анамнеза, изучения жалоб пациента специалист должен провести физикальный осмотр. Затем переходят к инструментальным методам диагностики. Стандартное обследование включает верификацию изменений в позвоночном столбе и исключение патологий сердечной системы. Определить степень тяжести недуга можно с помощью нескольких методов:
- Рентгенография пораженного отдела в двух проекциях.
- КТ и МРТ соответствующей области позвоночного столба.
- Электронейромиография.
На основании полученных результатов обследования врач подтверждает или опровергает предварительный диагноз, дает рекомендации по борьбе с недугом.
Возможные осложнения
Местоположение позвонков, которые иннервируют внутренние органы
Деформация грудного отдела не вызывает повреждения артерий, в отличие от патологий в шее. Все же возникает риск развития паралича верхних конечностей, после чего потерянные функции не восстанавливаются.
Опасность появляется при вовлечении в процесс сердца и легких. Эти заболевания не вызывают смерть, они трансформируются в хроническую патологию. Это может быть аритмия или синусовая тахикардия, также развивается хронический кашель, гипервентиляция легких, астма.
Спондилолистез может быть виновником развития или прогрессирования язвенной болезни желудка и двенадцатиперстной кишки, а также проблем с почками.
При первых признаках смещения нужно обратиться к специалисту. Он составит индивидуальную лечебную и реабилитационную программу. Если лечиться своевременно, можно исключить осложнения и полностью восстановиться.
Особенности терапевтического воздействия
Как лечить спондилез грудного отдела позвоночника? Чтобы терапия оказалась эффективной, необходимо определить патологические звенья и симптомы, которые формируют недуг. У каждого человека он протекает индивидуально, поэтому универсальных схем лечения врачи предложить не могут.
Однако терапия всегда преследует следующие цели:
- замедлить процесс образования остеофитов;
- уменьшить болевой синдром;
- снять мышечные спазмы;
- восстановить нормальную подвижность позвоночника;
- замедлить прогрессирование дистрофических изменений.
Для достижения перечисленных целей применяются различные лекарственные препараты, методы физиотерапии, ЛФК и лечебной гимнастики. К помощи хирургического вмешательства прибегают в исключительных случаях, когда наблюдается выраженная компрессия нервных структур. Рассмотрим более подробно, что представляет собой каждый из методов терапевтического воздействия на спондилез грудного отдела позвоночника.
Применение лекарственных препаратов
Медикаментозная терапия на ранних стадиях развития недуга позволяет купировать боль, улучшить кровообращение и обмен веществ. В качестве консервативного лечения могут использоваться следующие группы препаратов:
- Нестероидные противовоспалительные средства. Применяются для купирования боли и устранения признаков воспаления. Такие препараты выпускаются в форме мазей («Индометацин», «Вольтарен»), таблеток («Нимесулид», «Парацетамол») или растворов для инъекций («Диклоберл»).
- Миорелаксанты («Толперизон», «Мускофлекс»). Медикаменты этой группы позволяют снять напряжение мышечного каркаса, устраняя спазмы в грудном отделе.
- Поливитаминные комплексы. Особенно часто пациентам назначают витамин В12. Попадая в организм, его активные компоненты заметно улучшают проведение импульсов по нейронам. Они также защищают нервные клетки от дистрофических повреждений.
- Цитостатики («Азатиоприн», «Циклофосфан»). Это так называемые препараты резерва. К их помощи прибегают в том случае, когда базисная терапия оказывается неэффективна.
Подобрать дозировку препаратов и продолжительность их приема должен врач. Самолечением заниматься не рекомендуется.
Последствия
Осложнением и последствием грудного спондилеза позвоночника могут быть следующие довольно серьезные для здоровья показатели:
- стеноз канала позвоночника;
- полный паралич;
- грыжа межпозвоночная;
- нарушение работы внутренних органов.
При отсутствии своевременного лечения спондилез в грудном отделе может перейти на поясничный и шейный отделы.
Эффективность ЛФК
При острой корешковой боли пациенту рекомендуется щадящий режим. После улучшения самочувствия назначается ЛФК. Лечебная гимнастика при спондилезе грудного отдела позвоночника считается основой домашней терапии патологии. Сначала занятия проводятся под присмотром реабилитолога или инструктора. Такой подход позволяет выучить правильную технику выполнения и подобрать комплекс упражнений. После нормализации состояния здоровья ЛФК нужно заниматься на регулярной основе. Базовые упражнения помогают укрепить мышечный корсет и снять локальные спазмы.
Профилактика
Больному важно соблюдать умеренность в физических нагрузках.
Заключаются в таких действиях:
- правильный режим питания;
- умеренные физические нагрузки;
- соблюдение правил безопасности, при занятии тяжелым трудом или силовыми видами спорта.
Врачи также рекомендуют употреблять в еду поменьше соли, так как она задерживает воду в организме. При сидячем образе жизни или малоподвижной работе нарушается нормально кровообращение, поэтому каждые 40—60 минут нужно делать разминку. Чтобы привести мышцы в тонус, а также расслабить тело, помогает плавание в бассейне.
Такой способ профилактики поможет укрепить не только позвоночник, но и другие части тела, такие как ноги, руки, шейный отдел. Дополнительно следует отказаться от вредных привычек в виде алкоголя, курения или наркотиков. Для своевременного обнаружения спондилеза рекомендуется систематически проходить медицинское обследование в качестве профилактических мер.
Профилактика позволяет предотвратить рецидив или первичное возникновение болезни. Необходимо придерживаться общих правил. Выделяют следующие профилактические меры:
- ведение здорового образа жизни;
- сбалансированное питание;
- регулярное обследование у специалиста;
- занятие гимнастикой, особенно если человек ведет малоподвижный образ жизни;
- нормализация осанки и поддержка мышечного тонуса.
Также потребуется исключить из жизни все провоцирующие факторы. Не следует поднимать тяжести. Если поднятие тяжелого груза неизбежно, нужно делать это с правильной техникой и прямой спиной. Следует поддерживать мышцы спины, которые отвечают за здоровую осанку. Для этого можно выполнять гимнастические упражнения.
Спондилез является серьезным заболеванием, постановкой диагноза, выявлением симптомов и лечением которого должен заниматься только врач-специалист. Назначение медикаментов позволяет снять болевые ощущения, остановить или затормозить воспалительный процесс. Фармакотерапия включает в себя применение анальгетиков, нестероидных противовоспалительных средств, миорелаксантов, спазмолитиков. Так как болезнь сопровождается воспалением хрящевой ткани, целесообразно назначение хондропротекторов.
Наряду с медикаментозным лечением проводится обязательный курс физиотерапии. Применение ультразвука и электрофореза способствует улучшению и восстановлению кровотока в области позвоночника и, как следствие, отеки и воспалительные процессы уменьшаются. Мануальная терапия также поможет снять боль, улучшить кровообращение, снять мышечные спазмы, расслабить мышцы спины.
Эти упражнения помогают укрепить мышечный корсет позвоночника, восстановить утраченные функции и профилактировать дальнейшее ухудшение состояния. В тех случаях, когда патологический процесс необратим, а медикаменты оказывают только симптоматический эффект, необходимо хирургическое вмешательство. Оперативным путем удаляются костные наросты с последующей пластикой позвонков и межпозвоночного диска.
Профилактика спондилеза довольно проста и сводится к соблюдению следующих правил:
- диета с большим содержанием кальция и других микроэлементов (кисломолочные продукты, рацион с большим количеством фруктов и овощей);
- дозированные физические нагрузки;
- соблюдение правильного режима труда и отдыха (при долгом сидячем положении делать разминку в течение каждого часа).
Предотвратить появление болей в спине и грудной клетке можно при соблюдении простых рекомендаций:
- избегать гиподинамии, вести активный образ жизни;
- правильно питаться, позаботиться о достаточном поступлении витаминов и минералов;
- правильно дозировать физическую нагрузку;
- проводить своевременное лечение сопутствующих патологий;
- при наличии плоскостопия использовать ортопедические стельки для повседневной ходьбы.
При появлении дискомфорта или болезненности в районе лопаток, что может указывать на заболевание, обратиться к медицинскому специалисту для проведения диагностики и назначения правильного лечения.
Если начали болеть суставы рук и ног, немедленно убирайте из рациона…
Ортопед: «Если начали болеть колени и поясница, возьмите в привычку…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
Немедикаментозная терапия
Оссификация тканей не всегда указывает на развитие всем известного остеохондроза — заболевания, характеризующегося снижением высоты межпозвонковых дисков. Чаще всего данная патология и спондилоартроз развиваются одновременно. Их возникновение связано со схожими дистрофическими изменениями. Расстройство кровоснабжения провоцирует остеохондроз и спондилез грудного отдела позвоночника. Лечение при этом всегда подразумевает прием лекарственных средств.
Отличным дополнением к медикаментозному варианту терапии являются физиотерапевтические процедуры: электрофорез, диадинамические токи и УЗ-процедуры. Они улучшают циркуляцию крови в тканях позвоночника, устраняют их отечность и восстанавливают проводимость нервных волокон. Введение посредством электрофореза витаминных препаратов способствует нормализации обменных процессов.
Высокой эффективностью характеризуется курсовая мануальная терапия. С ее помощью пациент избавляется от болевых ощущений, восстанавливает нарушенную осанку. Процедуры иглоукалывания устраняют гипертонус мышц, нормализуют кровообращение. Сеансы гирудотерапии позволяют уменьшить отечность.
Лечение патологии
Успех лечения спондилёза грудного отдела позвоночника находится в прямой зависимости от того, в каком состоянии позвонки к моменту начала терапии. В целом терапия при заболевании преследует следующие цели:
- не допустить дальнейшего разрастания остеофитов;
- облегчить синдром трения костной ткани друг о друга;
- расслабить мышечное напряжение;
- укрепить мышцы, поддерживающие хребет, и хрящевые ткани межпозвонковых дисков;
- улучшить метаболические процессы в хрящевой ткани;
- уменьшить и снять болевой синдром.
На сегодняшний день существует масса методик терапии спондилёза – от консервативного медикаментозного лечения до радикального хирургического.
Как правило, заболевание требует комплексного лечения. Перечень терапевтических мероприятий, показанных конкретному пациенту, подбирается индивидуально.
Препараты
При лечении грудного спондилёза применяется сравнительно небольшой перечень групп медикаментов:
- Нестероидные противовоспалительные средства. Лекарственные препараты данной категории подавляют болевой синдром, устраняют воспалительный процесс, но не оказывают никакого влияния на первопричину появления патологии (разрастание остеофитов). Противовоспалительные способствуют снятию отёчности окружающих тканей, нормализации работы нервных окончаний, благодаря чему может быть также снят мышечный спазм. Как правило, при грудном спондилёзе показано применение Мовалиса, Диклофенака, Ибупрофена.
- Глюкокортикоиды. Если применение НПВС не оказало положительного эффекта при заболевании, и состояние пациента не улучшилось, доктором назначаются более сильнодействующие препараты – гормональные. Например, Метипред и Преднизолон.
- Хондропротекторы. Лекарственные средства назначаются с целью восстановления регенерации хрящевых тканей. Такие препараты, как Хондроксид, Дона, Структум существенно замедляют развитие патологии, особенно на начальных и средних этапах.
- Анальгетики. Новокаин и Баралгин применяется в виде инъекций, блокад нервных рецепторов в месте повреждения нервных окончаний. Средства позволяют восстановить трудоспособность пациента, быстро справиться с неприятными ощущениями.
- Миорелаксанты и витамины группы B. Препараты справляются с мышечными спазмами, благотворно влияют на нервную систему пострадавшего. Самые эффективные из них: Топирамат, Мидокалм, Мильгамма, Комбилипен.
Физиотерапия
Физиотерапевтические мероприятия благотворно сказываются не только на грудном отделе позвоночника, страдающем при спондилёзе, но и оказывают лечебное воздействие на организм в целом, что способствует ускорению выздоровления.
Лечение заболевания подразумевает направление пациента на такие процедуры, как:
- Лазеротерапия. За счёт лазера происходит стимуляция регенерации хрящей, костей. На фоне этих процессов снимается воспаление, подавляется болевой синдром.
- Ультразвук. Лечение ультразвуком улучшает кровообращение в районе позвоночного столба и состояние нервной ткани. Уходит отёчность и воспаление.
- Магнитотерапия. Магнитное поле благотворно влияет на обменные процессы в межпозвоночных дисках, суставах грудного отдела и мышцах пациента. Манипуляции способствуют устранению болевых ощущений, снятию воспаления.
- Иглоукалывание. В ходе процедуры специальные иглы вкалываются в болевые точки больного. Благодаря этому достигается расслабление мышц, нормализуется кровоснабжение тканей, улучшаются обменные процессы. Акупунктура является профилактикой развития спондилёза в других отделах позвоночного столба.
- Моксотерапия. Стимулирует заживление и восстановление соединительных тканей в дисках и связках позвоночника, улучшает кровообращение, прогревает и расслабляет напряжённые мышцы, усиливает эффект иглоукалывания.
- Стоун-терапия. Нагретые камни выкладываются вдоль грудного отдела позвоночника. С их помощью специалист прогревает и расслабляет мышцы, улучшает циркуляцию крови. Путём растирания спины нагретыми камнями достигается эффект снятия мышечного напряжения и стимуляция кровообращения.
- Гирудотерапия. Помогает убрать застой крови в мышцах спины, сосудистые отёки в области позвоночника, улучшает кровообращение, оказывает противовоспалительное действие.
- Вакуум-терапия. Создаёт приток крови, расслабляет мышцы, улучшает процессы метаболизма, питание соединительных тканей позвоночника.
Для снижения и устранения болевого синдрома, а также с целью улучшения микроциркуляции, назначаются и другие физиотерапевтические процедуры:
- диадинамические токи;
- озокерит;
- парафин;
- ультрафиолетовое облучение;
- электрофорез с Новокаином, Литием или Пелоидином.
Массаж
Мануальная терапия при спондилёзе грудного отдела позвоночника назначается с целью уменьшения болей и нормализации кровообращения шеи, рук и спины. Массаж грудного отдела позволяет избавиться от мышечной усталости, что благоприятно сказывается на самочувствии пациента. Назначать процедуры должен исключительно лечащий доктор, учитывая общее состояние пациента и клиническую картину заболевания.
Абсолютное противопоказание для проведения мануальной терапии – стадия обострения грудного спондилёза.
Существует перечень заболеваний, при которых посещение массажиста настоятельно не рекомендуется:
- болезни кожи;
- гипертония 3 степени;
- лихорадка;
- новообразования злокачественного и доброкачественного типа;
- острые воспалительные процессы;
- патологии сердечно-сосудистой системы;
- повышенная чувствительность кожных покровов;
- предрасположенность к кровоизлияниям.
В зависимости от зоны и метода воздействия различают несколько техник мануальной терапии. Пациенту проводится определённый тип массажа или применяться комплексное воздействие нескольких методик.
Любой массажный сеанс условно делится на две части:
- Устранение мышечного напряжения и расслабление больного.
- Улучшение трофики (процессов питания клеток) тканей и снижение болевых ощущений пациента.
При спондилёзе грудного отдела позвоночника показаны следующие виды массажа:
- восточный;
- классический;
- рефлекторно-сегментарный;
- самомассаж.
Вне зависимости от вида назначенного массажа проведение процедур должно осуществляться в соответствии с рядом правил, соблюдать которые должны как пациент, так и массажист:
- все массажные приёмы проводятся по направлению движения лимфы – снизу-вверх;
- пауза между приёмами пищи и процедурами составляет не менее 2 часов;
- первые процедуры должны проводиться в щадящем и укороченном режиме;
- по мере привыкания сила и продолжительность воздействия постепенно возрастает;
- по завершении процедуры больному требуется отдохнуть, если есть возможность, то принять душ;
- продолжительность курса составляет от 10 до 15 процедур;
- рекомендуемая длительность сеанса составляет от 15 до 30 минут.
Гимнастика
Как только острая форма грудного спондилёза миновала, больной может приступать к выполнению специальных упражнений. Лечебную физкультуру невозможно переоценить – это незаменимый инструмент в избавлении пациента от симптомов и улучшении общего состояния.
При занятиях особенно важно придерживаться плавных движений. Боли быть не должно. В случае её появления откажитесь от данного упражнения.
Рекомендуется выполнять следующий комплекс упражнений:
- Упереться в спинку кресла и положить ладони на затылок. На вдохе хорошенько разогнуть позвоночник. Повторить 5 раз.
- Плавно приподнимать и опускать плечи. Повторить не менее 10 раз.
- Потянуться на вдохе, поднимая руки вверх и концентрируясь на растяжке грудного отдела позвоночника. Повторить 5 раз.
- Совершать аккуратные вращения головой сначала влево, потом – вправо. Повторить не менее 5 раз на каждую сторону.
- Взяться руками за сиденье кресла и поднимать ноги по очереди. Повторить 5 раз на каждую ногу.
- Сидя в кресле, опустить руки вниз, приподнять голову. Полностью расслабить спину, упираясь в спинку.
Хирургия
Хирургическое вмешательство является крайней мерой в лечении спондилёза грудного отдела, когда более консервативные методы лечения не оказались достаточно результативными.
Чтобы помочь больному, назначается операция по удалению остеофитов. В ходе вмешательства хирурги расширяют пространство между повреждёнными позвонками с помощью специальных имплантатов. Таким образом, устраняется защемление кровеносных сосудов и нервных корешков, благодаря чему спина больного чувствует себя намного лучше, и пациент, пройдя курс реабилитации, может возвращаться к привычной жизни без боли.
Однако хирургическое вмешательство, как и другие способы лечения, устраняет лишь последствия болезни. Иными словами, операции оказывают временный эффект. Чтобы отсрочить появление новых остеофитов как можно больше, человеку необходимо соблюдать профилактические меры и чаще посещать докторов.
Народные средства
Нетрадиционная медицина не в силах самостоятельно справиться с патологией. Однако в комплексе с основной терапией она способна облегчить состояние больного. Наибольший эффект при грудном спондилёзе приносят:
- Белая омела. Молодые листья и побеги растения обладают болеутоляющим, расслабляющим, заживляющим, общеукрепляющим и сосудорасширяющим свойством. Уменьшить боли при спондилёзе поможет приготовленный из растения настой, для которого потребуются 1 чайная ложка белой омелы и стакан воды. Траву залить вскипячённой водой, накрыть крышкой и оставить настаиваться на ночь. С утра средство процедить. Полученным настоем смазывать поражённый участок спины. Обработку лучше проводить непосредственно перед отходом ко сну.
Плоды растения крайне ядовиты для человеческого организма, их ни в коем случае нельзя использовать. Применяйте исключительно побеги и листья.
Несмотря на свою безусловную пользу, американскую агаву и средства на её основе могут принимать не все. Беременность и хронические болезни желудочно-кишечного тракта являются прямыми противопоказаниями.
Прогноз на выздоровление
Спондилез грудного отдела позвоночника является выражением дегенеративных процессов, происходящих в организме. Заболевание считается необратимым. За последние несколько лет оно сильно «помолодело». Сегодня в группе риска все чаще выявляются пациенты, возраст которых едва перешагнул отметку в 30 лет.
Малоподвижный образ жизни, недостаточная физическая подготовка, искривление позвоночника — эти факторы способствуют возникновению спондилеза. Лечение, начатое на ранних стадиях, дает отличные результаты. Полное выздоровление никогда не наступает. Для закрепления положительной динамики необходимо регулярно проходить медицинские осмотры, правильно питаться и заниматься посильными видами спорта.
Прогноз заболевания
Спондилез требует длительного лечения. Если оно начато на ранней стадии болезни, возможны хорошие результаты. Но полного выздоровления достичь не удастся. Комплексное лечение и регулярное наблюдение после лечения позволяет не допустить развитие осложнений: нарушение детородной функции, образование позвоночной грыжи, недержание продуктов выделительной системы, нарушение подвижности.
Чтобы не допустить повторного обострения, необходимо обеспечить сбалансированное питание, не подвергать опорно-двигательную систему стрессовым нагрузкам, избавиться от вредных привычек, заниматься щадящими физическими нагрузками.
Как лечить спондилез грудного отдела позвоночника
Деформирующий спондилез грудного отдела позвоночника это хроническое дегенеративное заболевание, которое приводит к разрушению межпозвоночных дисков и деформации позвонков.
Спондилез в грудном отделе встречается реже, чем в других – пояснице или шее. Это связано с меньшей подвижностью позвонков и мощным костно-мышечным каркасом, окружающим позвоночник. Для того чтобы вовремя предотвратить развитие патологии, давайте рассмотрим, что такое спондилез грудного отдела позвоночника: симптомы и лечение.
Что такое спондилез
Дл того чтобы выяснить, что такое спондилез грудного отдела позвоночника, рассмотрим строение данной области.

Позвоночник состоит из позвонков и межпозвоночных дисков. По разным причинным межпозвоночные диски могут деформироваться, они истираются от интенсивной нагрузки, сплющиваются под давлением, разрушаются из-за недостатка питания.
При разрушении межпозвонковых дисков расстояние между позвонками сокращается, кости позвоночника утрачивают свою функциональную подвижность и начинают тереться друг о друга.
В результате этого на позвонках начинает разрастаться костная ткань – наросты или остеофиты. Костные разрастания приводят к нарушению стройности позвоночного столба, позвонки меняют свое местоположение, смещаются, могут защемлять нервные корешки и кровеносные сосуды. От этого возникает боль.
Процесс разрастания остеофитов является защитной реакцией организма на дистрофические изменения в межпозвоночных дисках. Так организм восстанавливает недостающие элементы для амортизации позвонков.
Болезнь развивается очень медленно и на первой стадии никак себя не проявляет. Человека могут беспокоить редкие боли в грудной области, которые могут приниматься за другие патологии.
Причины развития
Спондилопатия грудного отдела позвоночника чаще всего развивается у людей пожилого возраста. Со временем происходит постепенное изнашивание тканей позвоночника, уменьшается количество жидкости и коллагена в организме, связки теряют свою эластичность, снижается мышечный тонус и уменьшается упругость межпозвоночных дисков. Сочетание различных факторов риска и провоцирует развитие спондилеза.
В настоящее время из-за малоподвижного обаза жизни болезнь может развиваться и в более раннем возрасте.
Рассмотрим причины спондилеза:
- травмы позвоночника или грудной области,
- непосильные тяжести, неправильный подъем тяжелый предметов,
- нарушение обмена веществ в тканях позвоночника,
- недостаток питательных веществ в организме,
- малоподвижный образ жизни, плохая осанка,
- избыточный вес,
- спортивные перегрузки,
- аномалии в развитии.
Симптомы
Из-за медленного развития болезни, больной часто обращается к врачу в запущенной форме патологии, когда уже наступили необратимые процессы разрушения тканей. К тому же симптомы спондилеза можно спутать с болезнями сердца, легких или принимать их за остеохондроз.
Симптомы, характерные для спондилеза:
- болевой синдром слабо выраженного характера в начале заболевания и переходящий в хронические боли на последующих стадиях,
- боли при спондилезе грудного отдела позвоночника, схожие с сердечными: тяжелые и сжимающие,
- мышечные спазмы в грудной области,
- онемение кожи,
- тугоподвижность и боль после сна,
- улучшение состояния после физических упражнений,
- неестественное положение осанки, больной стремится занять то положение, которое позволяет ослабить боль,
- боли во время сна при поворотах,
- боль может «,отдавать», во внутренние органы, желудок, печень.
Диагностика
Боли в груди могут говорить о различных патологиях, поэтому очень важно использовать дифференцированный подход в диагностике заболевания. Важно решить к какому врачу следует обратиться за помощью.
Первоначальный прием и осмотр проводит терапевт, он и определит —, у какого специалиста необходимо проводить дальнейшее обследование и лечение. Может понадобится обследование у разных врачей. Это может быть ортопед, кардиолог, невропатолог, ревматолог.
Обследование начинается с лабораторных анализов крови, например, для определения наличия воспалительных процессов. Делается рентген в нескольких плоскостях. Он показывает наличие костных наростов, степень сокращения расстояния между позвонками, наличие или отсутствие травмы.
Компьютерная томография наиболее информативна. Она показывает состояние спинного мозга, кровеносных сосудов, межпозвоночных дисков и прилегающих тканей.
Магнитно-резонансная томография так же подробно определяет наличие деформаций и дегенеративных изменений в позвоночнике.
Электромиография определяет состояние нервной системы, защемление нервных окончаний.
Радиоизотопное сканирование назначают для исключения определенных опухолей и злокачественных новообразований.
Лечение
Успешность в лечении спондилеза зависит о того, как рано больной обратился за помощью, а врач выявил заболевание.
В задачи лечебного процесса входит следующее:
- уменьшение и купирование болевого синдрома,
- расслабление спазмированных мышц,
- улучшение питания тканей позвоночника: позвонков, межпозвоночных дисков, нервной системы,
- улучшение обмена веществ и усиление кровообращения,
- укрепление мышечного каркаса.
Теперь рассмотрим боле подробно: как и чем лечить спондилёз грудного отдела позвоночника.
Медикаменты
Медицинские препараты помогут снять боль и уменьшить воспаление. Для этого назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Но их долгое применение может привести к развитию побочных эффектов, поэтому лечащий врач должен следить за состоянием организма и своевременно назначать поддерживающую корректирующую терапию.
При сильных болях, если НПВС не приносят облегчения, назначают кортикостероиды, гормональные средства, более сильные, но имеющие больше побочных эффектов.
Для улучшения питания тканей применяются витаминные комплексы. Для хрящевой ткани назначают хондропротекторы. Они могут способствовать восстановлению тканей межпозвоночных дисков и предотвратить их дальнейшее разрушение (Глюкозамин, Хондроитин, Артра, Терафлекс).
Для расслабления мышечной ткани применяю миорелаксанты (Сирдалуд, Мелоксикам).
Для поддержания и питания нервной системы так же используют витамины (Мильгамма, Нейромультивит).
Хирургическое вмешательство проводится в крайних случаях, когда есть угроза развития других болезней или добиться улучшения состояния больного не возможно другими способами.
Физиотерапия
Курсы физиотерапии проводят совместно с основным лечением после острой фазы болезни. Она помогает снять болевой синдром, убрать отеки, улучшить трофику тканей, способствовать лучшему проникновению лекарственных веществ в область поражения.
Электрофорез применяют для улучшения усвоения лекарственных веществ. Силу и время воздействия выбирает врач в зависимости от тяжести заболевания. Благодаря методу воздействия лекарственное вещество намного лучше задерживается в тканях и эффект от его применения длится дольше.
Лазеротерапия снимает болевой синдром, уменьшает воспаление, стимулирует местное кровообращение, уменьшает отечность тканей, ускоряет регенерацию, способствует лучшему усвоению лекарств и нормализует обмен веществ.
Магнитотерапия основана на воздействии магнитного поля. Она способствует расширению сосудов и улучшению кровообращения, снимает отек, боль и оказывает расслабляющее действие.
Ударно-волновая терапия использует акустические волны низкой частоты. Она обладает теми же качествами, как и выше перечисленные.
Различные виды физиотерапии применяются последовательно, друг за другом, и назначаются врачом-физиотерапевтом.
Народные рецепты
Спондилез грудного отдела позвоночника и лечение народными средствами можно рассматривать как вспомогательную терапию. Их можно использовать только в период ремиссии. Растительные препараты, лекарственные травы или эфирные масла обладают биологически активными веществами, которые помогают в выздоровлении организма.
Можно растирать грудную область маслом пихты, это поможет уменьшить боль.
Из 30 грамм жгучего перца и 200 мл водки можно сделать перцовую настойку, растирать для разогревания больную область.
Также используют мази на основе барсучьего жира с добавлением масел или самостоятельно. Также его можно использовать в пищу в качестве источника ненасыщенных жирных кислот и витаминов А и Е.
Важно! Использование того или иного средства народной медицины должно быть согласовано с вашим лечащим врачом.
Лечебная гимнастика
Упражнения в лечебной гимнастике должны быть плавными и мягкими, не причиняющими дискомфорт. Выбор упражнений определяет врач – ортопед или врач по лечебной физкультуре. Первоначально занятия лучше проводить под контролем врача, что бы следить за правильностью их выполнения и исключить ошибки.
По окончании курса лечения больной должен самостоятельно регулярно выполнять данные упражнения для сохранения здоровья позвоночника.
Гимнастика при спондилёзе грудного отдела позвоночника может включать такие упражнения:
- стоя ровно, медленно поднимайте руки вверх через стороны, так же плавно опускайте, вы должны почувствовать работу мышц в межлопаточной области,
- так же стоя, сложите вытянутые руки в замок, ладони направлены к себе, поднимайте и опускайте руки,
- лежа на животе, вытяните руки вперед, приподнимите руки и ноги и потянитесь, задержите положение на несколько секунд, затем опустите и расслабьтесь,
- лежа на животе, сложите руки за голову, поднимите верхнюю часть туловища, задержитесь на несколько секунд и опуститесь, ноги должны лежать не отрываясь от пола, без напряжения.
Пример комплекса ЛФК для позвоночника можно увидеть на видео в конце статьи. После основного курса лечения в период облегчения больным спондилезом рекомендовано проходить курс восстановления в реабилитационном центре. Так же будет полезным санаторно-курортное лечение, бальнеотерапия.
Хирургическое вмешательство
Хирургическое вмешательство проводится в исключительных случаях. Оно показано, если консервативные методы лечения не дают положительного эффекта, больной испытывает сильный болевой синдром или на фоне спондилеза развиваются различные осложнения.
Профилактика и прогноз
Для профилактики болезни необходимо знать причины и факторы риска, которые были описаны выше. Для поддержания позвоночника и опорно-двигательного аппарата в хорошей форме необходимо вести активный образ жизни, заниматься посильными видами спорта, плаванием, избегать подъема тяжестей, использовать правильную технику переноски грузов, следить за осанкой, правильно питаться.
Для позвоночника очень полезны мягкие виды фитнеса, йога, растяжки и разработка связок и мышц. Плавание и аквааэробика хорошо расслабляют и восстанавливают тонус позвоночника.
Поскольку спондилез имеет необратимые последствия, вылечить его полностью на сегодняшний день невозможно. Можно лишь облегчить симптомы: снять боль, остановить разрушение хрящевой ткани межпозвоночных дисков, существенно улучшить качество жизни пациента за счет реабилитационных мероприятий и медикаментов.
Заключение
Спондилез очень серьезное тяжелое заболевание позвоночника, оно существенно влияет на жизнь человека. Человек теряет возможность вести активный образ жизни, заниматься активными видами спорта, испытывать перегрузки.
Поэтому очень важно правильно дифференцировать симптомы и своевременно обращаться за врачебной помощью.
В статье «Эффективное лечение спондилеза грудного отдела позвоночника» использованы материалы:
http://spina.guru/bolezni/spondilez-grudnogo-otdela-pozvonochnika
http://prooporu.com/bolezni-sustavov/spondilez/grudnogo-otdela-pozvonochnika.html
http://medspina.ru/pozvonochnik/spondilez-grudnogo-otdela.html
http://zaslonovgrad.ru/zabolevaniya/grud/kak-lechit-spondilez-grudnogo-otdela-pozvonochnika