- от автора Jose
Причины и методы лечения синдрома позвоночной артерии
Синдром позвоночной артерии
 Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Человек с такой патологией испытывает массу неприятных ощущений, дискомфорт, боль. Некоторые проявления заболевания могут быть крайне опасными для здоровья и даже жизни. К примеру, человек часто испытывает головокружения. В результате может произойти обморок, во время которого человек сильно ударяется головой, получает более серьезную травму. Или падение без потери сознания, но все равно не менее травматичное.
Но если даже не учитывать опасность патологических проявлений заболевания, оно само по себе очень опасно. Нарушение кровообращения в мозгу – это фактор, который рано или поздно приведет к тяжелым осложнениям – инсульту, потери трудоспособности и даже невозможности элементарного самообслуживания. Поэтому лечение патологии должно быть неотложным и максимально эффективным.
Что это такое?
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак).
Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Механизм развития
Патогенез синдрома позвоночной артерии связан с анатомическим строением позвоночника и окружающих его связок, мышц, нервов и сосудов.
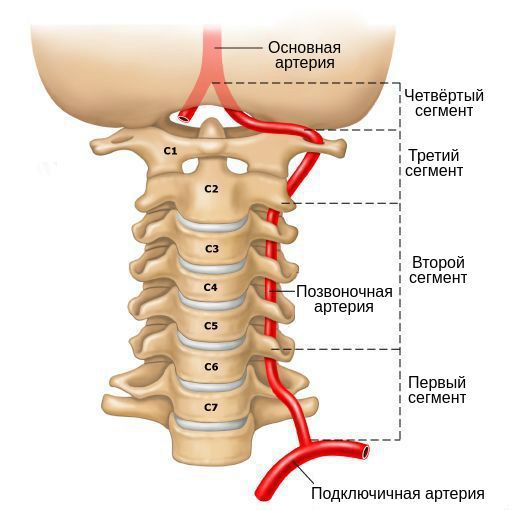
В головной мозг кровь поступает по двум внутренним сонным артериям и двум позвоночным артериям, а отток крови осуществляется по двум яремным венам. По позвоночным артериям, образующим вертебробазилярный бассейн и снабжающим задние отделы мозга, в головной мозг поступает 15 — 30% необходимого объема крови. Берущие свое начало в грудной полости позвоночные артерии входят в поперечное отверстие шестого шейного позвонка и проходят через вышележащие шейные позвонки по костному каналу (костный канал образуется поперечными отростками шейных позвонков). В полость черепа позвоночные артерии входят через большое затылочное отверстие, сливаясь в области базилярной борозды моста в основную (базилярную) артерию.
Поскольку позвоночные артерии снабжают кровью шейный отдел спинного мозга, продолговатый мозг и мозжечок, недостаточное кровоснабжение вызывает симптомы, характерные для поражения этих отделов (шум в ушах, головокружение, нарушение статики тела и др.). Так как позвоночные артерии контактируют не только со структурой позвоночника, но и с окружающими позвоночный столб мягкими тканями, синдром позвоночной артерии отличается различными механизмами развития.
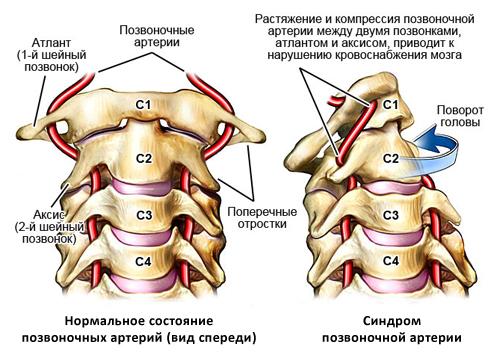
Позвоночная артерия подразделяется на интракраниальный и экстракраниальный отдел, значительная часть которого проходит через подвижный канал, образованный отверстиями позвонков. В этом же канале расположен нерв Франка (симпатический нерв), задний стволик которого локализуется на задне-медиальной поверхности позвоночной артерии. Благодаря такому расположению при раздражении рецепторов позвоночно-двигательного сегмента возникает рефлекторный ответ стенки позвоночной артерии. Кроме того, на уровне атланта и аксиса (позвонки С1 и С2) позвоночные артерии прикрыты только мягкими тканями, что в сочетании с мобильностью шейного отдела повышает риск развития компрессионного воздействия на артерии со стороны окружающих тканей.
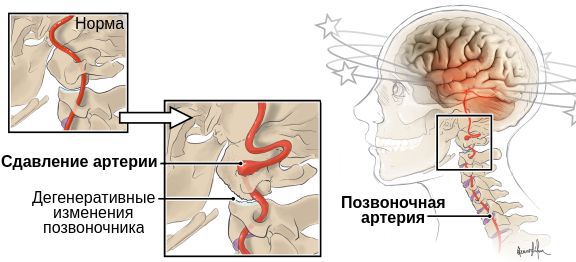
Возникающие в результате остеохондроза, деформирующего спондилеза, разрастания остеофитов и других патологий дегенеративные изменения в шейном отделе часто являются причиной компрессии позвоночных артерий. В большинстве случаев компрессия выявляется на уровне 5-6 позвонков, но может наблюдаться и на уровне 4-5 и 6-7 позвонков. Кроме того, синдром позвоночной артерии чаще развивается с левой стороны, так как в отходящем от дуги аорты сосуде чаще наблюдается развитие атеросклероза. Дополнительное шейное ребро также чаще выявляется с левой стороны.

Причины
Основная причина возникновения синдрома позвоночной артерии – это заболевание шейного отдела позвоночника, а точнее – шейный остеохондроз. А вот почему образовывается остеохондроз, не всегда удается выяснить. Это может быть и врожденная склонность пациента к болезням ОДА, и травма, и даже неправильное питание.
Наиболее распространенные причины, способствующие развитию патологии:
- Травматизация – патологические процессы могут начать развиваться вследствие микротравмы, травмы, оперативного вмешательства на любых тканях шейного отдела.
- Плохая организация «гигиены сна» — неудобная постель, избыток или недостаток подушек.
- Ношение обуви на высоком каблуке – это ведет к нарушению осанки, позвоночник искривляется, нарушается его структура, анатомическое строение.
- Переохлаждение, в том числе систематическое. Может начаться воспалительный процесс в мягких тканях, который негативно отразится и на других структурах шеи.
- Большие нагрузки на область шеи – наиболее характерны для спортсменов, занимающихся тяжелыми видами спорта. А также для людей, которые в силу профессиональных или бытовых факторов испытывают такие нагрузки.
- Недостаточная подвижность шейного отдела позвоночника – ситуация характерна для людей, которые работают в сидячем положении и практически не двигаются в течение дна. К примеру, водители такси, дальнобойщики, компьютерщики, швеи, бухгалтеры часами сидят со слегка склоненной головой, выполняя свою работу.
- Недостаточное качество питания – отсутствие в пище белков и витаминно-минеральных нутриентов. Это негативно отражается на костной и хрящевой тканях опорно-двигательного аппарата.
- Регулярное спазмирование мышц шеи.
- Опухолевые заболевания с метастазами в структуры шейного отдела позвоночника.
Факторы развития шейного остеохондроза могут быть и комплексными. В этом случае они усиливают патологическое действие друг друга. К примеру, человек часто носит тяжести на спине, плохо питается, в пределах его семьи были частые случаи заболеваний ОДА. У такого человека риск развития синдрома позвоночной артерии выше, чем у остальных больных с шейным остеохондрозом.
Классификация
Патогенетическая классификация синдрома по типу гемодинамических расстройств:
- Компрессионный тип СПА – механическое сдавление артерии снаружи,
- Ангиоспастический тип – рефлекторный спазм сосудов, связанный с раздражением рецепторов в зоне поражения,
- Ирритативный тип возникает при поражение нервов, образующих симпатическое сплетение вокруг артерий,
- Смешанный тип — любое сочетание перечисленных вариантов.
По выраженности клинических проявлений СПА подразделяют на 2 типа:
- Дистонический тип — функциональные нарушения, проявляющиеся головной болью различной интенсивности, вестибулярными и офтальмологическими симптомами, вегетативными расстройствами. Первые клинические признаки у больных возникают при редких движениях в шее. Неудобное положение, занимаемое больным во время сна, также может спровоцировать данную симптоматику. Функциональные нарушения считаются обратимыми, а их симптомы нестойкими. Этот тип синдрома хорошо поддается терапии. Инсульты и прочие осложнения развиваются крайне редко.
- Ишемический тип обусловлен органическими изменениями в мозговой ткани. Клинически синдром проявляется транзиторными ишемическими атаками или признаками ишемического инсульта: атаксией, дизартрией, диплопией. Приступы возникают внезапно после резкого поворота или наклона головы. Неприятные симптомы исчезают в лежачем положении больного. При этом долгое время сохраняется общая слабость, разбитость, головная боль. Ишемический тип часто заканчивается инсультом, плохо поддается лечению и вызывает стойкий неврологический дефицит.
Эти две формы синдрома часто рассматриваются специалистами как стадии одной патологии.
Стадии развития
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Симптомы синдрома позвоночной артерии
Распознать симптомы синдрома позвоночной артерии без диагностики сложно. И дело не в том, что недуг не проявляет себя. Просто его признаки схожи с другими заболеваниями, начиная с распространённого остеохондроза и заканчивая болезнями, которые пациенту крайне сложно связать с позвоночником, о чём уже говорилось выше. Поэтому, если вы обнаружите у себя один из перечисленных ниже симптомов, следует обратиться за диагностикой в свою поликлинику или на платное обследование.
Наиболее часто у пациентов с данным синдромом наблюдаются головные боли, которые могут как случаться в виде периодических приступов, так и быть почти постоянными. Эпицентром болевых ощущений является область затылка, но распространяться оттуда они могут на лоб и виски.
Этот симптом зачастую усиливается со временем. Постепенно становится болезненным наклон или поворот головы, а со временем появляются аналогичные ощущения на коже в области роста волос, которые усиливаются во время прикосновений. Это может сопровождаться жжением. Шейные позвонки при поворотах головы начинают «хрустеть».
Другие признаки, встречающиеся чуть реже:
- Повышения артериального давления;
- Звон и шум в ушах;
- Тошнота;
- Боли в сердце;
- Повышенная утомляемость организма;
- Головокружение, вплоть до предобморочного состояния;
- Потери сознания;
- Боль в шее или чувство сильной напряжённости;
- Нарушение зрения, иногда просто боль в ушах, также могут болеть глаза – в обоих случаях часто с одной стороны ощущения сильнее, чем с другой.
В долгосрочной перспективе на фоне данного синдрома может развиться вегето-сосудистая дистония, повышенное внутричерепное давление (гипертензия), онемение конечностей, обычно пальцев рук. Также проявляются различные психические отклонения – раздражительность, злость без причины, страх, перепады настроения. Такие симптомы возникают далеко не сразу. Но, учитывая страсть наших сограждан к самолечению без диагноза, да и просто к тому, чтобы затягивать обращение к врачу, когда всё болит, часто они обращаются уже с этими признаками.

Диагностика
Эффективность терапии зависит от своевременной диагностики. Поэтому перед тем как лечить патологию, пациента направляют на всестороннее обследование. Если имеется подозрение на синдром позвоночной артерии, диагностика включает:
- Изучение жалоб пациента и анамнеза болезни;
- Неврологический осмотр;
- Рентгенографию шейного отдела – обнаруживает патологические изменения в атланто-окципитальном суставе;
- Дуплексное сканирование артерий – показывает аномалии в сосудах, выясняет их проходимость;
- Ангиографию артерий – измеряет скорость кровотока и диаметр сосудов, выявляет местоположение патологий;
- Допплерографию – определяет нарушение кровотока, исследует проходимость сосудов, характер кровотока и его скорость;
- Магнитно-резонансную или компьютерную томографию шейного отдела – выявляет аномалии в позвоночнике;
- Магнитно-резонансную томографию головного мозга –оценивает обеспечение клеток головного мозга кислородом и питательными веществами, устанавливает причину нарушения кровообращения, показывает локализацию защемления.
Терапевтические методы подбираются для каждого пациента индивидуально на основе результатов диагностического обследования.
Последствия
В случае несвоевременного обнаружения СПА, игнорирования его симптоматики самим пациентом, а также при ошибочной либо неполной терапии, данная патология рано или поздно достигнет пика своего развития, который может стать причиной:
- тяжелой ишемической атаки, вплоть до инсульта;
- дисциркуляторной энцефалопатии;
- необратимых нарушений в головном мозге;
- инвалидности и даже летального исхода.
Чем и как лечить синдром позвоночной артерии
Лечение синдрома позвоночной артерии не требует долгого пребывания в стационаре. Терапию можно проводить и в домашних условиях, но только под наблюдением врача. Самолечение народными рецептами не поможет, болезнь требует серьезного комплексного подхода. Кроме приема медикаментов используются следующие методы:
- Лечебная гимнастика. Физические упражнения снимают боли, существенно уменьшают нагрузку на спину и укрепляют мышцы.
- Курс сосудистой терапии. Принимают сосудорасширяющие средства, препараты для улучшения кровообращения, ангиопротекторы.
- Курс массажа часто приносит не худшие результаты, чем прием медикаментов.
- Иногда назначают ношение индивидуального ортопедического корсета. Он компенсирует нагрузку на шею.
- Посещать мануального терапевта нужно для восстановления нарушенных анатомических взаимосвязей.
- Акупунктура или иглоукалывание. Многие больные отмечают улучшение самочувствия после сеансов.
- Аутогравитационная терапия. Под собственным весом позвоночник «выпрямляется». Используется для уменьшения нагрузки на межпозвонковые диски и улучшения обмена веществ.
- Физиотерапия. При заболевании, чаще всего, используется магнитотерапия, электрофорез и фонофорез.
Также используется рефлексотерапия и подводное вытяжение позвоночника. Каждый из этих методов нужно предварительно обсудить с врачом. Рекомендуется подобрать комфортные для позвоночника матрасы и подушки.
Медикаментозное лечение
Основная цель терапии – устранение отеков и воспаления, применение медикаментов, способствующих оказанию сосудорасширяющего эффекта. Медикаментозное лечение синдрома позвоночной артерии осуществляется под наблюдением врача, требует комплексного применения ряда лекарственных препаратов:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Физиотерапия
Часто возникает вопрос о том, как избавиться от синдрома позвоночной артерии при помощи методов физиотерапии. Данный вид лечения нормализует обменные процессы и функционирование центральной нервной системы, стабилизирует тонус сосудов.
Лечащий врач может рекомендовать проведение следующих процедур:
- Электрофореза препаратами со стимулирующим и сосудорасширяющим эффектом.
- Талассотерапии.
- Электросна.
- Трансцеребральной УВЧ-терапии.
- Хвойных ванн.
- Аэротерапии.
Даже малейшее ускорение кровообращения и расширение просвета сосудов при синдроме позвоночной артерии способствует улучшению самочувствия пациентов.
Лечебная физкультура
Снять неприятные ощущения синдрома позвоночной артерии смогут упражнения.
Гимнастический комплекс разрабатывается конкретно для каждого пациента с учетом индивидуального протекания болезни, наличия сопутствующих заболеваний и некоторых иных факторов. Заниматься лечебной гимнастикой нужно постоянно, только так можно устранить нежелательные симптомы и вернуть прежнюю подвижность. Комплекс упражнений разрабатывается медработником, так как он знает, какую степень нагрузки можно выполнять конкретному больному.
Превышение физической нагрузки, равно как и ее недостаток, пользы не принесет. Гимнастика включает несложные упражнения – повороты, наклоны головы, подтягивания к плечам чередуются с расслаблением. Если во время гимнастики пациент чувствует боль, то стоит пересмотреть комплекс или прибегнуть к иным способам лечения синдрома.

Хирургическое лечение
Устранить механическое воздействие на позвоночную артерию поможет хирургическое вмешательство. Операцию назначают при неэффективности консервативной терапии и выраженном сужении артерий.
В настоящее время особо популярны эндоскопические вмешательства. Через небольшой разрез кожи иссекают место сужения, а затем проводят пластику сосуда. Артерии расширяют путем введения баллона со стентом. Больным с остеохондрозом удаляют остеофиты, проводят реконструкцию позвоночной артерии, периартериальную симпатэктомию, пункционный спондилодез, фенестрацию дисков между позвонками, аутодермопластику дисков или их замену титаново-никелевым эксплантом. Хирургическое лечение СПА считается высокоэффективным. Оно позволяет в 90% случаев полностью восстановить кровоснабжение мозга.
Средства народной медицины без традиционного консервативного и оперативного лечения при СПА считаются малоэффективными. Больные принимают хвойные или солевые ванны, употребляют внутрь настой душицы, конского каштана, боярышника.
Профилактика
Основными профилактическими мероприятиями в данном случае являются активный образ жизни и здоровый сон на удобных спальных принадлежностях (очень желательно, чтобы они относились к категории ортопедических).
В случае, если ваша работа предусматривает длительное нахождение головы и шеи в одном положении (например, это работа за компьютером или деятельность, связанная с непрерывным письмом), настоятельно рекомендуется делать перерывы в ней, во время которых проводить гимнастику для шейного отдела позвоночника.
При появлении жалоб, указанных выше, не следует ждать их прогрессирования: правильным решением будет в короткий срок обратиться к врачу.
Прогноз
Прогноз на течение СПА может быть относительно благоприятным лишь в случае своевременного обращения пациента за квалифицированной помощью и последующего соблюдения им всех без исключения предписаний лечащего врача-невролога.
Только в этой ситуации возможно перевести данную патологию в стойкую ремиссию, на протяжении которой пациент будет вести вполне нормальный образ жизни, не сопровождающийся негативной симптоматикой со стороны шейного отдела позвоночника и головного мозга.
Синдром позвоночной артерии (Барре — Льеу) — симптомы и лечение
Что такое синдром позвоночной артерии (Барре — Льеу)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевича Г. В., невролога со стажем в 13 лет.

Определение болезни. Причины заболевания
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.

На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
- вегетативные — нарушения вегетативной нервной системы;
- церебральные — дисциркуляторная энцефалопатия (ДЭП);
- сосудистые — патологическая извитость, гипоплазия (сужение диаметра) и атеросклероз позвоночных артерий.
Эти проявления могут возникать по разным причинам:
- сдавление симпатического сплетения позвоночной артерии;
- деформация стенки или изменение просвета позвоночной артерии [1] .
В связи разнообразием причин развития синдрома МКБ-10 (Международная классификация болезней) кодирует его по-разному. Например, он может рассматриваться как начальные проявления недостаточности кровоснабжения в вертебробазилярной системе — структурах головного мозга, кровоснабжаемых позвоночной и базилярной артериями. В таком случае он кодируется как G 45.0 Синдром вертебробазилярной артериальной системы [4] [5] [6] .

Также синдром позвоночной артерии может кодироваться как:
- М 47.0 Синдром сдавления передней спинальной или позвоночной артерии;
- G 99.2* Миелопатия — данный диагноз обязательно сочетается с другим заболеванием;
- М 53.0 Шейно-черепной синдром;
- М 53.2 Спинальная нестабильность — в рамках нестабильности шейного отдела позвоночника[7][8] .
О распространённости синдрома позвоночной артерии можно судить по частоте нарушения кровотока в вертебробазилярной системе, которая достигает 25-30 % всех случаев нарушений мозгового кровообращения, а количество транзиторных ишемических атак доходит до 70 % [1] [2] [3] [4] .
За последние 30 лет синдром вертебробазилярной недостаточности стал чаще встречаться у людей трудоспособного возраста, хотя раньше данная патология в основном возникала у людей старшей возрастной группы. При этом прежней причиной недостаточности считались дегенеративно-дистрофические изменения в шейном отделе позвоночника, которые проявлялись нистагмом (неконтролируемым движением глаз), головокружением, параличом взора, снижением слуха, нарушением чувствительности и другими симптомами. Сейчас же на первый план выходит нестабильность в шейном отделе позвоночника — подвижность позвонков при сгибании и разгибании шеи и неспособность мышечно-связочного аппарата обеспечить синхронное движение шейных позвонков [3] [4] [5] .
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1] [9] [10] :
- Зрительные (офтальмические) проявления: ощущение пелены перед глазами; скотомы — слепые участки в поле зрения; фотопсии — пятна, молнии или точки перед глазами; боли и ощущение инородного тела в глазу; преходящее выпадение полей зрения (чаще в виде концентрического сужения).


- Вестибулярные расстройства: шум в ухе, который может зависеть от положения головы; пароксизмальное несистемное головокружение — чувство неустойчивости, шаткость, ощущение укачивания, тошнота; системное головокружение — ощущение «вращения предметов», «перевёрнутой комнаты».
- Вегетативные (диэнцефальные) нарушения: чувство жара, озноба, похолодание рук и ног, гипергидроз, изменения цвета кожи, непреодолимая сонливость, резкая общая слабость, нарушения ритма сон-бодрствование, внезапное повышение артериального давления, нарушения сердечного ритма.
- Гортанно-глоточные нарушения: покалывание в горле, ощущение ползающих мурашек, першение, кашель, затруднения при глотании, извращение вкуса.
- Дроп-атаки: внезапные падения без потери сознания при резком запрокидывании или повороте головы с быстрым восстановлением.
При синкопальном вертебральном синдроме (синдроме Унтерхарншайдта) — крайнем проявлении синдрома позвоночной артерии — возникает потеря сознания и гипотония мышц после резкого движения головой или долгого нахождения в вынужденном положении. Причина тому — ишемия задних отделов ствола головного мозга и мозжечка [1] [10] .
Патогенез синдрома позвоночной артерии
Патогенез синдрома позвоночной артерии связан с механическим воздействием на ствол артерии и вегетативным нервным сплетением, идущим вместе с ним. Это приводит к рефлекторному сужению просвета артерии и спазму сосудов головного мозга. В результате снижается кровоток в заднем отделе мозга, стволовых структурах и мозжечке [1] [7] .

Воздействие на позвоночную артерию происходит при различных нарушениях:
- подвывихе суставных отростков позвонков;
- нестабильности или гипермобильности позвонков;
- травмировании остеофитами — патологическими наростами, расположенными на поверхности позвонка;
- унковертебральном артрозе — деформации шейных суставов;
- добавочном шейном ребре;
- спазме в мышцах шеи или нижней косой мышце головы;
- врождённых аномалиях артерий — сужении просвета одной из позвоночных артерий.
Эти причины по-разному влияют на каждый участок позвоночной артерии. До входа в канал поперечных отростков (особенно при высоком вхождении) артерия сдавливается лестничными мышцами. В канале поперечных отростков на артерию воздействуют остеофиты, артрозы суставов, смещение позвонков, унковертебральные артрозы, нестабильность шейных позвонков. При выходе из канала артерия подвержена воздействию нижней косой мышцы головы. При комбинации нескольких факторов вероятность травмирования позвоночной артерии возрастает [9] .

Некоторые авторы кроме механического воздействия на позвоночную артерию выделяют рефлекторные причины синдрома — так называемый «рефлекторный ангиоспастический синдром». Эти причины кроются в близком расположении иннервации позвоночной артерии и межпозвонковых суставов со звёздчатым (шейно-грудным) узлом [11] .
Классификация и стадии развития синдрома позвоночной артерии
Основная классификация, которая используется на практике, была предложена в 2010 году [1] . Она разделяет синдром по трём признакам: механизму воздействия на позвоночную артерию, характеру нарушения кровообращения и клиническим проявлениям.
По типу воздействия на позвоночную артерию выделяют:
- синдром, спровоцированный подвывихом суставных отростков позвонков;
- синдром, связанный с патологической подвижностью позвоночно-двигательного сегмента;
- синдром, возникший в результате сдавления артерии остеофитами;
- синдром, причиной которого стал спазм сосуда в связи с раздражением нервного сплетения;
- синдром, вызванный сдавлением артерии в области первого шейного позвонка (аномалии развития);
- синдром, возникший в связи с унковертебральным артрозом;
- синдром, связанный с артрозом дугоотростчатых суставов;
- синдром, вызванный грыжей дисков шейного отдела;
- синдром, возникший при рефлекторно мышечной компрессии (сжатии).
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1] [9] [10] :
- компрессионный — механическое сдавление артерии;
- ирритативный — раздражение вегетативных нервных волокон;
- ангиоспастический — рефлекторный ответ на раздражение позвоночно-двигательного сегмента, при этом появление симптомов в меньшей степени зависит от поворотов головы;
- смешанный — сочетание нескольких вариантов, например, компрессионного и ирритативного.
По клиническим проявлениям выделяют две стадии синдрома [1] :
- первая — функциональная;
- вторая — органическая.
Для функциональной стадии характерны:
- постоянная или приступообразная головная боль пульсирующего, ноющего характера с вегетативными проявлениями, может усиливаться при движении головой, распространяется от затылочной области к лобной;
- кохлеовестибулярные проявления: ощущение неустойчивости, покачивания в сочетании с шумом в ушах и снижением слуха;
- зрительные нарушения: потемнения, ощущение песка в глазах, фотопсии.
Органическая стадия начинает развиваться, если воздействие на позвоночную артерию продолжается и дальше. При хроническом травмировании артерии нарушается крово- и лимфообращение в вертебробазилярной системе. Начинают страдать задние отделы ствола головного мозга и миелобульбарная область — переход спинного мозга в продолговатый. Это приводит к преходящим и стойким нарушениям кровообращения мозга, головокружениям, нарушениям координации движений и ходьбы, тошноте, рвоте, нарушениям артикуляции, дроп-атакам — внезапным падениям без потери сознания [1] [4] [7] [8] .

Осложнения синдрома позвоночной артерии
Длительное сдавление позвоночной артерии при отсутствии адекватной терапии может стать причиной недостаточного кровообращения в вертебробазилярном бассейне. При этом изменение текучести крови вносит дополнительный вклад в прогрессирование симптомов. К важным показателям, которые следует контролировать, можно отнести гемостаз (свёртываемость крови), липидный спектр, общий анализ крови — уровень фибриногена, вязкость крови, склеивание тромбоцитов и гематокрит (объём красных кровяных телец). Изменение этих показателей может ухудшить микроциркуляцию — движение крови в мелких кровеносных сосудах [2] [10] .
Присоединение симптомов, вызванных недостаточностью кровообращения в вертебробазилярной системе, сначала носит преходящий характер, но затем становится стойким. Это способствует присоединению атеросклероза и артериальной гипертензии. Если данное состояние не контролировать, может возникнуть реальная угроза ишемического инсульта с локализацией инфаркта в стволе головного мозга, мозжечке, бассейне задней мозговой артерии [2] .

Диагностика синдрома позвоночной артерии
В диагностике синдрома позвоночной артерии возможны некоторые затруднения из-за разнообразия клинических проявлений. Поэтому постановка диагноза не может основываться только на жалобах пациента. Кроме клинических проявлений необходимо инструментальное подтверждение признаков нарушения кровотока и воздействия на позвоночную артерию [1] [4] [7] [10] .
Так, для установления диагноза должны присутствовать минимум три признака [1] [7] :
- Хотя бы одно клиническое проявление: кохлео-вестибулярные, зрительные или вегетативные нарушения; наличие транзиторной ишемической атаки в истории болезни; синкопальный приступ Унтерхарншайдта (потеря сознания и гипотония мышц после резкого движения головой); приступы дроп-атак; базилярная мигрень.
- Рентгенологические проявления: признаки спондилоартроза (поражения дугоотросчатых суставов), спондилёза (изнашивания структур позвоночника), унковертебрального артроза, подвывиха суставных отростков позвонков; признаки нестабильности и гипермобильности позвонков, аномалий краниовертебрального перехода.
- Ультразвуковые проявления: сдавление позвоночной артерии; асимметрия линейной скорости кровотока, воздействие позвоночных структур на позвоночную артерию.
При неврологическом осмотре могут быть выявлены:
- нистагм — неконтролируемое движение глаз;
- статическая или динамическая атаксия — нарушение точности и координации движений;
- шаткость в позе Ромберга — стоя со сдвинутыми стопами и вытянутыми вперёд руками;
- отклонения при проведении пробы Унтербарга — марш на месте с закрытыми глазами в течение 1-3 минут (допускается отклонение вперёд не больше, чем на одни метр, или поворот более чем на 40-60 градусов);
- напряжение подзатылочных мышц при пальпации;
- ограниченная подвижность шейного отдела позвоночника.
Рентгенологическое исследование эффективно только с проведением функциональных проб (неврологических тестов), где кроме признаков артроза и аномалий развития также выявляется нестабильность позвонков при максимальном сгибании или разгибании шеи [1] [4] [7] [8] .

Ультразвуковая допплерография магистральных сосудов позволяет оценить скорость и направление кровотока в позвоночных артериях. Также можно получить ценные данные о состоянии сосудистой стенки, наличии атеросклероза и состоянии позвоночных вен, которые могут играть дополнительную роль в развитии симптоматики [1] [4] [7] [8] .
Подтвердить наличие атактических нарушений позволяет постурография — оценка способностей пациента контролировать положение собственного тела. Применение слуховых вызванных потенциалов покажет состояние ствола головного мозга [7] .

Лечение синдрома позвоночной артерии
При хронической боли в шее используются хирургические и фармакологические методы лечения, а также различные способы тракционной терапии — вытяжения позвоночника с помощью специальных приспособлений (блоков, поясов, колец) [12] .

Эффективность методов мануальной терапии — мягких техник, постизометрической релаксации, растяжения мышц — ещё изучается. С этой целью в 2015 году было проведено два исследования. Метаанализ китайских учёных показал, что мануальные техники менее действенны при устранении болевого синдрома, чем тракция шейного отдела позвоночника [13] . Однако исследование канадских учёных выявило, что мануальная терапия становятся эффективнее в сочетании с другим методом активного лечения острой и хронической боли в шее. Также мануальные техники лучше справляются с хронической болью, чем массаж, и эффективнее борются с острой и подострой болью в шее, чем медикаментозное лечение. При этом из-за побочных эффектов от приёма препаратов мануальная терапия является предпочтительной. По эффективности мануальные методики схожи с мобилизацией шейного отдела позвоночника, однако мобилизация как отдельное вмешательство не уменьшает боль [14] .
Что касается такого немедикаментозного метода лечения, как иглоукалываение, то метаанализ 2016 года показал его эффективность над фиктивной акупунктурой (иглоукалыванием неакупунктурных точек) и неактивным лечением [15] .
Несомненным действенным методом лечения синдрома являются физические упражнения. Их эффективность в устранении острого и хронического болевого синдрома подтверждает обзор 2005 года. При этом стоит акцентировать внимание на растяжке шейного отдела, плечевого пояса и грудной клетки. А сочетание упражнений с мобилизацией и мануальными техниками на шейном отделе способствует уменьшению боли в краткосрочной и долгосрочной перспективе [16] .
К операционным методам стабилизации позвоночника относят:
- пункционный межтеловой спондилодез — объединение и фиксирование нескольких позвонков во избежание их смещения;
- фенестрация — частичное удаление дужки межпозвоночного диска;
- аутодермопластика межпозвоночных дисков — замена диска собственными тканями.

При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
- декомпрессивно-стабилизирующие — устранение сдавления с последующей фиксацией позвоночника;
- декомпрессивно-пластические (ламинопластика) — устранение сдавления путём увеличения позвоночного канала с сохранением целостности задних элементов позвонков;
- декомпрессирующие операции — удаление межпозвоночного диска или его дужки, сдавливающих артерию, и др. [9] .
Имеется значительный опыт восстановления позвоночных артерий. Применяются следующие методы:
- транспозиция — смещение позвоночной артерии в подключичную (общую сонную);
- ангиопластика — расширение сосуда с помощью расширяющегося баллона;
- стентирование — расширение сосуда с помощью установки стента.

При одновременном поражении первого и второго сегментов позвоночной артерии выполняется шунтирование — создание обходного пути на уровне третьего сегмента [17] .
Прогноз. Профилактика
Прогноз синдрома зависит от его причины. Как правило, при своевременной диагностике и лечении удаётся избежать развития осложнений. Долгосрочный прогноз и профилактику следует рассматривать в контексте вертебробазилярной недостаточности и хронической цервикалгии [17] .
Учитывая развитие когнитивных нарушений при недостаточности мозгового кровообращения, курс профилактики должен включать нейропротективную терапию, которая направлена на восстановление и защиту клеток нервной системы. Согласно исследованию, при хроническом нарушении мозгового кровообращения эффективно использование кавинтона. Если принимать его в течение трёх месяцев, то эффект сохраняется на протяжении последующих 180 дней [18] . Другое исследование показало, что в качестве профилактики может использоваться мексидол [19] .
Долгосрочным методом профилактики болевого синдрома в шейном отделе, связанного с нестабильностью шейных позвонков, может служить пролотерапия. Она предполагает введение инъекции в болезненные связки, места прикрепления сухожилий. Возникающий воспалительный ответ способствует естественному заживлению связок и суставов, увеличивает прочность соединительной ткани. Наиболее изучена пролотерапия Hackett-Hemwall с использованием декстрозы [20] .
Синдром позвоночной артерии (СПА): симптомы и причины, методы лечения и прогноз жизни
С индром позвоночной артерии — это хроническое, реже острое расстройство кровообращения в головном мозгу по причине постепенного, неуклонного снижения скорости движения жидкой ткани по сосудам, локализованным в воротниковой области.
Они питают затылочную долю, потому как раз она и экстрапирамидная система, (мозжечок) страдают первыми.
Патологический процесс годами не обнаруживается, сопровождается минимальной клиникой.
И даже когда расстройство дает выраженные симптомы, люди редко обращаются к врачу. Списывая головные боли на усталость, потерю сознания на перемены погоды и т.д. Признаки неспецифичны, что и делает расстройство довольно сложным в плане раннего выявления.
Лечение консервативное, оперативное намного реже. Момент начала очень важен. Чем дольше прогрессирует и даже просто существует расстройство, тем сложнее проводить терапию.
«Кульминацией» отклонения выступает инсульт затылочной доли, возможно обширный с развитием тяжелого неврологического дефицита или смерти больного.
Механизм становления
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.

- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.

При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом . Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.

Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Классификация
Типизация синдрома позвоночной артерии (сокращенно СПА) проводится как по тяжести клинических проявлений, так и по формам расстройства, основному органическому происхождению отклонения.
Второй критерий позволяет выделить 4 разновидности болезни:
- Ангиоспастическую. Происходит сужение позвоночных артерий c ухудшением кровотока. На фоне чего развивается подобное — нужно выяснять отдельно с помощью инструментальных исследований.
- Компрессионную. Считается одной из основных. Суть патологического процесса в пережатии позвоночной артерии сторонними объектами.
В подавляющем большинстве случаев речь идет о мышцах в спазмированном состоянии.
Обычное дело для пациентов, страдающих остеохондрозом, спортсменов, людей длительно находящихся в положении лежа или отдыхающих на неудобной подушке.
- Ирритативную. Суть заключается в нарушении иннервации сосудов. Передается аномальный сигнал, который и провоцирует стеноз позвоночных артерий. Встречается такой вариант примерно в 10% случаев. Трудно поддается диагностике и отграничению от прочих форм расстройства.
- Смешанная разновидность. Обнаружить суть патологического процесса еще труднее. Требуется всесторонняя диагностика.
Первый же критерий подходит скорее для стадирования расстройства.
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Возможно подразделение расстройства на функциональное и органическое (разница в стойкости проявлений).
Клинические варианты синдрома и симптомы
Выделяют порядка 10 форм патологического процесса. Их не стоит отграничивать друг от друга жестко, потому как чистые разновидности встречаются исключительно редко.
Много чаще имеет место сочетание отдельных симптомов из каждой группы, собирается интересный «конструктор» из клинических признаков. Подобная типизация имеет скорее теоретическое значение.
Синдром Барре-Льеу
Неврологические проявления довольно скудные, малые по интенсивности.
- Головная боль. Слабая или чуть выше, но мучительная, длительная. Плохо снимается препаратами или вообще не поддается коррекции подручными средствами. Купируется на небольшой срок. Сопровождает больного почти всегда.
- Шум в ушах, ощущение звона. Нарушения слуха другого типа, падение восприятия звуков.
- Фотопсии. Вспышки в поле зрения, которые выглядят как яркие точки или простейшие геометрические фигуры.
Дроп-атаки
Сопровождаются опасными признаками:
Резкое нарушение проведения нервного импульса, в результате дисфункции экстрапирамидной системы, мозжечка.
Проявляется параличом тела. Голова запрокидывается, человек не может управлять собственными конечностями. Тонус мышц максимальный.
Дальше следует падение. Это опасно, потому как вероятно получение травм, несовместимых с жизнью.
Шейная или базилярная мигрень
Мало отличается от классической формы. Имеет сосудистой происхождение. Среди типичных признаков:
- Развитие ауры. Предшествующих основному приступу симптомов. Вроде выпадения участков полей зрения, появления мерцательной скотомы (область формирования ярких искорок в зоне видимости).
- Головная боль в затылке. Сильная ,невыносимая. Может спровоцировать рефлекторную неоднократную рвоту. Человек занимает вынужденное положение, чтобы как-то смягчить дискомфорт.
- Нарушение речи. Язык заплетается, управляемость мимической мускулатуры падает.
- Сильное головокружение. Ориентироваться в пространстве невозможно.
Вестибуло-атактический синдром
Сопровождается неспецифическими моментами.
- Нарушение нормального равновесия. Отсюда шаткость походки.
- Потемнение в глазах после резкой перемены положения тела и внезапно, спонтанно.
Тошнота, рвота. - Необъяснимые скачки артериального давления. Преимущественно показатели находятся на отметках ниже нормы.
- Рост числа сердечных сокращений. Тахикардия. Рефлекторная реакция организма на недостаточность питания церебральных структур.
Преходящее нарушение мозгового кровообращения
Транзиторная ишемическая атака, если говорить по-другому. Еще одно наименование — микроинсульт, что не соответствует действительности. Некроза, отмирания тканей нет.
- Дисфагия (невозможность глотать).
- Снижение силы голоса вплоть до полной его потери.
- Двоение в глазах, монокулярная и тотальная слепота.
- Тошнота, рвота.
- Головная боль, невозможность ориентироваться в пространстве.
- Длительность симптомов от пары минут до нескольких часов. Затем все спонтанно возвращается в норму.
Синдром кохлеовестибулярный
Преимущественная клиническая характеристика — нарушение слуха вплоть до его полного исчезновения. По мере прогрессирования возможно покачивание при ходьбе.
Вегетативный синдром
- Нарушения сна. По типу частых ночных пробуждений.
- Повышенная тревожность.
- Потливость или гипергидроз, сменяющийся зябкостью, ощущением холода.
- Бледность кожных покровов.
- Падение уровня артериального давления.
Проявления возникают спонтанно. В качестве отдельных приступов. Эпизод длится от 10 до 40 минут.
Регрессирует сам. Затем все повторяется. Частота разная. От 1 раза в неделю до нескольких в сутки.
Офтальмологический синдром
Сопровождаются скотомами (выпадение полей зрения, выглядят как черные статичные пятна), транзиторной (преходящей) слепотой, снижением остроты, цветовосприятия. Также возможно слезотечение, быстрая утомляемость.
Синкопальный синдром
Долго спазм позвоночных артерий с подобным признаком не считался самостоятельным диагнозом.
Суть расстройства заключается в кратковременной потере сознания или развитии предобморочного состояния при резком повороте головы или нахождении в неудобной статичной позе.
Другое название — синдром Унтерхарншайдта по имени первооткрывателя. В остальные моменты симптомы отсутствуют.
Психические расстройства
Тревожность, ипохондрия, обсессивно-компульсивный невроз, депрессия. Возможно выборочное «обострение» отдельных характеристик и качеств личности человека. Обычно негативных: агрессивность, плаксивость, обидчивость, сварливость.
Симптомы выявляются для оценки полной картины состояния. Без этого в выборе тактики терапии не обойтись.
Причины
В подавляющем большинстве случаев речь идет о двух негативных состояниях.
- Остеохондроз шейного отдела позвоночника. Хроническое дегенеративно-дистрофическое заболевание опорно-двигательного аппарата. Сопровождается нестабильностью костных тканей, воспалительными процессами и постоянной или регулярной компрессией нервных окончаний, сосудов около позвоночника.
- Миозиты, хронические спазмы мускулатуры на уровне шеи. Здесь расположены мощные мышцы. В результате неудобного положения во время сна, малоподвижного образа жизни, неверной позы при сидении развивается хронический спазм. Его трудно снять своими силами. Если не невозможно. Требуется помощь специалистов: как минимум ортопеда, массажиста и врача ЛФК, также, скорее всего, физиотерапевта.
- Чуть реже встречаются прочие причины. Среди которых грыжи шейного отдела позвоночника, курение, потребление спиртного в неумеренных количествах, наркотическая зависимость, гиподинамия, артериальная гипертензия.
В долгосрочной перспективе таким неожиданным образом сказываются некоторые застарелые травмы позвоночного столба.
Диагностика
Проводится под тщательным контролем ортопеда или травматолога. Доктора оценивают сам опорно-двигательный аппарат в системе с окружающими тканями.
Но их одних недостаточно, потому как проблема междисциплинарная. Также требуется консультация невролога или даже профильного хирурга (сосудистого).
- Устный опрос и сбор анамнеза жизни. Все жалобы и важные моменты фиксируются.
- Проверка рефлексов, функциональные тесты. Дают возможность чуть не с первого взгляда заподозрить болезнь. Для этого требуется определенный опыт.
- Рентгенография шейного отдела позвоночника, в том числе с нагрузкой. Используется для оценки анатомических структур.
- Допплерография сосудов шеи. Основная и наиболее действенная методика. Снижение кровотока по позвоночным артериям почти в 100% случаев однозначно указывает на развитие рассматриваемого патологического процесса или на его длительное существование. Зависит от полученных данных.
- Также оценивается кровоток в структурах головного мозга (дуплексное сканирование).
- Ангиография.
- КТ или МРТ.
Лабораторные тесты неинформативны. Потому к ним не прибегают почти никогда. Разве что оценить соединения липидного спектра в ходе биохимии, если предполагаемая причина синдрома позвоночной артерии кроется в атеросклерозе с отложением холестерина на стенках сосудов.
Лечение
Терапия консервативная. К операции не прибегают, не считая крайних случаев, когда есть показания и это обосновано.
Назначаются лекарства нескольких групп:
- Ангиопротекторы . Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока : Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Хирургические методы назначаются в крайних случаях. Основное показание — межпозвоночные грыжи. Также операция проводится при некоторых видах нестабильности столба, если речь о запущенном случае.
Помимо препаратов назначают массаж (кроме тех ситуаций, когда есть грыжи), ЛФК, физиотерапию.
Лечение синдрома позвоночной артерии продолжается от 3 до 12 месяцев.
Прогноз
На полное излечение рассчитывать не приходится. Потому как наблюдаются необратимые изменения анатомического плана в позвоночнике. Но есть все шансы добиться тотальной компенсации при проводимом регулярно лечении.
Вероятность выживания — 98%, сохранения трудоспособности — 78% с некоторыми ограничениями и исключая физические виды активности.
Возможные последствия
Самое грозное из осложнений синдрома позвоночной артерии — ишемический инсульт. Он затрагивает затылочную область.
Редко провоцирует летальный исход (примерно в 20% случаев, что мало для такого опасного состояния).
Неврологический дефицит — слепота, невозможность ориентироваться в пространстве при поражении мозжечка, потеря координации. Доводить до такого не стоит, все в руках человека.
В заключение
Синдром вертебральной (позвоночной) артерии — опасный патологический процесс, затрагивающий как опорно-двигательный аппарат, так и сосуды, нервную систему. Требуется напряжение сил нескольких докторов.
Шансы на восстановление хорошие даже на запущенных стадиях. Медлить с обращением в больницу не стоит, при первых же симптомах лучше проявить бдительность.
Синдром позвоночной артерии

Общие сведения
Собирательным термином синдром позвоночной артерии (СПА) современная медицина объединяет множество патологий вегетативной, сосудистой, травматической и церебральной этиологии, схожих своей негативной симптоматикой и обусловленных поражением одной или двух позвоночных артерий (ПА), связанным с сужением их просвета, деформацией стенок или ирритацией соответствующего симпатического сплетения. Следствием этого является нарушение кровоснабжения определенных сегментов головного мозга, функциональность которых, в результате отсутствия надлежащего питания, снижается (иногда весьма существенно).
Проблема типологии данного заболевания заключается в том, что разные эксперты в области неврологии, травматологи, нейрохирургии и прочих медицинских специальностей часто используют формулировку синдром позвоночной артерии для обозначения различных болезненных состояний, что вносит некоторый диссонанс в определение его границ. В частности под этим понятием может подразумеваться вертеброгенная цервикокраниалгия, синдром Барре-Льеу (шейная мигрень), артериальная гипоплазия или компрессия, дисциркуляторная энцефалопатия, вертебробазилярная недостаточность на фоне шейного остеохондроза и некоторые другие ортопедические и неврологические патологии.
На многих специализированных врачебных форумах идет оживленная дискуссия в плане целесообразности применения этого диагноза при тех или иных нарушениях, да и международная классификация четкого не идентифицирует СПА, о чем свидетельствует присвоенный ему код по МКБ-10: M47.0† Синдром сдавления передней спинальной или позвоночной артерии (G99.2*). Именно ссылка на первостепенный код G99.2 предоставляет врачам возможность широкого употребления данного термина в отношении целого ряда болезней, тем или иным образом связанных с дисфункцией позвоночных артерий.
Патогенез
Выделяют два основных патогенетических механизма развития СПА. Первый из них сопряжен с различными сосудистыми заболеваниями системного характера и приводится в действие в момент их прогрессирования. Второй напрямую связан с анатомическими особенностями расположения ПА в структуре шейных позвонков, а также в близлежащих к ним соединительных, нервных и мышечных тканях, и активизируется вследствие нарушения их целостности.
Сами по себе ПА берут начало в верхней части грудной полости, ответвляясь от подключичной (левая ПА) и безымянной (правая ПА) артерий, пронизывают поперечный просвет 6-го шейного позвонка и дальше проходят по костному каналу через аналогичные отверстия всех вышележащих позвонковых отростков. В полость черепа они попадают сквозь большой затылочный проем, сливаясь в районе срединной борозды моста в одну крупную артерию, под названием базилярная или основная. Вместе с ней ПА образуют вертебробазилярный бассейн, на 15-30% снабжающий головной мозг необходимым ему объемом крови.

Благодаря корректной работе данной вертебробазилярной системы должное питание посредством крови получает шейный фрагмент спинного мозга, мозжечок, внутреннее ухо, задние области гипоталамуса и таламуса, продолговатый и средний мозг, варолиев мост и некоторые сегменты височных и затылочных мозговых долей. При возникновении стеноза (сужение просвета) или эмболии (закупорка просвета) на том или ином участке ПА кровоснабжение этих отделов спинного и головного мозга сокращается, что и становится причиной развития характерных для них негативных симптомов (головокружения, ноющие боли, шум в ушах, нарушение координации и пр.).
По большей части компрессионные нарушения ПА происходят в области 5-6 позвонков шеи, однако могут возникать и на уровне 4-5 и даже 6-7 позвонков. Также следует помнить, что СПА чаще обнаруживается с левой стороны, поскольку именно эти артерии в основном подвержены атеросклерозу, да и различные костные аномалии (например, добавочное шейное ребро) преимущественно образуются слева.
Синдром позвоночной артерии
Особенно часто отмечают формирование синдрома позвоночной артерии при шейном остеохондрозе и реже при спондилезе, так как образующиеся в районе унковертебральных сочленений остеофиты оказывают на ПА наибольшее компрессирующее воздействие, при этом зачастую продолжая разрастаться. Этим в частности и объясняется проблематика лечения синдрома позвоночной артерии при шейном остеохондрозе и спондилезе.
Сдавливание и смещение ПА может также отмечаться и в результате прочих нарушений или аномалий в структуре шейных позвонков, включая их патологическую подвижность, базилярную импрессию, подвывихи суставных позвонковых отростков, аномалии Пауэрса и Киммерли и т.д.

Разновидности сдавления позвоночной артерии после выхода из костного канала
Поскольку по пути к головному мозгу ПА контактируют не только с позвоночными тканями, но и с окружающими их нервными окончаниями, нередко СПА возникает на фоне поражения последних. Классическим примером этого является синдром Барре-Льеу (шейная мигрень), развивающийся по причине сдавления корешков близлежащих спинномозговых нервов с дальнейшим отеком нервных структур, что в результате приводит к рефлекторному артериальному стазу.
Еще одной значимой первопричиной возникновения СПА являются разнообразные сосудистые патологии и в первую очередь тромбоз и атеросклероз. Системные болезни такого плана способны в значительной степени, а в некоторых случаях и полностью, перекрыть артериальный просвет, тем самым вызвав симптомы вертеброгенного характера и даже стать причиной инсультов.
Нельзя сбрасывать со счетов и различные опухоли шейных тканей, которые в свою очередь могут пережимать русло ПА, что в итоге приведет к тождественным негативным проявлениям со стороны вертебро-базилярной системы.
Помимо этого, в области атланта и эпистрофея (1 и 2 позвонков) ПА прикрыты лишь мягкими тканями, что при постоянных и/или резких движениях шеей основательно увеличивает вероятность развития артериальной компрессии вследствие спазмирования мышц.
В процессе прогрессирования гемодинамических нарушений СПА проходит две стадии своего развития, а именно функциональную и органическую.
Функциональная (дистоническая) стадия
Данный этап формирования СПА врачи-неврологи определят как начальный, в связи с чем его симптоматика чаще всего ограничена тремя группами негативных проявлений, включающих кохлеовестибулярные расстройства, головные боли с параллельными вегетативными нарушениями и зрительные отклонения. В этой стадии кохлеовестибулярные отклонения могут возникать в виде головокружений системного характера или в форме схожих пароксизмальных ощущений (покачивание, неустойчивость и пр.) и сочетаться с легкой паракузией (снижение слуха). Головные боли выражаются по-разному (пульсирующие, жгучие, ноющие), но чаще всего возникают приступообразно при вынужденном продолжительном положении головы или резких движениях шеей, распространяются от затылка вверх, а затем ко лбу и усиливаются с течением времени. Нарушения зрительной функции в момент приступа проявляются потемнением и/или жжением в глазах, фотопсией (появление перед глазами пятен, искр, точек и пр.), а также легкими изменениями в сосудистом тонусе глазного дна.
В случае интенсивных и длительных артериальных спазмов на этом этапе СПА возможно формирование стойких очагов ишемии, что автоматически переводит болезнь в органическую стадию со всеми вытекающими из этого отрицательными последствиями.
Органическая (ишемическая) стадия
Более пагубная вторая фаза СПА в основном характеризуется стойкими преходящими нарушениями в отношении кровоснабжения мозговых тканей вертебробазилярной системы, которые проявляются сильными головными болями и головокружениями, иногда заканчивающимися рвотой, атактическим синдромом (дезорганизация координации и двигательной функции), артикуляционными расстройствами и прочими тяжелыми симптомами. Также для вертеброгенных поражений ПА в этой стадии типичны и другие формы транзиторных ишемий мозга, возникающих обычно в момент резкого наклона или поворота головы. К таким патологическим нарушениям относят внезапные падения на фоне сохранения сознания (дроп-атаки с ишемией в перекресте пирамид) и аналогичные непродолжительные приступы (от 2-3-х до 10-15-ти минут) с потерей сознания (синкопальный синдром с ишемией в ретикулярной формации). Ремиссия негативной симптоматики у пациента наступает, как правило, в горизонтальном положении тела. После подобных болезненных эпизодов больной может ощущать слабость, вегетативную лабильность, головные боли, проявления фотопсии, шум в ушах.
Классификация
Как уже говорилось ранее, четкой и всеобъемлющей классификации СПА не существует в принципе. В клинической практике врачи-неврологи обычно используют категоризацию данной патологии, более подходящую к тем или иным наблюдающимся у пациента симптомам.
Таким образом, в зависимости от первопричин возникновения гемодинамических нарушений различают такие формы СПА:
- Компрессионная – развивается в результате механического внешнего сдавливания артериальных стенок.
- Ирритативная – характеризуется артериальным спазмом, возникающим в ответ на вертебральное раздражение симпатических эфферентных волокон.
- Ангиоспастическая – проявляется рефлекторным спазмом артерий, зарождающимся вследствие возбуждения рецепторов, находящихся в районе пораженного позвоночно-двигательного шейного сегмента.
- Смешанная – характеризуется комбинированным воздействием на ПА и соседние ткани, что приводит к собирательной негативной симптоматике.
В большинстве случаев у пациента наблюдаются смешанные форма СПА, среди которых особо выделяют следующие две разновидности:
- Компрессионно-ирритативная – при данной форме патологии поражение русла ПА возникает по причине механического воздействия, как на сам сосуд, так и а его нервное сплетение, что приводит к спазму артерии и экстравазальной (внесосудистой) компрессии.
- Рефлекторно-ангиоспастическая – в этом случае развитие артериального спазма приобретает вид рефлекторного ответа, сформированного при возбуждении афферентных структур нервной ткани позвоночника. В таких условиях патологические процессы, происходящие в межпозвонковых суставах и дисках, провоцируют раздражение рецепторов, которые направляют поток импульсов в нервное сплетение ПА, тем самым вызывая сосудистый спазм. Стоит отметить, что при такой форме СПА спазмирование артерий выражено в большей мере, чем при их механической компрессии.
Помимо этого в рамках классификации этой патологии может быть использовано разделение по клиническим вариантам ее возникновения и дальнейшего течения. В данной ситуации выделяют следующие описанные ниже разновидности СПА.
Синдром Баре-Льеу
Данный синдром также известен под названиями шейная мигрень или заднешейный симпатический синдром. Клинически он проявляется преимущественно головной болью, зарождающейся в шейно-затылочном районе, которая довольно быстро распространяется, захватывая вначале теменную, затем височную и в итоге лобную область головы. Такие болевые ощущения могут носить стреляющий, пульсирующий или постоянный характер, особенно в утренние часы после сна в дискомфортной для головы позе, а также возникать или усиливаться при быстрой ходьбе и беге, тряской езде, резких движениях шеей. Состояние пациента может отягощаться вегетативными нарушениями, а также расстройствами равновесия и зрительной функции.
Базилярная мигрень
При этой патологии приступы мигренеподобной боли сопровождаются двусторонними нарушениями со стороны зрения, атаксией, сильным головокружением, шумом в ушах и дизартрией. На пике своего развития подобная боль особенно резко ощущается в затылочной области, часто вызывает тошноту с последующей рвотой, а иногда приводит даже к потере сознания. Несмотря на то, что базилярная мигрень возникает вследствие ухудшения кровотока в русле основной артерии, а не непосредственно в ПА, целостность такой сосудистой системы как вертебробазилярный бассейн позволяет рассматривать ее в качестве одного из возможных вариантов СПА.
Вестибуло-атактический синдром
В данном случае у пациента прослеживается преобладание субъективной симптоматики, которая выражается в форме головокружений, тошноты/рвоты, а также ощущением неустойчивости тела, нарушением равновесия, потемнением в глазах, чувством дезорганизации со стороны сердечно-сосудистой системы. Подобные негативные проявления могут усиливаться при продолжительном неудобном положении головы или в момент интенсивного движения шеей.
Кохлео-вестибулярный синдром
Кохлеарные расстройства проявляются снижением восприимчивость к тихой речи (шепоту), шумом в ушах или затылочной области, тугоухостью. Изменения остроты слуха обнаруживаются при аудиограмме. Такие нарушения, как правило, сочетаются с лицевыми парестезиями и приступами несистемного пароксизмального головокружения (чувство покачивания, неустойчивости и пр.). Иногда могут наблюдаться и системные головокружения. Гул в ушах отличается своей продолжительностью и стойкостью, может изменяться по тону в зависимости от позиции головы.
Офтальмический синдром
Расстройства зрительной функции характеризуются периодическим возникновением явлений фотопсии, утомляемостью глаз, мерцательной скотомой и снижением четкости зрения при нагрузке (чтение, работа перед монитором и пр.). Возможны симптомы конъюнктивита, проявляющиеся болью в глазах, ощущением присутствия в них инородного тела, слезотечением и покраснением конъюнктивы. Кроме того у больного могут приступообразно выпадать части или целые поля зрения, в основном при неудобном положении головы.
Вегетативные нарушения
Симптоматика вегетативной природы наиболее часто выражается развитием дермографической крапивницы, чувством жара, похолоданием конечностей, гипергидрозом, общим ознобом. Также могут отмечаться гортанно-глоточные расстройства и пароксизмальные нарушения в периодах бодрствования и ночного отдыха. Обычно подобные изменения не возникают отдельно, а появляются совместно с иными вышеописанными синдромами (одним или несколькими) в момент обострения СПА.
Ишемические атаки
Ишемические эпизоды СПА могут протекать в форме преходящих нарушений циркуляции крови в вертебробазилярном бассейне. Клинические симптомы подобных атак чаще всего характеризуются кратковременными сенсорными и двигательными расстройствами, возникновением гомонимной гемианопсии, дизартрией, изолированной атаксией, дисфагией, частичной или полной потерей зрения, диплопией, приступообразными головокружениями, часто приводящими к тошноте и рвоте.
Синдром Унтерхарншайдта
Данный синкопальный приступ представляет собой острое нарушение процесса кровообращения в стволе мозга, а именно в его ретикулярной формации. Синдром Унтерхарншайдта возникает при резком движении шеи или в случае длительного сохранения неудобного положения головы и проявляется краткосрочной потерей сознания.
Дроп-атаки
Эпизоды дроп-атаки, выражающиеся внезапным падением, связаны с резким дефицитом кровоснабжения мозжечка и каудальных участков ствола мозга. Подобный приступ случается из-за моментальной пирамидной тетраплегии (паралич конечностей), возникающей в момент сильного запрокидывания головы назад. Восстановление двигательной функции также происходит достаточно быстро.
Причины
Все первопричины развития СПА можно разделить на три большие группы, в каждую из которых входят однотипные болезненные состояния, вызывающие те или иные поражения позвоночных артерий, которые в целом снижают кровоснабжение мозговых тканей.
Симптомы синдрома позвоночной артерии
Всю симптоматику СПА можно условно разделить на основную (проявляющуюся независимо от причин возникновения болезни) и второстепенную (зависящую от типа повреждение ПА).
К основным симптомам СПА относят:
- Головные боли, по преимуществу первоначально локализирующиеся в затылочном районе и простирающиеся вплоть до лобной части головы (сильные боли могут приводить к тошноте и рвоте).
- Головокружения, которые могут стать причиной потери равновесия или даже падения.
- Расстройства слуха (гул в ушах, тугоухость и пр.).
- Нарушения зрения (явления фотопсии, выпадение полей и пр.).
- Шейный болевой синдром (может усиливаться или ослабевать при разных положениях головы).
- Ишемические атаки, чаще всего носящие транзиторный характер (могут сопровождаться чувствительными, речевыми, двигательными и прочими нарушениями).

Основные симптомы синдрома позвоночной артерии
Симптоматика рефлекторно-ангиоспастической формы СПА проявляется:
- Головными болями сосудистого генеза, которые могут быть спровоцированы перепадами в артериальном давлении, эндокринными нарушениями, стрессовыми факторами, погодными условиями и прочими внешними и внутренними обстоятельствами.
- Синкопальными приступами, характерными для синдрома Унтерхарншайдта, возникающими в момент резкого движения головы и сопровождающимися расстройствами вестибулярной и зрительной систем.
- Кохлеовестибулярными расстройствами (нарушения слуха, головокружения), чаще всего вызванными неудобным положением головы.
- Зрительными нарушениями (светобоязнь, появление скотом, затуманивание зрения, слезотечение и пр.).
- Гортанно-глоточными проблемами (извращение вкуса, покалывание и першение в горле, кашель и пр.).
- Психическими отклонениями (тревожно-ипохондрические, истерические, астенические и другие подобные состояния).
Компрессионно-ирритативные явления, включая симптомы синдрома позвоночной артерии при шейном остеохондрозе, выражаются:
- Приступообразными головными болями в комбинации с парестезиями. При этом болевые ощущения распространяются по типу «снимания шлема» от затылка ко лбу и возникают при определенных длительных положениях головы или резких движениях шеей.
- Болевой контрактурой шейных мышц с характерным хрустом, появляющимся при поворотах или наклонах головы. Возможны проявления цервикальной миелопатии и корешкового компрессионного синдрома.
- Нарушениями зрительной функции (глазодвигательные нарушения, выпадение полей и пр.).
- Кохлеовестибулярными расстройствами, развивающимися на фоне поражения надъядерных, стволовых и периферических вестибулярных образований.
- Гипоталамическими нарушениями (гипертензия, неустойчивость настроения и пр.).
- Приступами дроп-атак.
Как видно, негативные проявления СПА в любой его форме в целом схожи между собой, что усложняет выявление изначальной проблемы, ставшей первопричиной развития данной патологии. Например, подобные симптомы при шейном остеохондрозе будут практически идентичны симптоматике, возникающей при спондилезе или позвоночном артрозе. В связи с этим врачу-неврологу следует уделить особое внимание диагностике СПА, дабы назначить пациенту адекватное комплексное лечение как вторичного, так и первичного заболевания.
Анализы и диагностика
Несмотря на все имеющиеся в современной медицине технические возможности, достоверная диагностика СПА зачастую затруднена, поскольку данная патология далеко не во всех случаях соответствует явным клинико-диагностическим признакам и требует продолжительного наблюдения пациента и детальной разработки персонального плана его обследования и дальнейшей терапии.

Во врачебной практике, к сожалению, нередки прецеденты гипердиагностики СПА, чаще всего возникающие в связи с элементарным неполным медобследованием. В большинстве случаев это происходит по ошибке клинициста, которому не удалось заподозрить или распознать клинику лабиринта, даже при наличии у пациента кохлеарного и/или вестибуло-атактического синдрома. Вне зависимости от многообразия жалоб со стороны больного с СПА (боли в области шеи и головы, головокружения, звон и гул в ушах, шаткость при ходьбе, фотопсия, расстройства зрения, нарушения сознания и пр.), врачу-неврологу необходимо четко выделить совокупность симптомов, соответствующих базовому синдрому, и сопоставить их с одним из 9-ти вышеописанных вариантов течения болезни. Кроме того в обязательном порядке следует установить наличие сосудистых заболеваний либо локализацию деформаций и/или экстравазальных компрессий ПА.
В целом алгоритм диагностики СПА должен выглядеть так:
- Проведение неврологического осмотра с изучением и оценкой патологической клинической картины (возможно выявление очаговых неврологических симптомов, напряжения мышц в верхней шейной и затылочной области, двигательных ограничений со стороны шеи). При пальпации у пациента зачастую обнаруживается болезненность точки пораженной ПА, расположенной в подзатылочном районе между отростками 1-2-го шейных позвонков.
- Назначение рентгенографии позвоночника в шейном отделе с учетом функциональных проб.
- Выполнение СКТ или МРТ на отрезке от шейного отдела до верхней части головного мозга.
- Дуплексное сканирование шейных вен, а после и всех брахиоцефальных артерий с обязательными поворотными и сгибательно-разгибательными функциональными пробами.
- Отоневрологическое исследование, которое особенно важно при подкреплении результата данными о состоянии мозговых стволовых структур, полученными при электрофизиологическом тестировании или электронистагмографии.
- Проведение стабилометрии, позволяющей установить вестибуло-координаторный статус пациента.
Помимо этого невролог может назначить больному другие диагностические исследования и анализы, включительно с биохимическим анализом крови, которые помогут ему установить истинную причину проблемы. Также, с целью исключения схожих по своей симптоматике с СПА патологий (например, рассеянный склероз, острый лабиринтит и пр.), обязательно проводится дифференциальная диагностика с использованием необходимых для того или иного заболевания методик.
Лечение синдрома позвоночной артерии
Многообразие патологических проявлений СПА в значительной степени обусловливает обширный спектр терапевтических методик и процедур, применяемых при лечении данной патологии. Адекватная терапия этой болезни обязана включать в себя средства, улучшающие кровоток в ПА (сосудистое лечение), техники, снижающие компрессионное воздействие на ПА механических факторов (патогенетическое лечение), а также прочие дополнительные и вспомогательные терапевтические мероприятия.
При дистонической стадии заболевания, когда симптомы выражены слабо и не вызывают опасений в отношении резкого ухудшения здоровья пациента, проводится лечение синдрома позвоночной артерии в домашних условиях под еженедельным контролем со стороны врача. Если болезнь находится в органической стадии и сопровождается частыми ишемическими атаками, которые с большой долей вероятности могут стать причиной инсульта, больному показана терапия в неврологическом стационаре, поскольку вылечить в домашних условиях столь тяжелые проявления довольно проблематично.
Противоотечная и противовоспалительная терапия
В патогенезе формирования компрессии ПА немаловажное значение имеет периваскулярный отек, развивающийся не только по причине механического сдавления самих артерий, но и вследствие нарушения оттока крови по венозной системе. Как правило, компрессия вен в вовлеченном в патологический процесс позвоночном канале происходит раньше, чем компрессия соседних артерий, что приводит к возникновению венозного отека, который в свою очередь усиливает внешнее давление на ПА. Таким образом, возникает обоюдное потенцирование застойных процессов в артериальном и венозном русле. Исходя из этого, перед тем как лечить прочие проявления СПА следует провести медикаментозную противоотечную терапию (препаратами, улучшающими венозный кровоток) и противовоспалительную терапию (лечебными средствами из группы НПВС).
Терапия, нормализующая кровоток в ПА
Поскольку при СПА гемодинамические нарушения в вертебробазилярной системе отмечаются фактически у 100% пациентов и при этом они зачастую распространяются и на каротидный бассейн, проведение вазоактивного лечения, направленного на нормализацию артериального кровотока, является обязательным. В обратном случае усугубление гипоперфузии в ПА, сопряженное с вертеброгенным негативным воздействием, со временем приведет к развитию вертебро-базилярной недостаточности, которая в свою очередь довольно часто является причиной возникновения стволовых и вертебробазилярных инсультов. С целью повышения эффективности вазоактивной терапии рекомендуют в процессе ее проведения прибегать к помощи ультразвуковой допплерографии. Данная методика исследования с одной стороны позволит оценить результативность такого лечения в части нормализации артериального кровотока, а с другой поможет в индивидуальном порядке подобрать дифференцированные лечебные схемы для каждого пациента, с учетом его личных показателей цереброваскулярной реактивности и мозгового кровотока. В качестве лекарственных средств в этом случае могут использовать: производные пурина, альфа-адреноблокаторы, антагонисты кальция, производные растения «Барвинок малый», а также комбинированные вазоактивные препараты подобного действия.
Нейропротективная терапия
Исходя из представлений современной медицины, нейропротективное лечение представляет собой целый комплекс терапевтических процедур, направленных на восполнение энергетического нейронного дефицита, защиту самих нейронов от повреждающего воздействия негативных факторов, корректировку мозговой гемодинамики, стимуляцию нейрорегенеративных процессов и регулировку коагуляционного гемостаза. При лечении СПА медикаментозная нейропротекция является одним из самых продуктивных способов профилактики хронической мозговой ишемии, проявляющейся в форме вертебро-базилярной недостаточности. Применение препаратов нейропротекторов предупреждает возникновение расстройств церебрального метаболизма у пациентов с высокой вероятностью развития ишемии мозга, в том числе и при сокращении цереброваскулярного резерва.
Таким образом, нейропротективная терапия приобретает особое значение у больных на органической стадии СПА, которая может сопровождаться синкопальными приступами, ишемическими атаками, дроп-атаками и прочими тяжелыми симптомами, патогенетически являющимися вариантами транзиторной мозговой ишемии. В таких случаях прием пациентом именно нейропротекторов способен предотвратить преобразование преходящей ишемии в устойчивый неврологический дефицит. Наиболее часто и успешно в клинической практике в качестве лекарств подобного действия применяют холинергические препараты (Цитиколин) и нейропротекторы (Актовегин). Медикаменты из первой группы улучшают мозговой метаболизм, посредством стимулирования биосинтеза лецитина, восстановления фосфолипидного обмена, увеличения активности восходящего отдела ретикулярной формации, повышения выработки допамина, стимуляции допаминовых рецепторов, исправления баланса холинергических и допаминергических нейронов, улучшения процессов утилизации глюкозы и кислорода в мозговых тканях и кровообращения в районе ствола мозга. Лекарственные средства из второй группы проявляют антигипоксантное действие, повышают трофику и микроциркуляцию тканей организма, а также активно воздействуют на количество циклических нуклеотидов, которые поддерживают процессы окислительно-восстановительного характера и естественный церебральный и внутриклеточный метаболизм.
Метаболическая терапия
Для усиления эффекта предыдущей терапии, восстановления нормального обмена веществ в сосудистой системе и повышения качества мозгового кровообращения используют кардиологические препараты. Такие лечебные средства оптимизируют кровоснабжение тканей мозга, распределяя его в пользу очагов ишемии, и оказывают стимулирующее действие на всю ЦНС. При их применении отмечается повышение физической выносливости, двигательной активности и антистрессовой выносливости пациента, наблюдается положительная динамика в отношении вегетативной и двигательной функциональности, а также улучшается совокупное неврологическое состояние.
Симптоматическая терапия
Помимо выполнения всех вышеописанных медикаментозных мероприятий врач-невролог может назначать пациентам с СПА и прочие лекарства, способствующие снижению выраженности негативной симптоматики данной патологии. В зависимости первопричины возникновения СПА и наблюдаемого течения заболевания это могут быть: миорелаксанты, антимигренозные препараты, спазмолитики, витамины, гистаминоподобные средства и пр. При сильных болях в районе шеи иногда проводиться новокаиновая блокада, затрагивающая как саму поврежденную ПА, так и симпатическое сплетение.
В статье «Причины и методы лечения синдрома позвоночной артерии» использованы материалы:
http://doctor-365.net/sindrom-pozvonochnoj-arterii/
http://probolezny.ru/sindrom-pozvonochnoy-arterii/