- от автора Jose
Паратгормон повышен у женщин — что это значит и каковы причины?
В сегодняшнем материале о ситуациях, когда паратгормон повышен у женщин.Что это значит? Что делать? Анализ крови на гормоны не относится к базовым профилактическим исследованиям и выполняется по показаниям, при подозрении на наличие нарушений в работе органов эндокринной системы.
Одним из важнейших гормональных исследований является определение уровня паратгормона (ПТГ) в крови.
Что это такое ПТГ анализ крови, и как его правильно сдавать?
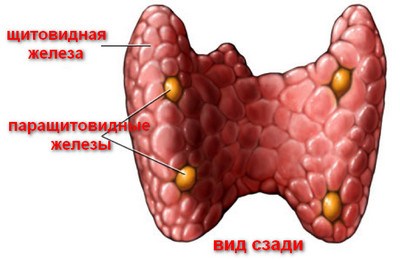
Паратгормон относится к группе полипептидных гормонов, содержащих в своем составе аминокислотные остатки. Секреция паратгормона осуществляется паращитовидными железами (четырьмя эндокринными органами малых размеров, расположенными за щитовидной железой, у ее верхних и нижних полюсов).
Паращитовидные железы у детей начинают формироваться еще в материнской утробе. После рождения размер и вес желез постепенно увеличивается. У взрослых женщин вес паращитовидных желез несколько больше, чем у мужчин.
Процесс секретирования гормона по принципу обратных связей регулируется уровнем кальция в крови. Также на секрецию гормона способен оказывать влияние уровень магния в крови. При его высоких показателях наблюдается угнетение выработки паратгормона паращитовидными железами.
Высокие уровни Д3 снижают секрецию паратгормона.
Основной функцией паратгормона является регулирование кальциевых и фосфорных обменов. Помимо паратгормона, к важнейшим регуляторам кальциевых обменов относятся кальцитонин и витамин Д.
Основными мишенями для паратгормона являются ткани костей, почек и тонкого кишечника.
Основными эффектами паратгормона является снижение выведения Са и увеличение выведения Р из организма почками (с мочой). Также гормон активирует поступление Са и фосфатов из костной ткани в кровь, способствует угнетению остеобластной активности и активации остеоцитарной и остеокластной активности, а также увеличению остеокластного пула.
Дополнительно паратгормон способствует усилению кишечного всасывания Са.
Показатели паратгормона в крови изменяются в течение дня.
Максимальный уровень гормона в крови отмечается утром (приблизительно в восемь часов утра) и с четырнадцати до шестнадцати часов дня.
Повышение уровней паратгормона (гиперпаратиреоз) сопровождается активацией остеокластных клеток и резорбтивных процессов в костях, высвобождения Са ионов из костей, стимуляцией кишечного всасывания Са и т.д.
Пониженный уровень (гипопаратиреоз) сопровождается увеличением уровней фосфатов в крови и развитию гипокальциемий, проявляющихся снижением кишечного всасывания Са, появлением мышечных судорог, абдоминальных болей, ощущения ползанья мурашек, покалывания в кончиках пальцев и т.д.
Для чего нужен паратгормон?
Паратгормон способен оказывать анаболические и катаболические эффекты на костные ткани. Рецепторы к данному веществу располагаются на остеобластных и остеоцитарных клетках и отсутствуют на остеокластных клетках.
Повышение уровней паратгормона в крови у женщин и мужчин приводит к активации остеокластных клеток и усилению резорбции костных тканей. Данные эффекты реализуются через выработку остеобластными клетками медиаторов, стимулирующих действие остеокластов.
Постоянное повышение уровней паратгормона сопровождается преобладанием резорбтивных процессов в костных тканях и приводит к развитию остеопении.
За счет регулирования процессов синтезирования витамина Д паратгормон способствует увеличению степени всасывания ионов кальция тканями кишечника.
За счет влияния на почечные функции паратгормон способен:
- стимулировать процессы реабсорбции Са почечными дистальными извитыми канальцами;
- увеличивать фосфатную и бикарбонатную экскрецию;
- ощелачивать мочу;
- увеличивать мочевой клиренс и объем мочи;
- стимулировать синтез витамина Д (его активных форм).
Также паратгормон способен усиливать расщепление жиров в адипоцитарных клетках, а также стимулировать глюконеогенез в печеночных и почечных тканях.
Показания к забору крови на паратгормон
Уровень паратгормона определяется при наличии у пациента симптомов нарушения кальциевого обмена и диагностике:
- гиперпаратиреозных и гипопаратиреозных состояний;
- гиперкальциемических и гипокальциемических состояний;
- остеопорозов;
- кистозных поражений костных тканей;
- псевдопереломов в длинных костях;
- остеосклероза позвонков;
- мочекаменных патологий и наличии рентгенопозитывных отложений;
- множественных эндокринных неоплазий;
- нейрофиброматозов;
- желчекаменных патологий;
- множественного кариеса;
- патологий дентина;
- рецидивирующих язвенных поражений желудочно-кишечного тракта;
- повышенных нервно-мышечных возбудимостей (судорожных симптомов, тетаний, бронхоспазмов, гиперрефлексий, ларингоспазмов и т.д.).
Также анализ на паратгормон проводят после оперативного вмешательства на шее (в
особенности после операций на щитовидной железе).
ПТГ анализ при беременности может проводиться планово и при появлении судорожной симптоматики, парестезий и т.д. (для проведения дифференциальной диагностики с эклампсией и преэклампсией).
Как сдается кровь на ПТГ?
Анализ проводится утром. Забор крови должен осуществляться натощак (после голодания в течение восьми-четырнадцати часов).
При лечении препаратами биотина, забор крови осуществляется не ранее, чем через восемь часов от момента приема последней дозы биотина.
За трое суток до забора материала необходимо исключить физическую нагрузку. За двадцать четыре часа до анализа запрещено употреблять спиртные напитки. Накануне анализа (минимум за час) запрещено курить.
Также необходимо учитывать, что прием некоторых лекарственных средств способно влиять на уровень паратгормона в крови.
К повышению уровня паратгормона приводит лечение циклоспорином ® , кортизолом ® , изониазидом ® , кетоконазолом ® , литием ® , нифедипином ® , эстрогенными препаратами, верапамилом ® и т.д.
К снижению уровней паратгормона приводит лечение циметидином ® , оральными контрацептивами, дилтиазепамом ® , фамотидином ® , гентамицином ® , гидроксидами алюминия, преднизолоном ® , сульфатами магния, тиазидными средствами, препаратами витамина Д.
Норма паратгормона у женщин
Норма паратгормона в крови у женщин и мужчин не различаются.
Измерение показателей паратгормона может выполняться в пг/мл или в пмоль/л.
Нормой паратгормона в пг/мл считаются показатели от пятнадцати до 68.3.
Нормой гормона в пмоль/л до семнадцати лет считаются показатели от 1.2 до десяти. А после семнадцати лет – от 1.3 до 6.8.
Что это значит, если паратгормон повышен у женщин?
Основными причинами повышенного паратгормона является наличие у пациента:
- первичных гиперпаратиреозов (гиперплазий паращитовидных желез, их злокачественного перерождения, множественных эндокринных неоплазий);
- выраженных гипокальциемий;
- вторичных гиперпаратиреозов (хронических нарушений почечных функций, гиповитаминозов витамина Д, рахитов, неспецифических язвенных колитов, заболеваний Крона, нарушения кишечного всасывания);
- третичных гиперпаратиреозов (псевдогиперпаратиреозов, синдромов Золлингера-Эллисона, синдромов Олбрайта, почечных гиперкальциурий, эктопической выработки ПТГ при раке легких и т.д.).
Также уровень ПТГ может умеренно повышаться во время вынашивания ребенка и кормления грудью.
Причины и симптомы пониженного паратгормона
К снижению уровня гормона может приводить наличие у пациента:
- первичных гипопаратиреозов (недостаточная секреция гормона железами);
- гиперкальциемий;
- гипервитаминоза витаминов А и Д;
- гемохроматоза;
- нарушений обмена меди;
- миелом;
- саркоидоза;
- идиопатических гиперкальциемий;
- гипомагниемии;
- активного остеолиза и т.д.
Лечение
Расшифровкой анализа на ПТГ должен заниматься исключительно врач эндокринолог. Самостоятельная трактовка результатов исследования и подбор терапии недопустимы и могут нанести непоправимый вред здоровью.
Как снизить или повысить показатели паратгормона должен решать эндокринолог. Все лечение повышенного или пониженного паратгормона должно проходить под лабораторным контролем анализов.
Анализ на паратгормон
Автор статьи
Лебедева Марина Юрьевна
 Паратиреоидным гормоном или паратгормоном (ПТГ) называют белок, формируемый в околощитовидных железах, отвечающий за повышение концентрации в крови фосфатов и Са++. Выработка и дальнейшее преобразование гормона зависит от содержания кальция. Если его концентрация снижается, синтезируется и высвобождается большее количество ПТГ. При повышении наблюдается обратный процесс. Биологически активным является цельный (интактный) паратгормон 1-84 и 1-34, называемый N-концевым фрагментом. Самое высокое значение приходится на период с 14 до 16 часов, к 8 утра оно снижается.
Паратиреоидным гормоном или паратгормоном (ПТГ) называют белок, формируемый в околощитовидных железах, отвечающий за повышение концентрации в крови фосфатов и Са++. Выработка и дальнейшее преобразование гормона зависит от содержания кальция. Если его концентрация снижается, синтезируется и высвобождается большее количество ПТГ. При повышении наблюдается обратный процесс. Биологически активным является цельный (интактный) паратгормон 1-84 и 1-34, называемый N-концевым фрагментом. Самое высокое значение приходится на период с 14 до 16 часов, к 8 утра оно снижается.
- минимизация выведения с мочой кальция и увеличения – фосфора;
- при дефиците в крови этих элементов гормон способствует их извлечению из костей;
- при избытке кальция в крови под влиянием паратгормона происходит его отложение в костных тканях.
Причины и механизмы сбоев
Если происходит сбой в секреции ПТГ, в организме нарушается обмен кальция и фосфора. При недостаточной выработке почки теряют кальций, нарушается его всасывание в кишечнике, вымывание из костной ткани.
Если гормон выделяется в избытке, ухудшаются процессы формирования костей, происходит рассасывание старых костных балок, возникает остеопороз (размягчение костных тканей), возрастает риск переломов. При этом концентрация в крови кальция высокая, что связано с его вымыванием в плазму.
Также из-за нарушения фосфорно-кальциевого обмена страдает желудок и почки. Повышенное содержание фосфора приводит к камням в почках, а нарушение кровообращения в желудке и кишечнике, связанное с кальцинозом сосудов, провоцирует язвенную болезнь.
Анализ на уровень паратгормона необходимо сдать, если имеют место:
- повышенное (пониженное) содержание кальция в крови (гипо и гиперкальцемия);
- частые переломы, травмы при легких повреждениях;
- склероз позвоночных тканей;
- наличие остеопороза;
- мочекаменная болезнь;
- подозрение на опухолевидные образования в паращитовидных железах.
Сбой в работе паращитовидных желез – распространенная проблема. Наиболее подвержены заболеванию женщины – у них патология встречается в три раза чаще, чем у мужчин. Возрастной ценз пациентов – от 20 до 50 лет. Основная причина отклонений – поражение желез, но иногда их провоцируют болезни почек, ЖКТ, костей. Повысить концентрацию ПТГ также могут эстрогенсодержащие препараты, Циклоспорин, Литий, другие лекарства с аналогичным составом.
Понижают ПТГ – Сульфат магния, Преднизолон, витамин D, некоторые виды противозачаточных таблеток.
Касательно медикаментов – их действие на продуцирование паратгормона временное. Поэтому если есть подозрение, что их прием повлиял на результат анализа, спустя пару недель пробу необходимо повторить. Если имеют место отклонения от нормы, незамедлительно следует обратиться к врачу-эндокринологу.
Нормы и отклонения от нормы
 Продуцирование ПТГ зависит от возраста человека. Так, норма гормона для мужчин и женщин в возрасте:
Продуцирование ПТГ зависит от возраста человека. Так, норма гормона для мужчин и женщин в возрасте:
- от 20 до 22 составляет 12-95 пг/мл;
- 23-70 лет – 9,5-75 пг/мл;
- 71 год и старше – 4,7-117 пг/мл.
При беременности показатель колеблется в пределах 9,5-75 пг/мл.
Если результат анализа показал, что содержание ПТГ повышено, это может говорить о первичном либо вторичном гиперпаратиреозе в результате онкологии, болезни Крона, переизбытке витамина D, почечной недостаточности, рахите, колите, опухоли поджелудочной железы. Так, о первичном гиперпаратиреозе свидетельствует повышение гормона в 2-4 раза, о вторичном – в 4-10 раз. Также в медицине есть понятие третичного гиперпаратиреоза. Он проявляется в виде аденомы паращитовидных желез и переизбытком продуцирования гормона – уровень концентрации превышает норму в 10 и более раз. Это происходит, когда потребность в ПТГ низкая, а вырабатывается он в избытке.
При пониженной концентрации паратгормона свидетельствует о дефиците магния и гипопаратиреозе (первичном, вторичном), недостатке витамина D, саркоидозе, остеолизе (разрушении костных тканей). Также подобный результат часто встречается у пациентов, перенесших операцию на щитовидке.
Паратгормон при беременности
Беременным периодически следует сдавать кровь на определение уровня ПТГ, так как риск возникновения отклонений повышается. Контроль гормона позволит своевременно выявить нарушения и предотвратить развитие аномалий у плода.
Как правило, у беременных отмечается незначительное понижение паратгормона, что связано с понижением концентрации альбумина. Это происходит из-за активной выработки плацентой витамина D, активизирующего всасывание стенками кишечника кальция (гиперкальциурия). Если его вырабатывается слишком много, появляются мышечные судороги (тетания), поэтому у женщин в положении часто «сводит ноги». Иногда бывают судороги у детей. Но это хорошо поддается лечению посредством препарата с витамином D2.
Содержание ПТГ у беременных варьируется в зависимости от триместра. Так, в 1-м триместре нормой считается показатель 10-15 пг/мл, во втором – 18-25 пг/мл, в третьем – 9-26 пг/мл.
Способы коррекции уровня паратгормона
При наличии отклонений ПТГ от нормы в большую или меньшую сторону, необходимо лечение. Обычно это заместительная терапия при помощи гормонов. Так, при недостаточной секреции паратгормонов назначается комплекс гормоносодержащих препаратов, направленных на коррекцию их уровня. Курс может длиться несколько месяцев, либо таблетки приходится принимать всю жизнь. Это зависит от причины сбоя и эффективности лечебных процедур.
Если паратиреоидный гормон вырабатывается в излишке, нарушение корректируется путем устранения первопричины (лечение заболеваний, спровоцировавших гипервыработку гормонов). В ряде случаев делается частичная либо полная резекция паращитовидной железы. При наличии злокачественных образований проводится удаление желез.
Ответы на популярные вопросы
Возможна ли беременность при пониженном паратгормоне?
Необходимо выяснить причину снижения паратгормона после чего решать вопрос о беременности.
В какие дни цикла нужно сдавать паратгормон?
Паратгормон сдается вне зависимости дня менструального цикла.
Функциональная роль паратгормона в организме
Есть три важных элемента, регулирующие кальциевый обмен – витамин D₃, паратгормон и кальцитонин, при этом наиболее сильным из них является паратгормон. Чтобы разобраться, что это такое, необходимо рассмотреть характеристики, механизм воздействия, причины отклонения от нормы.
Продуцирование паратиреоидного гормона
За выработку паратиреоидного гормона отвечают паращитовидные (околощитовидные) железы, которых в норме должно быть четыре. Располагаются они симметрично – по паре сверху и снизу на щитовидной железе (внутри или на задней поверхности). Количество паращитовидных желез не является стабильным. Иногда встречается три (примерно у 3% людей) или больше четырех желез (их может быть даже одиннадцать).
Основное предназначение паратиреоидного гормона – это повышение в крови концентрации кальция. Осуществляется этот процесс благодаря деятельности рецепторов клеток паращитовидных желез, очень чувствительных к понижению концентрации в крови катионов кальция. Сигнал поступает в железу, стимулируя ее к выработке гормонов.
Характеристики и функции
Целая молекула интактного паратгормона, являющегося активной формой, содержит 84 аминокислоты. Через 2–4 минуты жизнедеятельности он распадается с образованием N- и C-терминальных ферментов.
Среди функций паратгормона можно отметить следующие направления:
- снижение выводимого с мочой количества кальция с одновременным повышением содержания в ней фосфора;
- увеличение уровня витамина D₃, содействующего усилению всасывания кальция в кровь;
- проникновение в клетки костных структур с целью выведения кальция или фосфора при дефиците этих элементов в крови;
- если кальций в плазме находится в избытке, то паратгормон стимулирует отложение его в костях.

Таким образом, паратгормон регулирует обмен кальция и контролирует уровень фосфора в плазме крови. Результатом становится подъем уровня кальция и снижение количества фосфора.
Причины повышения или понижения
В норме колебания уровня паратгормона имеют суточный биоритм, при этом кальций достигает максимальной концентрации в 15 часов, а минимальной – в 7 часов.
Нарушения в продуцировании паратиреоидного гормона приводят в серьезным патологиям.
- При повышенном паратгормоне снижается скорость формирования тканей костей. При этом уже имеющиеся костные структуры начинают активно рассасываться и размягчаться, вызывая остеопороз. В такой ситуации учащаются переломы. В крови кальций остается высоким из-за деятельности гормона, проникающего на клеточный уровень костей и поставляющего его оттуда. Проявляющийся кальциноз сосудов приводит к нарушению кровообращения и образованию язв желудка, кишечника. Растущая концентрация солей фосфора в почках может спровоцировать камнеобразование.
- Если выявляется низкий паратгормон (гипопаратиреоз), то начинаются нарушения мышечной деятельности, проблемы с кишечником, сердцем. Изменяется психика человека.

Выявлены следующие причины, вызывающие увеличение уровня паратгормона на первом этапе:

Вторичный гиперпаратиреоз может быть обусловлен следующими заболеваниями:
- ослабление способности кишечника к всасыванию кальция;
- патологические изменения в функционировании почек;
- появляющаяся с возрастом деминерализация костей;
- миелома;
- хронический дефицит витамина D.

Есть еще третичный гиперпаратиреоз с развитием аденомы околощитовидной железы.
- удаление железы по медицинским показаниям или ее механическое повреждение;
- врожденные пороки;
- недостаточное кровоснабжение железы;
- инфекционное поражение.
Медикаменты, провоцирующие отклонения
На повышение концентрации паратгормона влияет прием некоторых медикаментов:
- стероидов;
- тиазидных диуретиков;
- противосудорожных веществ;
- витамина D;
- фосфатов;
- рифампицина;
- изониазида;
- лития.

Симптомы
Среди признаков начинающегося гиперпаратиреоза – чрезмерного продуцирования паратгормона можно выделить следующие показатели:
- постоянная жажда;
- участившиеся позывы к мочеиспусканию.

Впоследствии при повышенном паратгормоне наблюдаются более серьезные симптомы:
- мышечная слабость, приводящая к неуверенности в движениях, падениям;
- появление боли в мышцах при движениях, приводящей к развитию «утиной походки»;
- ослабление здоровых зубов с последующим выпадением;
- развитие из-за образования камней почечной недостаточности;
- деформация скелета, частые переломы;
- отставание в росте у детей.

Понять, что паратгормон понижен, можно по следующим симптомам:
- мышечные судороги, неконтролируемые подергивания, идентичные эпилептическим приступам;
- спазматические проявления в трахее, бронхах, кишечнике;
- появление то озноба, то сильного жара;
- боль в сердце;
- тахикардия;
- депрессивные состояния;
- бессонница;
- ухудшение памяти.

Диагностика и анализ крови на паратгормон
Показаниями к сдаче анализа крови на паратгормон с целью начать необходимое лечение служат следующие признаки:
- повышенный или пониженный кальций, выявленный при обследовании плазмы крови;
- остеопороз, переломы;
- кистовидные изменения костей;
- склероз позвоночника;
- подозрения на наличие опухлей паращитовидных желез;
- образование кальциево-фосфатных камней в почках.

Берется анализ на паратгормон утром натощак, поэтому накануне вечером после 20 часов прием пищи исключается. В течение трех дней, предшествующих сдаче анализов, рекомендуется не употреблять алкоголь, снизить физическую активность. Накануне не курить. Для исследования необходимо сдавать венозную кровь.
Норма, отклонения от нормы
Для уровня паратгормона норма имеет следующие показатели (в пг/мл) у женщин и мужчин, различаясь в зависимости от возраста:
- 20 – 22 года – норма гормона составляет 12 – 95;
- 23 – 70 лет – этот показатель находится в пределах 9,5 – 75;
- свыше 71 года – нормальный уровень колеблется в диапазоне 4,7 – 117.

Общий кальций у женщин и у мужчин в норме составляет 2,1 – 2,55 ммоль/л, ионизированный колеблется в диапазоне от 1,05 до 1,30 ммоль/л. При беременности у женщин концентрация паратгормона изменяется в пределах 9,5 – 75 пг/мл.
Если какой-то показатель понижен или чрезмерно высокий, эти отклонения свидетельствуют о наличии патологических нарушений.
Способы коррекции
По результатам анализов и после установления причин, вызвавших нарушения в выработке паратгормона, назначается лечение, призванное повысить его концентрацию, если выявлен дефицит. В этом случае обычно назначается заместительная гормонотерапия, продолжительность которой зависит от многих факторов и может составлять несколько месяцев, лет, или быть пожизненной.
При повышенном паратгормоне может понадобиться лечение с использованием методик хирургического удаления необходимого количества паращитовидных желез, чтобы достичь нормального уровня.

Наиболее серьезное лечение, когда повышен паратгормон, потребуется при наличии злокачественных новообразований в околощитовидных железах. В такой ситуации они полностью удаляются, и назначается заместительная гормонотерапия.
Диета при повышенном паратгормоне
Если паратгормон повышен, то наряду с медикаментами даются рекомендации об организации оптимального рациона, позволяющего регулировать его концентрацию. Только в этом случае лечение будет эффективным. Назначается диета с применением продуктов с минимальным содержанием фосфатов. Ограничивается употребление соли.

В рационе должны быть полиненасыщенные жиры, содержащиеся в растительных маслах, и сложные углеводы, находящиеся в овощах. Ограничиваются при повышенном паратгормоне маринованные, копченые, соленые, мясные блюда.
Препараты паратгормона
Чтобы восстановить механизм, регулирующий кальциевый обмен, в качестве заместительной гормонотерапии используются препараты паратгормона.
При недостаточности паращитовидных желез назначается Паратиреоидин, призванный активировать их функционирование, чтобы устранить гипокальциемию. Чтобы не возникло возможного привыкания, препарат отменияется при появлении прогнозируемого эффекта с назначением витамина D и питания продуктами, богатыми кальцием с минимальным содержанием фосфора.

Еще одно средство – Терипаратид, содержащий паратгормон, назначается для лечения остеопороза у женщин, возникающего в постменопаузальном периоде. Эффективно активирует процессы минерализации костной ткани препарат Форстео, влияющий на регулирование кальциевого и фосфорного метаболизма, происходящего в почках и костной ткани. Принимается этот препарат длительное время.
Наблюдается активация функционирования паращитовидных желез при введении Преотакта, назначаемого при остеопорозе. Концентрация кальция в плазме через сутки после инъекции принимает исходное значение. Одновременно народный опыт рекомендует употреблять чай, заваренный с березовыми почками, листьями черной смородины или толокнянки.