- от автора Jose
Причины, симптомы и лечение стенозирующего лигаментита
Лечение стенозирующего лигаментита большого пальца, протекание болезни у детей
Болезнь связок и сухожилий, при которой палец блокируется в разогнутом и согнутом положении, называют стенозирующим лигаментитом (СЛ). В зависимости от стадии заболевания вылечить лигаментит большого пальца можно народными средствами или с помощью операции. Синдром щелкающего пальца чаще диагностируют у женщин 40 лет, хотя он наблюдается и у детей. Благодаря выраженным симптомам, собранному анамнезу и рентгену кисти устанавливается точный диагноз.
 Стенозирующий лигаментит
Стенозирующий лигаментит
Формы патологии
Лигаментит проходит в разных формах. Все зависит от связок и их видов, которые воспалились:
- Болезнь Нотта или, как называют в народе, «щелкающий палец». Эта форма характеризуется воспалением на участке сухожильного сгибателя и окружающих связок. На начальном этапе палец сгибается, но начинает специфически щелкать, потому это заболевание имеет такое название. Если вовремя не назначить лечение, образуется рубец, связки значительно сужаются, а разгибание пальца впредь становится нереальным.
- Болезнь де Кервена. Воспаление затрагивает сухожилие лишь в зоне первого канала задней связки запястья, что является причиной сужения канала и появления негативных симптомов. Заболеванию чаще подвергаются швеи, домработницы, прачки, няни благодаря выполнению монотонных обязанностей каждый день.
- Синдром запястного канала. СЛ наблюдается на участке ладонной и поперечной связки лучезапястного сустава. При туннельном или карпальном синдроме канала срединный нерв сдавливается, что провоцирует мышечную боль и нарушение иннервации. Подобные симптомы могут полностью или частично разрушить сгибательные мышцы, если во время не обратиться к врачу.
Причины заболевания
Причина болезни – однотипные движения кистью, что часто повторяются.
Заболевание связывают с систематическим перенапряжением связок и сухожилий. При лигаментите процесс воспаления происходит реактивно, и связочная ткань переживает рубцово-дистрофические изменения.
Спровоцировать болезнь могут:
- подагра;
 Подагра
Подагра
- сахарный диабет;
- ревматизм;
- гормональные нарушения во время беременности;
- ускоренный рост сухожилий и сужение просвета кольцевидной связки (в детстве);
- полиартрит.
Симптомы
Характерными симптомами болезни являются:
- боль на поверхности ладони, в зоне предплечья и пальцев;
- локальная опухоль участка воспаления;
- онемение пальцев;
- затруднительные движения и щелканье пальца;
- усиленная боль при увеличенных нагрузках.
Протекание заболевания у детей
У детей данное заболевание встречается редко. Причиной развития называют быстрый рост тканей, поэтому величина сухожилия резко увеличивается по сравнению с зоной сужения кольцевых связок. В результате возникает воспалительный процесс, который спустя определенное время приводит к дегенерации сухожильно-связочного аппарата ребенка. Чаще всего страдают дети до трех лет, у которых диагностируют воспаление большого пальца правой или левой руки. В детском возрасте при наличии подобных симптомов необходимо немедленно обратиться за помощью к врачу, иначе болезнь приведет к нежелательным последствиям.
Стадии развития заболевания
Независимо от локализации патологии, возраста и пола пациента выделяют три стадии течения болезни:
- острую;
- подострую;
- хроническую.
Первая характеризуется выраженной болью, которая становится сильнее при выполнении физических нагрузок. Эта стадия продолжается от 30 до 60 дней и склонна создать значительные проблемы трудоспособности человека.
Вторая стадия сопровождается периодическим обострением и затуханием симптомов. Средний период течения болезни на этом этапе составляет от двух до семи месяцев.
Хроническая стадия отличается непостоянными болями, которые доставляют серьезный дискомфорт пациенту. Предприняв медикаментозную терапию, как правило, симптомы затухают, но остается характерным щелканье пальца. Протекать хроническая стадия может не один год и периодически напоминать о себе обострением и ремиссией.
Все этапы заболевания настаивают на консультации с доктором, ведь от этого зависит будущее пациента.
Травматолог или ортопед диагностируют стенозируюший лигаментит.
Изначально врач собирает необходимый анамнез и визуально осматривает воспаленную область.
В некоторых случаях назначается дополнительная диагностика:
- рентгенография;
- ультразвуковое исследование;
- магнитно-резонансная томография;
- лабораторное исследование крови.
На этапе опроса и осмотра пациента, как правило, высока вероятность установить точный диагноз, но вышеперечисленные аппараты для исследования помогут точнее установить причину болезни и подобрать соответствующее лечение.
Способы лечения стенозирующего лигаментита
Лечебные меры зависят от поставленного врачом диагноза.
Болезнь Нотта: лечение без операции
Терапия в первую очередь направлена на устранение нежелательных симптомов, а также на восстановление функций без операций.
Для купирования боли назначают НПВП, которые используются в разных формах (уколы, таблетки, мази).
 Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты
Тяжелые случаи предусматривают введение гормонов (Гидрокортизон, Преднизолон) под наблюдением врача.
Достаточно эффективной показывает себя современная методика PRP, которая основывается на замене глюкокортикостероидных веществ собственной тромбоцитарной плазмой больного. Процедура быстро заживляет связки и выполняется строго в условиях стационара под контролем доктора.
Ферментативные препараты, такие как Вобэнзим и Лидаза, используются для быстрого разрушения рубцов и узлов, которые возникли во время заболевания.
Запущенные случаи предусматривают оперативное вмешательство и последующую реабилитацию, так как консервативное лечение не приносит желаемого результата.
Важным сегментом лечения лигаментита является физиотерапия. Она состоиз из:
- ультразвуковой и ударно-волновой терапии;
- применения электрофореза;
- лечебной физкультуры (ЛФК);
- аппликаций грязью и парафином;
- лечебных ванн и компрессов.
Стенозирующий лигаментит большого пальца: лечение
Известны такие методы:
- Для уменьшения негативных симптомов используют тепло поваренной соли, которую прогревают на сковородке, высыпают в мешочек и кладут на кисть, повернув ладонь вверх. Подобную процедуру можно сделать в домашних условиях, выполняя ее два раза в день.
- Эффективны и компрессы из глины. Смешав по 5 ложек глины и яблочного уксуса, смесь наносят на большой палец, окутывая пленкой. Компресс держат два часа, после чего удаляют.
 Компресс из глины
Компресс из глины
- Также для компресса можно приготовить кашицу из тертого картофеля. Массу наносят на марлевую ткань. Повязку прикладывают на три часа до видимого снижения воспаления.
Если не получен желаемый эффект от методов народной медицины, необходимо оперативное вмешательство. Выбор хирургической операции зависит от участка поражения и силы сопровождающихся клинических проявлений.
Лечение методом Шастина подразумевает выполнение небольшого прокола места уплотнения с рассечением кольцевидной связки после локального обезболивания. Потом рану нужно обработать антисептиком и наложить стерильную повязку. Операция проходит за 20 минут.
 Лечение методом Шастина
Лечение методом Шастина
Открытый способ предусматривает выполнение надреза ладони, через которую доктор разрезает связку, что воспалилась. Рану стоит обработать и зашить, а кисть зафиксировать гипсовой повязкой. Гипс удаляют через 2 недели. Операция показана даже детям.
Риск осложнений после процедуры низкий, потому врачи отдают предпочтение такому способу лечения.
Стоит отметить, что заболевание можно предотвратить, придерживаясь профилактики:
- соблюдать перерывы, выполняя монотонную работу;
- избегать повреждений, снижая нагрузку на сустав.
В МКБ 10 (международная классификация болезней 10 пересмотра) такой недуг имеет код М 65,3. Относится к классу болезней костно-мышечной системы.
Лигаментит: причины, признаки, диагностика и лечение

- Из анатомии
- Особенности заболевания
- В чем опасность лигаментита?
- Симптоматика
- Диагностика
- Лечение лигаментита
- Профилактика
Лигаментит часто сопряжен с микроразрывами связки. Заболеванию подвержены люди с системными недугами (диабет, гипотиреоз) и патологиями суставного аппарата. Первым и основным симптомом лигаментита является боль. Затем присоединяется отечность, повышение температуры кожи и ее покраснение. Нередко нарушается подвижность сустава, в области которого расположена пораженная связка. Лечение состоит в применении противовоспалительных препаратов и физиотерапевтических методик.

Из анатомии
Скелет взрослого человека в среднем насчитывает 206 костей. Часть из них фиксированы (например, кости черепа или таза), тогда как большинство представляют собой подвижные сочленения – суставы.
Сама по себе суставная область нестабильна. Поэтому для ее укрепления эволюционно развились соединительнотканные образования – связки. Они представляют собой плотные тяжи, которые не просто стабилизируют сустав, но также направляют или тормозят движения в нем.
Особенности заболевания
Очевидно, что связки во время двигательной активности испытывают колоссальные нагрузки. По этой причине они травмируются в несколько раз чаще, чем кости или мышцы. Так, классическим проявлением перегрузок и травм связочных тяжей является их воспаление – лигаментит (с лат. «лигаментум» – связка, «итис» – воспаление).
Провоцируют недуг как значительные повреждения связок (разрывы), так и микротравмы вследствие предельных нагрузок на сустав. В ряде случаев воспалительная реакция является ответом на инфекционное заражение при бруцеллезе, лептоспирозе или сифилисе. Способствуют недугу соматические заболевания: диабет, нарушение функции щитовидной железы, ожирение и различные суставные патологии артрит или артроз.
Реже лигаментит возникает у новорожденных и детей. Причиной тому врожденная аномалия развития – образование на связочном тяже «узелка», затрудняющего функции прилегающих сухожильного и мышечного аппаратов.
В чем опасность лигаментита?
Длительная воспалительная реакция провоцирует нарушение местного обмена веществ в связке, из-за чего лигаментит может трансформироваться в лигаментоз.
Подобное осложнение характеризуется замещением связки на хрящевую ткань с последующим окостенением. Патологический процесс начинается в месте крепления связочного аппарат к кости, после чего распространяется на весь тяж.
Данные трансформации значительно ограничивают объем движений в суставе. Тогда как с развитием недуга возникает анкилоз – полная неподвижность костного сочленения, способствующая инвалидизации пациента.

Симптоматика
Связочные тяжи богаты нервными окончаниями. По этой причине основным симптомом лигаментита является боль. Клиническая картина также сопровождается воспалительными явлениями: покраснением, отеком и повышением температуры окружающих тканей. При этом нередко нарушается функция костного сочленения, в области которого наблюдается воспалительный процесс.
Симптоматика во многом зависит от локализации и формы недуга. Теоретически воспаление может возникать в любой связке тела. Однако наиболее частыми вариантами являются межостистый, коленный, подошвенный и стенозирующий лигаментит кисти.
Межостистый лигаментит
Межостистый лигаментит характеризуется воспалением и уплотнением связок между остистыми отростками позвонков (их можно прощупать по срединной линии спины, если наклониться вперед). Провоцирующими факторами являются травмы позвоночника, инфекционные заболевания и специфическая профессиональная деятельность (сварщики, каменщики, закройщики).
Чаще всего воспаление развивается в поясничной области. Так, пациентов беспокоят ноющие или жгущие боли, усиливающиеся при наклонах туловища или ощупывании поясницы. В запущенных случаях ограничивается объем движений, а при поворотах или сгибании позвоночника возникают характерные «щелчки».
Изолированное воспаление связок позвоночника считается довольно редким недугом. Зачастую подобный диагноз ставится после исключения всевозможных патологий позвоночного столба (остеохондроза, спондилеза, болезни Бехтерева и пр.).
Коленный лигаментит
Воспаление коленных связок в большинстве случаев спровоцировано микротравмами. Чаще всего заболевание развивается на фоне интенсивных занятий спортом, прыжков или падений.
Клинические проявления лигаментита связаны с микроскопическими надрывами связочного тяжа. Так, пациентов беспокоит тупая боль в области колена, усиливающаяся при ощупывании. Сам сустав увеличивается в объеме за счет отека окружающих тканей. Кожа над коленом краснеет, а ее температура повышается. Нередко наблюдается кровоподтек – «синяк». Больному трудно сгибать и разгибать ногу в коленном суставе. При этом затрудняется ходьба и опора на пораженную конечность.
При хроническом течении воспаления болевой синдром менее выраженный, а объем движений практически не ограничен. Однако со временем состояние пациента ухудшается: связочные тяжи становятся плотными, значительно уменьшая подвижность сустава.
Микроповреждения связок колена стоит отличать от полных разрывов. Во втором случае будет наблюдаться характерный «треск» во время травмы, а также нестабильность («расшатанность») сустава после.
Подошвенный лигаментит
Поражение подошвенных связок может возникать из-за травм ранее, носки некомфортной обуви, повышенных нагрузок или воспаления в окружающих тканях.
Обычно пациентов беспокоит ноющая боль, которая усиливается во время шаговых движений (ходьбы, бега). Как правило, болезненность локализуется в области пораженного связочного тяжа. Однако в ряде случаев болевые ощущения могут иметь разлитой характер – т.е. ощущаться во всей стопе.
В зоне воспаления лигаментита нередко наблюдается отечность, онемение или напротив повышенная чувствительность кожи. Часто больным трудно сгибать/разгибать, как саму стопу, так и пальцы. В некоторых случаях затруднена опора на пораженную конечность.
Если в патологический процесс вовлекается длинная подошвенная связка, боль может наблюдаться в области пятки, имитируя плантарный фасциит («пяточную шпору»). В таком случае требуется дополнительная диагностика в виде рентгена или компьютерной томографии.
Стенозирующий лигаментит кисти
Данный вариант воспаления приводит к сдавлению сухожильных каналов, из-за чего возможны три формы: с поражением кольцевидных (недуг Нотта), поперечных связок (синдром запястного канала) и первого канала запястья (патология де Кервена).
При болезни Нотта в воспалительный процесс чаще всего вовлекается большой палец, из-за чего невозможно его нормальное разгибание (во время движения слышен характерный звук – «щелкающий палец»). Способствуют недугу перенапряжение кистей и работа на производстве (воздействие вибрации и пр.).
Патология де Кервена характеризуется сужением первого запястного канала. В результате основание большого пальца отекает, кожа над ним воспаляется – краснеет и теплеет. Пациент испытывает жгущую боль, которая усиливается при отведении первого пальца, его сгибании или ощупывании.
При синдроме запястного канала происходит сдавление срединного нерва поперечной связкой и сухожилиями. По этой причине возникают неврологические расстройства в виде боли, жжения или онемения большого, указательного и среднего пальцев руки. Также наблюдается слабость сгибания кисти и ее сжатия в кулак. Недуг считается профессиональным заболеванием среди сурдопереводчиков, художников и пианистов.
Диагностика
Диагностические мероприятия при лигаментите основываются на клиническом осмотре и исключении сопутствующих патологий (переломов, разрывов связок и пр.). С этой целью проводится рентгенография и компьютерная томография.
Для непосредственной визуализации связочного тяжа прибегают к использованию ультразвука или ядерно-магнитного резонанса (УЗИ, МРТ). При значительных повреждениях связок может проводиться артроскопия – лечебно-диагностическая процедура, в ходе которой в полость сустава вводятся микроинструменты и камера.
При подозрении на инфекционный процесс необходимо дополнительное исследование крови на наличие маркеров тех или иных инфекционных агентов (реакция Вассермана при сифилисе и пр.).
Лечение лигаментита
Лечебные мероприятия в остром периоде направлены на снижение болевого синдрома. С этой целью больным необходимо обездвижить пораженную конечность, ограничив всевозможные нагрузки на нее.
Для купирования боли и уменьшения воспалительной реакции рекомендуется каждые 4 часа на 10-15 минут прикладывать к очагу поражения холод в виде компресса со льдом. Подобные процедуры необходимо повторять в течение двух суток, после чего заменить на прогревание (теплые компрессы, парафиновые аппликации и пр.).
Медикаменты
В качестве обезболивающих средств можно применять нестероидные противовоспалительные препараты (Индометацин, Кеторолак, Анальгин, Ибупрофен). Эти вещества также назначаются местно в виде мазей (Диклофенак, Кетопрофен, Фенилбутазон).
При ярко выраженном болевом синдроме возможно применение инъекций с гормональными противовоспалительными (Гидрокортизон) и анестетиками (Лидокаин, Прокаин).
В качестве местнораздаражающего действия (так называемой «отвлекающей терапии») используют мази с капсаицином (экстрактом перца), пчелиным и змеиным ядами.
Современным вариантом лечения лигаментита являются тканевые препараты, например, обогащенная тромбоцитами плазма крови пациента. Вводится данное средство в очаг поражения с целью уменьшения воспалительного ответа и ускорения восстановления поврежденных тканей.
Физиотерапия
Укоротить срок реабилитации пациента могут физиотерапевтические процедуры, способствующие регенерации связочных тяжей. Обычно назначают высокочастотное или ультразвуковое воздействие. Также применяют грязевые и озокеритовые аппликации.
Для поддержания подвижности костного сочленения пациентам рекомендуется периодически выполнять комплекс лечебной физкультуры, практиковать самомассаж.
Хирургическое лечение
Операции в случае воспаления связок выполняются редко. Однако при стенозирующем лигаментите может потребоваться хирургическое рассечение связки или удаление ее врожденных «узлов».
Профилактика
Профилактические мероприятия, направленные на предупреждение воспаления связок, включают:
- Изменение рациона питания с целью снижения массы тела до нормы;
- Избегание травм суставов и околосуставных тканей;
- Адекватные физические нагрузки с исключением малоподвижного образа жизни или чрезмерно интенсивных занятий спортом;
- Коррекцию системных заболеваний (диабета, нарушений функции щитовидной железы и пр.);
- Лечение суставных патологий – артроза, а также артрита вследствие ревматизма, псориаза, подагры;
- Предупреждение заражения бруцеллезом, лептоспирозом, сифилисом, туберкулезом и прочими инфекциями.
Актуальны данные профилактических мер среди спортсменов, сурдопереводчиков, сварщиков, швей, художников, секретарей, писателей и пианистов.
Вторичная профилактика заключается в предотвращении прогрессирования лигаментита в лигаментоз. С этой целью проводится своевременное медикаментозное лечение воспалительной реакции и хирургическая коррекция (рассечение связки или удаление врожденных «узелков»).
Помните, запущенное воспаление связочного аппарата грозит окостенением соединительнотканных тяжей. Подобное «уплотнение» связок является причиной неподвижности сустава и последующей инвалидизации пациента!
Как лечить стенозирующий лигаментит пальцев
В 1850 году Нотта впервые описал щёлкающие пальцы кисти. В медицинской литературе это заболевание известно под названием «щёлкающие (или защёлкивающиеся) пальцы», «стенозирующий лигаментит кольцевидной связки». Общепризнанно, что причиной болезни обычно является хроническая травма, приводящая к патологическим изменениям в кольцевидных связках пальцев кисти. Со слов некоторых больных, болезнь возникает непосредственно или вскоре после длительного или чрезмерного напряжения в пальцах как при выполнении производственных заданий так и в быту. Подавляющее большинство больных в процессе своей деятельности постоянно и длительно травмируют свои ладони и пальцы. Обычно это закройщики, слесари, электросварщики, полировщики, сапожники, упаковщики, вырубщики, продавцы, шоферы, мотоциклисты. Нередко заболевание возникает у лиц, занимающихся спортом, а именно: у гимнастов, акробатов, борцов, штангистов, волейболистов, метателей ядра и диска, прыгунов с шестом, теннисистов. Длительное напряжение в пальцах может приводить к сдавлению кровеносных сосудов, расстройству кровообращения, развитию застойных явлений, способствуя возникновению патологического процесса вследствие нарушения питания связок. При оперативном лечении данного заболевания все авторы отмечают стенозирующую, утолщённую, плотную рубцово-изменённую кольцевидную связку в пальцах кисти. Под связкой сухожилие сгибателя пальца истончается, поэтому соседние участки сухожилия в кольцевидной связке при движении пальца продвигаются с трудом. Проскакивание в связке относительно утолщенного отрезка сухожилия выражается в форме щелчка. При дальнейшем ущемлении сухожилия в кольцевидной связке происходит блокада пальца в прямом и согнутом положении. Защёлкивающийся палец встречается у людей всех возрастов, но особенно часто у женщин. По частоте заболевания на первом месте стоит I палец. У пожилых людей чаще заболевают III и IV пальцы. У детей патологический процесс поражает почти исключительно I палец. Пальцы правой руки страдают значительно чаще, чем левой. Защёлкивание пальца развивается остро или постепенно. При остром начале заболевания больные точно указывают время его возникновения и, как правило, связывают его либо с непосредственной травмой пальца, либо с чрезмерным давлением на него. Острое начало при щёлкающем пальце наблюдается редко. Больные с щёлкающим пальцем обычно обращаются к врачу не в самом начале заболевания, а через какое-то время, поэтому у них нередко можно получить лишь приблизительные сведения о давности заболевания. Во всех без исключения случаях больные жалуются на боль у основания какого-либо пальца по его ладонной поверхности при сгибании и разгибании. Болезненность возникает при давлении на это место рукояткой ножа, молотка, топорищем, рычагом, ручкой чемодана и т.п. У многих больных боли в пальце в начале заболевания или с течением времени начинают иррадиировать в проксимальном направлении — в кисть, предплечье, редко выше локтя, что подчас причиняет больному не меньшее беспокойство, чем боли в самом пальце. Для этого заболевания характерна клиническая фазность течения. Переход от одной фазы к другой зависит от многих причин, в частности от возраста больного, характера его работы и т.д. В клиническом течении болезни выделяют 3 фазы. В первой фазе больные жалуются на боли с ладонной стороны пястно-фалангового сустава. В литературе этот участок считают типичным. Боли в типичном месте усиливаются при быстрых и напряжённых движениях пальца, а также при надавливании на эту область. Защёлкивание при сгибании и разгибании пальца в этой фазе наступает редко, сопровождается нерезкими болями и довольно легко устраняется активными движениями пальца. После того, как палец выведен из порочного положения, боли держатся недолго. Болезненность при пальпации области типичного места отчётливо выражена, локальное уплотнение мягких тканей в этой зоне непостоянно. В последующем в области пястно-фалангового сустава с ладонной стороны по ходу сухожилия сгибателя пальца образуется болезненный узелок (утолщённая кольцевидная связка), являющийся патогенетической причиной перехода заболевания во вторую фазу. Во второй фазе защёлкивание при сгибании и разгибании пальца (ущемление сухожилия) наступает часто, сопровождается значительными болями и обычно не устраняется активно, а только с помощью второй руки. После устранения защёлкивания боли в пальце держатся долго, часто иррадиируют. В третьей фазе, установившись после защёлкивания в каком-либо положении (чаще всего в разогнутом), палец перестаёт сгибаться и разгибаться, и вывести его из этого положения активно или пассивно очень трудно — палец блокирован. В некоторых случаях, когда терпение больного и настойчивость врача позволяют преодолеть препятствие и вывести палец из порочного положения, боли в нём остаются надолго. Пальпаторная болезненность и уплотнение мягких тканей в типичном месте отчётливо выражены. Знание фаз заболевания крайне важно для практических целей, прежде всего для выбора рационального лечения. Лечение стенозирующего лигаментита кольцевидной связки пальца следует начинать с временного освобождения больного от работы. На практике очень часто это условие не соблюдается и тем самым лечение обрекается на безуспешность. Уже в самом начале — в первой фазе — необходима иммобилизация на 10 — 14 дней заболевших пальцев в правильном, физиологическом положении (т.е. в положении полусгибания) на хорошо отмоделирванной лёгкой гипсовой лонгете. Иммобилизация пальца на картонке или дощечке недопустима. На этих импровизированных шинах палей фиксируется в функционально невыгодном положении разгибания. Иммобилизацию пальца следует сочетать с физиотерапевтическими процедурами. Широко применяют УВЧ; продолжительность процедуры до 15 минут, ежедневно, до 10 сеансов на курс лечения. Немаловажное значение для лечения данного заболевания имеет парафино- и озокеритотерапия. Расплавленный парафин или озокерит с температурой не выше 55оС наносят плоской малярной кистью на кожу поражённого пальца, особенно с ладонной стороны, предварительно смазанной вазелином или какой-либо индифферентной мазью. Для нанесения последующих слоёв используют парафин или озокерит более высокой температуры. После наложения аппликации толщиной 1 — 2 см её покрывают клеёнкой, окутывают одеялом или специальным ватником. Курс ежедневного лечения 15 процедур, длительностью до 40 минут. При лечении заболевания в первой и второй фазах положительный лечебный эффект оказывают компрессы с ронидазой в течение 8 — 10 часов. Для приготовления компрессов берут 0,5 г прпарата ронидазы на смоченную изотоническим раствором хлорида натрия на салфетку, накладывают её на палец с ладонной стороны в области пястно-фалангового сустава, т.е. на «типичное место», закрывают вощаной бумагой и фиксируют мягкой повязкой. Длительность лечения 15 дней. Наряду с ронидазой в этой фазе заболевания большую пользу оказывают лёгкий массаж поражённого пальца и тёплые ванны для кисти. В последние годы в медицинской литературе появилось много сообщений о хорошем лечебном действии инъекций гидрокортизона (0,5% раствор новокаина 2 — 3 мл и 12 — 15 мг гидрокортизона) в поражённый участок, т.е. непосредственно под болезненный узелок (при первой и второй фазах болезни). При третьей фазе, а также при частых рецидивах болезни от консервативных способов лечения следует отказаться и рекомендовать оперативное вмешательство, которое заключается в несложной и малотравматической операции — рассечении кольцевидной связки. Через 24 часа после операции для устранения отёчности мягких тканей пальца, следует приступить к УВЧ-терапии — ежедневно через повязку на проятжении 6 — 7 дней. С целью рассасывания послеоперационного рубца после снятия швов необходимо чередовать компрессы ронидазы с парафиновыми аппликациями на протяжении 10 — 12 дней, а также тёплые ванны, лёгкий массаж и строго дозированную лечебную гимнастику. всё это позволяет полностью восстановить движения в поражённом пальце. С целью профилактики заболевания на производстве и в быту необходимо строго регламентировать ручной физический труд. Если при выполнении работы возникает напряжение в пальцах кисти, то для нормализации крово- и лимфообращения следует применить массаж пальцев и кисти в виде растирания и лёгкого разминания в течение 5 минут. Во многих профессиях с использованием ручного физического труда требуются рукавицы, перчатки, а при некоторых видах спорта — бинтование и защитные фиксаторы пальцев. Они уменьшают удельное механическое давление на ладонную поверхность кожи и мягких тканей пальцев.
Сухожилия действуют как веревки, которые тянут пальцы вниз в кулак, а затем расслабляются, когда вы выпрямляете пальцы. Подумайте о сухожилии как о линии на удочке и шкивах, как проушины, которые удерживают линию в контакте со стержнем, когда он изгибается и выпрямляется. Узел в линии может сделать уловку линии, поскольку она тянется через ушко. Если узел продолжает увеличиваться или шкив становится более плотным, в конечном итоге он будет слишком большим, чтобы сползать назад в другом направлении, и линия застрянет.
Причины возникновения патологического состояния
Это то, что происходит с сухожилиями. Они просто становятся слишком большими, чтобы двигаться назад и вперед через шкивы. Возможными причинами большого пальца триггера являются ревматоидный артрит, подагра, диабет или повреждение основания вашего большого пальца. Чаще всего причина неизвестна.
Здравствуйте! Моему сыну 2,3 года поставили диагноз стенозирующий лигаментит большого пальца. Здравствуйте. Щелкающий палец левой руки. Щелкают 3 пальца. Здравствуйте,моему ребенку 1,2 девочка с рождения не разгибаются большие пальцы левой и правой ручки.поставили диагноз стенозирующий лигаментит назначили операцию под общим наркозом. Проблемы с большим пальцем, вероятнее всего это стенозирующий лигаментит.
Причины и последствия
Ваш палец палочки в изогнутом положении и в тяжелых случаях должен быть стрижен прямо.
- «Поппающая» боль, когда вы согните или выпрямите конец большого пальца.
- Вы чувствуете нежность, когда нажимаете на основание большого пальца.
Чем раньше начато лечение, тем больше вероятность того, что запуск может быть снят.
Лекарственные и противовоспалительные препараты важны и должны начинаться как можно скорее. Использование шины или скобки может помочь ограничить движение и дать вашему пальцу отдохнуть. Важно носить свою шину, пока ваши симптомы не исчезнут. Продолжая использовать шину в ночное время после инъекции или операции, также может быть очень полезно для предотвращения сжимания пальца в кулак ночью.
Синдром щелкающего пальца — это достаточно распространенная патология кистей рук, проявляющаяся болезненной блокировкой в согнутом состоянии одного или нескольких пальцев. Непосредственная причина — сужение сухожильного влагалища в области кольцевидной связки с ближней стороны основного сустава пальца либо утолщение сухожилий.
Если ваша проблема тяжелая и прогрессирует до такой степени, что ваш большой палец фиксируется в изогнутом положении, для снижения воспаления может потребоваться инъекция стероидов. Если ваша проблема не устранена, операция может быть рекомендована для восстановления движения.
Ищете дополнительную информацию о том, что делать с вашим триггером?
Как лечить триггер большого пальца с овальной-8 пальцами
Наши блоги представлены только в информационных целях и не должны рассматриваться как медицинские рекомендации. Поскольку ваше состояние уникально для вас, рекомендуется проконсультироваться со своим врачом, прежде чем предпринимать какие-либо медицинские или терапевтические вмешательства.
Лечение щелкающего пальца
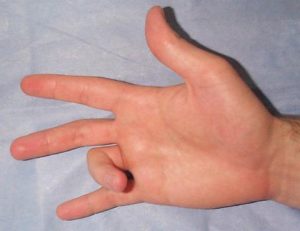
В самом начале болезни беспокоят незначительные боли в дистальной части ладони, надавливание на соответствующий палец эту боль усиливает. Позже начинает наблюдаться патогномоничный симптом — разгибание с щелкающим звуком (зачастую насильственное) дистальной фаланги пальца, чаще большого.
Симптомы защелкивающегося пальца
Это руководство поможет вам понять. Как триггерный палец и триггер развивают, как врачи диагностируют состояние, что может быть сделано для проблемы. Сухожилия, которые перемещают пальцы, удерживаются на месте на костях рядом связок, называемых шкивами. Эти связки образуют арку на поверхности кости, которая создает своего рода туннель для сухожилия, который бежит по кости. Чтобы сухожилия плавно двигались под связями, сухожилия обернуты скользким покрытием, называемым тендосиновым. Теносиновий уменьшает трение и позволяет сухожилиям сгибателей скользить через туннель, образованный шкивами, поскольку рука используется для захвата объектов.
В последующем возможно подкожное рассечение кольцевидной связки, позволяющее пациенту свободно сгибать и разгибать палец. Операция проводится под местной анестезией в амбулаторных условиях. Здравствуйте. Мне 58лет. Недели две ночью и по утрам, при разгибании у меня щёлкает средний палец правой руки. Боли нет. Подскажите что это за сигнал.За раннее Вам благодарен. Это заболевание называется стенозирующий лигаментит.
Запуск обычно является результатом утолщения сухожилия, которое образует узел или ручку. Связка шкива также может загустевать. Постоянное раздражение от сухожилия, многократно проскальзывающего через шкив, заставляет сухожилие набухать в этой области и создавать узел. Ревматоидный артрит, частичные сухожильные рваные раны, повторная травма от пистолетных электроинструментов или длинные схватывания рулевого колеса могут вызвать запуск. Инфекция или повреждение синовиума вызывает округлое набухание, которое образуется в сухожилии.
Запуск может также быть вызван врожденным дефектом, который образует узел в сухожилии. Состояние обычно не заметно, пока младенцы не начнут использовать свои руки. Боль обычно возникает, когда палец или большой палец согнут и выпрямлен. Нежность обычно возникает над областью узелка, у основания пальца или большого пальца. С прямым пальцем узелок находится на дальнем краю окружающей связки. Если узелок становится слишком большим, он может проходить под связкой, но он застревает на ближнем краю. Узелок не может двигаться назад через туннель, а палец заперт в сложенном положении триггера.
Лечение методами народной медицины
Если на ранней стадии диагностирован стенозирующий лигаментит — лечение народными средствами будет иметь высокую эффективность. При систематическом применении оно поможет снять болезненные ощущения и воспалительный процесс в суставах и связках. Наиболее действенные рецепты:
- Сырой картофель — используется в качестве компрессов на ночь, поможет снять симптомы. Для приготовления его следует измельчить до кашеобразного состояния, предварительно очистив от кожуры, и подогреть до температуры 38 градусов. Затем завернуть в чистую ткань и приложить к больному участку. Сверху следует укутать теплым шарфом. Боль утихнет через полчаса. Курс лечения составляет 10 дней.
- Прополис. Сырье прополиса и растительное масло необходимо смешать в равных количествах и обрабатывать больной палец.
- Алоэ — снимает отечность и воспаление внутри тканей. Его нужно приложить мякотью к больному участку и зафиксировать бинтом. Такой компресс нужно проделывать три раза в день.
- Листья лопуха — быстро снимет боль. Для этого эго следует слегка размять и обернуть листком палец. Сверху обложить ватой или замотать теплой тканью.
- Листья черемухи. Компресс из этого растения следует прилаживать не ночь, он уберет боль утру. Для приготовления нужно проварить листья в небольшом количестве воды, дать остыть и приложить к больному пальцу. Сверху укутать теплым шарфом.
- Уберет симптомы такой болезни, как щелкающий палец, лечение народными средствами с использованием холодца из говяжьей кости. Для этого его нужно варить 5 часов на маленьком огне и пить теплым 4 раза в день по 300 грамм. Холодец восстанавливает суставный хрящ и сухожилья, снимает воспаление и убирает щелканье.
- Лечебным и обезболивающим эффектом обладает компресс из 3% перекиси водорода. На больном месте его нужно подержать 20 минут.
- Отвар эвкалипта отлично снимает боль. Для приготовления необходимо залить сырье кипятком и настоять до охлаждения. В приготовленном отваре смочить марлю и положить на руку, сверху замотать теплым шарфом и оставить на всю ночь.
- Голубая глина хорошо снимает воспалительный процесс. Из глины следует сделать мягкую лепешку и положить ее на больной сустав. Сверху укрыть целлофаном и теплым платком. Процедуру нужно повторять два раза в день на протяжении двух недель.
- Календула и детский крем. Для приготовления необходимо смешать растение и крем и нанести на больное место перед сном. Такое средство снимет воспаление и болевые ощущения.
- Настойка арники. Нужно смешать настойку арники и лечебную глину. Из приготовленной смеси сделать компрессы. Первый день нужно держать 45 минут, второй — 2 часа, затем, если нет покраснений можно оставлять на всю ночь. Усилит лечебные свойства полимерная пленка и теплые прокладки.
- Календулы мазь с противомикробными препаратами. В некоторых случаях при таком заболевании может произойти нагноение. Такое состояние требует приема противовоспалительных препаратов, которые уничтожат инфекцию и укрепят иммунитет. Мазь календулы имеет отличные антимикробные свойства и помогает исцелению. Комплексное лечение синдрома щелкающего пальца с применением настойки полыни и этой мази уберет болезнь, не оставив и следа.
- Отличным противовоспалительным и обезболивающим средством являются сырые капустные листья. Их необходимо прикладывать на ночь к проблемному участку. Такой же эффект дают листья репейника и мать-и-мачехи.
В целях профилактики не следует перегружать кисть и пальцы во время ручной работы. Труд нужно чередовать с отдыхом.
Если профессиональная деятельность заключается в работе с мелкими деталями и однотипными действиями, то нужно пользоваться специальными фиксаторами, которые фиксируют суставы и сухожилья. Они очень эффективны, так как уменьшают напряжение и силу действия на связки.
Если метод лечения синдрома щелкающего пальца подобран правильно — функции кисти полностью восстановятся. Исключением являются только случаи, при лечении которых возникли осложнения.
Консервативное лечение
Однажды вдруг, без каких то причин вдруг стал щёлкать и подклинивать большой палец левой руки. Потом появилась опухоль. Вероятно, потребуется небольшая операция. И еще: врачи рекомендуют делать операции в 5 лет. То есть ждать еще два года. Так как ребенок будет постоянно дергать пальцем даже если он в гипсе. Посоветуйте, что делать. Вероятно, это не связано с заболеванием позвоночника, и Вас беспокоит так называемый туннельный синдром.
Диагностика триггерного пальца и большого пальца обычно довольно очевидна при физическом осмотре. Если условию разрешено прогрессировать, узел может набухать до точки, где он попадает, а палец заперт в согнутом или согнутом положении. Никаких специальных тестов или рентгеновских лучей не требуется.
Для снижения воспаления и сокращения узелка может потребоваться введение кортизона в оболочку сухожилия. Это может помочь уменьшить запуск, но результаты могут быть недолговечными. Шина может быть использована после инъекции для отдыха сухожилия и помочь уменьшить воспаление и усадить узел.
Стадии развития болезни
Стенозирующий лигаментит развивается постепенно и протекает с характерными изменениями. При классификации этапов заболевания выделяют 4 стадии.
- стадия I – появляется щелчок при движении, ограничение подвижности пальца возникает редко. Ярко выражены болевые ощущения,
- стадия II – разгибание пальца возможно только с усилием. На этом этапе сухожилие утолщается и появляется характерное уплотнение у основания пальца. Для этого периода характерно волнообразное течение, спад и нарастание клинических симптомов,
- стадия III – палец постоянно зафиксирован в согнутом положении,
- стадия IV – необратимая стадия, окончательная деформация сустава.
Симптоматика заболевания
Месяца три болит средний палец на правой руке. Палец прощелкивается на первой фаланге от кисти. Чем лечить? Здравствуйте, Юлия. Вам нужно обратиться к травматологу-ортопеду по месту жительства. Здравтсуйте, мне 46 лет. С февраля месяца 2016 года стали болеть пальцы обеих рук при сгибании, особенно по утрам невозможно ничего делать.
Операция может быть выполнена с использованием общей анестезии или региональной анестезии. Региональный анестетик блокирует нервы, идущие только на часть тела. Инъекция лекарств, подобных лидокаину, используется для блокирования нервов в течение нескольких часов. Этот тип анестезии может быть подмышечным блоком или блоком запястья. Операция также может быть выполнена путем простого введения лидокаина вокруг области разреза.
После того, как вы сделаете анестезию, ваш хирург удостоверится, что кожа вашей ладони не содержит инфекции, очищая кожу раствором для уничтожения микробов. В коже будет сделан разрез. Есть несколько типов разрезов, которые можно сделать, но большинство из них сделаны по естественным складкам и линиям в руке. Это поможет сделать шрам менее заметным после излечения руки.
Можно узнать сколько стоит подобная операция и перейдет ли это заболевание на другие пальцы? И так каждое утро. Больше никаких болей нет. Связываю это с работой. Вероятно, у Вас заболевание щелкающий палец. Зачастую развитие этой болезни связано с физическими нагрузками. Большой палец правой руки часто в согнутом положении, я его могу тяжело с трудом выпрямить, издается щелщок (громкий хруст),ребенку больно, палец прячет.
Кожа и фасция разделены, поэтому врач может видеть шкив сухожилия. Особое внимание уделяется не повреждению близлежащих нервов и кровеносных сосудов. Затем ваш хирург тщательно делит сухожильный шкив. Как только шкив сухожилия отделен, кожа сшивается вместе с тонкими швами.
Рецепты для лечения щелкающего пальца
Большинству пациентов не нужно было участвовать в официальной программе реабилитации, если пальцем или большим пальцем не было закрыто какое-то время до операции. В этих случаях палец или большой палец не может сразу выпрямляться после операции. Физический или профессиональный терапевт может нанесите специальную скобу, чтобы вытащить палец или большой палец, чтобы выпрямить. Терапевт может также применять термическую обработку, массаж мягких тканей и практическое растягивание, чтобы помочь с диапазоном движения.
Симптоматика
Характерным признаком заболевания является возникновение боли, вначале на поверхности ладони, а затем в области пальцев и предплечья. Достаточно часто болевая симптоматика сопровождается онемением пальцев и локальной опухолью области воспаления. Затрудняются движения в пальце, слышен характерный «щелчок», а боль усиливается при значительных физических нагрузках.
Вне зависимости от локализации патологического процесса, возрастной категории пациента и половой принадлежности, симптоматика и течение стенозирующего лигаментита разделяется на 3 стадии:
Острая
Эта стадия сопровождается выраженной болевой симптоматикой, которая усиливается при сдавливании связок и выполнении физических упражнений. Средняя продолжительность острой стадии может составлять от 1 до 2 месяцев и сопровождается значительными проблемами с трудоспособностью пациента.
Подострая
Для этой стадии характерны периодические обострения и затухания клинических проявлений. Довольно часто отмечается синдром «щелкающего пальца», который практически невозможно нейтрализовать. Трудоспособность пациента резко ограничена, а средняя продолжительность подострой стадии заболевания может составлять от 2 до 7 месяцев.
Хроническая
На этом этапе появляются непостоянные боли, которые сопровождаются серьезным дискомфортом для пациента. Как правило, после предпринятого медикаментозного вмешательства симптоматика затухает. Наблюдается характерное щелканье в 1 пальце и ограничение пассивного движения в области сустава. Течение хронической стадии может длиться годами, с периодическими ремиссиями и обострениями.
Стадии прогрессирования стенозирующего лигаментита
Все формы заболевания требуют обязательной консультации с врачом, ведь от того, насколько профессионально и своевременно начата терапия, зависит прогноз на выздоровление.
Стадии проявления болезни
Правильно ли это, действительно ли я должна насильно разрабатывать ему палец? Ведь здесь все пишут,что нужно зафиксировать палец гипсом.Что нам делать? Есть шанс, что это поможет и не нужно будет делать операцию. Здравствуйте. 3 месяца назад начал болеть большой палец левой руки. Хирург из районной поликлиники даже не стал смотреть, сказал, что пройдет.
Некоторые из упражнений, которые вы начнете делать, — это помочь укрепить и стабилизировать мышцы и суставы в руке. Другие упражнения используются для улучшения точного управления двигателем и ловкости. Вам будут даны советы о способах совершения ваших действий, избегая дополнительная нагрузка на исцеляющее сухожилие. Возможно, вам понадобится вернуться к терапии от двух до трех сеансов каждую неделю в течение шести недель.
Поврежденная цифра может быстро выпрямляться, подобно вытягиванию и высвобождению спускового крючка на пистолете, отсюда и название пальца. Обычно сообщаемые симптомы, связанные с триггерным пальцем, включают следующее. Триггерный палец вызван воспалением теносиновиума. Теносиновием является вещество, которое строит защитную оболочку вокруг сухожилия в пальце. Это вещество позволяет сухожилию плавно плавиться в оболочке, когда палец согнут или выпрямляется. Когда воспаление присутствует, сухожилие неспособно плавно скользить в своей оболочке, вызывая «улавливание» пальца в изогнутом положении, а затем внезапно освобождая палец прямо.
Необходима небольшая операция по рассечению связки, которая мешает движению сухожилия сгибателя 1-го пальца. Мне 53 года. с декабря 2020 начали болеть большие пальцы на обеих руках.Сначала стали щелкать с болью,а потом совсем перестали сгибаться. Добрый день. Моему сыну 3 года. Полгода назад у него перестал разгибаться безымянный палец левой руки. При разгибании был щелчок.
Причины триггерного пальца могут включать следующее. Повторяющееся движение: люди, которые выполняют тяжелые, повторяющиеся движения рук и запястья с длительным захватом на работе или в игре, как полагают, подвергаются высокому риску развития триггерного пальца.
Пол: Триггерный палец чаще встречается у женщин, чем у мужчин. Условия рук и запястья должны оцениваться ортопедическим хирургом для правильной диагностики и лечения. Диагностический палец диагностируется на основании истории болезни и физического осмотра и без какого-либо специального тестирования.
Описание болезни
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Слово стенозирующий обозначает сужающий просвет, а термин лигаментит подразумевает воспаление связок. При сгибательных и разгибательных движениях кисти и пальцев, человек задействует длинные сухожилия рук. Сухожилия мышц сгибателей удерживаются связками, которые образуют тоннель. Воспаляясь, связки затрудняют движение сухожилия в тоннеле. Таким образом, стенозирующий лигаментит — это воспаление связок, удерживающих сухожилия мышц сгибателей. Распространёнными причинами заболевания являются:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- диабет;
- подагра;
- высокая нагрузка на кисти и пальцы;
- аномальное строение кольцевидной связки сухожилий;
- инфекционные заболевания,
- травма;
- атеросклероз;
- ревматоидный артрит.
Наиболее часто заболевание диагностируется у людей, чья деятельность связана с регулярными и продолжительными нагрузками на кистевые суставы. Именно поэтому, некоторые исследователи относят эту патологию к профессиональным болезням.
При хроническом стенозирующем лигаментите, который развился у профессиональных музыкантов или киберспортсменов, может стать причиной полного прекращения трудовой деятельности.
врачу
Что это может быть? При стенозирующем лигаментите палец щелкает постоянно или может быть такое, что время от времени? Мне 69 лет.Ортопеды ставят диагноз щелкающего большого пальца левой руки. 1 обращения-весна 2020г (инъекция кетонала, лазерная физиотерапия). Сейчас все повторилось, но врач прописал лед на палец(ортопед в германии) или инъекциии.
Варианты консервативного лечения
Ваш хирург будет рекомендовать консервативные варианты лечения для лечения симптомов триггерного пальца. Варианты лечения варьируются в зависимости от тяжести состояния. Варианты консервативного лечения могут включать следующее. Лечение любых основных заболеваний, которые могут вызывать проблему, таких как диабет или артрит. Иммобилизация: Палец обездвижен в расширенном положении с шиной в течение 4-6 недель. Положите руку на 2-4 недели или более, избегая повторяющихся действий по захвату. Могут быть предложены упражнения по усилению и растяжению с пораженным пальцем. Профессиональная терапия может быть рекомендована для массажа, тепла, льда и упражнений для улучшения пальца. Лед над пораженным пальцем может помочь симптомам. Нанесите лед на полотенце на 5-15 минут, 3-4 раза в день. Нестероидные противовоспалительные препараты могут помочь облегчить боль и воспаление. Ввод стероидов в пораженный палец может помочь уменьшить воспаление пальца.
- Это помещает палец в нейтральное положение, позволяющее суставу остыть.
- Избегайте действий, которые, как правило, приводят к симптомам.
Если консервативные варианты лечения не позволяют устранить состояние, и симптомы сохраняются в течение 6 месяцев или более, а ваше качество жизни неблагоприятно сказывается, ваш хирург может порекомендовать вам пройти чрескожную хирургическую процедуру отпирания пальцевого пальца, чтобы освободить сухожилие.
Самостоятельное лечение медикаментами
К приемам, которые можно применить в домашних условиях, в первую очередь можно отнести прием препаратов, которые приобретаются без рецептов. Лекарства должны относиться к категории не стероидных с противовоспалительным свойством. К таким лекарствам относят:
| Ибупрофен | Напроксен |
| Прием этого лекарства следует проводить 1 раз через 6 часов в сутки: дозировка за один прием 200-400 мг. Действие этого лекарства поможет устранить болевой синдром и снять воспаление в кисти руки. | В случае разового приема по 0, 25 мг следующее применение осуществляется с промежутком в 6 часов, дозировке в 0,5 мг необходим 12 часовой перерыв. |
Важно: категорически запрещено, приобретая препараты, принимать их в сочетании друг с другом. Следует использовать только один препарат, чтобы не возникло смешивание в организме различных компонентов веществ, которые могут оказаться несовместимыми и причинить вред организму.Также очень важно то, чтобы знать, какая стадия заболевания присутствует, в этом поможет квалифицированный доктор. Чтобы лекарственные средства дали нужный результат, следует убедиться в том, что болезнь находится в начальной фазе развития, в ином случае лекарства не помогут.
Причины возникновения патологического состояния
У меня защелкивал третий палец на правой руке. врач сказал, что нужна операция. Палец защелкиваться перестал, но через некоторое время опухать сустав, а за ним и весь палец. Сейчас с трудом сгибается и разгибается. И еще, по утрам пальцы как отекают, но самого отека нет, и с усилием сгибаю первые фаланги пальцев(как смогла объяснила).
Лечение щелкающего пальца
Эта операция обычно проводится в операционной под местной или региональной анестезией в амбулаторных условиях в качестве дневной хирургии. Ваш хирург делает один маленький разрез длиной около дюйма в область пораженного пальца. Затем хирург выпускает плотную часть оболочки сухожилия сгибателей. Затем разрез закрывают на пару швов и покрывают стерильной повязкой.
После операции ваш хирург даст вам рекомендации. Общие послеоперационные рекомендации включают. Употребление здоровой диеты, а не курение будет способствовать заживлению.
- Держите хирургический разрез чистым и сухим.
- Покройте область пластиковой упаковкой при купании или оливке.
- Пакеты льда в хирургическую зону можно использовать для уменьшения боли и отека.
- Повязку обычно удаляют через пару дней.
- После того, как повязка удаляется, поощряется полное движение пальца.
Как и в случае любой крупной операции, существуют потенциальные риски.
Лечение
Выбор того или иного вида лечения непосредственно зависит от характера течения заболевания и возраста пациента. Как правило, применяют консервативное и оперативное методы лечения. В некоторых случаях возможно использование народных средств, но только после консультации у лечащего врача.
При любой локализации (большого пальца руки, кисти, стопы, коленный сустав) у взрослых и детей стараются остановить развития стенозирующего лигаментита на ранней стадии.
Консервативное лечение
Консервативный подход показан на ранних этапах заболевания. Для каждого пациента расписывается индивидуальная схема лечения. При назначении учитывается:
- Характер патологического процесса.
- Выраженность клинических признаков.
- Возраст (дети, подростки, взрослые, пожилые).
- Профессиональная деятельность.
- Эффективность предыдущего лечения.
Диагностика заболевания
Специалисты, которые занимаются лечением кисти при дисфункции такого рода, — ортопед и травматолог. Чтобы поставить диагноз, многоплановая диагностика не понадобится. Врачу достаточно осмотреть руку больного и аккуратно пропальпировать ее.
Подобные манипуляции необходимы для обнаружения зоны воспаления, которая на ощупь чувствуется как уплотнение. Если нет предположений о наличии дегенеративно-дистрофических изменений суставов, то специалист направляет пациента на рентген.
Для подтверждения развития в организме патологического процесса не исключается необходимость сдачи некоторых лабораторных анализов. Обычно врачу необходимо проанализировать общий анализ крови, который при повышенных лейкоцитах и РОЭ подтвердит наличие у человека воспаления.
Причины
В медицине заболевание характеризуют как полиэтиологичное – то есть разнообразное по факторам, повлекшим развитие недуга. Среди причин бывают:
- перенесенная травма и ее последствия;
- детский возраст, сопровождающийся быстрым ростом сухожилия и отставанием кольцевидной связки;
- профессия, что предусматривает постоянную нагрузку на пальцы, их напряжение или неправильное положение;
- последствия хронической инфекции мягких тканей;
- наличие в организме системных патологий, в том числе ревматоидного артрита, сахарного диабета или подагры;
- наследственная предрасположенность;
- врожденные особенности данной области опорно-двигательного аппарата.
Лечение лигаментита стопы
Лигаментит кисти: причины, симптомы и лечение
Лечим лигаментит коленного сустава и связки надколенника
Особенности устранения недуга средствами и способами классической медицины
Методов, позволяющих лечить стенозирующий лигаментит пальцев рук, существует два: консервативный и оперативный. Первый вариант осуществляется в амбулатории.
Не пропустите: Лигаментит кисти: причины, симптомы и лечение
Он применим в случаях, когда палец двигается с трудом, но есть возможность вернуть нормальное состояние с помощью физиотерапии и лекарственных компрессов. С этой целью применяются:
- Прогревания.
- Ванны (в том числе — марганцовые).
- Пневмомассаж.
- Иммобилизация конечности эмалитиновыми или гипсовыми шинами.
- Ионофорез.
- Электрофорез.
- Аппликации с использованием парафина.
- Инъекции гидрокортизона в место утолщения.
- Лечебные физические упражнения.
- Компрессы с применением фуразолидона, 30%-го раствора димексида, гидрокортизоновой и гепариновой мазей.
Средняя продолжительность лечения составляет несколько месяцев. Если традиционные методы не приносят должного результата, следует оперативное вмешательство.
Операция проводится когда движение пальца сильно затруднено, а также при лигаментите большого пальца руки у ребенка после сдачи необходимых анализов. Выполнение процедуры осуществляется под местной анестезией. Ее суть заключается в устранении воспаленной части связки, что затрудняет движения сухожилия.
Операцию проводят так:
- Кожу и жировую клетчатку вскрывают посредством разреза.
- С помощью крючков отодвигают края раны, открывая доступ к утолщению. По густоте и цвету оно напоминает хрящ.
- Расположенные сухожилия возле связки могут иметь немного утолщенный вид из-за длительности недуга.
- Производится инъекция новокаина в связку.
- Для проверки отсутствия спаек пациента просят подвигать соседними пальцами — если это осуществимо, спаек нет.
- Проводится гемостаз (обеспечивается сохранение крови в жидком состоянии).
- Сшивается фасция (оболочка соединительной ткани мышц).
- Происходит послойное зашивание раны (при этом следят, чтобы по неосторожности не зашить лучевой нерв).
- Шов обрабатывают йодным раствором. Накладывается асептическая повязка и эмалитиновая или гипсовая шина на ладонь.
Эта операция применима при лигаментите пальцев рук. После нее пациент может испытывать локальный дискомфорт, который можно купировать обезболивающими медикаментами. Перевязки осуществляются через день. В случае надобности могут проводиться физиотерапевтические процедуры. Через 7-10 дней швы устраняют.
Лечение стенозирующего лигаментита народными средствами
Применение средств народной медицины является эффективным способом лечения начальных стадий стенозирующего лигаментита. Они облегчают болевой синдром, улучшают кровоснабжение мышц и сухожилий, обладают противовоспалительным эффектом.
Ванночки и компрессы
5 ч. л. семян обыкновенного подорожника 30 минут отстаивать в 2 стаканах кипятка. После процеживания подогреть, капнуть пару капель масла из календулы и применять отвар для ванночек.
Горсть сухих листьев бузины залить литром кипящей воды и немного остудить. Всыпать ложки 3 соды. Смочить ткань в настое и наложить на больную кисть. Закрепить бумагой для компрессов и обмотать шарфом. Держать компресс не менее 5 часов, а лучше делать перед сном и оставлять на ночь. Можно настой применять и для ванночек.
Свежие сосновые веточки (1 часть) залить 3 частями воды. Варить минут 20 на маленьком огне. Применять в виде ванночек или компрессов.
По 4 капли пихтового и лавандового масла смешать и нанести на поврежденный палец. Растирать массажными движениями дважды в день.
100 г цветков лаванды залить стаканом масла растительного и полтора часа греть на водяной бане. После остывания использовать для растирок больной кисти.
4 ст. л. пастушьей сумки настаивать в стакане водки неделю в затемненной емкости и вдали от света. Использовать настойку в виде компрессов.
Лечение сколиоза 1 и 2 степени народными средствами
Измельченные корни девясила (5 ч. л.) варить полчаса в литре воды. Пропитать отваром ткань и наложить на кисть в виде компресса.
Три ложки сены варить 30 минут в литре воды. Немного остудить и парить в отваре больную руку до остывания.
Глину развести водой до состояния сметаны и вмешать 2 ст. л. уксуса яблочного. Намазать смесь на пораженное место, сверху прикрыть компрессной бумагой или целлофаном. Закрепить и не снимать пару часов.
Прогревание солью и парафином
Для прогревания кистей используется морская или поваренная соль. Сначала соль следует накалить на сухой сковородке и пересыпать в мешочек из плотной ткани.
Горячий мешочек поместить на больную кисть и держать до остывания соли. Высыпать соль на сковороду, снова накалить и повторить прогревание.
После процедуры желательно провести сеанс массажа или просто хорошо размять ладонь и пальцы.
Парафиновое обертывание следует проводить из очищенного парафина, но вполне подойдут и обычные свечи. Измельченный на кусочки парафин растопить на маленьком огне или на водяной бане и вылить в широкую емкость, выстланную бумагой для компрессов или калькой.
Как только верхний слой покроется корочкой, бумагу с парафином наложить на пораженную кисть, закрепить и обмотать теплым шарфом. Держать компресс до остывания парафина.
Профилактика заболевания
В качестве профилактических мер следует избегать чрезмерной нагрузки на кисти. Выполняя длительную однообразную работу, необходимо давать отдых рукам. Во время такого перерыва стоит сделать несколько упражнений для восстановления кровообращения, размять и помассировать пальцы и кисть.
Обнаружив первые щелчки в суставах, не откладывать посещение врача и снизить нагрузку на руки.
Употребление продуктов, содержащих витамины группы В (орехи, семечки, чеснок, рыба и субпродукты), а также прием витамина В6 в виде таблеток или инъекций поможет сохранить сухожилия и мышцы здоровыми.
Причины заболевания
- Перегрузка связок кисти, связанная совершением действий сгибания и разгибания, а также напряжения рук.
- Болезнь может возникнуть, если была травмирована кисть.
- При инфекционных воспалениях рядом находящихся тканей
- Заболевание может передаваться по наследству.
- Врожденные заболевания.
- Последствия других заболеваний: ревматизма, сахарного диабета.
Факторы риска
Эта болезнь часто преследует людей таких профессий как строитель, раскройщик и другие, связанные с частой подвижностью рук. Поэтому люди занимающиеся подобными видами деятельность находятся в зоне риска данного заболевания.
Также есть вероятность появления стенозирующего лигаментита в зрелом возрасте — 50-60 лет
Подвержены данному заболеванию люди с сердечно-сосудистой дистонией, нарушением функций щитовидной железы.
Вследствие того, что у мужчин данное заболевание встречается реже. Женщины входят в фактор риска появления стенозирующего лигаментита. Также заболевание может развиться во время беременности
Стенозирующий лигаментит ( Болезнь Нотта , Узелковая болезнь сухожилия , Щелкающий палец )

Стенозирующий лигаментит – это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
МКБ-10

- Причины
- Патогенез
- Симптомы стенозирующего лигаментита
- Диагностика
- Лечение стенозирующего лигаментита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.

Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Прогноз и профилактика
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
В статье «Причины, симптомы и лечение стенозирующего лигаментита» использованы материалы:
http://artosustav.ru/ligamentit/
http://pol5.ru/zabolevaniya/stenoziruyushchij-ligamentit-bolshogo-palca.html
http://www.krasotaimedicina.ru/diseases/traumatology/stenosing-ligamentitis