- от автора Jose
Симптомы и лечение нестабильности шейных позвонков
Нестабильность шейных позвонков

- Коротко об анатомии шейного сегмента и его нестабильности
- Виды и стадии гипермобильности
- Симптомы
- Последствия
- Установление диагноза
- Консервативное лечение
- Стабилизирующие операции
- Профилактика
- Самое важное
- Видео по теме
Нестабильность шейных позвонков – это одна из наиболее распространенных причин обращения к врачу. Пациенты ощущают дискомфорт на пораженном участке из-за нефизиологической подвижности и неспособности фрагментов позвоночного столба удерживать его в нормальном положении. Патология возникает вследствие травм, разрушения межпозвоночных дисков, растяжения связок, ослабления мышц и т. д. Она проявляется болью, ограничением подвижности, головными болями, неврологическими расстройствами. При гипермобильности отдельных сегментов позвоночника повышается риск опасных осложнений, например, сильной боли, защемления позвоночной артерии.
Чтобы избежать тяжелых последствий и восстановить стабильность позвоночного столба, нужно вовремя выявить заболевание, и провести лечение. В большинстве случаев с проблемой позволяют справиться консервативные методики. Но в запущенных случаях необходима стабилизирующая операция.
Коротко об анатомии шейного сегмента и его нестабильности
Чтобы понять, что такое нестабильность шейного отдела позвоночника (ШОП), нужно изучить его анатомию. Известно, что шейный сегмент наиболее подвижный, это обусловлено его строением. Он отвечает за повороты и наклоны головы.
Верхний отдел позвоночного столба состоит из 7 позвонков, между которыми находятся тонкие межпозвоночные диски. Они стабилизируют костные фрагменты и обеспечивают их амортизацию.
С1 или атлант и С2 или аксис соединяют череп с позвоночным столбом. Атлант не имеет тела, он состоит из передней и задней дуги, которые по бокам соединены костными утолщениями. С1 фиксируется к затылочному отверстию мыщелками. С2 спереди оснащен зубовидным отростком, который прикрепляется к С1 с помощью связок. Строение этих позвонков атипичное, но они позволяют совершать разнообразные движения головой.
Позвонки С3 – С7 состоят из тела, дуги, 2 ножек, остистого отростка, 2 поперечных и 4 суставных. Между соседними костными элементами размещены межпозвоночные диски, которые прикрепляются к ним с помощью фиброзного кольца. Суставы между позвонками определяют направление их движения, а связки – фиксируют их между собой и влияют на амплитуду движений (препятствуют чрезмерному разгибанию или сгибанию). С возрастом они становятся менее прочными. Также позвонки окружены мышцами, кровеносными сосудами, нервами.
Нагрузка тела на ШОП небольшая, поэтому костные элементы невелики. Дуги позвонков образуют позвоночный канал, который содержит спинной мозг, его оболочки, кровеносные сосуды, нервные корешки. На уровне С6 в позвоночник входят 2 одноименные артерии, которые выходят на уровне С2. Они вместе с сонными артериями, которые берут начало в грудной полости, питают головной мозг.
Все элементы позвоночника обеспечивают ему гибкость, подвижность, предохраняют от деформации и травм при физических нагрузках. Ключевое значение в его стабилизации имеют межпозвонковые диски (фиброзное кольцо (внешняя оболочка) и пульпозное ядро (внутренняя студенистая часть диска)), капсула фасеточных (межпозвонковые) суставов, а также связки. Стабильность позвоночного столба зависит от состояния отдельных его сегментов – 2 соседних позвонка, соединенные межпозвоночным диском.
Нестабильность ШОП – это чрезмерная подвижность в позвоночном сегменте. Это может проявляться увеличением амплитуды движений, которая отличается от нормальной, а также смещением позвонков. Это происходит из-за того, что нарушается функция отдельных элементов позвоночника. Неслаженная их работа приводит к появлению деформаций, патологических изгибов шейных сегментов, разрушению элементов позвоночника, а это грозит тяжелыми последствиями.
Несущая способность позвоночного столба нарушается под влиянием нагрузок извне. Тогда костная структура больше не может сохранять правильное соотношение между позвонками. НШОП возникает, когда опорные комплексы не могут выполнять свою функцию. Это приводит к деформациям, повреждению спинного мозга и его структур. Искривление позвоночника, патологическое перемещение или разрушение его элементов вызывает боль, покалывание, онемение, спазм окружающих мышц, ограничение двигательной активности на пораженном участке.
Справка . У детей позвоночник более подвижный, чем у взрослых. До 8 лет наблюдается гипермобильность сегмента С2-С3, и это нормально. В 65% случаев диагностируется нестабильность шейного отдела позвоночника у детей из-за отсутствия хрящевой прокладки между Атлантом и Аксисом. У детей самый подвижный участок С2-С3, он становится нестабильным в 52% случаев.
Виды и стадии гипермобильности
В зависимости от причин, медики выделяют такие виды нестабильности ШОП:
- Посттравматическая – позвонки становятся чрезмерно подвижными после травмы (вывих или перелом).
- Дегенеративная – возникает на фоне дегенеративно-дистрофических изменений, которые приводят к разрушению межпозвоночного диска.
- Постоперационная – чрезмерная подвижность связана с нарушением целостности опорных комплексов во время операции.
- Диспластическая – возникает вследствие нарушения развития элементов позвоночника, например, тел позвонков, хрящевых прокладок, фасеточных суставов, связок.
Также существует комбинированный тип нестабильности, при котором сочетаются несколько вышеописанных видов патологии.
Существует 3 стадии НШОП:
- 1 стадия – патология возникает у пациентов от 2 до 20 лет. Рентгенологические признаки чаще незаметны. Присутствует боль на пораженном участке, которая возникает после физической нагрузки, она может сопровождаться онемением, покалыванием, ощущением «ползанья мурашек».
- 2 стадия – симптомы нестабильности становятся выраженными, воспаляются суставы (спондилоартроз), хрящевые прокладки между позвонками истончаются. Пациента все чаще беспокоят приступы боли. Нестабильность ШОП на этой стадии возникает у взрослых пациентов 20 – 60 лет.
- 3 стадия – ограничивается подвижность фасеточных суставов, поэтому позвоночник стабилизируется, а боль становится ноющей и беспокоит реже. При наличии сопутствующих патологий болевой синдром может быть достаточно выраженным. Как правило, патология развивается у пациентов старше 60 лет.
Легче всего справиться с болезнью на 1 стадии, но выявить ее удается далеко не всегда.
Дегенеративная
Дегенеративно-дистрофические изменения межпозвонковых дисков в большинстве случаев возникают при остеохондрозе. Тогда хрящевая прокладка теряет часть влаги, разволокняется, на поверхности фиброзного кольца появляются микротрещины. Из-за фрагментации наружная оболочка больше не способна надежно фиксировать позвонки, тогда возникает их нестабильность.
Первичная дегенеративная нестабильность вызвана нарушением питания гиалинового хряща, а вторичная возникает при нарушении статики позвоночного столба. Когда сегмент ШОП с поврежденным межпозвоночным диском подвергается нагрузке, то возникает патологическая подвижность позвонков и они смещаются. Так возникает дегенеративный спондилолистез. Смещенные костные элементы позвоночника чрезмерно нагружают задний опорный комплекс, что приводит к спондилоартрозу. Тогда пациенты жалуются на выраженную боль на пораженном участке.
Справка . По статистике, в 85% случаев врачи диагностируют дегенеративную нестабильность шейных позвонков С3-С4, С4-С5, С5-С6.
Посттравматическая
Гипермобильность ШОП возникает вследствие вывиха, переломовывиха или перелома. Травма возникает в результате чрезмерного сгибания, сгибания и вращения, разгибания или сжатия позвонков. Причиной тому становятся ДТП, спортивные травмы, падение с высоты.
Посттравматическая гипермобильность возникает у 1 из 10 пострадавших после перелома или переломовывиха. В результате травмы чрезмерная подвижность возникает на том участке, в котором повредился передний или задний опорный комплекс. Это приводит к корешковым нарушениям и спинальным синдромам (например, иррадирующие боли).
Если позвонки смещаются на 3.5 мм и более, а угол между замыкательными пластинками соседних позвонков увеличивается (более 11⁰), то это свидетельствует о грубом повреждении связок. Когда повреждается задний опорный комплекс со сдвигом костных элементов до 2 мм, а их позвонков – не более 1/3 от общей длины, то прогноз благоприятный. Если повреждается передний опорный комплекс, тела позвонков смещаются на 2 мм и более, то вероятность неблагоприятного исхода болезни высока, так как нестабильность будет постепенно прогрессировать.
У новорожденного ребенка НШОП возникает после родов при грубом оказании акушерского пособия (ручные манипуляции для облегчения родов), из-за чего повреждаются связки. У грудничков и детей старшего возраста гипермобильность может быть вызвана компрессионными переломами, при которых повреждается диск, и разрываются связки. При изолированной травме опорные комплексы сохраняются (связки целые, а позвонки не смещаются), поэтому присутствует остаточная стабильность ШОП.
Постоперационная
НШОП возникает из-за повреждения опорных комплексов во время операции. В большинстве случаев патологию провоцирует ламинэктомия (удаление дужки позвонка). Чем больше объем вмешательства, тем выше риск нестабильности. Односторонняя резекция более щадящая, чем двусторонняя, при которой удаляются не только дужки, но и суставные отростки. Это приводит к снижению опорной способности позвоночного столба, повышению нагрузки на тела позвонков, а также их диски. Через некоторое время после операции дегенеративно-дистрофические изменения прогрессируют.
На развитие постоперационной гипермобильности ШОП влияют такие факторы:
- чрезмерная нагрузка на позвоночник;
- продолжающееся разрушение диска, повторное образование межпозвоночных грыж;
- нарушение техники операции врачом: чрезмерный или недостаточный объем резекции, отсутствие фиксации поврежденного сегмента;
- гипермобильность соседних участков (выше или ниже), возле которых проводилась резекция, вследствие их перегрузки.
Чтобы устранить последствия неудачной операции, нужно провести повторную, которая не уступает по сложности первой.
Диспластическая
Эта форма патологии вызвана врожденной дисплазией (неправильное развитие) позвонков, гиалиновых хрящей, связок.
Гипермобильность нижних сегментов ШОП свидетельствует о врожденной неполноценности межпозвонкового диска. Это проявляется неправильным положением студенистого ядра, сужением хряща, повреждением замыкательных пластинок, которые отделяют диски от сочленяющихся поверхностей. Пульпозное ядро теряет часть влаги, межпозвонковый диск становится менее эластичным, хуже фиксирует позвонки, нарушается соотношение между фиброзной оболочкой и ядром диска. Тогда развивается нестабильность нижнешейного сегмента.
При дисплазии атланто-аксиального комплекса поражаются все структурные элементы. Патология проявляется такими признаками:
- асимметричность, наклонное положение зубовидного отростка Аксиса;
- недостаточное развитие Атланта и затылочного мыщелка, который сочленяет голову с С1;
- деформация атланто-аксиального комплекса, а также атланто-окципитального сустава;
- асимметричность дуг С1;
- непрерывное соединение Атланта и Аксиса;
- деформация затылочной кости, внедрение ее мыщелков в заднюю черепную ямку.
Патология краниовертебральной области (скат черепа, переднее полукольцо Атланта, зуб и тело Аксиса) имеет тяжелое течение и ухудшает прогноз.
При врожденном сращении С1-С2 и затылочной кости значительно ограничивается подвижность верхне-шейного сегмента. Это приводит к компенсаторной гипермобильности нижних сегментов ШОП. Из-за чрезмерной нагрузки быстрее разрушаются хрящевые прокладки и позвонки на уровне С4-С5, С5-С6, что приводит к нестабильности.
При дисплазии связочного аппарата ШОП нарушается формирование остистых отростков и дужек. Тогда возникает гипермобильность, которая декомпенсируется в 16 – 20 лет вследствие дегенерации гиалиновых хрящей.
При тропизме позвоночника один из фасеточных суставов размещен в сагиттальной (продольной) плоскости, а другой – во фронтальной (вертикальной). Тогда повышается нагрузка на опорные комплексы, разрушаются хрящевые прокладки и суставные поверхности, что приводит к гипермобильности.
При недостаточном развитии сочленовных отростков перерастягивается суставная капсула, изменяется положение сочленяющихся поверхностей, сужаются межпозвонковые отверстия, возникает нестабильность. Передний опорный комплекс подвергается чрезмерной нагрузке, тогда задний становится менее жестким.
При гиперплазии (чрезмерное увеличение структурных компонентов) суставных отростков задний опорный комплекс становится более жестким. Из-за этого сильнее нагружаются дуги, отростки и другие его элементы.
У пациентов старше 50 лет дисплазия ШОП приводит к остеохондрозу. Как известно, эта патология часто вызывает нестабильность или артроз межпозвоночных суставов.
Симптомы
НШОП нередко имеет скрытое течение, но со временем патология проявляется такими признаками:
- боль на пораженном участке, которая иногда распространяется на верхнюю часть тела, сопровождается тяжестью и дискомфортом;
- головная боль, которая усиливается при длительном нахождении шеи в неудобном положении;
- головокружение, онемение рук;
- хруст и щелчки при поворотах головы;
- спазм мышц на пораженном участке, их усталость;
- при поражении нервных корешков на участке ШОП возникает простреливающая боль, онемение, ослабление рук;
- повышение внутричерепного и артериального давления, из-за чего усиливается боль в голове, могут развиваться панические атаки;
- расстройства зрения и слуха при защемлении позвоночной артерии;
- деформация ШОП;
- расстройства сна из-за хронических болей.
Симптомы нестабильности поясничного отдела позвоночника, грудного и шейного сегмента во многом схожи. Только дискомфорт возникает на пораженном участке.
Последствия
Нестабильность шейных позвонков грозит такими осложнениями:
- Интенсивный болевой синдром возникает при длительном отсутствии лечения или нарушении рекомендаций врача по снижению физических нагрузок во время лечения. Из-за спазма мышц, нарушения кровообращения и трофики на поврежденном участке боль становится хронической.
- Защемление мышц и нервов в пораженном сегменте проявляется ограничением подвижности и нарушением чувствительности в зоне иннервации.
- Синдром позвоночной артерии возникает при ее сжатии остеофитами (костные наросты) или спазмированными мышцами. Это нарушение проявляется головной болью, вертиго (головокружение), тошнотой, извержением рвотных масс, шумом в ушах.
- Сужение полости позвоночного канала, сжатие спинного мозга. Это расстройство приводит к нарушению мозгового кровообращения, парезу (ослабление мышц, ограничение подвижности), параличу рук, нарушению чувствительности кожи.
Если вовремя провести лечение, то подобные осложнения возникают редко.
Установление диагноза
Чтобы лечение принесло желаемые результаты, нужно провести тщательную диагностику, которая позволит определить причину патологии, ее вид и степень тяжести. Для этого применяются такие исследования:
- Сбор анамнеза (описание характера боли, его локализация, сопутствующие симптомы).
- Неврологическое обследование, которое позволяет определить болевые точки, спазмированные мышцы, нарушения чувствительности на участке ШОП.
- Традиционная и функциональная рентгенография, КТ показывает, где расположены смещенные позвонки, степень их сдвига, выявляет деформацию позвоночника, сужение суставной щели, недостаточность заднего опорного комплекса. КТ позволяет определить патологию на начальной стадии.
- МРТ назначается для оценки состояния гиалиновых хрящей, спинного мозга, нервных корешков и других мягких тканей.
На основе результатов диагностики назначается план терапии.
Консервативное лечение
Чтобы остановить дальнейшее разрушение межпозвонковых дисков, а также дальнейшее смещение позвонков, нужно провести комплексное лечение. Для этого, как правило, применяются консервативные методики:
- Прием медикаментов. НПВС (Ибупрофен, Диклофенак, Долгит) позволяют купировать боль и воспаление. Менее эффективны в этом плане анальгетики (Анальгин, Кетанов, Пенталгин). Миорелаксанты (Нимбекс, Мивакрон, Эсмерон) расслабляют мышцы, уменьшают их давление на нервные корешки. Хондопротекторы (Структум, Терафлекс, Артра, Дона, Хондроитин) замедляют дегенерацию хрящей между позвонками, ослабляют боль, восстанавливают подвижность на пораженном участке. Также рекомендуется принимать препараты на основе элементов группы B, кальция и витамина Д. Они питают нервные клетки, вторые повышают плотность костной ткани.
- Физиолечение. Лечение нестабильности шейного отдела позвоночника с помощью физиотерапевтических процедур позволяет ослабить боль, воспаление, восстановить нервную и мышечную ткань. Электрофорез используют для быстрой доставки препарата в очаг поражения через кожу с помощью электрического тока. Купировать воспаление позволяет магнитотерапия, ультравысокочастотная терапия. А лазеротерапия и грязевое лечение ускоряет процессы регенерации.
- Лечебная блокада. Интенсивную боль можно устранить с помощью инъекции новокаинового раствора в больной сустав. Препарат на время останавливает иннервацию, тогда боль исчезает. Процедуру может выполнять только опытный невролог или нейрохирург. Для ослабления болевого синдрома используют раствор Новокаина (0.5%), Лидокаина (2%). Иногда лекарственную смесь дополняют витаминами, гормонами.
- Иммобилизация ШОП. При обострении нестабильности пациент должен носить специальный воротник, который уменьшит нагрузку на поврежденный сегмент, ограничит патологическую подвижность и дальнейшее смещение, замедлит разрушение дисков и позвонков. Лечащий врач поможет выбрать подходящее ортопедическое приспособление и расскажет о правилах его ношения.
- Мануальная терапия. Применяются мягкие техники, которые позволяют освободить от компрессии спинной мозг, позвоночную артерию, нервы. Процедуру проводят на стадии ремиссии.
- Лечебная гимнастика. Многие пациента считают, что спорт противопоказан при нестабильности ШОП, однако это мнение ошибочное. Специально подобранный врачом комплекс направлен на укрепление мышц шеи, повышение эластичности и прочности связок. Упражнения нужно выполнять регулярно, чтобы мышцы поддерживали диски и позвонки, снимая с них нагрузку, останавливая разрушение. После операции и травмы занятия проводятся под контролем врача, а потом – дома.
- Рефлексотерапия. Врач стимулирует биологически активные точки с помощью специальных игл, чтобы ослабить боль, нормализовать кровообращение, трофику мышц и нервной ткани.
Лечебная программа дополняется массажем, охранительным режимом (на острой стадии болезни).
Лечение нестабильности поясничного отдела позвоночника, а также грудного сегмента проводится по такому же плану, возможны незначительные различия.
Стабилизирующие операции
В запущенных случаях лечить гипермобильность ШОП придется хирургическим методом.
Показания к проведению стабилизирующей операции:
- Консервативные методики не дают эффекта на протяжении 2 месяцев и более.
- Частичное смещение тела позвонка.
- Наличие неврологических симптомов.
- Частое обострение патологии.
Чтобы вылечить НШОП за счет стабилизации пораженного сегмента, применяются такие хирургические методики:
- Артродез – сращивание 2 и более позвонков с помощью металлических конструкций (металлические пластины, винты).
- Вертебропластика – дефект в позвонке заливается прочным костным цементом, который восстанавливает его целостность и прочность.
- Трансплантация – образовавшийся дефект заполняется фрагментами костной ткани пациента.
- Эндопротезирование – замена пораженного межпозвонкового диска или позвонка эндопротезом из пластика, керамики или металла.
Профилактика
Лечить нестабильность сложно, поэтому лучше заранее подумать о профилактике этой патологии:
- Правильно питайтесь, пополните рацион продуктами, богатыми на кальций, витамин Д, элементы группы В и т. д. Пейте не менее 2 л воды за сутки.
- Регулярно делайте зарядку для шеи и всей спины, ведите умеренно активный образ жизни, избегайте чрезмерных физических нагрузок.
- При сидячей работе вставайте через каждые 1.5 часа, чтобы сделать разминку.
- Правильно подберите стол по высоте, купите стул с ортопедической спинкой.
- Спите на ортопедической подушке, которая поддерживает шею в правильном положении.
- Старайтесь уменьшить вероятность травм.
При появлении дискомфорта в шее сразу обращайтесь к врачу, проводите лечение выявленных заболеваний.
Самое важное
Нестабильность шейных позвонков – это опасная патология, которая грозит сильной болью, защемлением позвоночной артерии, спинного мозга, нервных корешков. Это грозит нарушением спинального и мозгового кровообращения, параличом. Избежать осложнений поможет ранняя диагностика и грамотная терапия. В большинстве случаев справиться с проблемой позволяет консервативное лечение, к хирургическим методикам врачи прибегают редко. Чтобы минимизировать риск нестабильности шейных позвонков, нужно провести профилактику, которая заключается в правильном питании и ведении здорового образа жизни.
Нестабильность позвонков в шейного отдела позвоночника: причины, симптомы и лечение
Нестабильность шейного отдела позвоночника – состояние, при котором позвонки приобретают патологическую (ненормальную) подвижность и смещаются по отношению друг к другу.
По мере того, как смещение усиливается, позвонки оказывают все более сильное давление на спинной мозг и позвоночные артерии, что приводит к развитию симптомов.
Причинами этого состояния могут стать самые разные факторы – от травм до наследственных заболеваний, но без лечения нестабильность шейных позвонков способна привести к крайне тяжелым последствиям.
Причины
Причины нестабильности шейного отдела позвоночника кроются, прежде всего, в особенностях строения и функций этого сегмента.
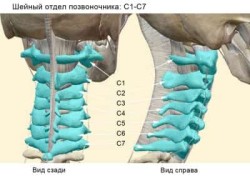 Шейный отдел – самый подвижный участок позвоночника, благодаря которому человек может делать повороты головой, наклоны, отведение головы назад и пр.
Шейный отдел – самый подвижный участок позвоночника, благодаря которому человек может делать повороты головой, наклоны, отведение головы назад и пр.
Но шейные позвонки отличаются от позвонков других отделов своими небольшими размерами и невысокой прочностью. В сочетании с высокими нагрузками, которые приходятся на шею, это становится основной проблемой.
Кроме того, мышечный корсет позвоночника в его шейном отделе достаточно слаб и неспособен в полной мере амортизировать нагрузки и поддерживать правильное положение позвонков.
При некоторых обстоятельствах позвонки, в норме образующие устойчивый и относительно жестко зафиксированный ряд, с ровным просветом спинномозгового канала, теряют свое стабильное положение. В этом случае спинной мозг и позвоночные артерии оказываются пережатыми, что существенно нарушает нервную регуляцию головного мозга и его кровоснабжение.
Основными причинами, по которым развивается нестабильность в шейных позвонках, являются:
- травмы шейного отдела позвоночника (в том числе, полученные при родах), при которых происходят повреждения тел позвонков и их связочного аппарата;
- дегенеративные и дистрофические изменения в тканях позвонков, при которых нарушается фиксирующая способность межпозвонковых дисков (протрузии, межпозвонковые грыжи, остеохондроз);
- наследственные заболевания связочного аппарата;
- послеоперационный период, в ходе которого могут наблюдаться временные нарушения стабильности позвонков;
- нарушения формирования костных и хрящевых тканей во внутриутробном периоде развития.
Факторы риска
К факторам риска, повышающим вероятность нарушений стабильности в шейном отделе и усугубляющим течение уже возникшей патологии, относятся:
- недостаточное питание тканей позвоночника, что может быть обусловлено ухудшением кровоснабжения при атеросклерозе, малоподвижном образе жизни, а также авитаминозом, нарушениями обмена веществ;
- искривления позвоночника (кифоз, сколиоз, привычная сутулость), повышающие нагрузки на шейный отдел;
- несоблюдение рекомендаций врача по восстановительному периоду после хирургического вмешательства на позвоночнике;
- эндокринные нарушения.
Симптомы
 Симптомы нестабильности шейных позвонков могут широко варьироваться в зависимости от степени смещения позвонков, ущемления позвоночных артерий, спинного мозга и нервных корешков, возраста и общего состояния здоровья человека и многих других факторов.
Симптомы нестабильности шейных позвонков могут широко варьироваться в зависимости от степени смещения позвонков, ущемления позвоночных артерий, спинного мозга и нервных корешков, возраста и общего состояния здоровья человека и многих других факторов.
Но «обязательными» проявлениями этой патологии являются следующие:
- боль в шейном отделе позвоночника, которая усиливается при неудобной позиции головы (например, после сна на высокой подушке), резких поворотах и наклонах, продолжительном вертикальном положении тела;
- тупая, давящая головная боль различной интенсивности в области затылка и у основания черепа;
- ощущение скованности в плечах, лопатках, периодическое онемение пальцев рук.
По мере того, как подвижность позвонков повышается, и они все сильнее смещаются по отношению друг к другу, тяжесть симптомов нарастает, и к ним присоединяются:
- снижение остроты зрения;
- субъективный шум и звон в ушах (неслышимый окружающим), снижение остроты слуха;
- быстрая утомляемость, нарушения сна (бессонница, синдром беспокойных ног и пр.);
- приступы головокружения с временной потерей пространственной ориентации;
- вестибулярные нарушения (ухудшение координации движений, ощущение «уплывающей почвы» из-под ног, тошнота).
Важно: перечисленные симптомы, развивающиеся внезапно и с быстрым нарастанием степени тяжести, требуют незамедлительного обращения к врачу: они могут свидетельствовать об остром нарушении мозгового кровообращения – состояния, при котором необходима неотложная медицинская помощь и госпитализация.
Как врач ставит этот диагноз
Первым этапом диагностики является сбор анамнеза и осмотр пациента. Комплекс симптомов и жалобы больного в сочетании с результатами физикального обследования позволяют поставить предварительный диагноз и определить дальнейшее направление диагностики.
Рентгенографическое исследование, МРТ, КТ и миелография обеспечивают точные данные касательно состояния и взаиморасположения позвонков. При выявлении на снимках специфических признаков нарушения стабильности позвонков, диагноз считается подтвержденным.
Учитывая множество патологий, которыми часто сопровождается нестабильность в шейном отделе, могут быть назначены дополнительные методы диагностики для определения причин заболевания и выявления возможных осложнений.
Осложнения
Спектр последствий при нестабильном положении шейных позвонков очень широк. Но еще более вариативна степень тяжести осложнений. Так, наиболее распространенными патологиями, к которым приводит нестабильность в позвонках шейного отдела, являются синдром позвоночной артерии (у которого множество собственных осложнений) и хронический болевой синдром.
 Но последствия могут быть совершенно другого порядка: острое нарушение кровообращения в головном мозге, кровоизлияние в мозг, неспособность контролировать естественные нужды организма (недержание мочи и кала), снижение зрения вплоть до его полной потери и пр.
Но последствия могут быть совершенно другого порядка: острое нарушение кровообращения в головном мозге, кровоизлияние в мозг, неспособность контролировать естественные нужды организма (недержание мочи и кала), снижение зрения вплоть до его полной потери и пр.
Такие серьезные последствия обусловлены сдавливанием позвонками спинного мозга и позвоночных артерий и нарушением работы главных органов центральной нервной системы, которые регулируют абсолютно все процессы в организме.
Но есть и хорошие новости: при своевременном обращении к специалисту, проведении комплексной диагностики и назначении лечения становится возможной не только стабилизация позвонков, но и устранение последствий, вызванных их смещением.
Лечение
Лечение нестабильности шейного отдела позвоночника – продолжительный процесс, который требует участия высококвалифицированных специалистов (ортопеда, невролога, хирурга, физиотерапевта и пр.) и самого пациента. Комплексный подход к решению проблемы позволяет на начальном этапе лечения существенно облегчить симптомы и не допустить осложнений, а вспомогательные методы лечения помогают восстановить качество жизни пациента.
Медикаментозное лечение
Использование лекарственных препаратов при нестабильности шейного отдела позвоночника ограничено приемом нестероидных противовоспалительных средств (Кетанов, Индометацин, Нурофен, Диклофенак и пр.), которые облегчают болевой синдром и купируют воспалительные процессы.
 Медикаментозное назначение может дополняться другими группами препаратов, если выявлены причины патологии, и лечащий врач видит возможности для их устранения.
Медикаментозное назначение может дополняться другими группами препаратов, если выявлены причины патологии, и лечащий врач видит возможности для их устранения.
Так, например, при остеохондрозе шейного отдела, вызвавшего смещение и высокую подвижность позвонков, применяются схемы лечения остеохондроза, дополненные препаратами для устранения синдрома позвоночной артерии, гипоксии головного мозга и других выявленных последствий.
В тяжелых случаях, когда боль не поддается лечению системными препаратами или же требуется быстрое устранение болевого синдрома, может применяться блокада новокаином, которая временно «отключает» одно из звеньев в цепи, приводящей к возникновению боли.
Также медикаментозное лечение используется при осложнениях нестабильности позвонков. В этом случае назначаются различные группы препаратов, в зависимости от заболевания — от спазмолитиков и анальгетиков до средств, нормализующих артериальное давление и кровообращение в головном мозге.
Ортопедическое лечение
В процессе лечения нестабильности шейных позвонков часто используется ношение специального воротника, фиксирующего шею в правильном положении. При вовлечении в патологический процесс других отделов позвоночника воротник может дополняться корсетом – оба ортопедических устройства необходимо носить определенное количество часов в сутки, и согласно рекомендациям врача.
Важно: следует помнить, что ношение корсета и/или воротника не является в буквальном смысле лечебной процедурой.
Это способ фиксации позвонков в определенном положении и равномерного распределения нагрузки, что позволяет облегчить симптомы и предупредить ряд осложнений. Таким образом, ортопедические устройства – вспомогательный, но не основной метод лечения.
Физиотерапия
При лечении нестабильности шейного отдела широко используется физиотерапевтическое лечение. Ценность физиотерапии заключается в ее способности улучшать кровоснабжение необходимых участков позвоночника и поступление в них питательных веществ.
Кроме того, такие методы как электростимуляция мышц обеспечивает пассивное укрепление мышечного корсета шейного отдела, без необходимости в физических нагрузках, которые часто противопоказаны при нестабильности позвонков.
Лечебная физкультура при смещении и нестабильности позвонков в шейном отделе назначается с осторожностью и только после детального обследования и оценки степени подвижности шейных сегментов.
Комплекс ЛФК подбирается только в индивидуальном порядке, с учетом особенностей заболевания у конкретного пациента, наличия сопутствующих заболеваний и других факторов.
Важно: занятия ЛФК при нестабильном положении позвонков шейного отдела должны проводиться под наблюдением и контролем врача. Только по мере того, как мышечный корсет укрепляется, а позвонки стабилизируются, можно переходить к самостоятельным занятиям в домашних условиях, но с обязательным выполнением всех рекомендаций врача.
Хирургическое лечение
Хирургическое восстановление положения позвонков остается наиболее надежным и эффективным методом лечения. Стабилизация позвонков проводится с помощью специальных конструкций, которые фиксируют каждый позвонок в физиологическом положении, выравнивая, таким образом, весь шейный отдел.
Операция проводится в ограниченном количестве случаев, и ее назначение должно быть обосновано определенными показаниями:
- Отсутствие эффекта (малая эффективность, непродолжительный результат) после консервативного, физиотерапевтического или другого лечения.
- Развитие осложнений (парезы, дисфункция тазовых органов и пр.), если их причина точно определена как нестабильность шейного отдела позвоночника.
- Быстрое нарастание степени тяжести симптомов и болевой синдром, не устраняемый лекарственными препаратами.
- Прогрессирование патологии с повышением риска ущемления спинного мозга и/или позвоночных артерий.
Что такое нестабильность шейного отдела позвоночника и как ее лечить?
Шейный отдел — наиболее подвижный сегмент позвоночника. Он поддерживает голову в вертикальном положении и обеспечивает ее наклоны и вращения. Кроме того, он защищает верхний отдел спинного мозга и шейные спинномозговые нервы. Поэтому природа наделила его одновременно и большой прочностью, и достаточной гибкостью. Здоровье верхнего отдела позвоночного столба определяется наличием баланса этих двух качеств.
- 1. Общие сведения о заболевании
- 2. Причины и виды нестабильности шейного отдела
- 2.1. Посттравматическая нестабильность
- 2.2. Дегенеративная нестабильность
- 2.3. Диспластическая нестабильность
- 2.4. Постоперационная нестабильность
- 2.5. Нестабильность, возникшая вследствие неправильного образа жизни
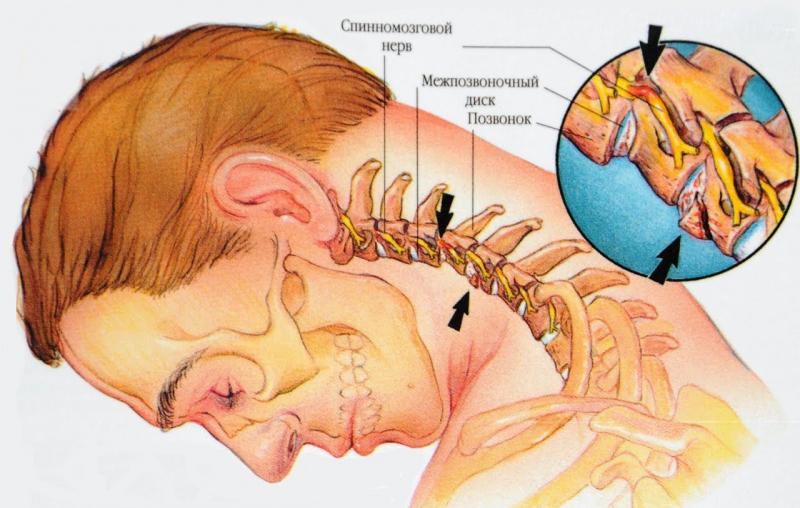
Шейный отдел позвоночника (ШОП) имеет в своем составе семь позвонков, которые соединены между собой эластичными межпозвоночными дисками. Если позвонки приобрели патологическую подвижность, то диагностируют нестабильность шейного отдела позвоночника. Патология может проявляться по-разному:
- увеличением амплитуды нормальных движений позвонков;
- возникновением нехарактерных степеней свободы их движений.
Состояние это имеет довольно тяжелые последствия, поскольку смещенные по отношению друг к другу позвонки пережимают спинной мозг и позвоночные артерии. Нервная регуляция и кровоснабжение головного мозга в результате ухудшаются. Если заболевание не лечить, то неврологические симптомы и сосудистые нарушения будут прогрессировать, постепенно приводя к тяжелым патологиям. Вместе с тем нарушение во многих случаях обратимо. При своевременной диагностике и грамотном лечении можно рассчитывать на полное выздоровление.
Шейный отдел позвоночника, вследствие особенностей своего строения, наиболее предрасположен к развитию данной патологии. Существует некоторый дисбаланс между небольшими размерами позвонков и значительной нагрузкой, которую приходится им нести. Ситуация усугубляется тем, что мышечный корсет здесь менее развит и не может в полной мере амортизировать нагрузку.
В зависимости от причин, вызвавших данную патологию, существует несколько ее разновидностей. Обобщив их, можно выделить следующие:
- посттравматическая нестабильность;
- дегенеративная нестабильность;
- диспластическая нестабильность;
- послеоперационная нестабильность;
- нестабильность, вызванная неправильным образом жизни.
Взрослые пациенты получают данный вид нарушения ШОП в основном вследствие травм в области головы и шеи, полученных в ДТП или во время занятий спортом.
У детей гиперподвижность шейных позвонков возникает чаще всего в результате родовых травм. Здесь существует свой комплекс провоцирующих факторов:
- различные нарушения внутриутробного развития плода;
- аномалии родовых путей матери;
- слишком крупный плод;
- патологические роды.
Она возникает при наличии дегенеративно-дистрофических изменений в тканях позвонков. Это болезнь пожилых людей. С возрастом происходит потеря тканями организма жидкости, истончение костей, наступает гипокальциемия. В результате шейные позвонки деформируются, а связочный аппарат теряет свою эластичность.
Патология может быть следствием хронических заболеваний позвоночника: остеохондроза, протрузий, межпозвоночных грыж. Дегенеративный процесс можно приостановить приемом специальных лечебных средств и микроэлементных комплексов.
Этот вид патологии представляет собой врожденную аномалию развития шейных позвонков и неполноценность межпозвоночных дисков.
Впервые она чаще диагностируется у детей, но может проявиться в любом возрасте. Самым распространенным ее признаком является гипермобильность (патологическая гибкость) суставов.
Реабилитационный период после операций на верхнем отделе позвоночного столба иногда сопровождается чрезмерной подвижностью позвонков.
Обычно это временный симптом, который уменьшается при проведении реабилитационных мероприятий. К концу восстановительного периода амплитуда движений позвонков приходит в норму.
Факторы образа жизни, ухудшающие здоровье, могут явиться причиной плохого питания костей, и, как следствие, их хрупкости:
- гиподинамия, отсутствие адекватной физической нагрузки;
- неправильное питание и избыточный вес;
- авитаминозы и недостаток необходимых микроэлементов, принимающих участие в регенерации костной ткани;
- неправильное положение тела при работе за столом, нарушения осанки;
- болезни обмена веществ.
Специалисты различают открытую и скрытую или латентную стадию нестабильности шейных позвонков. Скрытая стадия наиболее опасна, так как имеет смазанную симптоматику. Это сильно затрудняет постановку правильного диагноза.
Заболевание имеет характерные клинические признаки. В начальной стадии симптомы локализуются в месте поражения:
- болевой синдром, усиливающийся при поворотах шеи;
- частые головные боли;
- скованность плечевого пояса.
Запущенная стадия болезни характеризуется признаками неврологических расстройств:
- снижение остроты зрения и слуха, шум в ушах;
- приступы головокружений и тошноты;
- потеря ориентации, ухудшение координации движений.

Искривление шеи у ребенка при врожденной нестабильности шейного отдела
Врожденная диспластическая нестабильность ШОП проявляется к трем-четырем годам. У ребенка она обычно выражена сильнее, чем у взрослого, поскольку межпозвоночный диск имеет более вытянутую форму. Патология у детей проявляется следующими внешними признаками:
- отсутствие концентрации внимания, отражающаяся на результатах учебы;
- излишняя возбудимость, нервозность, плаксивость;
- частые головные и шейные боли, особенно по утрам;
- искривление шеи;
- ухудшение зрения;
- ассиметрия лица.
Заметив такие нарушения, нужно принимать меры. Нельзя потерять время, ведь чем младше ребенок, тем более эффективным будет лечение. В младенчестве проблема подвижности позвонков решается гораздо легче и быстрей.
Диагностика обычно включает в себя три или четыре этапа:
- сбор анамнеза: основные жалобы, симптомы, сопутствующие заболевания;
- внешний осмотр и пальпация пораженного отдела;
- рентгенография шейного отдела.
Во время рентгена обычно делают два снимка боковой проекции шеи: в максимально согнутом, а затем в максимально разогнутом положении. Такой способ диагностики нарушений ШОП называют «золотым стандартом» за его хорошую информативность.

Наиболее распространенным осложнением нестабильности шейного отдела является синдром позвоночной артерии (комплекс симптомов, возникший вследствие нарушения тока крови в позвоночных артериях). Дальнейшее отсутствие лечения и прогрессирование заболевания приведут к значительному сдавливанию позвонками спинного мозга и тяжелым неврологическим осложнениям:
- нарушениям мозгового кровообращения;
- снижению зрения, вплоть до полной слепоты;
- невралгиям, потере чувствительности и парезам верхних конечностей (при патологии участка С3-С4).
Лечение нестабильности ШОП — процесс длительный и трудоемкий. Оно обязательно должно быть комплексным.
Это позволит решить несколько задач: облегчить симптомы, убрать причины, не допустить осложнений и улучшить качество жизни пациента.
Медикаментозная терапия является симптоматической: Обычно назначаются следующие группы препаратов:
-
- Стероидные и нестероидные противовоспалительные средства и обезболивающие препататы (Мовалис, Кетанов, диклофенак).
- Миорелаксанты — препараты, расслабляющие мускулатуру. Назначаются для снятия спазмов и освобождения зажатых нервных корешков (Мидокалм).
- Хондропротекторы — препараты на основе хондроитина и глюкозамина. Нужны для восстановления хрящевой ткани межпозвонковых дисков.
- Витамины D и B. Они принимают участие в строительстве костной и нервной ткани.
При возникновении осложнений, пациенту назначется дополнительный курс медикаментозного лечения. Выбор препаратов в этом случае зависит от характера осложнений.

В терапии патологий позвоночника физиотерапевтическим методам воздействия на больную область придается очень большое значение. Грамотное применение физиотерапии способствует быстрому снятию болевого синдрома, сокращению периода выздоровления и восстановлению двигательных функций при минимальной лекарственной нагрузке. Основные методы физиотерапевтического лечения при проблемах позвоночника таковы:
- электротерапия;
- магнитотерапия;
- лазеротерапия;
- ультразвуковая терапия;
- ультрафиолетовое облучение.
Для достижения скорейшего эффекта назначается курс комбинированной терапии, включающий несколько процедур.
Лечебный массаж назначается в той ситуации, когда причиной гиперподвижности шейных позвонков является тугоподвижность соседнего отдела. Задача массажиста — освободить зажатые позвонки и повысить их функциональность. Он закладывает основу мышечного корсета, который должен брать на себя часть нагрузки.
Укрепить мышечный корсет поможет лечебная физкультура. Комплекс ЛФК подбирается каждому больному индивидуально с учетом всех нюансов его болезни и сопутствующих заболеваний.

Во время основного лечения и в период реабилитации врач назначает пациенту в течение определенного времени ношение высокого ортопедического воротника (воротника Шанца), который фиксирует шейный отдел позвоночника в правильном положении.
Ношение воротника Шанца дополняют ношением специального корсета для снятия нагрузки на позвоночный столб. Лечение в этом случае проходит гораздо успешнее. Но слишком долгое ношение корсета практиковать нельзя. Это может привести к атрофии мышц спины.
В тяжелых случаях консервативными методы лечения малоэффективны. Если симптомы заболевания нарастают, то приходится прибегать к хирургическому вмешательству. Нестабильные позвонки укрепляются специальными фиксирующими конструкциями (пластинами, винтами, скобами) из титана.
Такая операция назначается лишь ограниченному числу спинальных больных по абсолютным показаниям. Существует риск всевозможных сопутствующих проблем и осложнений. Фиксация позвонков может вызвать повышенную подвижность соседних, что чревато развитием нарушений в поясничном и грудном отделах позвоночника.
Профилактика смещения позвонков шейного отдела заключается в исполнении перечня несложных, но очень важных мероприятий• Приобрести привычку к ежедневной утренней гимнастике, обязательно ввести упражнения для тренировки мышц спины;
- разумно ограничивать физические нагрузки;
- своевременно лечить воспалительные заболевания костного и мышечного аппарата;
- беречь шею, не допускать ее травмирования;
- для сна выбирать подушку средней высоты;
- контролировать осанку ребенка во время занятий за партой или за столом.
Желательно прибегать к консервативным методам лечения нестабильности ШОП. Но если встал вопрос о хирургической стабилизации позвонков, то решение о целесообразности проведения операции врач и пациент должны принимать очень обдуманно, оценивая риски осложнений.
Лечение нестабильности шейного отдела позвоночника
Нестабильность шейных позвонков представляет собой патологическое состояние, при котором отсутствует способность к сохранению соотношения между ними. В такой ситуации самолечение может быть опасно, любые меры лечения должен назначать доктор.

Что такое нестабильность шейного отдела позвоночника?
Данное состояние характеризуется отсутствием стабильности — качества, помогающего предотвратить деформацию позвонков, способствующего сохранению соотношения между ними. Патология характеризуется не слишком высокой распространенностью. Она, однако, негативно воздействует на качество жизни больного. При правильно подобранной терапии, своевременно принятых мерах явление обратимо. Часто сопровождается смещением позвонков, увеличением двигательной активности, повышенной подвижностью в шейном отделе. Отклонением считается смещение на 3–4 мм.
Причины заболевания
Причины заболевания могут быть следующими:
- У взрослых причиной неустойчивости нередко становится травма, механическое повреждение позвоночного столба в области шеи. Возможно развитие и из-за некоторых заболеваний (часто возникает при остеохондрозе, остеопорозе).
- У младенцев может наблюдаться, если имеется генетическая предрасположенность: кости недостаточно плотные, фиксация плохая.
- Неправильная спортивная нагрузка тоже может вызывать отклонение. Если человек отказывается заниматься каким-либо видом физической активности совсем или, наоборот, чрезмерно нагружает себя тренировками, его шея напрягается, появляются зажимы, что приводит к развитию нестабильности и остеохондроза.
- Негативно повлиять может отсутствие здорового образа жизни: злоупотребление алкогольными напитками, прием наркотических средств, курение табака. Влиять может и количество определенных продуктов в рационе: вред причинит недостаток молочной продукции, избыток мяса или кофе.
- Частые воспалительные процессы в тканях тоже отрицательно воздействуют на состояние позвоночника. Развивается патология из-за разных инфекционных процессов; особенно опасны гнойные.
- После хирургического вмешательства тоже иногда наблюдается развитие отклонений. Чаще всего НШОП развивается при ламинэктомии, при которой спинной мозг или один из его корешков освобождают от сдавливания.

Виды нестабильности
Существует несколько разновидностей болезни:
- к дегенеративной группе относят те случаи, в которых нарушения были вызваны внутренними или внешними причинами;
- диспластическая разновидность происходит из-за влияющих на состояние соединительной ткани факторов;
- посттравматическая может возникнуть, если человек пережил травму в недавнем прошлом;
- в случаях, когда патология вызвана неудачным хирургическим вмешательством, заболевание относят к послеоперационной группе.
Признаки и симптомы
В зависимости от степени запущенности патологии симптоматика может иметь различную выраженность.
Обратить внимание следует на периодические боли, усиливающиеся при движениях шеи или длительной физической активности. Если возникают подобные ощущения, больной, чтобы не спровоцировать повторения приступов, старается держать голову неподвижно.
 Ощущается постоянное напряжение в области шеи. Человек испытывает усталость, быстрее утомляется от привычной работы. Чтобы предотвратить усталость, дать шее отдохнуть, человек вынужден отказаться от движения.
Ощущается постоянное напряжение в области шеи. Человек испытывает усталость, быстрее утомляется от привычной работы. Чтобы предотвратить усталость, дать шее отдохнуть, человек вынужден отказаться от движения.Кожные покровы могут местами утрачивать чувствительность.
Позвоночный столб деформируется. Человек стремится принимать такие положения, при которых боль становится не такой сильной, что приводит к постепенному изменению формы позвоночника. При запущенной патологии искривление могут замечать окружающие без специального оборудования.
Развиваются неврологические отклонения. Возможно местное онемение, прострелы, нередко наблюдается слабость в верхних конечностях. Если пораженные сегменты прощупывают, пациент испытывает сильные боли.
Появляются головные боли, головокружения, шум в голове. Зрение может становиться менее острым. Подобные реакции возникают, поскольку позвоночная артерия передавлена, нарушается кровоснабжение головного мозга.
Диагностика
Чтобы уточнить диагноз, лечащий врач опрашивает пациента о возникших у него симптомах патологии, уточняет, как давно они появились. Проводит также внешний осмотр, прощупывает пораженную область.

Чаще всего дополнительно необходимо провести рентгенологическое исследование в боковой проекции. Снимки делают с опущенной и запрокинутой головой, часто требуется и сделанный через рот снимок. Это позволяет обнаружить подвывихи в шейных позвонках С3, С4, С2 (при наличии). Ультразвуковое исследование (УЗИ) чаще всего не используется, поскольку является менее информативной методикой, чем функциональная рентгенография.
Если патология наблюдается у младенца, потребуется использовать аппарат Доплера. Он поможет определить, не нарушается ли кровоснабжение головного мозга, обнаружить передавленные артерии или вены.
Методы лечения
Эффективным будет комплексное лечение. Назначать какие-либо методики должен врач. Пациент может дополнительно проконсультироваться, уточнить какие-либо вопросы о назначенных доктором способах. Если больной хочет использовать народные средства в качестве дополнительного способа лечения, следует проконсультироваться с врачом, чтобы выбрать эффективные и безопасные.
Изредка патология излечивается самопроизвольно за счет разрастания костной ткани. Такие случаи, однако, наблюдаются нечасто, поэтому откладывать посещение врача нельзя.
Ношение корсета
 Избавиться от патологии поможет специальный шейный корсет. Он будет удерживать ослабленную шею в физиологичном положении, предотвратит дальнейшее искривление. Важно учитывать, что слишком долгое непрерывное использование приведет к ослаблению мускулатуры, связок. Из-за этого у человека может развиться зависимость от корсета: самостоятельно удерживать голову ослабевшие мышцы не смогут. По этой причине необходимо дополнительно применять комплекс упражнений лечебной гимнастики.
Избавиться от патологии поможет специальный шейный корсет. Он будет удерживать ослабленную шею в физиологичном положении, предотвратит дальнейшее искривление. Важно учитывать, что слишком долгое непрерывное использование приведет к ослаблению мускулатуры, связок. Из-за этого у человека может развиться зависимость от корсета: самостоятельно удерживать голову ослабевшие мышцы не смогут. По этой причине необходимо дополнительно применять комплекс упражнений лечебной гимнастики.Медикаментозное лечение
Выбор лекарственных препаратов зависит от причины патологии:
- Назначить могут миорелаксанты. Эти препараты избавляют от спазмов в шее, ущемления нервных корешков.
- Нередко применяются и хондропротекторы. Они защищают хрящевую ткань между позвоночными дисками от разрушения.
- Чтобы избавить пациента от болезненности, воспалительного процесса, доктор подбирает нестероидные анестетики и антисептики. Эффективны будут и средства для перорального приема, и мазь для местного наружного применения.
- Улучшить состояние нервных волокон помогают витамины группы В. Чаще всего их применяют в форме инъекций, но возможен и пероральный прием в сочетании с коррекцией диеты.
- Кальций и витамин D потребуются для укрепления костей.

Физиотерапия
Лечить патологию помогает применение физиотерапевтических методик. Проводить их должен специалист.
Хорошо помогает электрофорез. Лекарственные препараты вводятся подкожно с помощью специального прибора; при этом снижается выраженность воспалительного процесса.

Нередко применяется и магнитотерапия. На очаг воспаления воздействуют магнитным полем, что приводит к улучшению циркуляции крови в тканях, активации процессов восстановления, заживления.
Во время лечения и реабилитационного периода следует заняться лечебной физкультурой. Комплекс упражнений подбирает доктор индивидуально для каждого пациента, учитывая особенности больного.
Кроме зарядки, помочь могут плавание и йога; важно уточнить у врача, какие упражнения восточной гимнастики безопасны, рекомендованы.

Массаж и мануальная терапия
Людей с патологиями шейных позвонков может массажировать лишь специалист: неправильное выполнение техники может привести к ухудшению состояния, сильным болям. Благодаря массажному воздействию местная циркуляция крови улучшается. Нормализуется питание тканей кислородом и полезными веществами. Поскольку улучшается и кровоснабжение головного мозга, некоторые неприятные симптомы становятся менее выраженными. Методики подбираются индивидуально с учетом локализации нарушения, особенностей диагноза.
Остеопатия
Остеопатия применяется не только для лечения взрослых людей: специальные методики существуют и для лечения детей с данной патологией. Особые техники благотворно влияют на тонус шейной мускулатуры; прорабатываются не только расположенные близко к поверхности мускулы, но и те, которые находятся на большой глубине. Остеопат также вправляет позвонки, ставит их на то место, где они должны располагаться в норме. При этом снижается давление на артерию, улучшается приток крови к головному мозгу.
В большей части случаев сеансы проводятся раз в неделю. После процедуры нельзя бегать, прыгать, кувыркаться. Детей школьного возраста нередко освобождают от уроков физкультуры. У несовершеннолетних рекомендуется дополнять остеопатию ношением воротника Шанца по несколько часов ежедневно.
Особенности патологии в детском возрасте
Часто у детей причиной патологии становятся родовые травмы. Негативно влиять могут стремительные или слишком долгие роды, нарушения возможны и при обвитии шеи пуповиной. Симптоматика, однако, нередко проявляется не сразу: часто родители замечают первые признаки отклонений лишь через несколько лет, когда ребенок отправляется в школу. Иногда можно заметить нарушения у младенцев: у ребенка отмечается кривошея.

Острый период после травмы характеризуется кривошеей, ослаблением плечевого пояса и верхних конечностей. Длится от рождения до нескольких месяцев. Если не было назначено лечение, позже появятся отклонения в развитии речи. Нередко дети с НШОП долго молчат. В школьном возрасте может наблюдаться плохая успеваемость, мигрени, рассеянность, затруднения с концентрацией внимания.
Последствия
 Если не начать своевременно лечиться, заболевание будет прогрессировать. Ухудшаться будет и состояние больного. Головные боли постепенно будут усиливаться. Нарушится подвижность воротниковой зоны: совершать движения станет слишком трудно, иногда, наоборот, подвижность чрезмерно возрастает. Появляются расстройства сна. Нарушения возникают и в психо–эмоциональной сфере: человек становится более тревожным, легко раздражается даже из-за незначительных причин.
Если не начать своевременно лечиться, заболевание будет прогрессировать. Ухудшаться будет и состояние больного. Головные боли постепенно будут усиливаться. Нарушится подвижность воротниковой зоны: совершать движения станет слишком трудно, иногда, наоборот, подвижность чрезмерно возрастает. Появляются расстройства сна. Нарушения возникают и в психо–эмоциональной сфере: человек становится более тревожным, легко раздражается даже из-за незначительных причин.Снижается работоспособность или успеваемость в школе. Из-за сонливости и вялости больному трудно сосредоточиться на деятельности. Нарушается и концентрация внимания. Острота зрения и слуха снижается. Нарушается координация движений: во время ходьбы человек может пошатываться. Если слишком долго игнорировать докторов, отказываться от осмотра и лечения, можно полностью утратить трудоспособность.
Отсутствие подходящего лечения ускоряет и развитие других патологических процессов в области шеи. Активнее развивается остеохондроз. Может возникнуть артроз межпозвонковых суставов. Появляется двусторонняя боль в спине, интенсивность которой возрастает, если больной наклоняется или поднимает тяжести.

Профилактика и упражнения
Чтобы снизить риск развития нежелательных процессов, нужно регулярно выполнять простую зарядку: наклоны и повороты головы, вращения в плечевом поясе. Такие меры помогут укрепить мышечный каркас. От слишком интенсивных тренировок нужно отказаться, — повышать нагрузку нужно постепенно. Разрабатывать шею рекомендуется каждые полчаса по несколько минут во время рабочего дня (особенно важно это, если работа сидячая, малоподвижная).
Предотвратить развитие можно, убрав факторы риска. Следует вести здоровый образ жизни: питаться натуральной пищей, в которой будет содержаться достаточное количество необходимого для укрепления костной ткани кальция, витамина D. От табакокурения, употребления наркотиков и алкоголя лучше отказаться. Воздерживаться нужно и от избытка мяса и кофе в рационе: полностью отказываться от этих продуктов не обязательно, но сократить их количество в меню рекомендуется.

Пользу принесет использование специальной ортопедической подушки.
Здоровый человек может также выполнять специальные упражнения. Кроме наклонов, поворотов и вращений головой полезны будут упражнения на укрепление рук, плеч. Можно поднимать небольшие гантельки, отжиматься от стены или пола, подтягиваться (или пытаться это сделать). В тренажерном зале следует обратить внимание на эспандер. Для подбора эффективных методик в тренажерном зале следует обратиться к тренеру.
В домашних условиях хорошо поможет эластичный бинт или резинка, прикрепленная к кольцу в стене. Следует руками ухватиться за концы тренажера и поочередно тянуть на себя, сгибая верхнюю конечность в локте.
С помощью закрепленного эластичного бинта можно проработать шею, надев кольцо на голову. Следует оттягивать бинт с помощью движений головы. Количество повторений увеличивать постепенно, начать лучше с 10–15. Силу натяжения регулировать, учитывая собственные ощущения.
Противопоказания и занятия спортом
Нельзя совершать резкие движения головой во время лечения и реабилитации. Все движения должны совершаться медленно и плавно.
Запрещены слишком интенсивные нагрузки на шею, голову, плечевой пояс — не следует стоять на руках, кувыркаться. Кроме того, следует избегать сильной тряски: отказаться от бега, езды на велосипеде, прыжков, меньше времени проводить в общественном транспорте (по возможности совсем исключить такие поездки).
От травматичных видов спорта лучше отказаться. Не следует заниматься дзюдо, карате, боксом и другими видами борьбы, поскольку при ударе возрастает риск повреждения позвоночника.
Переохлаждение, пребывание на сквозняке тоже может быть опасно; следует исключить их, утеплять шею шарфом в холодное время года.
Заключение
Чтобы избежать развития патологии, опасных осложнений, следует регулярно посещать врача во время профилактических осмотров. При появлении первых симптомов патологии нужно обращаться к доктору: на ранних стадиях избавиться от неприятного заболевания проще, снижается риск развития осложнений, которые могут быть необратимыми.
В статье «Симптомы и лечение нестабильности шейных позвонков» использованы материалы:
http://sustavik.com/bolezni/nestabilnost-sheynyh-pozvonkov
http://spina-health.com/nestabilnost-shejnogo-otdela-pozvonochnika-simptomy-i-lechenie/
http://ortocure.ru/pozvonochnik/prochee/nestabilnost-shejnyh-pozvonkov.html