- от автора Jose
Симптомы и развитие межпозвонкового остеохондроза
Межпозвоночный остеохондроз

- Развитие заболевания
- Факторы риска
- Стадии и виды остеохондроза
- Симптомы разных видов остеохондроза
- Постановка диагноза
- Основные лечебные методы
- Самое важное
- Видео по теме
Широкая распространенность остеохондроза связана с образом жизни современных людей. Большинство из них имеют сидячую работу, не находят времени для физических нагрузок, неправильно питаются, переживают частые стрессы. Межпозвонковый остеохондроз снижает качество жизни людей, вызывает боль в разных отделах позвоночника и может привести к инвалидизации. Это связано с тем, что данная костная структура быстро изнашивается, так как ежедневно подвергается высоким нагрузкам.
Легче всего вылечить патологию на ранней стадии, однако на этом этапе она имеет скрытое течение, поэтому диагностировать ее сложно. Потому большинство пациентов обращаются за медицинской помощью, когда необратимые изменения в межпозвонковых дисках уже присутствуют. Тогда полностью восстановить их состояние не получится, однако возможно остановить дальнейшее развитие болезни и предупредить осложнения.
Развитие заболевания
Позвоночный столб – это основная опорная костная структура организма. Он состоит из позвонков, которые отвечают за стабилизацию положения тела. А между ними находятся межпозвонковые диски (МП диски), которые являются главными амортизаторами позвоночника и обеспечивают движения между его структурными элементами. Снаружи они покрыты волокнистой соединительной и хрящевой тканью, а внутри находится студенистое ядро. Благодаря такому строению, МП диски равномерно распределяют давление на позвонки.
Позвоночник подвергается существенным нагрузкам во время бега, прыжков, падений и т. д. Как раз для этого нужны эластичные и упругие диски, которые смягчают давление на позвонки, защищая его от травмирования.
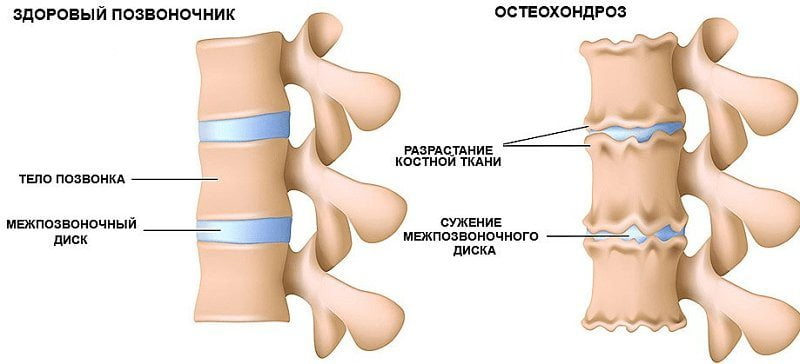
Межпозвонковый остеохондроз – это болезнь, при которой нарушается структура хрящевых прокладок позвонков, и они постепенно разрушаются. Чаще всего патологические изменения связаны с возрастными изменениями организма. Тогда в дисках уменьшается количество жидкости, происходит их высыхание, снижение высоты. Они становятся менее подвижными и перестают справляться с амортизирующей функцией.
При дальнейшем развитии остеохондроза на поверхности диска появляются трещины, студенистое вещество начинает выбухать через них в позвоночный канал. Это состояние называют протрузией. При отсутствии лечения происходит разрыв наружной оболочки (фиброзное кольцо) и ядро выпячивается наружу, тогда появляются грыжи межпозвоночного диска.
Развитие патологии связано с диффузионным способом питания дисков. Это означает, что они получают питательные вещества из окружающих тканей. Из-за этой особенности полностью восстановить их состояние после повреждения очень сложно.
После значительного разрушения МПД (межпозвоночный диск) патологический процесс распространяется на сами позвонки. Чаще всего недуг выявляют у пациентов после 35 лет, а первые признаки проявляются в 20 лет.
Факторы риска
Позвоночный столб человека рассчитан на активный образ жизни, однако чрезмерные нагрузки для него опасны. Тогда повышается вероятность быстрого изнашивания и разрушения МПД. Также деструктивные изменения связаны с возрастными изменениями организма, однако под воздействием негативных факторов заболевание может развиваться даже у молодых людей.
Медики выделили основные факторы, которые провоцируют развитие межпозвонкового остеохондроза:
- Генетическая предрасположенность.
- Пассивный образ жизни.
- Травмы позвоночного столба.
- Нарушение обменных процессов, лишний вес.
- Инфекционные заболевания.
- Возрастные изменения организма.
- Постоянные нагрузки на позвоночник при занятиях силовыми видами спорта или тяжелой работой, связанной с подъемом грузов.
- Влияние химических веществ.
- Длительные статические нагрузки, нахождение в неудобной позе.
- Частые вибрации, например, при вождении транспорта.
- Опущение сводов стопы (плоскостопие).
- Неправильная осанка.
- Неправильное питание.
- Курение.
- Частое переохлаждение спины.
- Ношение анатомически некорректной обуви.
- Частые стрессы.
- Постоянное ношение тяжелой сумки или пакета на одном плече.
- Плохая экология.
- Гормональный дисбаланс.
Дистрофические нарушения возникают, когда нарушается питание МПД. Тогда они теряют часть жидкости, усыхают, а на поверхности образуются микротрещины. Патология развивается, когда потери эластичности дисков выше, чем скорость их восстановления.
Стадии и виды остеохондроза
Остеохондроз межпозвоночных дисков плавно переходит от одной стадии к другой. Обычно признаки нового этапа болезни появляются позже, чем увеличивается интенсивность поражения тканей.
Выделяют следующие степени межпозвоночного остеохондроза:
- Доклиническая – хрящевые прокладки уплотняются, уменьшается количество жидкости в них. Появляется дискомфорт или легкая боль при повороте или наклоне туловища, резкие движения сопровождаются прострелом.
- Дискогенный радикулит – наблюдается воспалительный процесс на поврежденном участке, появляются трещинки на фиброзном кольце, уменьшается высота хрящевой прокладки, сужается просвет межпозвоночных отверстий. Интенсивность и длительность болезненных ощущений повышается, они могут возникать в состоянии покоя. Может образоваться протрузия, воспалятся спинномозговой нерв, что проявляется нарушением чувствительности конечностей. Важно провести лечение, чтобы избежать перехода болезни в хроническую стадию.
- Сосудисто-корешковая – наружная оболочка диска разрушается, образуется грыжа, появляются остеофиты, ухудшается подвижность пораженного участка позвоночника, сжимаются нервы и сосуды. Специфические симптомы остеохондроза дополняются неврологическими расстройствами. На этом этапе может понадобиться операция, при отсутствии лечения человек может стать инвалидом.
- Рубцевание – диск полностью разрушается, позвонки начинают тереться друг об друга и деформироваться, повреждаются нервные пучки. Возникает сильная постоянная боль, которую тяжело купировать медикаментами, больному тяжело двигаться. Проводится хирургическое лечение.
В зависимости от пораженного отдела позвоночника различают такие виды патологии:
- Остеохондроз шейного сегмента – это наиболее распространенный вид болезни. Поражаются не только костно-хрящевые структуры, но и мозг.
- Патология грудного отдела встречается реже всего, это связано с его низкой подвижностью. Клинические проявления этого вида остеохондроза часто путают с симптомами инфаркта или стенокардии.
- Остеохондроз поясничного сегмента диагностируется часто. При развитии недуга нарушается подвижность нижних конечностей, атрофируются мышцы.
- Патология крестцового отдела проявляется защемлением седалищного нерва, тогда появляется боль в состоянии покоя, которая усиливается при ходьбе.
Кроме того, существует комбинированная форма заболевания, при которой проявляются симптомы разных видов остеохондроза.
Симптомы разных видов остеохондроза
На ранних этапах болезни симптомы всех видов остеохондроза проявляются одинаково. Но со временем патология осложняется протрузиями, грыжами, искривлением позвоночника, тогда проявляются характерные признаки, которые позволяют отличить один вид заболевания от другого.
Характерные признаки всех форм межпозвонкового остеохондроза:
- Повышенная усталость спины.
- Напряжение мышц вокруг позвоночника.
- Дискомфорт, болезненность на поврежденном участке.
- Быстрая усталость после физической или умственной работы.
- Нарушение подвижности в позвоночнике.
- Онемение кожи на пораженном сегменте.
Как правило, больные не замечают симптомы первой стадии недуга, списывая плохое самочувствие на переутомление. Тогда патология продолжает развиваться.
Клинические проявления шейного остеохондроза:
- Боль в шее и верхней части тела: при поражении позвонков С4, С5 болезненные ощущения распространяются на плечи, лопатки, при разрушении С6 дискомфорт появляется на задней поверхности плеча, предплечьях, кистях.
- Нарушение чувствительности: при поражении С4 – С5 немеет наружная часть плеча, если поврежден позвонок С6 – боковая поверхность предплечья, кисти рук.
- Напряжение мышц вокруг шейного сегмента.
- Головокружение, цефалгия (боль в голове).
- Нарушается координация движений.
- Расстройства слуха и зрения.
- Холод в пальцах.
- Гипертония.
- Отек на поврежденном участке.
- Метеочувствительность.
- Нарушение памяти и концентрации внимания.
- Расстройства сна ночью, сонливость – днем.
- Эпилепсия височной доли мозга.
При поражении грудного отдела наблюдаются такие симптомы:
- Тянущая и ноющая боль и онемение на внутренней поверхности плеча и подмышечной области.
- Тяжесть, боль в груди.
- Ограничение подвижности верхних конечностей, особенно при повороте или подъеме рук над головой.
- Болевой синдром усиливается во время глубокого дыхания.
- Боль в животе.
Поясничный участок подвергается наиболее сильным нагрузкам, поэтому именно здесь часто образуются протрузии, грыжи. Поначалу легкая боль проявляется только при наклоне корпуса, но по мере развития патологии клиническая картина дополняется такими симптомами:
- Боль и онемение: при поражении L2, L3, L4 дискомфорт распространяется на переднюю поверхность бедра, колена, верхнюю часть голени, L5 – наружная и задняя поверхность ноги до стопы.
- Повышение тонуса мышц нижней части спины.
- Поясничный изгиб сглаживается.
- Позвонки становятся нестабильными.
- Нарушение функциональности органов малого таза.
- Нарушение рефлексов.
- Ослабление ног.
При поражении крестцовых позвонков S1 – S5 боль распространяется от нижней части спины на заднюю поверхность ноги до пятки, снижается чувствительность наружной поверхности стопы и подошвы.
Постановка диагноза
Если вы заметили у себя или близких симптомы межпозвонкового остеохондроза, то поспешите обратиться к вертеброневрологу. Специалист выслушает жалобы больного, проведет зрительный осмотр, во время которого он обращает внимание на осанку, состояние мышц, походку. Методом пальпации он определит болезненный участок, оценит тонус мышц. После этого обычно назначаются инструментальные исследования:
- Рентгенологическое исследование пораженного отдела позвоночника.
- По медицинским показаниям проводят исследования с применением контрастного вещества: миелография, ангиография, дискография и т. д.
- С помощью КТ выявляют изменения структуры межпозвонковых дисков.
- Электромиография помогает определить состояние скелетных мышц и периферических нервов.
- МРТ позволяет выявить межпозвонковый остеохондроз на ранних стадиях.
Эти исследования помогут отличить остеохондроз от других заболеваний, уточнить диагноз и степень тяжести патологии.
Основные лечебные методы
Лечение позволяет восстановить двигательную активность позвоночного столба и купировать боль. При этом важно устранить не только последствия заболевания, но и причины, которые спровоцировали дегенеративно-дистрофические нарушения.
Если хрящевая прокладка позвонков уже деформировалась, то восстановить ее структуру полностью не удастся. Однако с помощью новых методик лечения можно остановить дальнейшее развитие патологии и притормозить процесс разрушения костных соединений позвоночника.
План лечения составляется с учетом стадии, характера болезни, места локализации поврежденного участка.
Лечить межпозвоночный остеохондроз нужно комплексно с применением следующих методов:
- Лекарственные средства назначают на острой стадии, которая сопровождается выраженной болью. Они помогают устранить болевой синдром, снять воспаление, замедлить дегенеративные процессы.
- Физиотерапевтические процедуры проводят на стадии ремиссии, когда основные симптомы ослабляются.
- Лечебная физкультура улучшает осанку, укрепляет мышечный корсет, связки, предупреждает осложнения остеохондроза.
- Массаж ускоряет кровообращение, улучшает трофику тканей на поврежденном участке, нормализует тонус мышц.
- Мануальная терапия улучшает обменные процессы, кровообращение, помогает корректировать мобильность опорно-двигательной системы.
- Вытяжение позвоночника помогает увеличить пространство между позвонками до нормального состояния, а также корректировать нарушения строения позвоночника.
Кроме того, пациенту рекомендуется отказаться от вредных привычек, нормализовать питание, посещать санатории и курорты.
Медикаменты
Остеохондроз межпозвоночных дисков в острой стадии лечится с применением следующих лекарственных препаратов:
- Анальгетики помогают купировать болевой синдром. Для этой цели используют Анальгин, Баралгин, Найз, Кетанов.
- Противовоспалительные препараты позволяют ослабить боль и снять воспаление. К наиболее эффективным средствам относят Диклофенак, Ибупрофен, Индометацин, Ортофен, Нурофен. Усилить действие таблеток помогут препараты наружного применения в форме мазей и кремов, например, Вольтарен, Диклофенак, Долгит.
- Хондропротекторы стимулируют восстановление поврежденной хрящевой прокладки, нормализуют выработку коллагена, возвращают подвижность позвоночнику. Чаще всего врачи назначают Хондроксид, Терфлекс, Структум, Артрон.
- Миорелаксанты ускоряют кровообращение, расслабляют спазмированные мышцы. Для этой цели применяют Баклофен, Скутамил-Ц, Мидокалм, Сирдалуд.
- Препараты с сосудорасширяющим действием нормализуют ток крови, расширяют просвет сосудов, которые сжимают напряженные мышцы. К наиболее эффективным вазодилататорам относят Трентал, Никотинат, Актовегин, Берлитион.
- Препараты с седативным эффектом стабилизируют психическое состояние больного, которое нарушается из-за постоянной боли. Для этого используют настойку пустырника, валерианы, Донормил, Дулокситин.
- Витамины благотворно влияют на состояние нервной системы, стимулируют кроветворение, насыщают организм полезными веществами. Комплексное лечение дополняют Мильгаммой, Нейробионом, Нейроплексом, Нейродикловитом.
Другие способы консервативного лечения
Кроме лекарственных препаратов рекомендуется применять дополнительные методики.
К наиболее эффективным консервативным методам лечения межпозвонкового остеохондроза относят:
- Тракция позвоночного столба с применением специального оборудования или без него. Различают несколько видов вытяжения: сухое, водное, локальное, вертикальное, горизонтальное, постоянное, прерывистое. Это набор манипуляций, которые помогают увеличить межпозвоночное пространство, укрепить связки, корректировать строение позвоночника.
- Массаж помогает улучшить кровоснабжение поврежденного сегмента позвоночника, нормализует тонус мышц, ускоряет обменные процессы. Существует множество методик, которые помогут добиться этих целей. Гидромассаж кроме вышеописанных эффектов нормализует психоэмоциональное состояние больного.
- Лечебная гимнастика и кинезитерапия помогают корректировать осанку, укрепить мышцы пресса, спины, а также связки. При регулярных упражнениях улучшается подвижность позвоночника, физическое состояние, нормализуются метаболические процессы, трофика тканей, ускоряется общий кровоток. Крепкие мышцы снимают часть нагрузки с позвоночника.
- Физиотерапия применяется для ослабления боли, улучшения кровообращения, обменных процессов, ускорения восстановления поврежденных тканей. Кроме того, эффективные процедуры повышают терапевтическое действие медикаментов. Для этой цели назначаются магнитотерапия, электрофорез, амплипульстерапия, лазерное лечение и т. д.
Кроме того, показана мануальная терапия, при которой специалист воздействует на определенные точки позвоночника, чтобы улучшить его кровоснабжение, обменные процессы, корректировать мобильность костно-мышечной системы, укрепить иммунитет. Это отличный способ избежать осложнений остеохондроза межпозвонковых дисков.
Дополнить лечение можно иглорефлексотерапией. Процедура заключается в введении тонких игл в биологически активные точки. После курса процедур улучшается кровообращение, обмен веществ, питание поврежденной хрящевой ткани.
Чтобы снять нагрузку с позвоночного столба, рекомендуется носить ортопедические приспособления (корсеты, пояса). Длительность ношения – 2 или 3 часа за сутки, более длительное использование может спровоцировать ослабление мышц.
Хирургическое лечение
Если дегенеративно-дистрофические процессы продолжают развиваться, а положительная динамика после консервативной терапии отсутствует, то назначается операция. Хирургическое вмешательство проводится при наличии грыж дисков, остеофитов, стенозе позвоночного канала, длительной боли, которая не купируется сильными медикаментами.
При межпозвоночном остеохондрозе применяются следующие виды оперативного вмешательства:
- Ламинэктомия – удаление части позвоночной кости, которую называют пластинкой.
- Дискэктомия – иссечение части диска, который сжимает нервный корешок или спинной мозг, провоцируя боль и онемение.
- Микродискэктомия – это малоинвазивная процедура, при которой удаляется межпозвоночный диск с грыжей.
- Спондилодез (передний доступ) – это операция, при которой обездвиживаются соседние позвонки путем сращивания.
Первые 3 вида оперативного вмешательства проводят при заболевании, осложненном грыжей, а последнее – без ее наличия.
Самое важное
Межпозвоночный остеохондроз – это коварный и достаточно опасный недуг, который тяжело выявить на ранних стадиях. А когда процесс разрушения диска уже начался, полностью восстановить его структуру не удастся. После выявления диагноза проводится комплексное консервативное лечение: медикаменты, ЛФК, физиотерапия, мануальное воздействие, тракция, массаж, ношение ортопедических приспособлений. При наличии грыж, сужении канала позвоночника, отсутствии положительной динамики после длительного консервативного лечения проводят операцию. Чтобы избежать патологии, рекомендуется отказаться от курения, алкоголя, наркотиков, включить в режим дня умеренные физические нагрузки, приобрести ортопедический матрас, аккуратно поднимать тяжести, носить ортопедическую обувь, правильно питаться.
Почему возникает межпозвонковый остеохондроз: причины, симптомы, лечение болезни
Межпозвонковый остеохондроз — дегенеративная патология, которая первично поражает межпозвонковые диски. Затем в деструктивный процесс постепенно вовлекаются позвонки, связочно-сухожильный аппарат, нервная система. Остеохондроз является полифакториальным заболеванием, то есть причинами его развития могут стать различные внешние и внутренние факторы. Это естественное старение организма, предшествующие травмы, системные патологии, повышенные физические нагрузки. Ведущие симптомы поражения межпозвонковых дисков — боль и ограничение подвижности.
При выставлении диагноза учитываются результаты рентгенографии, МРТ или КТ. В консервативной терапии применяются фармакологические препараты (уколы, таблетки, мази), проводятся физиотерапевтические, массажные процедуры. Пациентам показано ношение корсетов, бандажей, воротников, регулярные занятия лечебной физкультурой, гимнастикой.

Характеристика заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Межпозвонковые диски задействованы при выполнении движений, они препятствуют возникновению травмоопасных перегрузок позвоночника. Их основная функция в организме — амортизирующая. У здорового человека диски эластичные, упругие, способные быстро восстанавливаться после повреждения. Если регенеративные процессы замедляются, то через несколько лет диагностируется межпозвоночный остеохондроз. Лечением патологии занимаются ортопеды, вертебрологи и невропатологи. Но относительно недавно остеохондроз внесен в перечень ревматологических заболеваний. Причина — его схожесть с остеоартрозом периферических суставов. Развитие патологии только начинается с поражения дисков, а при прогрессировании наблюдается деструкция и других структур позвоночника:

Обычно дегенеративное поражение позвоночного столба сочетается с остеоартрозом. Если повреждаются тела смежных позвонков, то диагностируется спондилез, а межпозвонковые суставы — спондилоартроз.
На механизм развития межпозвонкового остеохондроза и выраженность его симптоматики оказывают влияние анатомические взаимоотношения позвоночника, спинного мозга. Патогенез зависит и от особенностей иннервации, расположения нервных окончаний и кровеносных сосудов.
Патогенез
Остеохондроз межпозвоночных дисков начинает развиваться с утратой пульпозным ядром гидрофильных свойств. Оно не может удерживать влагу из-за расстройства метаболизма и дефицита питательных веществ. Фиброзное кольцо покрывается трещинами, а диск становится менее эластичным и упругим. Его уплощение приводит к тому, что расстояние между телами позвонков уменьшается. При этом смещаются не только они, но дугоотростчатые суставы.
Иммунная система реагирует на распад тканей развитием асептического воспаления. Фасеточные суставы, окружающие их мягкие ткани отекают. Одновременно наблюдается растяжение суставных капсул, спровоцированное смещением позвонков. Итогом деструктивного процесса становится формирование нестабильности позвоночного сегмента. В свою очередь, это приводит к возникновению таких патологических состояний:
- ущемлению спинномозговых корешков;
- формированию функционального блока за счет компенсаторного сокращения позвоночных мышц.
При смещении диска назад и выпячивания его части, разрыва продольной связки образуется межпозвоночная грыжа.

Разорвавшейся считается грыжа, если пульпозное ядро выдавилось в спинномозговой канал. Для стабилизации позвоночных структур начинают уплощаться, разрастаться края тел и отростков позвонков. Формируются наросты (остеофиты), способные сдавливать спинной мозг и провоцировать развитие корешкового синдрома.
| Стадии межпозвонкового остеохондроза | Характерные особенности |
| Первая | Снижение функциональной активности дисков, появление первых болезненных ощущений в области поврежденных позвоночных структур |
| Вторая | Пораженный деструктивными изменениями отдел позвоночника утрачивает стабильность, боли возникают чаще и становятся более интенсивными |
| Третья | Частично восстанавливается стабильность сегментов позвоночника за счет формирования остеофитов, приступы боли происходят реже |
Причины и провоцирующие факторы
Дегенеративный процесс развивается из-за постоянных микротравм дисков при подъеме тяжестей или в результате интенсивных спортивных тренировок. Толчком к их повреждению может стать любая врожденная или приобретенная аномалия опорно-двигательного аппарата. Иногда причиной возникновения патологии является комбинация внешних и внутренних негативных факторов. У молодых людей диски начинают разрушаться из-за длительного нахождения за компьютером со склоненной головой.
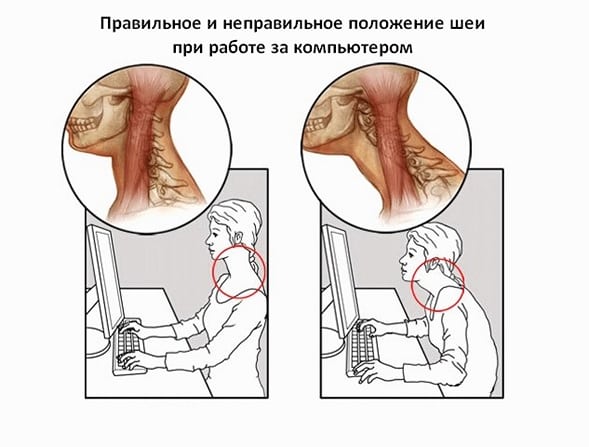
Профессия человека также нередко приводит к развитию деструктивно-дегенеративного процесса. Например, шейный остеохондроз часто диагностируется у работников умственного труда, проводящих большую часть дня за лабораторным столом или печатной машинкой.
Предпосылкой становится плоскостопие. Оно выявляется в детском возрасте, но при отсутствии лечения прогрессирует с годами. Неправильная постановка стоп во время ходьбы приводит к избыточным нагрузкам на диски и их микротравмированию.

Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Но чаще всего межпозвоночный остеохондроз поясничного, шейного, грудного отдела обнаруживается у пожилых людей и стариков. Основными причинами деструкции становятся:
- выраженное обезвоживание тканей и потеря студенистым ядром около 30% воды;
- снижение выработки коллагена в организме;
- преобладание скорости деструктивных процессов;
- изменения в кровеносных сосудах.
К предрасполагающим факторам развития остеохондроза относятся алкоголизм, курение, недостаток в рационе продуктов с высоким содержанием витаминов и микроэлементов. У людей с различными видами артритов, артрозами, эндокринными и метаболическими патологиями вероятность повреждения дисков значительно выше.
Клиническая картина
Для межпозвонкового остеохондроза любой локализации характерно бессимптомное течение на начальной стадии. Затем появляются боли в области поражения: шее и затылке, грудном отделе, пояснице. Их интенсивность значительно повышается после физических нагрузок, переохлаждения, обострения хронических патологий. Самый сильный болевой синдром наблюдается при межпозвонковом остеохондрозе 2 степени. Затем его выраженность постепенно снижается, что может быть воспринято человеком, как выздоровление. На самом деле дегенеративные изменения прогрессируют. Причиной ослабления болей становится стабилизация дисков и позвонков костными наростами.

Наиболее яркая клиническая картина у шейного межпозвонкового остеохондроза. Остеофиты и сместившиеся диски сдавливают позвоночную артерию и нервные корешки. Это приводит к возникновению весьма специфических симптомов:
- ухудшение слуха, снижение остроты зрения;
- головокружения, головные боли, нарушение координации движения;
- психоэмоциональные расстройства, ухудшение памяти, бессонница или сонливость.
Люди с грудной патологией часто записываются на прием к кардиологу из-за периодически возникающих болей в области сердца. Нередко они обращаются к гастроэнтерологу, так как болезненные ощущения возникают в правом подреберье и (или) эпигастрии. Такое разнообразие симптомов объясняется расстройством иннервации, наиболее характерным именно для грудного остеохондроза.

Повреждение пояснично-крестцовых позвонков сигнализирует тянущими, ноющими болями в нижней части спины. Они иррадиируют в ягодицы, бедра, а иногда и голени. При значительном поражении дисков наблюдаются сглаженность поясничного лордоза, развитие антальгического сколиоза, парестезии, мышечная слабость. Сухожильные рефлексы могут полностью исчезнуть.
Основные методы лечения
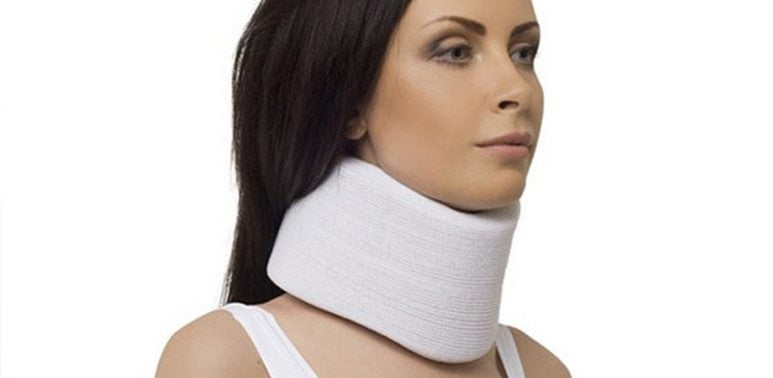
Если больной обращается за медицинской помощью в период рецидива, то ему рекомендован покой в области повреждения. При межпозвонковом остеохондрозе грудного отдела позвоночника снизить нагрузку на диски позволит ношение ортопедических эластичных корсетов с жесткими вставками. Устранить острые боли в шее помогает воротник Шанца, который надевают на 2-3 часа и обязательно снимают перед сном. Приступ поясничного остеохондроза можно купировать с помощью плотного бандажа средней фиксации.
В терапии используются препараты различных клинико-фармакологических групп в виде мазей, таблеток, растворов для парентерального введения:
- нестероидные противовоспалительные средства с активными ингредиентами ибупрофеном, кетопрофеном, мелоксикамом, диклофенаком, нимесулидом;

- глюкокортикостероиды Дипроспан, Триамцинолон, Преднизолон в комбинациях с анестетиками для проведения медикаментозных блокад;
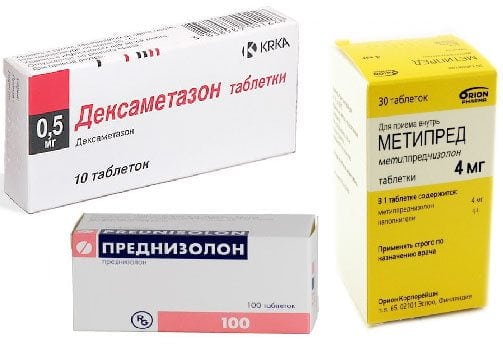
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для устранения мышечных спазмов и ущемления нервных корешков;

- средства с витаминами группы B (Мильгамма, Комбилипен, Нейромультивит) для улучшения иннервации;

- хондропротекторы Артра, Терафлекс, Структум, Алфлутоп для профилактики дальнейшего разрушения хрящевых тканей дисков.

В лечении межпозвоночного остеохондроза грудного, шейного, поясничного отделов используются физиотерапевтические методы. УВЧ-терапия, электрофорез, магнитотерапия, лазеротерапия применяются для нормализации трофики позвоночных структур за счет улучшения кровообращения. На стадии ремиссии проводится вытяжение позвоночного столба, способствующее увеличению расстояния между позвонками.
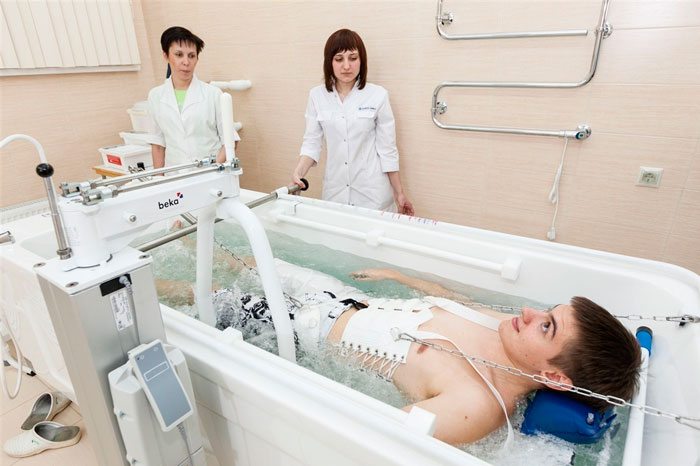
При неэффективности консервативного лечения пациента готовят к операции. Показанием к хирургическому вмешательству также становится значительное сдавление спинного мозга. Обычно проводится микродискэктомия, валоризация диска с помощью пункции, а также замена поврежденного диска имплантатом.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Симптомы и лечение межпозвонковый (межпозвоночного) остеохондроза
Межпозвонковый остеохондроз в последнее время диагностируется все чаще. Это заболевание характеризуется постепенным разрушением хрящевой ткани, что приводит к снижению объема движений в суставах.
Межпозвонковый остеохондроз может локализоваться в шейном, грудном, поясничном или крестцовом отделе. Именно здесь происходят дистрофические изменения в хрящевых дисках. Они покрываются трещинами, меняют свою структуру. При прогрессировании заболевания возможно даже образование грыжи.
Причины патологии

Межпозвонковый остеохондроз обычно возникает в силу самых разных причин. Наиболее часто к ним относятся:
- сидячий образ жизни;
- изменение водно-солевого обмена;
- нервное перенапряжение;
- травмы;
- заболевания позвоночника;
- беременность;
- возрастные изменения;
- тяжелая физическая работа;
- неправильное развитие позвоночного столба во внутриутробном периоде;
- эндокринные болезни;
- ожирение;
- инфекции;
- патология сердечно-сосудистой системы;
- курение.
Страдают от этого заболевания люди самого разного возраста. Чаще всего она проявляется у мужчин и женщин, перешагнувших тридцатилетний рубеж. Но сейчас к врачам стала обращаться и молодежь.
Объяснение заключается в том, что большинство из них ведет неправильный образ жизни. Он отражается на функционировании опорно-двигательного аппарата, мышц, связок, а также приводит к лишнему весу. Люди работают в офисах. Там они проводят целый день, сидя у мониторов компьютеров. Некоторые из них к тому же употребляют спиртные напитки или курят.
Симптомы болезни
Все эти факторы со временем могут вызвать межпозвонковый остеохондроз. Малоподвижность провоцирует застойные явления, нарушения обмена веществ способствуют развитию воспалительного процесса. Постепенно возникает ущемление нервного корешка, которое вызывает сильнейшую боль. Его сопровождает сильная скованность. Постепенно при прогрессировании заболевания возможно появление грыжи.
Межпозвонковый остеохондроз чаще всего себя проявляет также общей слабостью, утомляемостью.
Поражение шейного отдела вызывает невыносимые мигрени, головокружения, мелькание мушек перед глазами. Оно характеризуется болями в плечевом поясе, сильной отечностью воротниковой зоны, ишемией головного мозга.
Остеохондроз грудного отдела позвоночника характеризуется неприятными ощущениями, которые могут отдавать во все близлежащие области. Например, в спину, лопатку, плечо. Очень часто он проявляет себя болями за грудиной. К ним присоединяется онемение, а также бегание мурашек по верхним и нижним конечностям. Жжение и тяжесть могут отдавать во внутренние органы, вызывая чувство, что ноет сердце, желудок или поджелудочная железа.
Если страдает крестцовая область, то может развиться перемежающаяся хромота и нарушение функций органов малого таза. Особенно опасен остеохондроз 2 степени.
Именно радикулит чаще всего и приводит к этой стадии. Проблема состоит в том, что сначала заболевание почти ничем себя не проявляет. Пациент чувствует легкую боль, ему сложно согнуться, его мучают запоры. Но все эти симптомы он списывает на различные дисфункции.
К этому времени позвонок уже успевает значительно уменьшиться в размерах, хрящевой диск почти полностью разрушается, а движения становятся ограниченными и скованными.

Поэтому при второй степени развития заболевания особенно страдает связочно-мышечный аппарат, который почти перестает выполнять свои функции. Суставы не слушаются человека, конечности отказываются ему повиноваться.
Диски, которые служат прослойками между позвонками, изменяются и постепенно начинают разрушаться. Вслед за ними страдают межпозвоночные поверхности. Все это сопровождается сильнейшей болью.
Диагностика патологии
Межпозвонковый остеохондроз требует обязательного обращения к врачу. При отсутствии полноценного лечения могут наступить серьезные осложнения. Хрящевой диск со временем все больше деформируется и перестает служить надежной опорой суставу.
Поэтому очень важно отличать это заболевание от других патологий. Такая болезнь затрагивает в первую очередь именно позвоночный столб, хотя может отражаться также на нормальной деятельности внутренних органов.
Когда формируется остеохондроз 2 степени, хрящевая ткань покрывается трещинами. Вслед за этим наступает дальнейшая деградация всех тканей, связанных с соответствующим отделом позвоночника. Диск еще не разрывается, но уже наблюдается сильнейшее сдавление нервных корешков. Пациент испытывает невыносимую боль. Поэтому требуется срочная медицинская помощь.
На какое-то время человеку становится лучше, но затем малейшее изменение внешней или внутренней среды способно снова спровоцировать сильный приступ. Наиболее часто он возникает после повышенных физических нагрузок, интенсивных спортивных упражнений или длительного пребывания в неудобной позе.
Вылечить это заболевание можно после того, как будет установлена его точная причина. Межпозвоночный остеохондроз диагностируется достаточно просто. Врач беседует с пациентом, осматривает его, ищет место локализации наибольших болевых ощущений.
Кроме того, он назначает исследования, позволяющие исключить патологии, протекающие сходным образом.
Для этого проводится:
- рентгенография;
- ультразвуковое сканирование;
- компьютерная и магнитно-резонансная томография;
- электрокардиография;
- электроэнцефалография.
Очень важно установить наиболее точную локализацию остеохондроза для того, чтобы лечение было эффективным и надежным. Если не выявить истинное нахождение патологии, то она начнет развиваться, захватывая все новые области.
Лечение
 Эти исследования дают возможность диагностировать остеохондроз межпозвонковых дисков и вовремя начать его лечить.
Эти исследования дают возможность диагностировать остеохондроз межпозвонковых дисков и вовремя начать его лечить.
Терапия обычно заключается в назначении:
- анальгетиков;
- противовоспалительных препаратов;
- миорелаксантов;
- хондропротекторов;
- иммуностимулятроров;
- витаминов группы В.
Обязательно показано ношение корсета, физиотерапия, лечебная физкультура, массаж, мануальная терапия, иглоукалывание, применение пиявок. После наступления ремиссии пациенту рекомендуется также санаторно-курортное лечение.
Эти методы дают возможность устранить болевые ощущения, уменьшить скованность суставов, улучшить общее состояние пациента, устранить онемение конечностей, ползание мурашек, нормализовать функционирование внутренних органов.
Если выявлен остеохондроз и межпозвоночная грыжа, то врач может применять эпидуральные блокады для купирования наиболее сильных болевых симптомов.
При неэффективности консервативных методов лечения назначается хирургическое вмешательство. Поэтому запускать эту патологию очень опасно. Она быстро приобретает хроническое течение и с этого времени начинает неуклонно прогрессировать.
Своевременное же лечение заболевания позволяет достигнуть стойкой ремиссии. Полностью устраняется боль, укрепляются ткани, составляющие позвоночный столб, активизируется кровообращение в мышцах, стабилизируются обменные процессы в организме. К пациенту возвращается хорошее самочувствие, повышается его общий тонус, он становится более деятельным и подвижным.
Остеохондроз — причины и лечение
Остеохондроз считается наиболее часто диагностируемой патологией позвоночника. Ежегодно регистрируется несколько тысяч вновь выявленных случаев заболевания. Специалисты связывают это с малоподвижным образом жизни населения.
Существуют основные причины и предрасполагающие факторы, наличие которых увеличивает возможность развития дегенеративно-дистрофического заболевания позвоночника. Наиболее часто поражаются шейный и пояснично-крестцовый отделы позвоночного столба. Это связано с повышенной подвижностью позвонков в данных областях.
Для профилактики развития остеохондроза существуют специальные рекомендации, соблюдение которых снизит риск обострения заболевания. При появлении первых признаков патологии позвоночного столба необходимо обратиться к лечащему врачу для проведения диагностики и последующего лечения.

Определение
Остеохондроз – дегенеративно-дистрофическое заболевание позвоночного столба, поражающее межпозвоночные диски. Возникновение патологии возможно в любом возрасте. В последнее время отмечается прирост выявления остеохондроза в связи с малоактивным образом жизни населения. Чрезмерная нагрузка, оказываемая на позвоночник при сидячем образе жизни, выполнении тяжелой физической работы, при ожирении негативно сказывается на состоянии межпозвоночных дисков. Совокупность предрасполагающих факторов приводит к истончению поверхности позвонков, появлению трещин и патологических разрастаний. В результате нарушается питание и микроциркуляции в пораженной области позвоночного столба.
Симптомы остеохондроза на начальной стадии развития заболевания характеризуются слабой выраженностью. В связи с этим происходит позднее обращение за медицинской помощью. Прогрессирование процесса приводит к разрушению позвонков, стойкому болевому синдрому, нарушению чувствительности и трудностям при самостоятельном передвижении. Чтобы предотвратить появления тяжелой стадии заболевания существуют профилактические рекомендации, позволяющие минимизировать число обострений остеохондроза позвоночника.
В настоящее время существуют разнообразные методы лечения дегенеративно-дистрофического заболевания позвоночного столба. Подбор терапии осуществляется исключительно лечащим врачом на основании предварительной диагностики остеохондроза. Пройти полное обследование и получить рекомендации по лечению заболевания позвоночника можно в Юсуповской больнице.
Остеохондроз в международной классификации заболеваний МКБ-10 имеет код М42.1

Мнение эксперта
Ревматолог, врач высшей категории, член ассоциации ревматологов России
По количеству обращаемости дегенеративно-дистрофические заболевания занимают одно из первых мест. С каждым годом число впервые выявленных случаев растет. В 60 % дегенеративно-дистрофические патологии позвоночника считаются причиной временной нетрудоспособности. В структуре инвалидности на долю остеохондроза приходится 20 % случаев. Опасность заболевания заключается в возможности развития тяжелых осложнений.
Основным методом лечения остеохондроза является медикаментозная терапия. Однако, несмотря на корректное лечение, в 15 % случаев требуется хирургическое вмешательство. Минимизировать риск тяжелого течения остеохондроза можно, если вовремя обращаться к врачу и не заниматься самолечением. Неврологи Юсуповской больницы проводят диагностику и терапию остеохондроза любой степени тяжести. Для обнаружения локализации дегенеративно-дистрофических процессов используется рентген, КТ, МРТ.
Лечение осуществляется с учетом индивидуальных особенностей каждого пациента. Комплексный метод включает в себя средства этиотропной, симптоматической и профилактической терапии. Индивидуальные программы лечения позволяют сократить срок пребывания в стационаре. Соблюдение профилактических рекомендаций сведет к минимуму риск рецидива.
Причины
Основным провоцирующим фактором развития остеохондроза является неправильное распределение нагрузки на позвоночный столб. Это приводит к изменениям в хрящевых структурах. По мере прогрессирования заболевания происходит разрушение позвонков.
Кроме основной причины заболевания, существуют провоцирующие факторы, наличие которых повышает риск возникновения остеохондроза позвоночника. К ним относятся:
- Малоактивный образ жизни. Отсутствие физической нагрузки приводят к слабости мышечного корсета. Пораженный позвоночник не поддерживается мышцами спины. При этом усиливается выраженность клинических симптомов заболевания.
- Сколиоз. Искривление позвоночного столба предшествует развитию остеохондроза. Поэтому важно заниматься осанкой со школьной скамьи.
- Тяжелый физический труд. Ежедневное перетаскивание тяжелых предметов, поднятие тяжестей негативно сказываются на состоянии позвоночного столба. Резкие движения могут спровоцировать обострение заболевания. Кроме того, тяжелая физическая нагрузка является причиной развития межпозвоночных грыж.
- Травмы позвоночника. Ушибы, сотрясения, падения на спину повышают возможность возникновения остеохондроза позвоночника.
- Гормональный дисбаланс. Нарушение обмена веществ препятствует усвоению питательных веществ.
- Наследственная отягощенность. Наличие предрасположенности к возникновению дегенеративно-дистрофических заболеваний повышает риск развития остеохондроза позвоночника.
- Частые переохлаждения.
- Длительное нахождение в состоянии нервного напряжения.
- Беременность. Многоплодная беременность в большей степени смещает центр тяжести тела. При слабом мышечном корсете повышается риск возникновения дистрофического заболевания позвоночного столба.

Симптомы
Клинические признаки остеохондроза зависят от локализации дегенеративно-дистрофического процесса. В соответствии с этим выделяют:
- Шейный остеохондроз. Относится к наиболее частой локализации заболевания в связи с высокой подвижностью позвонков в шее.
- Грудной остеохондроз. Выявляется реже по сравнению с шейным и пояснично-крестцовым остеохондрозом.
- Пояснично-крестцовый остеохондроз. На долю данного вида заболевания приходится около 50 % всех диагностированных случаев.
Шейный остеохондроз
Самой частой локализацией остеохондроза позвоночника является шейный отдел. Многообразие клинических признаков заболевания зачастую принимается за другую патологию. К основным симптомам шейного остеохондроза относятся:
- Болевой синдром. Локализация боли при остеохондрозе шейного отдела позвоночника разнообразна. Наиболее часто болевой синдром располагается в шейном отделе, верхнем плечевом поясе. Возможно появление головной боли и головокружения. Выраженность клинического признака зависит от степени дегенеративно-дистрофического заболевания позвоночного столба.
- Нарушение чувствительности кожи. Нервные корешки сжимаются под воздействием деструктивных позвонков. Возникает ощущение покалывания и онемения в пораженной области. Появляется одностороннее снижение или повышение чувствительности кожи.
- Слабость мышц. Симптом мышечной слабости возникает в связи с сдавлением спинномозговых корешков. Появляются нарушения движения в руках, плечах. Чаще всего поражение одностороннее.
- Вегетативные нарушения. Сдавление нервных волокон в шейном отделе позвоночника приводит к повышенной потливости кожи, изменению ее цвета. По мере прогрессирования заболевания появляются острые жгучие боли в конечностях, отечный синдром.
- Синдром позвоночной артерии. Возникает в результате пережатия артерии, питающей головной мозг. Это происходит из-за нестабильного положения позвонков в шейном отделе позвоночного столба. Симптоматически синдром позвоночной артерии проявляется головокружением, головной болью, тошнотой, тяжестью в голове, шумом в ушах. Помимо этого, крайне редко появляется ощущение кома в горле и нарушение глотания.
- Спинальные синдромы. Данный клинический признак появляется в связи с сдавлением спинного мозга на уровне шейного отдела. Клинически это выражается нарушением чувствительности, болевом синдроме в мышцах и их спазме, снижением мышечного тонуса.
Грудной остеохондроз
Для данной локализации заболевания характерны следующие симптомы:
- Болевой синдром. Выраженность боли может варьироваться от ноющей, тянущей до колющей, острой. Она усиливается при активных движениях или длительном нахождении в неудобном положении. При грудном остеохондрозе боль иррадиирует в поясницу, грудную клетку, плечи.
- Ограничение подвижности. Признак возникает редко в связи с жесткой фиксацией грудных позвонков к ребрам.
- Нарушение чувствительности. Данный симптомы при грудном остеохондрозе выражен достаточно четко. Кожная чувствительность может быт снижена или повышена.
- Нарушение циркуляции крови. Болевой синдром в грудном отделе позвоночника провоцирует сосудистый спазм в нижних конечностях. Симптоматически это выражается в «ползанье мурашек», ощущении покалывания и онемения в ногах.
- Двигательные расстройства. Поражение грудного отдела позвоночника провоцирует ослабление мышечного корсета. Наиболее часто страдают мышцы брюшного пресса, нижних конечностей, спины.
- Боли в области сердца. Клинический признак локализуется за грудиной, в области сердца. Боль имеет сжимающий, давящий характер. Из-за этого часто принимается за сердечную патологию. Болевой синдром при остеохондрозе усиливается при глубоком дыхании, после чрезмерной физической нагрузки.
- Абдоминальные боли. Возникают редко из-за раздражения солнечного сплетения.
Пояснично-крестцовый остеохондроз
Поражение пояснично-крестцового отдела позвоночника сопровождается следующими клиническими признаками:
- Болевой синдром. Для пояснично-крестцового остеохондроза характерны ноющие тянущие боли в пояснице, иррадиирущие в ягодичную, паховую области. Болевой синдром усиливается при нагрузке на позвоночный столб. При длительном нахождении в согнутом состоянии боль не позволяет совершить разгибательные движения.
- Нарушение чувствительности кожи. Защемление нервных корешков в результате дистрофии позвонков приводит к нарушению чувствительности в поясничной, ягодичной области, а также в нижних конечностях. Данный клинический признак может выражаться как в усилении, так и в снижении чувствительности кожи.
- Мышечная слабость. Снижение тонуса мышц сопровождается снижением сухожильных рефлексов, истончением мышечной массы нижних конечностей. По мере развития остеохондроза возникает атрофия мышц.
- Нарушение кровообращения. Остеохондроз пояснично-крестцового отдела позвоночника характеризуется нарушением микроциркуляции в пораженной области. Это приводит к побледнению кожных покровов ног. В дальнейшем развиваются колющие, зудящие боли в нижних конечностях.
- Вегетативные нарушения. Данный клинический симптом возникает в результате сдавления нервных корешков. В связи с этим нижняя конечность приобретает синюшный оттенок, повышается потливость.
- Люмбаго. Поясничные прострелы возникают внезапно и остро. Характеризуются преходящим характером. Выраженность признака зависит от степени повреждения позвоночного столба. Клинический признак усиливается при физической нагрузке.
| Шейный остеохондроз | Грудной остеохондроз | Пояснично-крестцовый остеохондроз | |
| Болевой синдром | Локализация боли при остеохондрозе шейного отдела позвоночника разнообразна. Наиболее часто болевой синдром располагается в шейном отделе, верхнем плечевом поясе. Возможно появление головной боли и головокружения. Выраженность клинического признака зависит от степени дегенеративно-дистрофического заболевания позвоночного столба. | Выраженность боли может варьироваться от ноющей, тянущей до колющей, острой. Она усиливается при активных движениях или длительном нахождении в неудобном положении. При грудном остеохондрозе боль иррадиирует в поясницу, грудную клетку, плечи | Для пояснично-крестцового остеохондроза характерны ноющие тянущие боли в пояснице, иррадиирущие в ягодичную, паховую области. Болевой синдром усиливается при нагрузке на позвоночный столб. При длительном нахождении в согнуто состоянии боль не позволяет совершить разгибательные движения. |
| Нарушение чувствительности кожи | Нервные корешки сжимаются под воздействием деструктивных позвонков. Возникает ощущение покалывания и онемения в пораженной области. Появляется одностороннее снижение или повышение чувствительности кожи. | Данный симптомы при грудном остеохондрозе выражен достаточно четко. Кожная чувствительность может быт снижена или повышена. | Защемление нервных корешков в результате дистрофии позвонков приводит к нарушению чувствительности в поясничной, ягодичной области, а также в нижних конечностях. Данный клинический признак может выражаться как в усилении, так и в снижении чувствительности кожи |
| Мышечная слабость | Симптом мышечной слабости возникает в связи с сдавлением спинномозговых корешков. Появляются нарушения движения в руках, плечах. Чаще всего поражение одностороннее. | Поражение грудного отдела позвоночника провоцирует ослабление мышечного корсета. Наиболее часто страдают мышцы брюшного пресса, нижних конечностей, спины. | Снижение тонуса мышц сопровождается снижением сухожильных рефлексов, истончением мышечной массы нижних конечностей. По мере развития остеохондроза возникает атрофия мышц. |
| Нарушение кровообращения | Синдром позвоночной артерии возникает в результате пережатия артерии, питающей головной мозг. Это происходит из-за нестабильного положения позвонков в шейном отделе позвоночного столба. Симптоматически синдром позвоночной артерии проявляется головокружением, головной болью, тошнотой, тяжестью в голове, шумом в ушах. Помимо этого, крайне редко появляется ощущение кома в горле и нарушение глотания. | Болевой синдром в грудном отделе позвоночника провоцирует сосудистый спазм в нижних конечностях. Симптоматически это выражается в «ползанье мурашек», ощущении покалывания и онемения в ногах. | Остеохондроз пояснично-крестцового отдела позвоночника характеризуется нарушением микроциркуляции в пораженной области. Это приводит к побледнению кожных покровов ног. В дальнейшем развиваются колющие, зудящие боли в нижних конечностях. |
| Вегетативные нарушения | Сдавление нервных волокон в шейном отделе позвоночника приводит к повышенной потливости кожи, изменению ее цвета. По мере прогрессирования заболевания появляются острые жгучие боли в конечностях, отечный синдром. | Болевой синдром в грудном отделе позвоночника провоцирует сосудистый спазм в нижних конечностях. Симптоматически это выражается в «ползанье мурашек», ощущении покалывания и онемения в ногах. | Данный клинический симптом возникает в результате сдавления нервных корешков. В связи с этим нижняя конечность приобретает синюшный оттенок, повышается потливость. |
Степени
Выраженность клинической симптоматики, а также методы лечения остеохондроза позвоночника зависят от степени его развития. В соответствии с этим выделяют:
| Стадия | Клинические симптомы | Что происходит с позвоночником |
| Первая | Доклиническая стадия остеохондроза позвоночника не имеет специфической клинической симптоматики. Могут появляться незначительный дискомфорт в области спины, быстрая утомляемость при чрезмерной физической нагрузке. В связи с этим выявление остеохондроза на первой стадии происходит крайне редко. | Патологические изменения в позвоночнике только начинают формироваться. Их определение возможно при инструментальном исследовании. |
| Вторая | Появляется выраженная боль в области пораженного отдела позвоночника. Она не проходит без приема анальгезирующих средств. Болевой синдром усиливается при физической нагрузке. Его сопровождает скованность движений и ограничение подвижности. | Данная стадия сопровождается трофическими нарушениями в области позвонков. Их волокна начинают разрушаться, при этом уменьшается высота межпозвоночного диска. Подобные изменения способствуют сдавливанию нервных корешков и кровеносных сосудов. |
| Третья | Болевой синдром становится более интенсивным. Появляется иррадиация боли в другие отделы позвоночника. Симптомы усиливаются не только при физической нагрузке, но и при длительном стоянии или сидении. На данной стадии остеохондроза позвоночника возможно появление нарушения чувствительности. | Появляется протрузия в связи с разрушением фиброзного кольца позвонков. Процесс распространяется на нервные волокна, вызывая их защемление. Дальнейшее развитие заболевания приводит к грыжеобразованию. На третьей стадии может происходить смещение позвонков относительно друг друга. |
| Четвертая | Острый болевой синдром затрудняет самостоятельное передвижение. Возникает стабильное нарушение чувствительности в зависимости от пораженного сегмента позвоночника. Четвертая стадия остеохондроза имеет хронический характер и протекает с частыми рецидивами. | Степень дегенеративно-дистрофических процессов достигает своего максимума. Происходит необратимое разрушение позвонков и их смещение относительно друг друга. Хроническая форма остеохондроза сопровождается появлением костных разрастаний на позвонках, приводящих к сдавливанию нервов и сосудов. |
Последствия
Отсутствие лечения остеохондроза позвоночника и несоблюдение рекомендаций по его профилактике способствуют развитию осложнений. Данная ситуация значительно ухудшает прогноз для выздоровления. К основным осложнениям остеохондроза относятся:
- Грыжеобразование. Относится к наиболее часто диагностируемым осложнениям остеохондроза. Грыжа межпозвоночного диска образует в следствие смещения ядра диска за пределы фиброзного кольца. Выраженность симптомов зависит от размеров и локализации образования. Наиболее часто грыжеобразованием осложняется пояснично-крестцовый отдел позвоночника.
- Появление протрузий. Данное состояние предшествует образованию грыжи позвоночника. Протрузии возникают в связи с трофическими нарушениями в области позвонка. Это приводит к снижению его высоты, упругости и появлению трещин.
- Радикулит. Воспаление корешков спинного мозга возникает в результате их защемления. Радикулит сопровождается сильным болевым синдромом и резким ограничением подвижности. Кроме того, возможно появление нарушения чувствительности.
- Атрофия мышц конечностей. Снижение мышечной массы конечностей происходит в связи с нарушением их кровоснабжения.
- Паралич нижних конечностей. Тяжелая степень остеохондроза сопровождается серьезными дегенеративно-дистрофическими изменениями позвонков. Это приводит к защемлению нервных корешков. Крайней степенью нарушения чувствительности в конечностях является их паралич.
- Спинальный инсульт. Встречается редко, однако, имеется тенденция к «омоложению» данного диагноза. Нарушение кровообращения в позвоночнике в связи с остеохондрозом может привести к развитию ишемии спинного мозга.
Развитие осложнений остеохондроза позвоночника встречается достаточно часто в связи с поздним обращением за медицинской помощью. В связи с этим специалисты рекомендуют проходить диагностическое исследование при наличии первых признаков заболевания.

Диагностика
Для того, чтобы выявить наличие остеохондроза позвоночника, специалисты используют лабораторные и инструментальные методы диагностики. Среди них выделяют:
- Сбор жалоб и анамнеза заболевания. Выясняются основные клинические проявления остеохондроза, время возникновения симптомов, а также предрасполагающие факторы для развития заболевания.
- Осмотр. Исследуется осанка для выявления наличия искривления позвоночника. Далее осматриваются кожные покровы с целью обнаружения гиперемии кожи в пораженной области. С помощью пальпации паравертебральных точек позвоночника определяется сегмент поражения. Для выявления нарушения чувствительности используется покалывание иголкой.
- Рентгенологическое исследование. Данный метод исследования остеохондроза позвоночника входит в число стандартных диагностических мероприятий. С его помощью можно определить наличие сужения межпозвоночных щелей, грыж, а также уменьшение высоты позвоночного диска.
- КТ, МРТ. Магнитно-резонансная томография считается наиболее информативным способом диагностики грыжеобразования позвоночных дисков. С помощь МРТ определяется локализация грыжи и ее размеры.
Юсуповская больница располагает полным спектром диагностических исследований, необходимых для выявления остеохондроза позвоночного столба. Новейшая аппаратура позволяет с точностью диагностировать пораженный отдел, а также наличие или отсутствие осложнений дегенеративно-дистрофического заболевания. На основании полученных данных опытные врачи-неврологи, вертебрологи назначают индивидуальную терапию, подобранную в соответствии со стадией заболевания.
Лечение
Терапия дегенеративно-дистрофического заболевания позвоночного столба зависит от пораженного отдела. Общим для всех видов остеохондроза является следующее лечение:
- Медикаментозная терапия.
- Физиотерапия.
- Массаж.
- Лечебная физкультура.
Шейный остеохондроз
Лечение шейного остеохондроза направлено на облегчение симптомов. Это достигается за счет обезболивающего и противовоспалительного действия медикаментов. В состав терапии входят:
- Медикаментозное лечение. Для достижения обезболивающего и противовоспалительного эффекта назначаются препараты группы НПВС (нестероидные противовоспалительные средства). К самым распространенным относятся:
- Кеторолак (Кеторол). Назначение данного препарата осуществляется строго лечащим врачом. Кеторол является сильнодействующим обезболивающим.
- Ибупрофен. Оказывает анальгезирующий и противовоспалительный эффект в кротчайшие сроки. Считается наиболее безопасным препаратом группы НПВС.
- Диклофенак. Распространенный препарат для снятия острого болевого синдрома и уменьшения воспалительного процесса. Недостатком диклофенака являются побочные эффекты. Лекарственное средство оказывает сильное воздействие на желудочно-кишечный тракт. Бесконтрольный прием диклофенака провоцирует внутреннее кровотечение.
Нестероидные противовоспалительные средства могут применяться в таблетированной, инъекционной форме или в виде мазей для местного применения.
Для облегчения мышечного спазма при остеохондрозе шейного отдела позвоночника назначаются миорелаксанты. Препараты данной группы снимают мышечный гипертонус, возникающий в ответ на болевой синдром. Помимо этого, в комплексное медикаментозное лечение заболевания входит курсовое применение хондропротекторов. Их целью является восстановление суставной и хрящевой ткани. Лекарственные средства группы хондропротекторов препятствуют дальнейшему разрушению позвонков.
- Физиотерапия. Комплексная терапия остеохондроза шейного отдела позвоночника включает проведение физиотерапевтических процедур. Для этого назначают:
- Электрофорез. Под воздействием слабого тока происходит трансдермальное проникновение анальгетика в организм.
- Магнитотерапию. Процедура заключается в воздействии на область шеи низкочастотным магнитным полем. За счет этого достигается обезболивающий и противовоспалительный эффект.
- Обертывания с парафином. Лечебные обертывания проводятся для снятия болевого синдрома, а также уменьшения воспалительного процесса.
- Массаж. Назначение массажа шейно-воротниковой зоны производится для улучшения кровообращения в пораженной зоне, облегчения мышечного тонуса, восстановления трофики в позвоночном столбе. Массаж шеи противопоказан в острый период. Его необходимо включать в комплекс терапии остеохондроза в период стихания клинической симптоматики. Техника массажа должна быть щадящей и аккуратной, исключены грубые и болезненные движения.
- Лечебная физкультура. Гимнастика шейного отдела позвоночника позволяет снизить риск возникновения и обострения остеохондроза. За счет систематического выполнения упражнений лечебной физкультуры укрепляются мышцы шеи, улучшается подвижность позвонков, снимается мышечный спазм.
Грудной остеохондроз
Поражение грудного отдела позвоночного столба происходит крайне редко. Данный факт обусловлен крепкой фиксацией позвонков к ребрам. Однако, при наличии предрасполагающих факторов возможно появление симптомов остеохондроза грудного отдела позвоночника. К основным методам лечения дегенеративно-дистрофического заболевания относятся:
- Медикаментозная терапия. Лечение остеохондроз грудного отдела позвоночника проводится с помощью следующих групп лекарственных препаратов:
- НПВС. Противовоспалительные средства оказывают комплексное действие. Они снижают выраженность болевого синдрома, а также уменьшают воспалительный процесс. Наиболее распространенными препаратами группы НПВС являются мелоксикам, диклофенак, кеторолак, ибупрофен. Выбор лекарственного средства и его дозировка осуществляются лечащим врачом в зависимости от стадии заболевания. Нестероидные Миорелаксанты. Грудной остеохондроз позвоночника сопровождается появлением мышечного спазма. Для облегчения данного симптома назначаются миорелаксанты. Их действие основано на расслаблении мышечных волокон.
- Хондропротекторы. Препараты данной группы оказывают восстанавливающее действие. Они препятствуют дальнейшему разрушению суставной и хрящевой ткани. Хондропротекторы назначаются курсами раз в 6 месяцев. Возможно длительное применение лекарства в зависимости от степени повреждения позвонков.
- Мази, гели, кремы. Местное применение лекарственных средств входит в комплексное лечение остеохондроза грудного отдела позвоночного столба.
- Массаж. Проведение массажа показано в период стихания клинических проявлений заболевания. Первые сеансы должны быть максимально щадящими и аккуратными. Массируются шейный, грудной отделы спины. При необходимости затрагиваются ягодицы и ноги. Помимо классического массажа возможно применение точечной техники. Однако, подобную процедуру должен проводить специалист в данной области.
- Лечебная физкультура. Занятия физической культурой проводятся для укрепления мышечного корсета грудного отдела позвоночника. Лечебная гимнастика противопоказана в острый период остеохондроза. Регулярное выполнение упражнений помогает снизить риск обострения заболевания.
- Физиотерапия. Комплексная терапия грудного отдела позвоночника включает в себя физиотерапевтические процедуры. Как и при шейном остеохондрозе, физиотерапия заключается в назначении:
- Электрофореза. Воздействие слабого тока в совокупности с трансдермальным введением анальгетика оказывает противовоспалительный и обезболивающий эффект.
- Магнитотерапии. Область грудного отдела позвоночника подвергается воздействию низкочастотного магнитного поля.
- Парафиновых обертываний. Данный метод физиотерапии оказывает противовоспалительный и обезболивающий эффект, помогающие в борьбе с симптомами остеохондроза грудного отдела позвоночника.
Пояснично-крестцовый остеохондроз
Лечение остеохондроза пояснично-крестцового отдела позвоночника требует комплексного подхода. Целью терапии является облегчение симптомов заболевания за счет уменьшения воспаления и снятия болевого синдрома. Для этого используют следующие методы лечения:
- Медикаментозная терапия. С целью снижения воспаления и облегчения болевого синдрома используются препараты группы нестероидных противовоспалительных средств. Лекарственные средства могут быть таблетированной, инъекционной формы или в виде мазей для местного применения. Для восстановления суставной ткани и профилактики дальнейшего повреждения позвонков назначаются хондропротекторы. Миорелаксанты позволяют облегчить мышечный спазм, вызванный болевым синдромом.
- Массаж. Проведение массажа показано в период стихания острых симптомов. Лечение начинают с аккуратных и щадящих движений. Массируются поясничная, крестцовая, ягодичная области, а также бедра, голени и стопы. При необходимости проводится массаж грудного отдела позвоночника.
- Лечебная физкультура. Регулярное выполнение упражнений для укрепления мышечного корсета поясничной области позволяет свести к минимуму возможность рецидива заболевания. Лечебная физкультура показана в период ремиссии остеохондроза пояснично-крестовой области позвоночника.
- Физиотерапия. Проведение физиотерапевтических процедур входит в комплекс лечения остеохондроза позвоночного столба. Как и для других отделов, физиотерапия данной области включает следующие процедуры:
- Электрофорез. Воздействие слабого тока в совокупности с трансдермальным введением анальгетика оказывает противовоспалительный и обезболивающий эффект.
- Магнитотерапия. Область пояснично-крестцового отдела позвоночника подвергается воздействию низкочастотного магнитного поля.
- Парафиновые обертывания. Данный метод физиотерапии оказывает противовоспалительный и обезболивающий эффект, помогающие в борьбе с симптомами остеохондроза пояснично-крестцового отдела позвоночника.
Для облегчения симптомов заболевания используется ортопедическая продукция. К ее числу относятся:
- Ортопедическая подушка. Неправильное положение головы во время сна провоцирует обострение остеохондроза шейного отдела позвоночника. Для того, чтобы минимизировать данный риск рецидива, рекомендуется использовать ортопедическую подушку. Высота и жесткость подбираются индивидуально в зависимости от предпочтений позы для сна.
- Ортопедический матрас. Помимо ортопедической подушки необходимо подобрать удобный матрас. Выбор осуществляется в зависимости от стадии заболевания. Необходимо учитывать жесткость и наполнение ортопедического матраса.
- Корсет. Для облегчения болевого синдрома при остеохондрозе позвоночника рекомендуется ношение поддерживающего корсета. Также, использование данного ортопедического изделия показано при травмах, операциях на позвоночнике. Длительность ношения корсета определяется врачом в зависимости от стадии заболевания.
- Воротник Шанца. Используется при остеохондрозе шейного отдела позвоночника. Основным показанием для применения воротника является синдром позвоночной артерии. Подбор воротника осуществляется в зависимости от необходимой жесткости и высоты шеи. Ношение воротника Шанца облегчает головную боль, головокружения и шум в голове, возникающие при поражении шейного отдела позвоночного столба.
Вышеперечисленные средства призваны облегчить симптомы заболевания и свести к минимуму число обострений остеохондроза позвоночного столба. Выбор ортопедической продукции осуществляется в зависимости от локализации заболевания и степени его развития. Рекомендации по побору средств дает лечащий врач после проведения диагностического исследования.
Московская Юсуповская больница проводит полный курс лечения остеохондроза любого отдела позвоночника. Клиника располагает новейшим диагностическим оборудованием, позволяющим с точностью определить пораженный отдел. На основании полученных данный подбирается индивидуальная терапия в соответствии со стадией заболевания.

Оперативное вмешательство
«Золотым стандартом» лечения остеохондроза является консервативная терапия. Она подразумевает медикаментозное лечение и курс нелекарственной терапии. Но иногда их оказывается недостаточно, и доктора принимают решение о необходимости оперативного вмешательства.
Выделяют ряд показаний к проведению хирургической операции:
стеноз позвоночного канала, вызванный протрузией диска или грыжей, сопровождающийся компрессией спинного мозга и нервных пучков. Данные патологические процессы являются абсолютным показанием к проведению хирургического вмешательства;
грыжа межпозвоночных дисков, являющаяся также абсолютным показанием к оперативному методу лечения. В данном случае нет четких критериев, при каких размерах грыжи следует переходить к лечению при помощи лазера либо скальпеля. Все решается индивидуально в каждом частном случае. Доктора Юсуповской больницы принимают решение о необходимости проведения операции совместно со своими пациентами, оценив эффективность консервативного лечения либо ее отсутствие, тяжесть состояния самого больного и выраженность симптоматики остеохондроза;
также хирургическое лечение показано при выраженной нестабильности позвоночно-двигательного сегмента, приводящей к сильному смещению позвонков вдоль горизонтальной оси.
Хирургическая операция в рамках лечения остеохондроза проводится лишь в крайних случаях, которые составляют 1-3%, поскольку относится к числу сложных манипуляций и сопровождается риском развития ряда осложнений. Кроме того, хирургическое лечение остеохондроза подразумевает долгий период реабилитации. В данном вопросе очень важно учитывать возраст пациента и наличие у него противопоказаний к проведению оперативного вмешательства.
Оперативное лечение
Основным видом проведения оперативного вмешательства при остеохондрозе шейного отдела позвоночника является дискэктомия. Ее суть заключается в удалении разрушенного межпозвоночного диска с дальнейшим неподвижным скреплением соседних позвонков спондилодезом. В данном случае хирургическая операция позволит предотвратить дальнейшее развитие дегенеративно-дистрофического процесса.
С дискэктомией очень схожа операция под названием микродискэктомия. Ее проводят с использованием особого микроскопа. В диске хирург создает небольшой разрез, через который удаляет фрагмент студенистого ядра. При этом ткани повреждаются минимально, что снижает риск развития осложнений после проведения операции.
В некоторых случае операцию дискэктомию проводят с использованием эндоскопа. Выполняют ее при одноуровневом поражении фрагмента позвоночника. В ходе проведения оперативного вмешательства ткани практически не повреждаются и пациента выписывают спустя всего пару дней после проведения операции.
Иногда вместе с дискэктомией проводят ламинэктомию, подразумевающую удаление участка костной ткани. Такое оперативное вмешательство приводит к образованию пустого пространства, благодаря чему у пациента снижается давление на нерв, а, соответственно, исчезает болевой синдром.
Ламинэктомия относится к числу сложных операций. В Юсуповской больнице ее проводят лучшие хирурги России.

Реабилитация после операции
Операция в рамках программы лечения остеохондроза относится к числу сложнейших хирургических вмешательств. Она сопровождается высоким риском развития осложнений, среди которых занесение инфекции, повреждение мозговых оболочек.
При проведении операции с использованием переднего шейного доступа существует вероятность повредить дыхательные пути, голос или вызвать травму пищевода. В случаях, когда не был проведен спондилез, сращивание позвонков происходит очень затруднительно.
Даже после удачно проведенной операции хирурги Юсуповской больницы длительный период времени наблюдают за состоянием пациента в условиях стационара. Сколько именно времени потребуется провести в стенах больницы, доктора определяют индивидуально для каждого пациента. Необходимо понимать, что операция на позвоночнике является сложнейшим хирургическим вмешательством, поэтому после ее проведения человеку необходимо находиться под круглосуточным наблюдением врачей.
Реабилитационный период также подразумевает различные физиотерапевтические процедуры и лечебную физкультуру.
Программу реабилитации инструктора для каждого пациента подбирают в индивидуальном порядке. Записаться на прием к доктору можно по телефону Юсуповской больницы.
Профилактика
Для того, чтобы свести к минимуму риск обострения остеохондроза позвоночника, необходимо придерживаться рекомендаций по профилактике заболевания. К ним относятся:
- Активный образ жизни. Регулярная адекватная физическая нагрузка необходима для укрепления мышечного корсета. За счет этого облегчается нагрузка, оказываемая на позвоночник. Занятия спортом улучшают подвижность позвонков, что необходимо для профилактики обострения остеохондроза.
- Массаж. Дегенеративно-дистрофическое заболевание позвоночника вызывает мышечный спазм. Для того, чтобы избавиться от симптома, а также снизить риск его обострения, необходимо регулярно проходить курс массажа. Опытный массажист выбирает тактику массажа в зависимости от зоны поражения и наличия сопутствующей патологии.
- Контроль за весом. Лишний вес оказывает дополнительную нагрузку на позвоночник, усиливая выраженность симптомов. Поэтому необходима своевременная борьба с ожирением.
- Борьба с нарушениями осанки с раннего детства. Сколиоз является предрасполагающим фактором к развитию остеохондроза позвоночника. Чаще всего искривление позвоночного столба наблюдается с раннего детства. Профилактика сколиоза проводится со школьной скамьи. Данная мера позволяет минимизировать риск развития остеохондроза.
- Сбалансированное и рациональное питание. Полноценное меню необходимо для достижения двух целей. Первой является обеспечение достаточного поступления в организм минералов, витаминов и микроэлементов. Включение в рацион продуктов, богатых кальцием, белком, магнием необходимо для профилактики деструктивных заболеваний позвоночника, мышечного спазма. Второй целью сбалансированного и рационального питания считается контроль за лишним весом, негативно сказывающимся на состоянии позвоночного столба.
- Режим труда. При наличии патологии позвоночника необходимо ограничить тяжелый физический труд. Если это не представляется возможным, использовать поддерживающий корсет для облегчения нагрузки на позвоночный столб. При длительном нахождении в сидячем положении рекомендуется периодически прерываться для выполнения легкой физической зарядки.
Данные меры профилактики помогут снизить возможность появления или рецидива остеохондроза позвоночника.
Что делать при обострении остеохондроза?
Обострение остеохондроза наиболее часто происходит в осенне-весенний период. Помимо климатических условий к рецидиву заболевания могут привести чрезмерная физическая нагрузка, недостаток витаминов и микроэлементов, травмы, резкие движения. Острый приступ остеохондроза сопровождается внезапной болью, ограничением подвижности и скованностью движений, усиливающих болевой синдром. Для облегчения обострения заболевания рекомендуется:
- Принять обезболивающие препараты. Необходимую дозировку и кратность применения препарата определяет лечащий врач. Для купирования острого приступа используются неспецифические противовоспалительные средства в виде таблеток, инъекций или мазей.
- Ограничить нагрузку на позвоночник. В период обострения остеохондроза необходимо исключить тяжелую физическую работу. Рекомендуется придерживаться щадящего режима. В случае необходимости можно использовать поддерживающий корсет или воротник для снятия напряжения с пораженного отдела позвоночника.
- Легкий самомассаж. Он выполняется в комбинации с применением обезболивающих мазей.
- Начать курс витаминотерапии. Для облегчения состояния назначаются витамины группы В виде таблеток или инъекций.
- Исключить переохлаждение организма и длительные стрессовые ситуации.
При отсутствии эффекта от консервативной терапии выполняется хирургическая операция. К подобным мерам прибегают крайне редко.
Выполнить полную диагностику дегенеративно-дистрофических заболеваний позвоночника в Москве возможно в Юсуповской больнице. Клиника оснащена современной аппаратурой, позволяющей с точностью диагностировать локализацию поражения, а также определить наличие грыжеобразования и протрузий межпозвоночных дисков.
Основываясь на последних клинических рекомендациях по лечению остеохондроза позвоночника, специалисты Юсуповской больницы подбирают необходимый объем терапии. В случае неэффективности консервативной терапии в условиях клиники проводятся оперативные вмешательства. Прием осуществляют высококвалифицированные врачи-неврологи, вертебрологи и вертебропатологи.
В статье «Симптомы и развитие межпозвонкового остеохондроза» использованы материалы:
http://spina.guru/bolezni/mezhpozvonochnyy-osteohondroz
http://sustavlive.ru/osteohondroz/mezhpozvonkovyj.html
http://hondrozz.ru/o-zabolevanii/mezhpozvonkovyj-osteohondroz.html
http://yusupovs.com/articles/terapia/osteokhondroz-simptomy-i-lechenie/