- от автора Jose
Стадии развития дистрофии зудека, лечение
Синдром Зудека
- Причины
- Механизм развития
- Стадии синдрома Зудека
- Симптомы
- Лечение
- Прогноз и профилактика
- Видео по теме
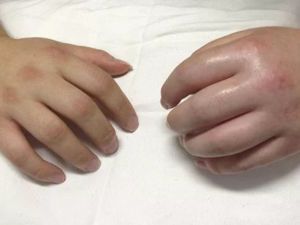
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Причины
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается контрактура. Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, атрофируются мышцы и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
Как лечат синдром Зудека
Синдром Зудека не является часто диагностируемой патологией. Несмотря на это, необходимо знать причины появления заболевания, меры профилактики. Это поможет начать терапию вовремя и избежать неприятных осложнений.
Что такое синдром Зудека
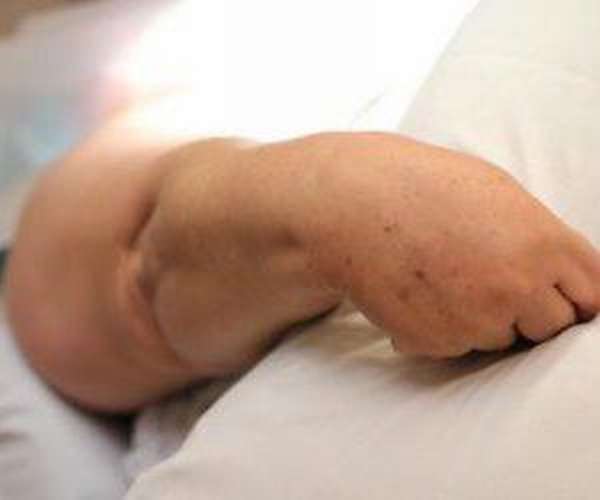
Под данной патологией подразумевают состояние, которое развивается вследствие перенесенных травм верхней конечности.
Во время лечения, как правило, активность движений ограничена либо они полностью отсутствуют. Это является пусковым фактором для развития синдрома (атрофии) Зудека.
Механизм заболевания заключается в возникновении воспалительного процесса всех структур руки. Отмечается, что пациенты более старшего возраста страдают этой патологией чаще.
Причины возникновения
Заболевание развивается вследствие различных травм. Синдром Зудека после перелома лучевой кости руки появляется чаще всего. Значение имеет также повреждения локтевой кости. Если процесс лечения происходит неправильно или в неполном объеме, это приведет к появлению синдрома Зудека.
Имеет значение неверное осуществление иммобилизации, ранее снятие гипсовой лонгеты, невыполнение рекомендаций врачей, проведение нерациональной реабилитации (быстрое назначение тепловых процедур и массажа).
Эти факторы ведут к нарушению метаболических процессов в поврежденной конечности. Происходит усиление застойных процессов в зоне патологии, функционирование нервов и сосудов не восстанавливается.
Нормальная ткань замещается фиброзной, которая дополнительно усиливает течение патологического процесса, который постепенно охватывает все большее количество областей.
Помимо травм, к возникновению симптомов синдрома Зудека способны привести некоторые нарушения гормонального обмена. Иногда патология выступает как проявление невроза или онкологической опухоли.
Стадии развития
В течении заболевания выделяют 3 стадии. Классификация основывается на рентгенологических изменениях и клинических признаках. Выглядит это следующим образом:
- Начальная стадия синдрома Зудека называется острой, характеризуется тем, что больные не отмечают улучшения состояния спустя 7 дней после получения травмы. Пациенты предъявляют жалобы на выраженный болевой синдром, отечность и покраснение кожного покрова, локальное повышение температуры. Любое движение и пальпация способствуют усилению симптоматики, даже иммобилизация не в состоянии помочь. Постепенно кожа может становиться синюшной, мышцы атрофируются. Амплитуда движений значительно ограничена. При рентгенологическом исследовании диагностируется затенение патологической области неравномерного характера.

Вторая стадия синдрома Зудека носит название дистрофии. В этот период пациенты предъявляют жалобы на продолжающийся болевой синдром, неподвижность суставов. Кожный покров холодный на ощупь, синеватого оттенка, мышцы начинают постепенно атрофироваться. На снимках диагностируются облачные затенения, структуры костной ткани истончаются.
Как видно, патологию лучше распознать и начать лечить как можно раньше, иначе это грозит полной потерей подвижности верхней конечности.
Узнайте, как лечат суставы плазмолифтингом.
Симптомы
При нормальном заживлении руки после получения какой-либо травмы, интенсивность болевого синдрома снижается после наложения иммобилизации, отечность исчезает, кожный покров теплый.

При синдроме Зудека пациенты отмечают, что данная симптоматика не исчезает, а только усиливается.
Болевой синдром становится более выраженным, отечность также нарастает, кожа теплая, даже горячая на ощупь, гиперемированная.
Спустя 14 дней боль беспокоит только при пальпации, но происходит ограничение объема движений, мышцы понемногу начинают атрофироваться. Гиперемия кожного покрова замещается синюшностью.
В случае неполного лечения симптомов синдрома Зудека, заболевание постепенно прогрессирует, хронизируется. Кожный покров в области кисти и предплечья бледный, атрофия мышечной ткани становится более выраженной.
Объем движений серьезно ограничен, поскольку это вызывает появление сильных болей. Если патологию не лечить в данный период, то это чревато атрофическими изменениями всех структур верхней конечности, о чем говорят фото рук пациентов с далеко зашедшим течением синдрома Зудека.
Методы диагностики
Выставлением диагноза может заниматься невролог, травматолог, хирург. Врачу требуется тщательно провести осмотр, собрать анамнез, проанализировать жалобы пациента. Больным назначаются общеклинические исследования – общий анализ крови и мочи, биохимический анализ крови. Данные методики помогают выявить воспалительный процесс, его выраженность.
Обязательно проводится рентгенологическое исследование верхней конечности для определения стадии и с целью слежения за динамикой процесса. Если необходимо уточнить границы локализации патологии, пациентам назначается компьютерная или магнитно-резонансная томография.
Лечение
Лечение синдрома Зудека определяется индивидуально, в зависимости от стадии заболевания. Довольно успешная терапия острого и дистрофичного периодов возможна с помощью применения консервативных методов.
Консервативное

Главное, что делает врач, —, проводит обезболивание. Для этого используются нестероидные противовоспалительные средства (кетопрофен, нимесулид) или метамизол натрия (Анальгин).
Верхняя конечность должна быть иммобилизована в данный период.
Также пациентам назначаются препараты для улучшения периферического кровообращения (пентоксифиллин), миорелаксанты (толперизон), витамины группы В (Мильгамма).
Обязательно посещение сеансов физиотерапии —, иглорефлексо- и лазеротерапии, криолечения. Полезна лечебная физкультура и массаж. Важно отметить, данные методики применяются только после того, как удалось избавиться от болевого синдрома.
На начальных стадиях патологии при тщательном лечении можно выздороветь с минимальными потерями для двигательной активности верхней конечности. В случае, когда была зафиксирована атрофия, речь идет только о хирургическом лечении синдрома Зудека.
Как делать электрофорез с эуфиллином детям?
Узнайте, помогают ли уколы дипроспана в сустав.
Хирургическое

Ход оперативного вмешательства определяется индивидуально.
В процессе могут иссекаться поврежденные нервы, фиброзная ткань или участки костей, нередко требуется проведение пластики верхней конечности, замена некоторых суставов.
Как видно, при любом раскладе хирургическое лечение приведет к тому, что рука не будет функционировать в полном объеме.
Осложнения и последствия
Главное осложнение синдрома Зудека – потеря двигательной активности поврежденной руки. Пациентов может постоянно беспокоить боль в зоне патологии, конечность становится хрупкой, существует высокий риск переломов.
Профилактические меры
Для предупреждения развития заболевания важно правильно лечить травмы верхних конечностей, грамотно проводить реабилитационные мероприятия. Нагрузка на поврежденную руку должна наращиваться постепенно. Важно избегать дальнейшей травматизации верхней конечности.
Что дает магнитотерапия для суставов?
Заключение
Синдром Зудека требует ранней диагностики, тщательного лечения и профилактики. Пациентам важно быть внимательными в отношении своих рук, это поможет избежать появления серьезных осложнений в будущем.
Синдром Зудека (Болезнь Зудека)
Начиная цикл статей, посвящённый проблемам заболеваний и восстановления кисти, начну с актуальной патологии, а именно-синдрома Зудека. Со времен описания синдрома Зудека (1900) этому заболеванию посвящены многочисленные статьи и монографии (Зудек, Маурер, Лериш, Манастро, Ридер и т.д.), но несмотря на это, причины возникновения его остаются такими же неясными , как и десятки лет тому назад. Но стоит отметить тот факт, что порядка 62-65% случаев развития данного заболевания составляет травма (перелом, последствия гнойных и неврологических заболеваний) которая приходится на лучевую кость предплечья. При этом стоит отметить возрастную группу – это люди старше 45 лет и пожилые. Развитие синдрома Зудека при поражениях нижних конечностей соответственно составляет около 30%, а плечевой кости менее 8%. Также заострить внимание в данной статье хочется на «сезонности» данного заболевания, так как падения на кисти в зимний период всегда были приоритетной травмой.

Посттравматическая рефлекторная дистрофия, дистрофия Зудека, атрофия Зудека — вот те названия, которые часто встречаются в литературе и в статьях, размещенных в интернете. Возникновение заболевания во многом зависит от тяжести травмы, своевременно оказанной травматологической помощи, правильной техники выполнения закрытой ручной репозиции при переломах дистального метаэпифиза лучевой кости, четкого соблюдение правил наложения гипсовой иммобилизации и дальнейшего этапного моделирования гипсовой повязки.


Не стоит забывать и о сопутствующих патологиях пациента, а именно наличии остеопороза, сахарного диабета, неврологических заболеваниях периферической нервной системы, атеросклероза сосудов верхних и нижних конечностей, и т.д. Все указанные предрасположенности могут вызвать синдром Зудека и после небольших травм кисти (ушибы, растяжения, повреждения капсульно-связочного аппарата лучезапястного сустава и т.п.). Но при всем выше перечисленном, одинаковые по характеру и степени повреждения,
даже при одинаковом лечении по неизвестным причинам у одних пациентов приводят, а у других не приводят к дистрофическим состояниям. Во всяком случае, лабильность психики, приводящая к вегетативной дисрегуляции, имеет большое значение. На сегодняшний момент, синдром Зудека – это заболевание всего организма, имеющее периферические симптомы, выступающие на первый план. «Под периферическим синдромом Зудека подразумевается комплекс клинических, рентгенологических и микроскопических признаков дистрофического процесса, поражающего все ткани какого-либо отдела тела человека» (Хенцл).
Восходящие нервные импульсы, исходящие из области повреждения, вызывают возбуждение симпатического нерва и этим сосудосуживающий эффект, за которым следует расширение сосудов. А нарушение равновесия сосудодвигательных нервов вызывает боль, отек и расстройство функции кисти (Лериш).
Для наглядного понимания и осознания протекающих процессов достаточно посмотреть на схему «порочного круга».


Возбуждение симпатического нерва, вызванное повреждением тканей и особенно нервных окончаний, в нормальных условиях проходит в течение 7-12 дней, и равновесие вазодвигателей восстанавливается. Однако если нормальный ход процесса восстановления конечности по каким-то причинам нарушен (о чем говорилось выше), то трофоневротические расстройства и дистрофическое состояние тканей действует на симпатическую нервную систему негативно, а порой неблагоприятно. А возбуждение последней поддерживает патологическое состояние конечности. При таком патологическом состоянии возбуждение симпатического нерва не только не уменьшается, а только увеличивается, что не создаёт возможности для восстановления равновесия сосудодвигателей. Как следствие данных процессов — «порочный круг» замкнулся в циклический процесс. Разорвать его — основная цель для устранения причины синдрома Зудека, а значит восстановить функции пораженной части тела и вернуть пациента к полноценной жизни.


Вот почему, для достижения этой непростой задачи врач травматолог берет на себя свою зону ответственности (ЛФК, ортезирование, лекарственная терапия, направленная на консолидацию перелома, профилактика контрактуры пальцев, восстановление микроциркуляции в сосудах и тканях и т.п.), а врач невролог, восстанавливает и приводит в «порядок» периферическую нервную систему (симпатическая, вегетативная, периферическая нервная система и т.п.)
Итак, рассказав о всем, что вы могли прочесть, в конечном итоге причиной болезни (синдром Зудека) является повреждение тканей. Маурер в своих монографиях, определяет следующие факторы как причины заболевания:
- Любая травма костей, сосудов и мягких тканей — ушибы, растяжения, переломы, вывихи;
- Неспецифические и специфические гнойные воспаления костей, суставов и мягких тканей;
- Повреждение и воспаление нервов;
- Ожоги, отморожения и электротравма;
- Тромбозы вен и расстройства кровообращения;
- Заболевая кожи (атрофический акродерматит, склеродермия);
- Центральные причины: опухоли мозга, спинная сухотка, сирингомиелия, полимиелит.
Как видно с факторами, перечисленными выше, трудно поспорить, а надо принять и понять, что зачастую даже с виду «здоровый пациент» может иметь подобный синдром, причина может крыться далеко не в травме.
Многочисленные исследования последних 10-15 лет утверждают, что синдром Зудека чаще всего наблюдается у пожилых пациентов с гиперфункцией щитовидной железы, у пациентов с лабильной вегетативной нервной системой, у дистоников, у больных с лабильной психикой и страдающих сахарным диабетом. Наблюдались случаи, что лечение синдрома Зудека не давало эффекта у пациентов, которые после травмы имели неприятности семейного, служебного характера или же непосредственно связанные с лечением. Хенцел в своих статьях и монографиях писал о том, что «несомненно, прав утверждая, что во время лечения следует принимать во внимание как психическое и психологическое состояние, так и социальное положение пациента». Многие, получив травму или заболев недугом, в первую очередь боятся потерять работу, и все их мысли настроены не на выздоровление, а на скорейший выход на работу.
Хочется отметить, что у детей синдром Зудека наблюдается крайне редко, единичные случаи, которые обусловлены врожденными патологиями вышеуказанных систем организма, или же тяжелейшими полифокальными травмами (переломы с обморожением или сдавлением или ожогами и т.п.).
Переходя к описанию стадий синдрома Зудека, еще раз в первую очередь хочу напомнить, что он и наступает после переломов , сопровождающихся сильными болями. Поэтому некоторые авторы придерживаются мнения, согласно которому синдром Зудека является последствием предварительного неправильного лечения.
Характеристики, на которые нужно обращать пристальное внимание, при осмотре и опросе пациента для оценки тяжести рефлекторной симпатической дистрофии с целью этиотропного лечения и восстановления, приведены в таблице.

Заболевание разделено самим Зудеком (1900) на три стадии в первую очередь на основании рентгеновских изменений: (#актуальности не теряет и в наше время).
- Острая стадия (Зудек I),
- Дистрофия ( Зудек II),
- Атрофия (Зудек III),
Стадия Зудек I (острая). Характеризуется отсутствием клинических симптомов улучшения (уменьшение боли, гиперемии кожи, уменьшением припухлости, сморщивания кожи т.д.), которые в нормальных условиях появляются уже в конце первой недели после повреждения. Отёк не только не уменьшается, но даже увеличивается, кожа гиперемирована, боли усиливаются, присоединяются неукротимые, не котирующиеся препаратами из группы НПВС — ночные боли. Пациент не может уснуть, как следствие истощение нервной системы на фоне прогрессирующей бессонницы. Боли не уменьшаются ни при иммобилизации (гипсовая, с использованием ортеза при растяжениях и ушибах), ни при поднятом положении конечности. Прикосновение к этому отделу конечности, особенно надавливании на мышцы, вызывает нестерпимую боль. К концу второй недели красный цвет кожи может переходить в синюшный, отмечается атрофия мускулатуры (пальцы «не слушаются, не сгибаются — сильная боль и .т.п.). Активные движения в суставах кисти резко ограничены, болезненны. На четвертой недели рентгенограмма костей кисти с захватом лучезапястного сустава показывает неравномерное затенение (на рентгене как просветление). Если имеется рентгенограмма обеих кистей и предплечья, то признаки остеопороза наиболее рано выявляются в дистальных эпифизах пястный костей.

Стадия Зудек II (дистрофия). Боли в кисти держатся и не проходят. Суставы неподвижны, попытки пассивного (самостоятельно здоровой рукой двигать пальцы больной кисти) движения вызывают резкое усиление постоянно нестерпимой боли. Кожа цианотичная, на ощупь холодная, часто отмечается сильное потоотделение (ладонь больной кисти мокрая от пота). На рентгенограмме неравномерное затенение выражено не так ясно, как в 1-й стадии. Рисунок принимает облачный характер, балочки губчатой кости исчезают, корковый слой суживается. Контуры кости выявляются так ясно, как будто бы они очернены карандашом.

Стадия Зудек III (атрофия). В отдельных, далеко запущенных случаях и при крайне позднем обращении за квалифицированным этиотропным лечением, несмотря на предпринятые меры, патологический процесс не улучшается и в течение полутора-двух лет, от момента заболевания или травмы, доходит до конечной стадии. Кисть атрофична, холодная, суставы неподвижны. Ногти четко показывают трофические расстройства. Боли полностью прекращаются. Дифференцированные скользящие ткани кисти замещаются соединительной тканью (кисть как в панцире-перчатке, кожа в складки на тыле при защипывании не собирается). В этой стадии на рентгенограмме выявляется бедность костей известью, и помимо этого хорошо видны балки губчатой кости (крайне выраженная картина «тигрового» остеопороза).

Прогноз и лечение болезни Зудека.
В течение первой стадии процесса, при условии своевременного направления на лечение или самостоятельного обращения пациента, процесс может остановиться, при условии, если это произойдет в течение первых четырёх недель с момента травмы или заболевания. Возможно полное восстановление при комплексном подходе в терапии : врача- травматолога, врача невролога, врача-физиотерапевта , врача ЛФК и сопутствующих специалистов при наличие дополнительной патологии, которая усугубляет протекание синдрома Зудека. При второй стадии также имеется возможность восстановления, но при условии комплексного подхода указанных выше специалистов (как при первой стадии). К сожалению, третья стадия заболевания является стадией необратимых изменений, и комплексный подход в терапии будет направлен в первую очередь на поддержание функционально значимых для повседневной жизни двигательных функций кисти (самообслуживание, удержание ложки, ручки, сохранение и по возможности восстановление движений большого, указательного и среднего пальца).
Лечение (лекарственная терапия, ФТЛ, ЛФК) меняется соответственно стадиям. В первой стадии требуется соблюдение строго постельного режима! Пациент нуждается как в физическом, так и в психическом покое. Поврежденная конечность освобождается от всяких повязок, в том числе и от циркулярной гипсовой. Ей придается поднятое положение, в кровати с использованием подушек, валиков. Это так называемое — лечебное положение (лечение положением) конечности. Лекарственная терапия включает в себя сосудосуживающие, болеутоляющие (вплоть до сильнодействующих), препараты воздействующие на вегетативную нервную систему, транквилизаторы, антидепрессанты, поливитамины, гормональные препараты. Активные самостоятельные движения, занятия лечебной физкультурой ( строго с инструктором ЛФК), могут быть начаты только после купирования, исчезновения отека и болей! Уменьшение гипергидроза (повышенной потливости ладоней кисти) является благоприятным признаком, поэтому на данном этапе в терапию восстановления, при отсутствии противопоказаний, включаются физиотерапевтические процедуры, массаж и т.п. Оставлять на произвол судьбы не следует даже пациентов в конечной стадии заболевания. Продолжительное квалифицированное, этиотропное функциональное лечение все же может восстановить хотя бы минимальную функцию конечности.

Врач травматолог-ортопед по направлению ортопедической реабилитации, ЛФК и СМ Александр Борисович Тарасов
Особенности проявления синдрома Зудека и его лечение
Иногда после травмы конечности возникает такое осложнение, как дистрофический синдром Зудека, лечение которого сложное и продолжительное. Процесс реабилитации требует немалых усилий как врачей, так и самого пациента, поскольку синдром затрагивает кость, мягкие ткани и нервные волокна.
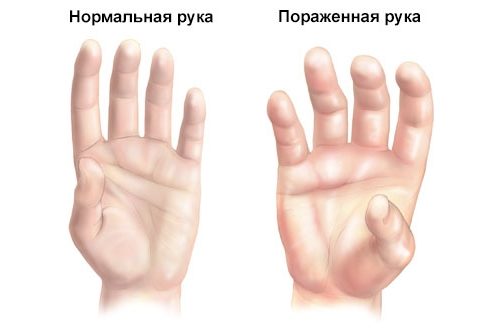
Определение и описание болезни
Это патологическое состояние имеет множество наименований: атрофия Зудека, рефлекторная симпатическая дистрофия, посттравматическая дистрофия, нейродистрофический синдром. В 1996 году патологии было присвоено единое название — «комплексный регионарный болевой синдром».
При синдроме Зудека возникают признаки регионарной вазомоторной и трофической недостаточности. Происходит нарушение работы вегетативной нервной системы. Продолжительный и интенсивный болевой синдром, отечность, инфицирование приводят к тому, что симпатические нервы постоянно находятся в тонусе вне зависимости от источника и силы раздражителя.
Это состояние влечет за собой нарушение микроциркуляции крови в области поражения, а нарушение трофики и поступления кислорода приводит, в свою очередь, к развитию очагового остеопороза и разрастанию соединительной ткани.
Часто встречается синдром Зудека после перелома лучевой кости руки и щиколотки. Возможно проявление этого патологического состояния и после ушибов или ожогов с глубоким повреждением мягких тканей.

В случае повреждения кисти, нейродистрофический синдром обычно сопровождает перелом проксимального эпифиза лучевой кости.
Различают три стадии развития патологического процесса:
- Острая стадия. Она характеризуется воспалением микрокапилляров, гиперемией кожного покрова поврежденного участка, локальным повышением температуры и другими симптомами воспалительного процесса. На этой стадии пациента мучают сильные боли.
- Развитие дистрофического процесса. Нейродистрофический синдром в этой фазе сопровождается спазмами капиллярной сети, что провоцирует повышение тонуса крупных сосудов и застойные явления в них, это становится причиной нарушения метаболических процессов в тканях конечности. На этой стадии патологического процесса возможно образование тромбов внутри сосудов. Поврежденная конечность по-прежнему отечна, кожа приобретает багровый с признаками цианоза цвет, что часто демонстрируют на фото для иллюстрации клинической картины заболевания.
- Стадия атрофии является последствием длительного нарушения кровоснабжения и иннервации. Дистрофические процессы преобладают над регенеративными, что становится причиной гиперплазии клеток соединительной ткани и рубцевания кожи, мышц и сухожилий. Развивается контрактура. Например, если не лечить атрофию Зудека после перелома лучевой кости руки, конечность теряет способность полностью сгибаться и разгибаться по причине контрактуры и болевого синдрома. Возможно развитие таких осложнений, как очаговый остеопороз, фиброз сухожилий, окостенение суставов.
Этиология
Атрофия Зудека после перелома лучевой кости руки часто развивается из-за некачественной терапии с нарушением ключевых принципов реабилитации.

Навредить может неправильное обездвиживание кисти: недостаточно или слишком тугая повязка, фиксация в нефизиологическом положении.
Спровоцировать нейродистрофический синдром кисти могут болезненные и неосторожные манипуляции при оказании первой медицинской помощи, слишком интенсивный массаж и пассивные движения в процессе реабилитации.
Слишком долгая иммобилизация и пренебрежение лечебной физкультурой может стать причиной атрофии Зудека. Лечащему врачу необходимо выбрать оптимальное время для перехода от пассивных к активным движениям.
Причиной развития этого патологического состояния могут быть не только переломы, но и сильные ушибы, а также глубокие раны и ожоги, которые сопровождаются сильной болью, нарушением симпатической иннервации и кровоснабжения конечности.

Клиническая картина
Можно выделить следующие основные симптомы синдрома Зудека:
- Интенсивная непрекращающаяся боль, в том числе и в состоянии покоя, которая усиливается при движении или пальпации.
- Ограничение объема и амплитуды движения из-за болевого синдрома.
- Диффузный отек конечности.
- Изменения в состоянии кожного покрова: повышение местной температуры и покраснение из-за кровенаполнения сосудов сменяется понижением температуры и цианозом. Кожа приобретает характерный мраморный вид, что хорошо видно на фото. Со временем она становится тоньше за счет атрофии подкожной жировой клетчатки, более гладкой и приобретает своеобразный блеск. Ногти и волосы становятся тонкими и ломкими, в то же время на пораженном участке волосы растут интенсивнее.
- Атрофия мышечной ткани.
- Прогрессирующий очаговый остеопороз.

Диагностика
Диагноз ставится на основании собранного анамнеза, осмотра и оценки клинических признаков. Для подтверждения диагноза делают рентгеновский снимок, который наиболее информативен на третьей стадии. На снимке можно увидеть характерную картину остеопороза: снижение плотности тени на снимке, истончение кортикальной пластины, признаки атрофии (трабекулы костной ткани не просматриваются, пространство костного мозга расширено).
Обследование с помощью тепловизора демонстрирует разницу температур между здоровыми и пораженными тканями, что особенно показательно на 2 стадии болезни.

УЗИ позволяет оценить состояние кровеносных сосудов.
Методы лечения
Лечить нейродистрофический синдром необходимо комплексно, с учетом клинической картины и стадии развития патологии. Схема консервативного лечения должна включать лекарственную терапию, физиотерапию и лечебную физкультуру.
К врачу-реабилитологу лучше всего обратиться на 1–2 стадии заболевания, не допуская остеопороза. Лечебные мероприятия в этом случае сводятся к устранению нарушений со стороны нервной и кровеносной систем и профилактике их последствий. На 3 стадии заболевания лечащему врачу приходится столкнуться с последствиями нарушения трофики и иннервации тканей. Необходимо принять меры для устранения контрактуры и восстановления мышечного тонуса.

Назначают спазмолитики теоникол, папаверин или дротаверин. Для восстановления циркуляции крови в периферических сосудах и дезинтоксикации назначают внутривенные инфузии плазмозамещающего и противошокового препарата Реополиглюкин, для профилактики тромбообразования применяют декстран, для дополнительного улучшения микроциркуляции крови — пентоксифиллин. Проводят 4–5 процедур с недельным интервалом между ними. Дозу лекарственных препаратов определяет лечащий врач.
Если у пациента присутствуют признаки нарушения иннервации поврежденной конечности, применяют препараты — блокаторы холинэстеразы (например, Прозерин) и вазодилататоры (Дибазол).
В качестве поддерживающей терапии назначают витамины группы В: В1, В6, В12 и трифосаденин для профилактики миодистрофии. Хорошо зарекомендовали себя при синдроме Зудека биогенные стимуляторы.
Из методов физиотерапии применяют баротерапию, электрофорез с использованием сосудистых препаратов, магнитотерапию по типу «бегущая волна», дарсонвализацию. На третьей стадии болезни дополнительно назначают озокерит, фототерапию. Фонофорез с аминофиллином способствует снижению болевых ощущений, электрофорез с йодидом калия оказывает рассасывающее действие.

Больному показан осторожный массаж, ортопедические фиксации в крайних положениях. После того как удается уменьшить болевые ощущения, назначают лечебную физкультуру. Упражнения врач подбирает индивидуально, в зависимости от того, какая конечность пострадала. Для кисти это тренировка функции захвата, вращательных движений. Важно выполнять упражнения осторожно, не допуская боли и переутомления.
Основная цель лечения — купирование болевого синдрома, восстановление гемодинамики, трофики и иннервации тканей, функций конечности.
В домашних условиях можно лечить нейродистрофический синдром народными средствами. Это вполне допустимо на ранних стадиях развития патологического процесса:

- Применяют настой укропа и петрушки, для чего 200 г зелени заливают 0,5 л горячей воды и настаивают 3 часа. Настой принимают по 100 мл 3 раза в день в течение полугода. Средство укрепляет кости, улучшает состояние сосудов.
- С этой целью можно принимать отвар зверобоя: 1 ст.л. сухого сырья залить 1 стаканом воды, заварить и дать настояться 30-40 минут. Отвар принимают по 1 ст.л. 3 раза в день.
- В домашних условиях можно делать компрессы на область поражения. Для этого готовят спиртовую настойку из ромашки, донника, березовых почек, зверобоя, окопника, листьев грецкого ореха. Сырье смешивают в равных пропорциях и настаивают на спирту не менее 3 суток. Компресс накладывают на ночь в течение 2 недель.
Перед началом лечения народными средствами необходимо обратиться за консультацией к лечащему врачу.
В статье «Стадии развития дистрофии зудека, лечение» использованы материалы:
http://sustavik.com/bolezni/sindrom-zudeka
http://zaslonovgrad.ru/zabolevaniya/kak-lechat-sindrom-zudeka
http://yusupovs.com/articles/rehab/sindrom-zudeka-bolezn-zudeka/
http://ortocure.ru/kosti-i-sustavy/boli-i-hrusty/sindrom-zudeka.html